Что показывает узи по неделям беременности
Содержание:
- Выявление отклонений
- Как проводится фетометрия?
- Как растет малыш?
- Фетометрия плода по неделям и проведение замеров
- Чем грозит отклонение от нормы?
- КТР как характеристика физического развития плода
- Как может располагаться плод перед родами?
- Методы лечения парапроктита
- Обследование
- Когда можно определить расположение ребенка в животе?
- На каком сроке вопрос предлежания становится актуальным?
- Что чувствует малыш?
- Как ведется расчет беременности?
- Причины отставания в развитии и росте
- Второе плановое УЗИ: на 20-24 неделе
- Подготовка
- III триместр
Выявление отклонений
Итак, как видно из таблицы, рост ребенка по неделям беременности поступательно увеличивается. Нормальный вес к моменту родов – от 3 до 3,8 кг. Возможны два вида отклонений
- Крупный плод, когда при замерах по неделям показатели выше нормы. Чтобы подтвердить свои догадки, специалист измеряет высоту дна матки, а также отправляет женщину на ультразвуковое исследование. Нередко приходится пройти несколько процедур через определенный промежуток времени
- Гипотрофия, или дефицит массы тела. Подозрения возникают в том случае, если наблюдается постоянно отставание в развитии. Специалисты назначают исследование кровотока в матке и плаценте, УЗИ, анализы на хромосомные нарушения и наличие резус-конфликта. Чаще всего женщину отправляют для лечения в стационар.
Мамочкам не нужно сразу же бить тревогу, если показатели развития ее малыша отличаются в большую или меньшую сторону от указанных в таблице. Во-первых, не нужно забывать о погрешностях в замерах, которые иной раз могут составлять до полкилограмма. И во-вторых, не стоит сбрасывать со счетов анатомические особенности каждого человека.
Как проводится фетометрия?
Итак, фетометрия – это детальное обследование состояния мамы и малыша с использованием аппарата УЗИ. Беременным женщинам оно проводится двумя способами:
- трансвагинально – с введением наконечника датчика во влагалище;
- трансабдоминально – содержимое матки рассматривается через внешнюю брюшную стенку.
Трансвагинальное УЗИ рекомендовано женщинам на ранних сроках беременности. Оно позволяет врачу довольно хорошо рассмотреть состояние внутренних органов женщины и формирующегося плода. Особых приготовлений к такому УЗИ не нужно, да и дискомфорта оно не доставляет. А асептический эффект достигается благодаря использованию презерватива, который надевается на датчик.
Трансабдоминальное УЗИ показано на большом сроке беременности. Живот роженицы смазывают специальным гелем, обеспечивающим хороший контакт наконечнику и коже. А околоплодные воды дают возможность в деталях рассмотреть малыша и определить его пол, вес, размер, а в 3-м триместре даже черты лица. Если же по какой-то причине трансабдоминальная диагностика проводится на раннем этапе беременности, женщине нужно будет прийти на нее с наполненным мочевым пузырем – не ходить в туалет в течение 3-4 часов или за полчаса-час до процедуры выпить около литра обычной воды.
Достоинство УЗИ в том, что женщина сама может видеть картинку, появляющуюся на экране, или получить ее в виде снимка. А все опасения по поводу того, что звуковые волны могут нанести вред ребенку, абсолютно беспочвенны. Еще никто не обнаружил от процедуры УЗИ ничего, кроме пользы.
Как растет малыш?
В самом начале беременности все крохи, независимо от пола, расы, наследственности, растут совершенно одинаково, прибавляя миллиметры и граммы к своему крошечному весу еженедельно. Все эмбрионы растут примерно с одной скоростью, и только потом, когда начинают проявляться индивидуальные особенности маленького человечка, начинают проявляться различия.
Измерить рост плода даже самым современным аппаратом УЗИ возможно только во второй половине первого триместра. До 8 недель измеряется лишь диаметр плодного яйца, и этот критерий считается основным, свидетельствующим о росте эмбриона.

Размеры самого крохи пока недоступны для измерений, исключение составлять лишь копчико-теменной размер, но он не дает оснований для расчета веса эмбриона.
Говорить о массе плода впервые можно при прохождении ультразвукового исследования, начиная с 11 недели. Именно в это время начинают проявляться первые отличия между малышами – одни малютки больше, другие меньше. В 7-8 недель кроха весит примерно 3 грамма, но это настолько мало, что диагностической ценности вес не имеет.


После малыш начинает активно набирать вес, порой увеличивая свою массу вдвое всего лишь за одну неделю. В это время все органы и системы, как правило, сформированы, начинается период интенсивного их роста и совершенствования. Постепенно кроха начинает запасаться подкожным жиром, отсюда и идет стремительная прибавка в весе. Самая большая прибавка ждет кроху в третьем триместре.
В последние месяцы ребенок уже готов к появлению на свет физиологически, осталось лишь немного «поправиться», все органы и системы работают. Поскольку активно двигаться в полости матки изрядно подросший малыш уже не может, его основным занятием становится сон и эпизодические нерезкие движения в ставшей тесной матке. За последние два месяца малютка набирает тот вес, который будет у него при рождении, и лишь в последние дни перед родами набор веса почти останавливается.
С конца второго триместра плоды женского пола набирают несколько меньше, чем детки-мальчики. Поэтому в третьем триместре они почти всегда отличаются более миниатюрными формами, хотя и это не стопроцентное правило – бывают девочки, которые по весу могут оставить позади любого мальчугана.


Фетометрия плода по неделям и проведение замеров
Замеры плода, или фетометрию, проводят при помощи ультразвукового исследования (сокращенно – УЗИ). Его делают двумя способами: вагинальным (с использованием специального датчика, который вводится во влагалище) или абдоминальным (врач прикладывает датчик к коже живота).
В первом триместре специалист УЗИ обращает внимание только на три показателя размеров эмбриона:
- ПЯ (плодное яйцо) – размер полости, где развивается плод (именно здесь чуть позже появится плацента);
- БПР (бипариетальное расстояние) – расстояние между левой и правой височными костями;
- КТР (копчико-теменной размер) – расстояние от верхушки головки до копчика.
Таблица, в которой указаны нормальные (средние) показания ПЯ, БПР и КТР у эмбриона с 5 по 13 неделю развития:
Во втором и третьем триместре изучают следующие показатели:
- рост плода;
- ДБ (длина бедренной кости);
- БПР (бипариетальный размер головки плода);
- ДГК (диаметр грудной клетки);
- другие показания: ОЖ (обхват или окружность живота), ЛЗР (расстояние между затылком и лбом), ДП (длина кости плеча).
Таблица, в которой указаны нормальные (средние) показания у плода с 11 по 40 неделю развития:
Чем грозит отклонение от нормы?
Прибавка в весе зависит и от того, на каком сроке беременности вы находитесь. Например, на первом триместре, беременные обычно набирают всего около 1 кг, а те, кто страдает от токсикоза, могут даже немного и потерять в весе – что тоже считается вполне нормальным. На втором и третьем триместрах женщина, как правило, набирает около 500 г за одну неделю, а беременные двойней – 700 г.
| Неделя беременности | ИМТ менее 18.5 | ИМТ от 18 до 25 | ИМТ от 25 до 30 | ИМТ свыше 30 | Многоплодная беременность |
|---|---|---|---|---|---|
| Допустимая прибавка за весь период, кг | 12.5 — 18 | 11.5 — 16 | 7 — 11.5 | 6 и менее | 16 — 21 |
| 1 — 17 | 3.25 | 2.35 | 2.25 | 1.50 | 4.55 |
| 17 — 23 | 1.77 | 1.55 | 1.23 | 0.75 | 2.70 |
| 23 — 27 | 2.10 | 1.95 | 1.85 | 1.3 | 3.00 |
| 27 — 31 | 2.35 | 2.11 | 1.55 | 0.65 | 2.35 |
| 31 — 35 | 2.35 | 2.11 | 1.55 | 0.65 | 2.35 |
| 35 — 40 | 1.75 | 1.25 | 1.55 | 0.45 | 1.55 |
Лишний вес во время беременности может спровоцировать:
- поздний токсикоз;
- кислородную недостаточность плода (гипоксию);
- резкие скачки артериального давления;
- сильные отеки;
- появление белка в моче;
- преждевременное старение плаценты;
- угрозу выкидыша.
Вес ребенка у матерей с избыточным весом может достигать 4 кг, из-за чего роды могут быть более продолжительные и болезненные.
Кроме того, избыточный вес, накапливаемый во время беременности, сложнее сбросить после родов, а иногда он может спровоцировать и развитие сахарного диабета второго типа.
Но не стоит думать, что только лишние килограммы негативно сказываются на здоровье матери и ребенка. Недостаточный набор веса также опасен. Если вы не набираете вес на ранних сроках беременности – у вас нет повода для беспокойства, поскольку многие беременные начинают прибавлять дополнительные килограммы только на 14-16 неделях. Проблемой может стать медленная прибавка веса на более поздних сроках.
Недостаток веса может вызвать:
- преждевременные роды;
- рождение ребенка с недостаточным весом;
- фетоплацентарную недостаточность.
Для начала вам следует разобраться, в чем причина медленной прибавки веса, возможно, вы неправильно питаетесь, соблюдаете строгую диету, или вы от природы миниатюрная. В последнем случае недостаточная прибавка в весе будет совершенно естественным явлением и не должна вызывать у вас волнений.
Во время приемов, врач обязательно будет проверять ваш вес. Обнаружив отклонение в ту или иную сторону, он может направить вас на дополнительные обследования и даст вам рекомендации по правильному питанию, которое поможет вам исправить ситуацию.
КТР как характеристика физического развития плода
КТР на УЗИ — показатель, фиксируемый при фетометрии, который отражает величину ребенка (от копчика до темечка) и используется, как определитель даты зачатия малыша и срока его вынашивания. Существует специальная таблица, где приведены средне-нормальные показатели, а также указаны рамки допустимых колебаний данного значения. В пределах этих колебаний здоровому развитию малыша ничего не угрожает.
Довольно часто показатели КТР, полученные с помощью УЗИ, не соответствуют среднему значению, особенно это заметно во II триместре. Срок беременности, определяемый с помощью УЗИ, имеет нормальную погрешность до 4-х дней в обе стороны. КТР измеряют до 16 недели, на поздних сроках значимыми являются иные показатели.
Таблица средних значения КТР (согласно срокам первого скринингового УЗИ):
| Срок, нед. + день | 10 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 31 | 33 | 34 | 35 | 37 | 39 | 41 |
| Срок, нед. + день | 11 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 42 | 43 | 44 | 45 | 47 | 48 | 49 |
| Срок, нед. + день | 12 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 51 | 53 | 55 | 57 | 59 | 61 | 62 |
| Срок, нед. + день | 13 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 63 | 65 | 66 | 68 | 70 | 72 | 74 |
К вариантам нормы относится увеличение КТР на одну-две недели. Если исключены резус-конфликт, новообразования и диабет матери, то подобное увеличение размеров малыша может свидетельствовать в пользу того, что ребенок родится крупным, с весом от 4-х кг.
Причины, которые могут приводить к уменьшению КТР, могут быть как вариантами нормы, так и признаком тяжелой патологии.
К вариантам нормы относится возможность более позднего оплодотворения в связи со сроками овуляции. Как видно, время зачатия будет несколько более поздним, чем вычисленное в соответствии с последним днем менструации. В данной ситуации нужно просто повторить УЗИ через неделю.
Причины патологического характера:
- Замершая беременность и гибель эмбриона. Данная ситуация требует немедленного вмешательства и врачебной помощи, т.к. может стать причиной кровотечения, нарушения детородных функций женского организма, токсического шока и смерти матери. Исключить эту патологию можно в том случае, если определяется сердцебиение будущего ребенка.
- Недостаток гормонов (чаще прогестерона) – требует подтверждения с помощью дополнительных методов исследования и гормональной терапии (ее назначить может только врач!). Лечение обязательно, т.к. гормональная недостаточность может явиться причиной самоаборта.
- Инфекции, в том числе ИППП, могут стать фактором, негативно влияющим на рост малыша. В этой ситуации необходимы дополнительные обследования, проводимые с целью выявления инфекционного агента. Затем должна быть проведена терапия в дозволенные сроки.
- Генетические аномалии (синдромы: Дауна, Патау, Эдвардса). При подозрении на подобные нарушения требуется консультация генетика и дополнительные обследования. Серьезные генетические отклонения, как правило, приводят к самоаборту.
- Соматические заболевания матери, в том числе хронические болезни сердца и щитовидной железы. Как правило, они оказывают свое влияние в более поздние сроки. И все же нельзя исключить их влияние с первой недели развития зародыша.
- Патология слизистой, выстилающей матку. Эрозии, аборты, миомы, нарушая целостность слизистого слоя, мешают плодному яйцу правильно закрепиться в стенке матки и полноценно расти, что может вызвать самоаборт.

КТР – это важный показатель развития крохи, однако не спешите трактовать его величину самостоятельно, дождитесь комментариев лечащего врача.
Как может располагаться плод перед родами?
Перед родами ребенок принимает определенное положение, которое может быть правильным или неправильным (рекомендуем прочитать: как ведет себя ребенок в последние дни перед родами?). При неправильном положении продольная ось, проходящая через голову и ягодицы плода, не совпадает с осью матки. Такие аномалии встречаются в 0,5-0,7% случаев.
Продольное положение
Правильным считается положение плода, при котором его голова направлена к тазу матери, затылок повернут к животу, а тело располагается в утробе вертикально, как показано на фото. При родах голова равномерно давит на шейку матки, благодаря чему родовой процесс облегчается. Продольным такое положение называется из-за совпадения продольной оси младенца, условно проводимой через затылок и копчик, с центром матки.
Однако существует и другой вид продольного положения – тазовое. Оно является осложнением беременности, поскольку младенец расположен в животике ножками вниз. Роды в этом случае проходят тяжело, одним из последствий может быть гибель младенца
Чаще всего женщине делают кесарево сечение, но акушер может одобрить и естественные роды – он принимает во внимание ширину таза, возраст пациентки, массу плода, наличие осложнений во время беременности
Поперечное положение плода
Горизонтальное положение плода называется поперечным. Ребенок лежит поперек живота – условные оси малыша и матки соединяются под прямым углом, голова и попа ребенка визуализируются на УЗИ выше гребней подвздошных костей таза женщины. Точно определить положение плода может гинеколог, прощупав живот или выполнив УЗИ-исследование, которое покажет, где находится младенец.
Согласно статистике, такое расположение плода чаще встречается у уже рожавших женщин. Причинами могут быть патологическое строение матки, узкий таз или аномальное крепление плаценты. Часто возникают преждевременные роды.
Если патология не диагностирована заранее, это может привести к осложнениям в процессе родоразрешения:
- раннему излитию околоплодных вод;
- разрыву матки;
- выпадению конечностей младенца;
- родовым травмам;
- гибели малыша или роженицы.
Если патология была выявлена вовремя, за 2-3 недели до родов будущую мать кладут в стационар. Ей назначается плановое кесарево сечение, чтобы избежать осложнений.
Косое положение плода
Косое положение является чем-то средним между поперечным и продольным – малыш размещен в животе по диагонали. Явление характерно для уже рожавших женщин и диагностируется в 1% случаев. До 32 недели положение еще может измениться, а вот после этого срока возможности самостоятельного переворота ребенка практически нет.
Причинами неправильного расположения плода являются многоводие или маловодие, ослабление мышц брюшины, узкий таз, большой вес малыша или опухоль в матке. Будущей маме назначается гимнастика, помогающая скорректировать положение ребенка, также врачи могут попытаться сделать акушерский поворот. Еще одни способ изменить ситуацию – уложить беременную во время родов на бок, чтобы малыш поменял позицию. Если при всех проведенных мероприятиях ребенок продолжает оставаться в неправильном положении, выполняется кесарево сечение.
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
Квалифицированные хирурги-проктологи «Семейного доктора» имеют богатый опыт лечения парапроктита любой степени сложности и иссечения параректальных свищей различной локализации. Операции проводятся в операционном блоке на базе комфортабельного стационара под местной или общей анестезией.
Лечение острого парапроктита
При остром парапроктите обнаруживается и вскрывается скопление гноя.
Лечение хронического парапроктита
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то
есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Обследование
Гинеколог, осматривая беременную, замеряет высоту стояния дна матки, сверяя ее с нормами, рассчитанными для данного срока беременности. Если размеры матки меньше нормы, нужно срочно делать УЗИ плода.
Во время УЗИ специалист фиксирует у плода несколько параметров:
- окружность головы;
- окружность живота;
- объем бедра.
Рассчитывается приблизительная масса плода.
При подозрении на патологии физического развития проводят допплерометрию, показывающую качество кровотока в сосудах плаценты и малыша.
Ещё одно важное исследование — кардиотокография плода, регистрирующая сердцебиение. Норма 120 — 160 уд
в мин. При недостатке кислорода, сердцебиение меняет ритм в большую или меньшую сторону
Когда можно определить расположение ребенка в животе?
Пока вашему малышу ещё далеко до появления на свет, этот вопрос не волнует будущую маму. На ранних сроках невозможно самим определить положение ребенка. Да и определенное положение малыш еще не выбрал – места в матке пока предостаточно, он перемещается достаточно свободно. До 30-32 недель беременности, как правило, «выбор» им положения может измениться. И если УЗИ в первом и втором триместрах показывает, что ребенок лежит головкой кверху или даже поперек живота – это не повод для тревоги.
В третьем триместре плод активно растет, и места для движения ему становится маловато. Считается, что в среднем примерно к 32-34 неделе малыш чаще всего занимает окончательное положение. Правильным считается головное предлежание, то есть расположение головой вниз – так и бывает примерно в 95% случаев. Если же предлежание иное – тазовое, поперечное – то в родах возможны осложнения, и нужно быть готовой к кесареву сечению.
Итак, как же попытаться определить положение ребенка в домашних условиях?
На каком сроке вопрос предлежания становится актуальным?
В утробе матери плод не находится в одном положении. Он постоянно движется и поворачивается.
В третьем триместре беременности ребенок заметно подрастает и из-за малого места в матке переворачиваться ему становится труднее. Именно тогда и становится актуальным вопрос его предлежания. Ведь примерно к 33-34 неделе ребенок обычно занимает определенную позу, которая до родов, в основном, не меняется.
Для естественного физиологического разрешения от бремени важно, чтобы малыш находился головой вниз. Если же предлежание окажется тазовым либо поперечным, тогда есть большая вероятность того, что малыш появится на свет в результате кесарева сечения
Определив предлежание плода, можно до родов повлиять на его положение. Специальные гимнастические упражнения и комплексы, и даже, как считают психологи, самовнушение и визуализация, позволяют изменить позу малыша и обеспечить менее травматичное его рождение.
Большинство детей рождаются при головном предлежании (94-96%), но опасность неправильного размещения малыша все же существует.
Бывают и такие случаи, когда плод буквально за несколько часов до родов меняет неправильное положение тела на правильное, но рассчитывать на такой поворот событий по крайней мере наивно.
Что чувствует малыш?
Сначала у крохи совершенствуются функции осязания. С 7 недели кожа может реагировать на холод и тепло. Малыш может чувствовать, что его окружают околоплодные воды, ощущать удары материнского сердца.
Особую роль во внутриутробном развитии малыша играют звуки. Чтобы понять, как он слышит, достаточно нырнуть под воду. Именно в такой приглушенной форме малыш воспринимает звуки извне. К 25 неделе слуховой аппарат полностью развит
С этого времени очень важно разговаривать с крохой, рассказывать ему сказки, петь колыбельные. Малыш запомнит голоса близких людей и узнает их после рождения
Дискомфорт ребенку приносят шумные звуки (рок-музыка, ссоры, громкие телефонные звонки, работа кухонного комбайна).

Глаза открываются примерно на 27 неделе. С этого момента плод реагирует на свет. Он различает черный, белый, серый цвета, видит смутные очертания конечностей и пуповины. Яркие солнечные лучи не нравятся малютке, и он может поворачиваться к ним спиной. Шевеления и толчки могут говорить о том, что малыш голоден. Он питается через плаценту, куда поступают важные вещества от продуктов, которые ест мать.
Как ведется расчет беременности?
Медиками используются два способа расчета срока беременности: акушерский и эмбриональный. Чаще всего применяют первый вариант. При этом первым днем беременности является начало менструации.
Нормальное внутриутробное развитие плода длится около 40 недель. При этом допускается погрешность в 14 дней и меньше. Если же рождение малыша произошло значительно раньше, то речь может идти о преждевременных родах. Начало схваток и раскрытие цервикального канала в первой половине беременности приводит к выкидышу. Определить срок развития ребенка в утробе матери можно при помощи ручного осмотра или ультразвуковой диагностики. При этом второй метод является более надежным и достоверным.
Причины отставания в развитии и росте
Симметричная задержка развития чаще возникает из-за хромосомных и генетических нарушений плода, гипофункции (гипотиреоза) щитовидной железы у материи и недостаточности работы гипофиза (гипофизарного нанизма), вырабатывающего гормон роста соматропин. Влияют на развитие плода опасные инфекции, перенесенные матерью в период беременности — краснуха, токсоплазмоз, герпес и цитомегаловирус. Их определяют как ТОРЧ комплекс.Асимметричная форма задержки развития связана с патологиями плаценты — фетоплацентарной недостаточностью, возникающей в третьем триместре беременности. ФПН приводит к гипоксии (кислородному голоданию) плода. Причины фетоплацентарной недостаточности — поздний гестоз, многоплодная беременность, дефекты пуповины, предлежание и сосудистая недостаточность плаценты.
Второе плановое УЗИ: на 20-24 неделе
Обследование во втором триместре – крайне важное мероприятие. К 22 неделе беременности все внутренние системы и органы ребенка практически сформированы и наблюдается его активная двигательная активность, поэтому можно оценить состояние ребенка и детально рассмотреть его со всех сторон
Кроме того, именно тогда будущие родители могут узнать пол ребенка.
Основные цели второго исследования:
- проведение фетометрии – определение биометрических показателей (длина трубчатых костей, окружность головы, живота, бипариетальный и лобно-затылочный размер). По полученным данным вычисляется вес ребенка;
- выявление возможных патологий развития плода;
- оценка размеров, зрелости, структуры и расположения плаценты;
- проведение допплерометрии – исследования маточно-плацентарного кровообращения и кровотока в аорте и среднемозговой артерии плода;
- оценка пуповины – возможно обнаружение обвития вокруг шеи плода, однако на этом сроке это не опасно, поскольку ребенок активно двигается и ситуация может разрешиться сама собой;
- оценка шейки матки. Нормальный размер – не менее 3 см. С приближением родов она укорачивается и сглаживается. Внутренний зев должен быть полностью закрыт. Нарушение этих параметров указывает на истмико-цервикальную недостаточность, требующую наложения швов на шейку матки или введения акушерского пессария.

Подготовка
Нарисуйте большой круг и поделите его на 4 части. Это ваша заготовка для карты живота. Верх круга — это верх вашего живота, там находится (как ни странно!) дно матки, а низ круга — это лобковая кость. Лево и право меняются местами, как в зеркале: ваш левый бок на картинке будет справа, и наоборот. Теперь начинайте отмечать свои ощущения и шевеления малыша.
Акушерки знают, что положение ребенка в животе очень влияет на течение родов. Например, когда малыш находится в заднем виде (спиной к спине мамы и ручками-ножками к маминому животу), роды дольше, интенсивнее по ощущениям для женщины и чаще начинаются сразу с сильных схваток, но без быстрого раскрытия шейки матки.
III триместр
К этому времени (это приблизительно 7-й месяц беременности) все органы малыша достаточно развиты. Младенец в случае преждевременных родов способен выжить.
27-я неделя
Вес ребенка достигает 1 кг, а рост – 35 см. Малыш активно увеличивается в размерах. Развиваются мышцы. Кроха часто и много спит. Он с удовольствием сосет палец и умеет улыбаться.
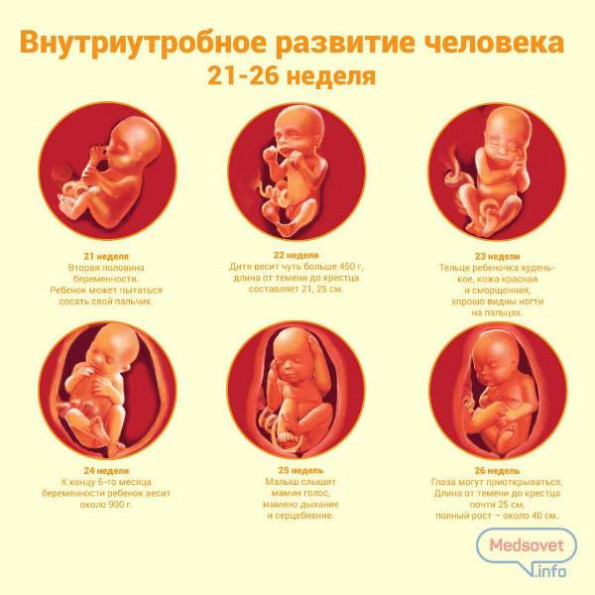
28-я неделя
С поверхности тела начинает исчезать пушок. Волосы на голове становятся более густыми. Хрящи ушей и носа еще остаются мягкими.
29-30-я недели
К 29-й неделе масса тела ребенка составляет 1150 г, а рост – около 37-38 см. В дальнейшем каждый малыш набирает вес и растет по своему «графику». Головной мозг малыша способен контролировать терморегуляцию и настраивать ритм дыхания. Такие крохи уже способны выжить без подключения специальных аппаратов для вентиляции легких.
31-я неделя
Ребенок открывает и закрывает глаза. Он активно моргает. В это время малыши обычно переворачиваются головой вниз, готовясь таким образом к предстоящим родам.
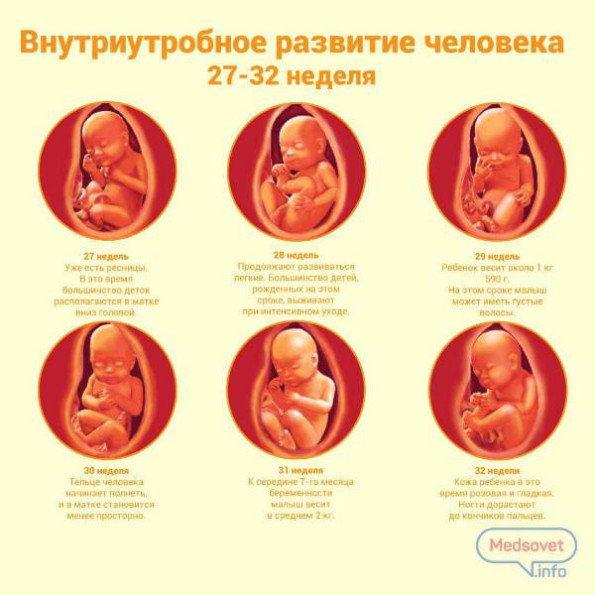
32-я неделя
В среднем масса ребенка составляет 2,5 кг. Он растет и активно прибавляет в весе. Кожные покровы становятся более толстыми, гладкими. Они приобретают естественный розовый оттенок.
33-34-я недели
Активно растет головной мозг. Увеличивается количество извилин. Продолжают развиваться легкие. На этом этапе расправляются ушные раковины. Младенец остро реагирует на яркий свет и даже начинает жмуриться.
35-36-я недели
Совершенствуются иммунная и нервная системы. Увеличивается подкожный жир, обеспечивающий малышу терморегуляцию.
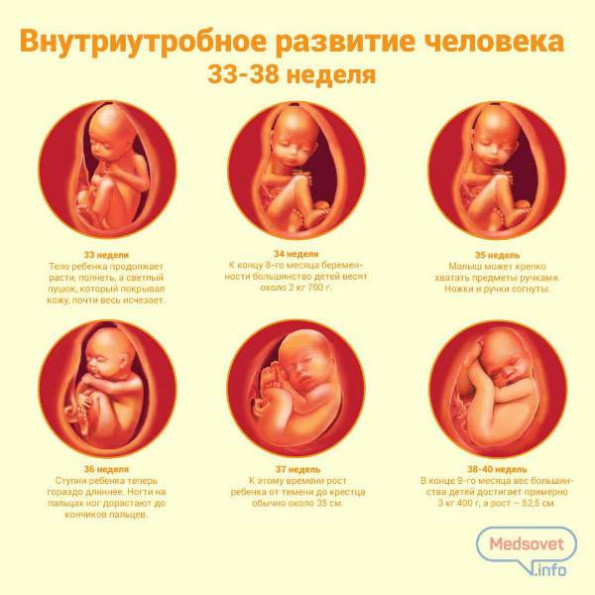
37-38-я недели
Это полностью доношенный ребенок. У него сформированы и правильно функционируют все органы. В среднем масса тела может достигать 2,7-3,0 кг. Рост малыша составляет 48-50 см.
39-40-я недели
Именно этот период считается оптимальным временем для родов. К 40-й неделе у малыша заканчивает формироваться подкожный жир. У него полностью развиты все органы чувств. Отлично сформирован мозг. И при этом кости черепа еще способны сойтись для беспрепятственного прохождения по родовым путям.
Малышу, родившемуся на свет, становится очень одиноко и тоскливо в этом огромном мире. Чтобы облегчить процесс адаптации, специалисты рекомендуют часто брать новорожденного на руки, гладить его, разговаривать с ним и прижимать его нежное тельце к себе.