Панариций
Содержание:
- Причины возникновения
- Причины
- Симптомы паронихии
- Анатомическое строение кисти и пальцев
- Лечение
- Панариций у ребёнка
- Лечение панариция в домашних условиях
- Виды
- Виды хронической экземы
- Возможные осложнения
- После операции
- Почему трескается кожа между пальцами ног?
- Постковидный синдром и хронический ковид
- Общие сведения
Причины возникновения
Основными причинами возникновения паронихия являются:
- травмирование околоногтевых валиков;
- воздействие на них вредных химических веществ и/или высоких температур;
- иногда является результатом профессиональной деятельности.
Паронихия инфекционного характера в большинстве случаев является следствием кандидамикоза:
- Паронихия кандидамикотическая (паронихия микотическая) – это воспаление кутикулы ногтя, вызванное паразитическим грибком рода Candida albicans. Воспаление характеризуется слабо выраженным нагноением околоногтевого валика и исчезновением кутикулы.
- Паронихия пиококковая (нагноительная) – это гнойное воспаление ногтевой фаланги пальца, вызванное гноеродными кокками. Заболевание характеризуется резкой болезненностью и сильным воспалением околоногтевого валика с появлением нагноения.
- Паронихия язвенная – течение болезни характеризуется изъязвлением ногтевого валика.
Воспаление околоногтевого валика развивается на фоне различных повреждений кожи, таких как микроскопические порезы, заусеницы и мелкие трещины. Несмотря на то, что отек более выражен на тыльной поверхности пальца, воспалительный процесс в большинстве случаев локализуется на ладонной поверхности.
В силу анатомических и физиологических особенностей, отечная жидкость распространяется по лимфатической системе вглубь тканей, что в конечном счете может привести к полному поражению околоногтевого валика и окружающей клетчатки. В результате этого отек распространяется на значительную площадь пальца.
У детей возбудителем паронихии чаще всего является бактерия стафилококк. Гораздо реже – стрептококк.
Причины
В качестве этиологического фактора панариция чаще всего выступает стафилококк (St. Aureus), как в качестве моно-агента, так и в ассоциации с другими патогенными микроорганизмами. Реже воспаление вызывается стрептококком, кишечной палочкой, протеем, грибковой инфекцией. Инфицирование происходит в результате повреждения кожного покрова пальца (микротравм) и попадания инфекции вглубь тканей пальца при отсутствии должной их санитарной обработки (мелких ссадин, порезов, «заноз», «заусениц»). Реже панариций развивается без предшествующих травм на фоне условий, способствующие его развитию:
- вросший ноготь (врастание в кожный валик ногтевой пластины);
- при склонности сосать пальцы/грызть ногти (преимущественно у детей);
- грибковые поражения ногтей;
- нарушения кровообращения в нижних конечностях (тромбофлебит), сахарный диабет.
Симптомы паронихии
Клинически паронихия пальца начинается с локального повышения температуры, покраснения и отечности тканей вокруг основания ногтя. Валик умеренно нависает над ногтевой пластиной.
Через 2-3 дня при надавливании на валик из-под него отходит гной. Возможно также и самопроизвольное его выделение.
Если гнойное содержимое распространяется под ногтевую пластинку, то она приобретает характерную желтоватую окраску.
Зачастую поражается корень ногтя, что проявляется усилением болей и осложнением течения заболевания.
Как правило, общее самочувствие не ухудшается, что является основной причиной затягивания с визитом к специалисту за медицинской помощью.
При отсутствии грамотного лечения паронихия пальца (как на руке, так и на ноге) происходит распространение инфекции в окружающие ткани, вызывая глубокий панариций, который в запущенных случаях ведет к ампутации пальца.
Анатомическое строение кисти и пальцев
Анатомия пальцев Указательный (II), средний (III), безымянный (IV), мизинец (V) пальцыБольшой палецНоготь Ноготь имеет:
- Тело — видимая часть ногтя.
- Корень (ногтевой матрикс) — задняя часть ногтевой пластинки, которая практически полностью находится под ногтевым валиком. В основании ногтя выступает лишь его небольшой участок беловатого цвета полулунной формы (лунка).
Кожа Подкожно-жировая клетчаткаКровоснабжение пальцевИннервация пальцев СухожилияСухожильные синовиальные влагалища
- II, III и IV пальцев изолированы. Они начинаются у основания первых фаланг пальцев и заканчиваются на основании ногтевых фаланг.
- I пальца берет свое начало от основания лучевой кости (кость предплечья), заканчиваясь у основания ногтевой фаланги.
- V пальца начинается чуть выше запястья, затем направляется в середину ладони, где расширяется, образуя мешок. Далее оно сужается и доходит до основания ногтевой фаланги мизинца.
- Возникает выраженная боль.
- Воспалительная жидкость или гной быстро направляются вглубь лежащие ткани и распространяются по сухожильным влагалищам, приводя к образованию осложнений (флегмона и другие).
- Сухожилия, сосуды и нервные ветки нередко сдавливаются воспалительной жидкостью, поэтому в течение 48-72 часов могут погибнуть.
Лечение
Тактика лечение паронихия напрямую зависит от стадии воспалительного процесса. Базовое лечение подразумевает компрессы, УВЧ-терапию и антибиотико-новокаиновую блокаду. В случае осложнений паронихия гнойным процессом применяют оперативное лечение, которое предполагает вскрытие нагноения с последующим дренированием и применением антибиотиков.
В зависимости от тяжести течения болезни и наличия осложнений, лечение осуществляет врач хирург или дерматолог. В особенно тяжелых случаях может потребоваться хирургическое вмешательство, вплоть до ампутации части пальца.
При диагнозе паронихия медлить с лечением нельзя. Своевременное обращение к врачу позволит избежать осложнений и обширного поражения тканей.
Панариций у ребёнка
Дети чрезвычайно уязвимы перед различными инфекционно-воспалительными заболеваниями мягких тканей пальцев рук. Причина в несовершенстве иммунной системы и частых травмах кожи, получаемых при ущемлении дистальных фаланг дверями и ящиками, порезах, уколах. Панариций может возникать даже у самых маленьких детей. Возможны дополнительные симптомы, такие как высокая температура, лихорадка, часто отсутствующие у взрослых даже с гнойными формами панариция, что объясняется повышенной реактивностью организма у детей. Принципы диагностики и лечения не отличаются от таковых у взрослых.
Лечение панариция в домашних условиях
Лечение панариция на руке в домашних условиях можно проводить исключительно на ранней стадии заболевания. Наиболее часто народными средствами лечится паронихия на пальцах руки и поверхностный панариций на ноге. Для этой цели могут использоваться печеный лук, который прикладывается к месту поражения и меняется каждые 4-5 часов; теплые ванночки с солью и содой с добавлением нескольких капель йода или ванночки с марганцовкой; кашица подсоленного черного хлеба.
Вылечить паронихию пальца на ноге или на пальце руки поможет и лист алоэ; сок чистотела, ихтиоловая мазь, а также мазь Вишневского при прорыве гнойного содержимого. Однако следует не забывать, что лечение панариция пальца в домашних условиях является основной причиной позднего обращения в медицинское учреждение и причиной серьёзных осложнений. Нельзя пытаться самостоятельно прокалывать стенку гнойника на пальце, поскольку это не приведет к его ликвидации, а наоборот, утяжелит его течение. Также следует знать, что при глубоком панариции недопустимы согревающие компрессы и лечение мазями.
Доктора
специализация: Хирург
Садретдинов Эльдар Хайдарович
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Димексид
Цефоперазон
Цефтазидим
Ципрофлоксацин
Цефтриаксон
Эритромицин
- Димексид.
- Левомеколь (мазь).
- Амоксициллин/клавуланат.
- Цефоперазон.
- Цефтазидим.
- Ципрофлоксацин.
- Цефтриаксон.
- Эритромицин.
В начальной стадии могут назначаться методы местной гипотермии, сеансы ультразвука, электрофореза, УВЧ-терапии, ванночки с солью/содой, повязки на палец на основе спирта и лекарственных препаратов. При глубоком/запущенном поверхностном панариции проводится вскрытие с применением местной анестезии. В пораженной области делаются соответствующие разрезы тканей, удаляется гной и омертвевшие участки ткани, вводит местного антибиотик. Разрезы дезинфицируют, жизнеспособные ткани дренируют и перевязывают. Для профилактики нагноения назначают лекарственные препараты местной и общей антибактериальной терапии.
Виды
Флегмоны бывают первичными и вторичными. Первые возникают как самостоятельные очаги воспаления с гнойным расплавлением жировой клетчатки и распространяются на окружающие ткани.
Вторичные, напротив, возникают в результате распространения воспалительного процесса из окружающих тканей на жировую клетчатку.
Глубокие флегмоны развиваются в жировой клетчатке, окружающей внутренние органы. В зависимости от локализации воспаления различают параметрит (в области матки), парапроктит (в области прямой кишки), паранефрит (в области почки), др.
Кроме того, различают флегмоны средостения, забрюшинные, межорганные, подфасциальные, межмышечные.
Поверхностные флегмоны могут возникнуть в области лица, шеи, кисти, стопы или в ином месте.
Кроме того, флегмоны различают по типу воспалительного процесса:
- Серозные. Диагностируются на начальном этапе воспаления. В жировой клетчатке возникает скопление серозной жидкости (экссудата), в результате ткань приобретает студенистую структуру.
- Гнойные. Возникают в результате гнойного расплавления жировой ткани с образованием полости, заполненной жидким экссудатом. Гной из воспалительного очага вырывается наружу через свищ или распространяется по сухожильным влагалищам, подфасциальныым пространствам на окружающие мышцы. Обычными возбудителями служат золотистый стафилококк, стептококки.
- Гнилостные. Вызывают гнилостный распад, разрушение тканей и превращение их в полужидкую массу с неприятным запахом. Проявляются выраженными симптомами общей интоксикации организма. Обычные возбудители — гнилостный стептококк, кишечная палочка, вульгарный протей.
- Некротические. Образуют очаги некроза тканей, отторжения или абсцесса.
- Анаэробные. Сопровождаются выделением зловонных газов, имеют распространенный характер с участками некроза тканей. Развиваются быстро, агрессивно, распространяются на обширную область. Возбудители — анаэробные бактерии (пептококки, пептостептококки, бактероиды, клостридии).
Виды хронической экземы
- Атопический дерматит развивается в детском возрасте, и обычно прослеживается семейный характер. Это состояние склонно к хронизации.
- Контактный дерматит в хронической форме встречается при длительном или регулярном контакте кожи с аллергеном. Это происходит, если человек не сразу связывает изменения, происходящие с кожей, с воздействием какого-либо вещества. Например, пациент может не понять, что сыпь вызвана пряжкой ремня, или ремешком часов, или украшением, и продолжать носить этот предмет, что ведет к хронизации. При профессиональном контакте с водой, латексом, растворителями, также развивается хронический дерматит, так как сложно ограничить контакт с агрессивным веществом.
- Хроническая дисгидротическая экзема поражает кожу кистей рук и стопы, связана с нарушением потоотделения, а лечение бывает сложным, если не устранить факторы, влияющие на потливость. Выглядит она как пузырьки, заполненные жидкостью, на фоне воспаленной кожи.
- Нуммулярный дерматит
- Варикозная экзема возникает при хронической недостаточности вен ног, когда происходит отек и замедление кровообращения.
- Себорейная экзема связана с неправильной работой сальных желёз. Розовые зудящие пятна покрыты желтоватыми жирными корками и шелушением. Поражения располагаются на волосистой части головы, лбу, крыльях носа. Обычно течение этого дерматита хроническое.
Возможные осложнения
Возможные осложнения панариция связаны с распространением гнойной инфекции за пределы пальца или с последствиями перенесенного заболевания. К ним относят:
- Сепсис, то есть генерализация инфекции с образованием вторичных множественных гнойных очагов в различных органах, развитием ДВС-синдрома и полиорганной недостаточности.
- Распространение процесса на синовиальные сумки кисти и даже предплечья с развитием соответствующих гнойных тендовагинитов. Это наиболее вероятно при панариции I и V пальцев кисти, ведь влагалища их сгибателей продолжаются до лучезапястного сустава и даже переходят на предплечье. А вот синовиальные сумки ладонных поверхностей II-IV пальцев кисти заканчиваются слепо на уровне пястно-фалановых суставов.
- Флегмоны кисти, при этом распространение инфекции с пальцев чаще всего происходит под апоневрозом.
- Остеомиелит пястных и запястных костей.
- Тромбоз сосудов с развитием острых ишемических некрозов тканей, перифлебиты и тромбофлебиты конечностей.
- Гнойный лимфаденит регионарных лимфатических сосудов. При этом диагностируют так называемый лимфатический панариций. Эта болезнь характеризуется несоответствием между умеренной выраженностью признаков воспаления пальца с яркими симптомами лимфогенного распространения инфекции. Причем иногда лимфаденит и общая интоксикация обнаруживаются еще до проявления собственно панариция.
- Контрактуры пальцев, что является следствием суставной и сухожильной форм заболевания.
Диагностика
Диагностика панариция направлена на исключение других инфекционно-воспалительных заболеваний кисти (или стопы), на уточнение характера и глубины поражения пальцев. Обследование пациента включает:
- Осмотр. Врач оценивает внешние изменения пораженной области, выявляет признаки интоксикации, проверяет состояние регионарных (подмышечных) лимфатических узлов. Для местного осмотра используется пуговичный зонд, который позволяет определить зону наибольшей болезненности и при необходимости глубину гнойной раны.
- Взятие мазков при наличии отделяемого или открытой раны. Позволяет провести бактериологическое исследование с определением вида возбудителя и его чувствительности к основным антибактериальным средствам. Правда, результат такого анализа может быть получен не ранее 5-7 дня, что обусловлено необходимостью ожидать рост микроорганизмов на различных средах в инкубаторе.
- Рентгенография обзорная, прицельная, в 2 проекциях. Проводится при подозрении на суставную и костную форму. Но следует учитывать, что остеомиелит концевой фаланги в большинстве случаев верифицируется рентгенологически только на 2-3 неделе заболевания, тогда как мелкие крошкообразные костные секвестры определяются уже с первых дней.
- Диафоноскопия – просвечивание тканей пораженного пальца. Очаг воспаления виден как затемнение, что позволяет определить его примерные размеры и форму.
- Общеклинический анализ крови для определения выраженности общей воспалительной реакции с помощью оценки уровня СОЭ, лейкоцитоза и характера сдвига лейкоцитарной формулы.
План обследования также нередко включает анализы для выявления предрасполагающих и отягчающих течение заболевания факторов. Сюда входят определение уровня глюкозы в крови (для исключения диабета) и исключение сифилиса.
Клиническая картина панариция требует дифференциальной диагностики с онихомикозами (особенно при поражении пальцев стоп), рожистым воспалением, фурункулами, карбункулами. А иногда врачу приходится исключать особую патологию, так называемый шанкр-панариций. Это редкая форма первичного сифилиса, когда входными воротами для бледной трепонемы становятся микроповреждения эпидермиса пальцев рук. Такое возможно у медработников, по роду деятельности контактирующих с потенциально зараженными биологическими жидкостями и тканями. В группе риска находятся патологоанатомы, проводящие спинальные пункции неврологи и анестезиологи-реаниматологи, задействованный в инфузиях средний медицинский персонал и некоторые другие.
После операции
После операции проводится медикаментозная терапия иммуномодулирующими средствами для повышения иммунитета, назначаются обезболивающие препараты, антибиотики, общеукрепляющие средства.
После удаления анаэробных флегмон делаются инъекции противогангренозных сывороток.
Кроме того, во время пребывания пациента в стационаре международной клиники Медика24 после хирургического удаления флегмоны применяются препараты для улучшения тонуса сосудистых стенок, нормализации кислотно-щелочного баланса крови, детоксикации организма (инъекции уротропина, хлорида кальция, других препаратов).
Комплексная медикаментозная терапия ускоряет восстановление, устраняет негативное влияние воспалительного гнойного процесса на организм, улучшает самочувствие. Курс препаратов назначается индивидуально.
Через сутки после операции удаляются дренажные резиновые трубки, полурубки. Через 5 — 6 суток снимаются швы.
Длительность стационарного лечения определяется самочувствием пациента, динамикой восстановления, исчезновения остаточных явлений, связанных с воспалительным процессом и его осложнениями.
Материал подготовлен врачом-онкологом, хирургом международной клиники Медика24 Семушиным Валентином Валентиновичем.
Почему трескается кожа между пальцами ног?
Летом мацерация часто возникает и на нормальной коже, которая обычно не сильно потеет. Причины этого — повышенная температура воздуха, а, следовательно, и температура кожи, отсутствие циркуляции воздуха между пальцами и накопление влаги. Трение пальцев друг о друга и давление поверхности кожи на подошвы обуви вызывают растрескивание тонкого и нежного эпидермиса между пальцами ног.
Иногда трещины переходов от межпальцевых поверхностей к подошве бывают глубокими. Затем мы видим беловатые неровные участки эпидермиса, окружающие трещину на коже, что часто бывает болезненным. Затем мы имеем дело с раной, которая требует быстрого и эффективного лечения, потому что через открытую рану могут проникнуть не только грибки, но и бактерии.
Мацерация может возникать на всех участках стопы. Мозоли, подошвенные вдавления и область боковых поверхностей пальцев могут мацерироваться, то есть размягчаться от пота и других жидкостей.
Постковидный синдром и хронический ковид
В настоящее время нет возможности различить истинно постковидный синдром и состояние, когда вирус продолжает жить в организме (так называемый лонг-ковид или хронический ковид). Клиническая картина настолько разнообразна, что в ней нельзя вычленить дифференциальные признаки пост- или лонгковида, а основной метод диагностики — ПЦР-тест — позволяет «поймать» вирус только во входных воротах инфекции (слизистая носа и рта). Доказать наличие вируса в ином месте организма пока невозможно в массовых исследованиях.
Симптомы
Постковидный синдром проявляется широким спектром нарушений, затрагивающих сердечно-сосудистую, нервную и дыхательную систему, опорно-двигательный аппарат. Это необъяснимая усталость, повышенная тревожность, боли в суставах, груди, головные боли, снижение памяти, внимания и мышления, вплоть до деменции, депрессия, звон в ушах, ухудшение зрения, периодическое повышение температуры, расстройства сна, тахикардия (сердцебиения) и др.
Механизм развития
Постковидный синдром — сложная наднозологическая форма, вклад в которую вносят:
-
иммунологические нарушения как след перенесенной инфекции,
-
вновь возникшее аутоиммунное заболевание, толчком к которому послужила коронавирусная инфекция,
-
обострение имевшихся хронических заболеваний,
-
дисфункция органов и систем, которые возникли во время острого состояния и не вернулись в норму,
-
тревожно-депрессивный и другие психиатрические синдромы.
Причины
Одной из причин постковидного синдрома являются аутоиммунные нарушения. После любого инфекционного заболевания в организме повышен уровень аутоантител, которые вырабатываются к обломкам собственных погибших клеток. Со временем иммунитет «успокаивается», аутоантитела при нормальном выздоровлении исчезают. Если этого не происходит, возникают аутоиммунные реакции. Усугубляют ситуацию характерные для ковида поражение эндотелия (внутренняя оболочка сосудов), длительное воспаление нервной ткани (нейровоспаление), сосудистые реакции как следствие брадикининового шторма.

Как выявить
Диагностика постковидного синдрома основана на клинических признаках и наличия в анамнезе острого эпизода COVID-19. Из лабораторных исследований используют данные общего анализа крови, маркеры воспаления (С-реактивный белок, фибриноген, ферритин), показатели нарушений свертывания крови (D-димер), показатели функции печени, почек, щитовидной железы, электролиты. Выбор инструментальных исследований зависит от выявленных нарушений. Для оценки состояния сердца целесообразно сделать электрокардиограмму, эхокардиограмму, мониторирование по Холтеру. Для оценки состояния легких — рентгеновский снимок (но не компьютерную томограмму) и спирометрию. В любом случаеполезным будет ультразвуковое исследование вен нижних конечностей.
Лечение
Терапия постковидного синдрома — строго индивидуальна и зависит от клинической картины. Она включает разнообразную немедикаментозную реабилитацию и терапию, направленную на ликвидацию остаточного воспаления, нормализацию иммунитета и защиту пострадавших органов. Опыт показывает, что со временем постковидные симптомы ослабевают и даже могут пройти самостоятельно, но при активном участии пациента под руководством врача процесс реабилитации после ковида будет гораздо более эффективным и быстрым.
Из общеукрепляющих и быстродействующих лекарственных методов лечения можно выделить нейрометаболическую терапию и лечение препаратом ЛАЕННЕК.
Лечение постковидного синдрома в Клинике РОСА
В Клинике РОСА лечение постковидных расстройств осуществляется в амбулаторном режиме. В тяжелых случаях (развитие выраженной слабости, генерализованной тревоги, бессонницы, депрессивного состояния и др.) может потребоваться госпитализация. Для таких случаяев мы располагаем собственным комфортным круглосуточным стационаром, где под наблюдением персонала проводим обследование и интенсивное лечение.
Общие сведения
Панариций (лат. Panaricium; народное — волосень/волос), представляет собой острое гнойное воспаление тканей пальца кисти или стопы. В современном понимании термин «панариций» обозначает не какую-либо отдельную нозологическую форму, а целую группу острых/хронических воспалительных заболеваний, развивающихся в различных анатомических структурах пальца. Панариций на пальце руки относится к одной из наиболее часто встречаемых в практике лечения гнойных патологий кисти, а удельный вес панарициев в структуре всех гнойно-воспалительных заболеваний кисти составляет около 40%. Код панариция по МКБ-10: L03.0. Флегмона пальцев кисти и стопы.
Особенности и развитие течения панариция в отличие от гнойных заболеваний кисти других локализаций, в значительной мере обусловлены особенностями анатомии пальца. Наличие большого количество важных анатомических образований, расположенных на относительно небольшом протяжении: суставы межфаланговые, фиброзные влагалища, синовиальные оболочки, сухожилия, ячеистость подкожной клетчатки, пронизанной фиброзными перемычками, обилие кровеносно-лимфатических сосудов, а также нервных окончаний, способствуют чрезвычайно быстрому распространению гнойно-воспалительного местного процесса.
В большинстве случаев воспалительно-гнойный процесс локализуется на указательном/среднем пальце правой руки, а на ноге — поражается большой палец ноги. Ниже приведено фото панариция пальца на руке и на ноге.
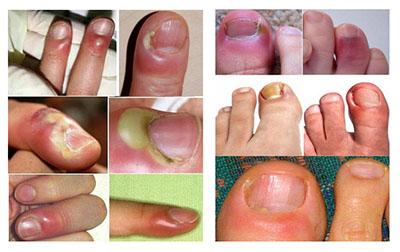 Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Развитие панариция на пальце руки или пальце ноги является одной из частых причин нетрудоспособности пациента, а позднее обращение к врачу/неадекватное лечение панариция сопровождаются риском генерализации воспалительного процесса.


