Нехватка воздуха при дыхании причины у взрослых
Содержание:
- Психогенная астма
- 2.Когда одышка является нормой?
- Ваши действия при одышке
- Методы лечения
- Лечение
- Мы лечим все виды одышки
- Профилактика и рекомендации при нехватке воздуха
- Механизм развития и критерии отличия
- Случай из клинической практики
- Диета при заболеваниях легких
- Возможные причины возникновения болезни
- Виды аллергического отека гортани
- Причины межреберной невралгии
- Особенности болей внизу спины у женщин
- Как бороться с ночным удушьем
- Дыхательный невроз
- Как отличить межреберную невралгию от сердечной боли
- Способы лечения симптома
- Причины нехватки воздуха
Психогенная астма
Вообще, бронхиальная астма относится к патологии дыхательной системы. Ее развитие связано с изменением структуры бронхов на фоне иммунных сбоев, то есть является вполне конкретным заболеванием, к этиологии которого психические факторы не имеют отношения.
У людей, страдающих данным недугом, может развиться такое состояние, как психогенная астма. Это случается, когда приступы удушья – основного симптома болезни, провоцируются нервным перенапряжением, как положительным, так и отрицательным, тогда как в обычных случаях это происходит под действием холода, инфекций или физических нагрузок.
Под действием сверхэмоций происходит выброс гистамина. Это один из главных медиаторов воспаления. Он вызывает спазм бронхов. Как результат – сухой кашель, одышка и приступ удушья.
Часто психогенная астма развивается у женщин в менструальный период и у детей, чья психика еще довольно нестабильна, очень чувствительна.
2.Когда одышка является нормой?
Хотя одышка — это всегда неприятное состояние, она должна беспокоить только в тех случаях, когда указывает на нарушения в организме. Если человек подвергался физическим нагрузкам, испытал стресс, попал в экстремальную ситуацию, одышка является физиологической нормой и носит характер компенсаторного механизма. Стремительный подъём по лестнице, интенсивное плавание, подъём тяжестей даже у самого здорового человека вызывают учащённое дыхание. Однако в норме после перехода в спокойное состояние дыхание должно быстро восстанавливаться, не вызывая ощущение недостатка воздуха.
Если одышка возникает несоразмерно полученному воздействию (при обычной ходьбе, при спешке, от резкого звука, после наклона, однократного подъема тяжести), это может свидетельствовать о соматических заболеваниях, инфекциях, психоэмоциональных или эндокринных расстройствах.
Ваши действия при одышке
Внезапный приступ одышки может быть сигналом серьезных проблем с сердцем или дыхательными путями. Если вам вдруг стало тяжело дышать и не хватает воздуха — вызовите скорую помощь (с домашнего телефона — 03, с мобильного 911 или 112), возможно вам потребуется экстренное лечение и госпитализация.
Чувство нехватки воздуха сопровождается очень тягостными ощущениями и страхом, однако врачи скорой помощи смогут снять эти симптомы, например, предоставив вам кислородную маску, пока будут выяснять причины случившегося.
Если одышка беспокоила вас в течение короткого времени, а потом прошла, тоже не стоит пренебрегать консультацией врача. Обратитесь к врачу, как только будет возможно. Вероятно, вам трудно дышать из-за хронических заболеваний, например, астмы, ожирения или обструктивной болезни легких, которые потребуют лечения.
Ниже мы рассмотрим наиболее частые причины:
- внезапной одышки;
- продолжительной, «привычной» одышки.
Методы лечения
Лечением такого заболевания должен заниматься специалист в области гипервентиляционного синдрома. Неправильно подобранный лечебный метод не только не излечит заболевание и ухудшит качество жизни, но и может спровоцировать появление новых патологий в психике.
Лечебные методы зависят от стадии болезни и общего состояния больного. На начальных стадиях используют сеансы психотерапии, для выяснения причины болезни, расслабления и успокоения нервной системы. Такую терапию соединяют с дыхательной гимнастикой, что дает наилучший эффект.
Цель дыхательной гимнастики — увеличение концентрации углекислого газа в выдыхаемом потоке воздуха. Методика помогает избавить от гипервентиляции легких, а также улучшает общее самочувствие. Кроме этого, желательно вести здоровый образ жизни, нормализовать распорядок дня, правильно питаться, а также заниматься физическими упражнениями.
В комплексе все действия излечат заболевание и дадут положительный эффект на организм. В особо тяжелых формах дисфункционального дыхания используют медикаментозные вещества:
- витамин группы В;
- успокоительные травяные настойки;
- нейролептики;
- транквилизаторы;
- антидепрессанты;
- витамин D;
- кальций;
- магний;
- бета-адреноблокаторы.
Однако самолечением заниматься не стоит, лучше сразу обратиться к опытному врачу — Илье Григорьевичу Гернету — психотерапевту с 35-летним опытом работы.
К списку статейДругие статьи
- Как лечат в клинике неврозов?
- Генерализованное тревожное расстройство с паническими атаками
Лечение
Боль в пояснице
Наиболее часто при болях в пояснице назначаются нестероидные противовоспалительные препараты (НПВП) и миорелаксанты скелетных мышц.
Обзор, проведенный Американским обществом боли и Американским колледжем врачей, показывает, что несколько препаратов, рассматриваемых в данном отчете, эффективны для кратковременного облегчения острой или хронической боли в пояснице, хотя каждый из них связан с уникальным набором рисков и преимуществ. Существуют доказательства того, что НПВС, миорелаксанты (при острой боли в пояснице) и трициклические антидепрессанты (при хронической боли в пояснице) эффективны для кратковременного облегчения симптомов. При слабой или умеренной боли разумным вариантом может быть испытание Ацетаминофена (Парацетамол), поскольку он может иметь более благоприятный профиль безопасности, чем НПВС, которые используются при более сильной боли. При очень сильной, инвалидизирующей боли, несмотря на некоторые потенциальные риски, можно использовать опиоиды для достижения адекватного обезболивания и улучшения функций. Для всех препаратов, включенных в этот обзор, доказательства благоприятного влияния на функциональные показатели ограничены, и требуются дальнейшие исследования.
При болях в пояснице, вызванных грыжей диска, спондилолистезом или стенозом, может быть рекомендовано хирургическое вмешательство. В большом исследовании пациентов со спондилолистезом и сопутствующим спинальным стенозом одна группа пациентов получала хирургическое лечение, а другая — нехирургическое. Результаты этого исследования показали, что группа, получавшая хирургическое лечение, сохраняет значительно большее уменьшение боли и улучшение функции в течение четырех лет. В другом исследовании, где речь шла о пациентах с грыжей межпозвонкового диска, был сделан вывод, что через 4 года пациенты, перенесшие операцию по поводу грыжи поясничного диска, достигли большего улучшения, чем те, кто лечился безоперационно.
Дыхательные нарушения
Наиболее часто используемым препаратом для лечения астмы у детей и взрослых являются бета-агонисты. Эти лекарства являются наиболее мощными бронхолитиками. Применение этих препаратов способствует увеличению калибра дыхательных путей, подавлению воспаления и быстрому облегчению симптомов астмы. Бета-агонисты принимают путем ингаляции, поскольку ингаляция предпочтительнее других путей из-за лучшего соотношения доза-эффект и более быстрого эффекта.
В другом исследовании было определено, можно ли замедлить ухудшение состояния у пациентов с астмой или ХОБЛ при лечении бронхолитиками с помощью ингаляционного кортикостероида. Исследование представляло собой 4-летнее проспективное исследование, в котором в течение первых двух лет лечения пациенты получали только бронхолитическую терапию, а в течение последних двух лет — дополнительное лечение кортикостероидом. Это исследование показало, что добавление кортикостероида к лечению замедляло неблагоприятное течение астмы или ХОБЛ. У пациентов с астмой этот эффект был наиболее очевиден.
Мы лечим все виды одышки
- Центральная одышка — нарушение функционирования дыхательного центра при неврозах и другой функциональной патологии центральной нервной системы, воздействии нейротропных ядов.
- Легочная одышка — наблюдается при дыхательной недостаточности, заболеваниях легких, бронхов.
- Сердечная одышка — симптом сердечной недостаточности при инфаркте миокарда, миокардите, кардиомиопатиях, пороках сердца и др.
- Гематогенная одышка — следствие влияния на дыхательный центр изменений кислотности крови и токсических продуктов метаболизма при отравлениях, печеночной недостаточности, декомпенсированном сахарном диабете и др.
Одышка является субъективным ощущением. Дифференцировать ее интенсивность может только сам пациент. Однако в любом случае, если вы почувствовали нехватку воздуха, лучше обратиться к врачу и установить причину недомогания. Одышка часто является симптомом серьезной патологии, способной привести к инвалидизации. Чтобы избежать тяжелых заболеваний, запишитесь на прием к врачу и пройдите обследования, не откладывая.
Профилактика и рекомендации при нехватке воздуха
Физиологическая одышка проходит самостоятельно после того, как человек отдохнул. Однако, если проблема возникла остро и внезапно, нужно предпринять следующие меры для облечения его состояния:
- Успокоить и усадить на диван или стул, удобно оперев спиной;
- Снять или расстегнуть тесную одежду, слишком тугой пояс;
- Обеспечить приток свежего воздуха, открыв окно или дверь;
- Увлажнить воздух, повесив возле больного предварительно намоченную простынь;
- Предложить успокоительное средство на растительной основе.
Если человек знает о своём заболевании и у него имеются препараты, облегчающие его состояние, нужно предложить ему их выпить. Если в течение пятнадцати минут он не почувствует себя лучше, придётся вызвать «Скорую помощь».
Специфической профилактики в данном случае не существует. Тем не менее, свести к минимуму риск развития подобного состояния можно, выполняя следующие правила:
- Ведение активного, здорового образа жизни;
- Исключение чрезмерных физических нагрузок и стрессов;
- Контроль над массой тела;
- Своевременное лечение заболеваний;
- Систематическое прохождение профилактических исследований.
Помните: нехватка воздуха может быть признаком серьёзных патологических состояний. Именно поэтому специалисты ЦЭЛТ рекомендуют своевременно выяснять её причины и предпринимать соответствующие меры!
- Гиперхолестеринемия
- Тахикардия
Механизм развития и критерии отличия
Каждая деятельность, в том числе и дыхательная, регулируется определенным отделом головного мозга. В состоянии стресса и нервного перенапряжения центральная и периферическая нервная система выходят из строя. Теряется контроль над центром дыхания в головном мозге, распространяется перевозбуждение, в результате чего ускоряется дыхание.
Легкие переполняются воздухом, вызывая гипокапнию, то есть в крови чрезмерно увеличивается количество кислорода, а углекислый газ снижается ниже нормы. Такой дисбаланс газов и вызывает приступ психогенной одышки.
Несмотря на то что симптомы ее проявления схожи с истинной одышкой, все-таки существуют некоторые критерии, позволяющие ее дифференцировать:
Виды одышки
Критерии
Психогенная
Истинная
Причина
При обследовании внутренних органов не удается выявить
Патология сердца, почек, легких и др.
Телесные симптомы
Отсутствуют
Бледность или цианоз кожи, бочкообразная грудная клетка, отеки
Изменение положения тела
Не влияет на характер дыхания
Смена положения может облегчать или провоцировать патологический симптом. Особенно часто усиливается после физических нагрузок.
Характер нарушений
Непостоянный
Постоянный
Периодичность
Обостряется на погоду, в определенное время суток (у одних приступы случаются утром, у других – в ночное время)
Проявляется чаще весной и осенью.
Кашель
Не купируется медикаментозными препаратами
Купируется в ряде случаев медикаментозно
Переключение внимание
Все симптомы уходят, если перевести разговор в другое русло
Одышка сохраняется, связь отсутствует
Случай из клинической практики
К нам обратилась пациентка – женщина 52-х лет, по профессии бухгалтер. В возрасте 37 лет – после вторых родов – набрала около 40 килограммов. Вскоре она стала замечать, что повседневные дела даются со все большим и большим трудом, при подъеме по лестнице, а затем и просто при спокойной ходьбе стала появляться одышка. Затем дышать и вовсе стало физически тяжело, особенно лежа на спине, поэтому она могла спать только на боку. Муж заметил, что супруга стала во сне громко храпеть и, по косвенным признакам, описывал у нее обструктивное апноэ сна. Сама пациентка жаловалась на сон с частыми пробуждениями, разбитость и выраженную сонливость днем. Она стала с трудом справляться с работой. Из-за практически постоянно повышенного артериального давления то и дело возникали сильные головные боли. Когда женщина обратилась за помощью, ее дыхание было частым и поверхностным, губы имели синеватый оттенок, на ногах отчетливо видны были отеки. При первом осмотре артериальное давление было 210/110 мм рт. ст., сердцебиение учащенное и неритмичное. Со слов пациентки, лекарства для понижения давления помогали ей последнее время все хуже. Дополнительные обследования выявили признаки сахарного диабета и расширение камер сердца на фоне снижения его тонуса.
Для выявления тяжести дыхательной недостаточности и выявления причины храпа мы провели исследование дыхательной функции пациентки, содержание газов в крови и респираторное мониторирование во время сна. Результат получился удручающим: была диагностирована хроническая дыхательная недостаточность, а количество остановок дыхания во сне было составил 93 в час. При этом даже в редкие периоды, когда обструктивные апноэ отсутствовали показатели насыщения крови кислородом оставались крайне низкими, что было явным признаком гиповентиляции.
Помочь пациентке могла только неинвазивная вентиляция легких. В начале было необходимо устранить остановки дыхания во сне – обструктивные апноэ. Для этого ей была назначена СиПАП терапия, которая дала возможность пациентке свободно дышать по ночам, но альвеолярную гиповентиляцию скорректировала лишь частично, повысив, но не нормализовав содержание кислорода в крови. Поэтому продолжена терапия была при помощи аппарата БиПАП. Назначенный курс лечения сочетался с лекарственной терапией, направленной на нормализацию цифр артериального давления.
Явный положительные результат был отмечен уже через неделю лечения: нормализовался сон и прошла изнуряющая дневная сонливость, частота дыхания и состав газов крови приблизились к нормальным, существенно уменьшилась одышка и возросла переносимость физических нагрузок. Показатели артериального давления стабилизировались в пределах возрастной нормы. Таким образом, на фоне восстановления дыхательной функции были побеждены синдром ожирения-гиповентиляции и синдром ночного апноэ.
Данный клинический случай наглядно иллюстрирует, что СиПАП терапия восстанавливает проходимость дыхательных путей во время ночного сна и гарантированно предотвращает апноэ, а БиПАП терапия устраняет еще и явления гиповентиляции – дыхательной недостаточности. Правильный подбор вспомогательной вентиляции позволяет эффективно лечить пациентов, страдающих от дыхательной недостаточности и апноэ сна на фоне ожирения.
Диета при заболеваниях легких
Рацион больного должен быть богат продуктами с антиоксидантами в составе, которые содержат овощи и фрукты оранжевого, темно-зеленого и насыщенного желтого цвета.
Для улучшения состояния легочных тканей нужно употреблять молочную и кисломолочную продукцию. В ней присутствует достаточное количество кальция, который восстанавливает функционирование органов дыхательной системы.
В моркови в большом количестве содержится бета-каротин. Вещество улучшает питание и укрепляет ткани легких. Растительные белки можно получить из капусты брокколи. Таковые участвуют в регенерации и создании здоровых клеток органов дыхания.
Улучшить дренажные свойства бронхов и усилить газообмен можно, систематически употребляя свеклу. В зеленых листовых овощах присутствует магний, снижающий риск развития многих заболеваний дыхательной системы.
Природные источники антиоксидантов и аскорбиновой кислоты — чеснок и лук, шиповник, цитрусовые, которые усиливают защитную функцию организма и ускоряют борьбу с патогенными микроорганизмами (например, при инфекционном поражении органов дыхания).
Возможные причины возникновения болезни
Часто человек может почувствовать – «Задыхаюсь, как будто камень на легких». При хорошем здоровье такой ситуации не должно быть в нормальном состоянии покоя или в случае легких нагрузок. Причины нехватки кислорода могут быть самые разнообразные:
- сильные переживания и стресс;
-
аллергическая реакция;
- болезнь легких;
- заболевания сердечно-сосудистой системы;
- гиподинамия;
- сжатие стенок в грудине;
- ожирение;
- пагубные привычки, как курение и злоупотребление алкоголем;
- грыжа;
- резкая смена окружающей среды.
Несмотря на такой большой перечень возможных причин, почему может быть тяжело вдохнуть, в основе проблемы практически всегда лежит сурфактант. Если рассмотреть с точки зрения физиологии – это жировая оболочка внутренних стенок альвеолы.
Альвеола представляет собой пузырчатое углубление в отделах легких и участвует в дыхательном акте. Таким образом, если с сурфактантом все в порядке, любые заболевания на легких и дыхании будут отражаться минимальным образом.
Поэтому если мы видим людей в транспорте, бледных и в предобморочном состоянии, скорее всего, все дело также в сурфактанте. Когда человек за собой замечает – «Слишком часто зеваю», значит вещество вырабатывается некорректно.
Виды аллергического отека гортани
Различают острый и хронический аллергический отек.
Острый аллергический отек
В этом случае необходимо вызывать экстренную помощь. Затруднения дыхания явные и внезапные, состояние стремительно ухудшается. Человек дышит прерывисто и часто, в дыхание вовлекаются мышцы плеч, головы и спины, западают надключичные ямки, втягиваются межреберные промежутки. Кожа бледнеет, синеет, пульс растет, у больного может начаться паника. При отсутствии медицинской помощи просвет гортани закрывается полностью, что вызывает асфиксию и смерть.
До прибытия медицинских работников находящихся рядом с больным должны консультировать по телефону, что следует делать. Советы для оказания неотложной помощи при проблемах с дыханием:
- прервать контакт человека с веществом, которое вызвало такую реакцию (если это возможно определить);
- при отравлении продуктами – промыть желудок;
- освободить человека от сдавливания одеждой;
- обеспечить приток свежего воздуха;
- дать антигистаминное средство.
Хронический аллергический отек
В таком случае дискомфорт в горле и сбои дыхания происходят периодически, не усугубляясь, но доставляя человеку очень неприятные ощущения. Такое состояние является следствием некоторых болезней или систематического контакта с аллергеном (например, с плесенью или шерстью животных, находящимися в доме). Его симптомы следующие:
- опухание и покраснение миндалин, язычка и неба;
- сложности при вдохе сильнее, чем при выдохе;
- учащенное дыхание;
- одышка;
- ощущение инородного тела в горле;
- невозможность физических нагрузок из-за усугубления проблем с дыханием.
При этих симптомах обязательно обратитесь к врачу-отоларингологу, чтобы вылечить основное заболевание или убрать аллерген из своего окружения.Хронический аллергический отек гортани опасен тем, что он может резко и внезапно развиться в отек Квинке – когда нарастание клинических проявлений происходит в течение нескольких минут. Отек Квинке характеризуется сильным опуханием шеи и лица, может перейти на слизистую оболочку гортани, вызывая сильный стеноз. При появлении признаков отека Квинке нужно срочно вызвать скорую медицинскую помощь.В случаях хронических аллергий человек обычно в курсе своего состояния, поэтому должен всегда держать под рукой антигистаминные средства, которые остановят прогрессирование состояния
Такие препараты выписывает врач индивидуально – есть разные виды антигистаминных препаратов, и важно подобрать подходящие вам
Причины межреберной невралгии
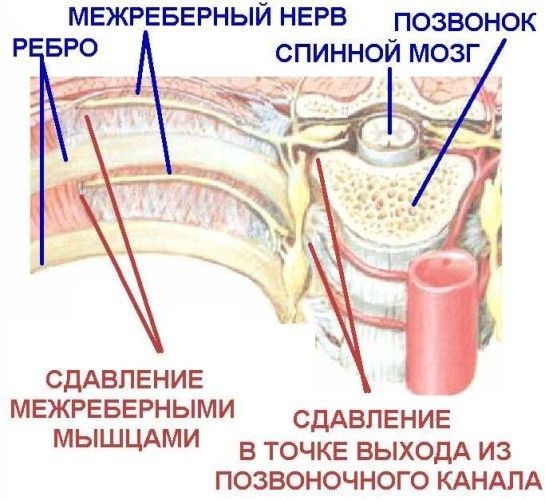 Все причины межреберной невралгии могут быть сведены или к защемлению корешка нерва (нерв сдавливается в точке выхода из позвоночного канала) или к раздражению либо сдавливанию нерва уже в межреберье.
Все причины межреберной невралгии могут быть сведены или к защемлению корешка нерва (нерв сдавливается в точке выхода из позвоночного канала) или к раздражению либо сдавливанию нерва уже в межреберье.
Корешковый синдром межреберного нерва обычно вызывается одной из следующих причин:
-
остеохондроз грудного отдела позвоночника;
-
межпозвонковая грыжа;
-
опухолевые процессы;
-
другие заболевания позвоночника.
Гораздо чаще межреберная невралгия возникает в результате факторов, воздействующих на нерв в межреберном пространстве. Основными причинами тут выступают:
-
травмы грудной клетки;
-
герпетическая инфекция (опоясывающий герпес);
-
мышечно-тонический синдром вследствие чрезмерной физической нагрузки или работы в неудобной позе;
-
переохлаждение;
-
у женщин — ношение тесного белья (бюстгальтера). Поостеречься, в первую очередь, надо тем, у кого слабо развит подкожный жировой слой;
-
сдавливание нерва растущей опухолью (плевры, грудной стенки) или аневризмой нисходящего отдела грудной аорты;
-
факторы, воздействующие на всю нервную систему (отравление, гиповитаминоз).
Факторами, повышающими риск возникновения межреберной невралгии, являются:
-
сахарный диабет;
-
проблемы с иммунитетом;
-
возрастные изменения сосудов;
-
алкоголизм;
-
гормональные нарушения;
-
стрессы, угнетённое состояние психики;
-
длительный приём сильнодействующих медпрепаратов.
Особенности болей внизу спины у женщин
Боль в спине практически никогда не является единственной жалобой – во многих случаях пациент отмечает наличие и иных беспокоящих его симптомов. У женщин она может сочетаться с болью в нижней части живота, нарушениями мочеиспускания. В такой ситуации думающий врач направит пациентку, прежде всего, на осмотр к гинекологу для исключения патологии «по женской части» либо беременности.
При женских болезнях
Если болит низ спины у женщины, распространенные причины этого состояния следующие:
- эндометриоз (сопровождается ноющей болью в пояснице и тянущей – в животе, одно- или двусторонней, обильными и длительными, со сгустками, менструациями, нерегулярным циклом);
- миома матки (при данном заболевании матка, как при беременности, постепенно увеличивается в размерах, сдавливая внутренние органы и окружающие матку ткани, в связи с чем и возникает боль в пояснице);
- полипоз матки (протекает с обильными менструациями, мажущими выделениями из влагалища после полового акта; женщины также отмечают боли внизу живота или сзади, в области крестцового отдела позвоночника, копчика);
- опущение, выпадение матки, влагалища (при резких движениях, наклонах туловища у больных возникает ноющая боль в нижней части живота, часто отдающая в низ поясницы, ноги; также отмечаются нарушения мочеиспускания (частые позывы, болезненность) и учащение стула);
- поликистоз яичников (наиболее характерный симптом – боль в подвздошной области со стороны пораженного придатка; в ряде случаев она иррадиирует в нижнюю часть спины, усиливается при физических нагрузках, наклонах корпуса, а также в вечернее время).
При беременности
Чувство дискомфорта, тяжести, тянущая неинтенсивная боль внизу живота и в пояснице при отсутствии иных настораживающих женщину и врача проявлений – вариант нормы, не требующий беспокойства и лечения. Возникают эти симптомы в связи с давлением растущей матки на окружающие ее ткани, смещением центра тяжести из-за увеличивающегося в размерах живота, а также по причине активной выработки организмом будущей мамы прогестерона, который приводит к некой слабости мышц и связок. Часто они сопровождаются тошнотой и рвотой.
Если же боли в нижней части спины интенсивные, сопровождаются выраженной схваткообразной болью в животе – это признак угрозы прерывания беременности, требующей неотложной консультации врача.
После родов
Любая женщина знает, что поясница может заболеть после родов. Обусловлена эта боль ослаблением мышц передней брюшной стенки за период беременности, реже – травмами элементов опорно-двигательного аппарата матери в процессе родоразрешения.
Как бороться с ночным удушьем
Прежде всего, нужно поставить правильный диагноз. Ведь причин ночных пробуждений с нехваткой воздуха может быть много: это бронхиальная и сердечная астма, обструктивное и центральное апноэ сна, ларингоспазм при гастроэзофагеальном рефлюксе, гипервентилярные приступы у пациентов с тяжелой вегетативной дистонией или гиповентиляция при ожирении.
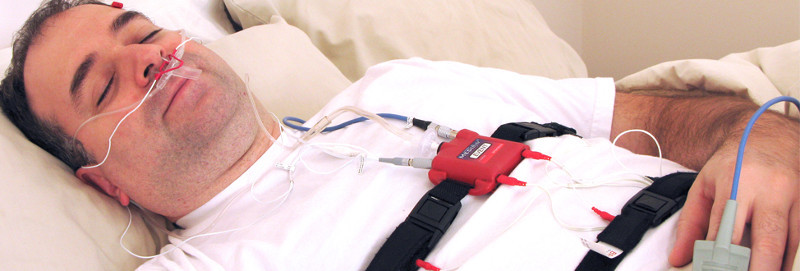
В процессе обследования больного, скорее всего, пригласят на одну ночь посетить сомнологическую лабораторию для проведения точной диагностики нарушений дыхания во время сна
Кардиореспираторный мониторинг или, возможно, полисомнография позволят установить наличие апноэ и гиповентиляции во время сна, а также уточнить степень их тяжести. Обследование во время сна в сомнологической лаборатории позволит установить правильный диагноз. И уже в зависимости от полученных результатов врач назначит адекватное лечение. А лечить такое состояние можно и нужно, поскольку оно не просто сильно ухудшает качество жизни, но и очень опасно своими последствиями и осложнениями.
Дыхательный невроз
Существует много разновидностей неврозов, каждая из которых выделяется определенной группой симптомов. Одним из них является дыхательный невроз, который характеризуется, прежде всего, неврогенным расстройством дыхания.
Понятие было введено в обиход в 1871 году американским ученым Да Коста. Оно имеет несколько родственных названий: «респираторный невроз», «нейрореспираторный синдром», «дыхательная дистония». Но чаще всего используют термин «гипервентиляционный синдром» (ГВС). На него приходится примерно 10% случаев. Среди больных есть как дети, так и взрослые. Стоит отметить, что женщины страдают от этого недуга в несколько раз чаще, чем мужчины.
Причины появления синдрома делят на психические, органические, смешанные. Конечно, большинство (около 60%) приходится на психогенные факторы.
5% случаев включает в себя органическую этиологию. Сюда относят нарушения структуры ЦНС: энцефалопатии, гидроцефалия, воспаления оболочек мозга, а также такие заболевания, как сахарный диабет, гипертония, хронический бронхит. Иногда поводом становится прием некоторых медикаментов.
В течение болезни различают 3 группы признаков:
- дыхательные;
- психоэмоциональные;
- мышечные.
I группа имеет несколько форм проявлений:
- Пустое дыхание – чувство недостатка воздуха, его темп учащается.
- Кажется, что воздух с усилием поступает в легкие, ощущается ком в горле. К дыхательному акту привлекаются вспомогательные мышцы.
- Появляется предчувствие остановки дыхания, и человек вынужден контролировать его процесс, осознанно делая вдох.
- Зевание, стон, вздохи.
II группа симптомов включает в себя нервное перенапряжение и обеспокоенность своим состоянием. Больной не может расслабиться. У него появляются фобии, в частности, боязнь открытой местности и мест с большим скоплением людей.
К III симптоматической группе относят мышечный гипертонус, различные тактильные ощущения в виде покалывания, жжения, «мурашек по телу».
Такая триада признаков является типичным, ведущим проявлением болезни.
Заболевание характеризуется хроническим течением, при котором случаются обострения.
Обострение гипервентиляционного синдрома носит название гипервентиляционный криз. Это состояние, при котором усиливаются проявления болезни. Характерно повышенное чувство страха. Больной задыхается, истерит, ощущает «близость смерти». При этом его сопровождает озноб, головокружение, тошнота, он покрывается липким холодным потом.
Вызывает криз негативная психологическая обстановка. Уникален способ снятия приступа – нужно подышать в пакет. В таком случае в нем концентрируется углекислый газ, который и вдыхает невротик. Газовый баланс восстанавливается, дыхание выравнивается. Это является первой помощью при создавшейся ситуации.
Что касается детей, то для них также характерна такая патология, как дыхательный невроз, причиной которого также становятся стрессы, фобии и тревожные расстройства. Но стоит отметить, что главная роль в их возникновении отводится неблагоприятной обстановке в семье, причем это относится не только к грубому и неадекватному отношению к ребенку, но и к взаимоотношениям между родителями. Постоянные ссоры и конфликты в семье, агрессия могут спровоцировать развитие психогенной одышки у детей.
Такие детки отличаются тревожностью и лабильностью (нестабильностью) настроения. У них замечаются вспышки гнева по мелочам, общая нервозность, отказ от общения с друзьями, нарушается сон.
Родителям стоит быть более бдительными и чувственными в воспитании ребенка.
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, — это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Способы лечения симптома
В комплексе с основным лечением нужно соблюдать рекомендации, которые помогают облегчить состояние:
- лежать на высокой подушке или с приподнятым изголовьем;
- исключить ношение стисняющей одежды, которая нарушает дыхание;
- больше гулять на свежем воздухе;
- укреплять иммунную систему.
Если источник одышки кроется в курении или частом распитии спиртных напитков, нужно отказаться от вредных привычек. При нахождении в душных условиях нужно срочно открыть окно для поступления свежего воздуха или покинуть помещение, выйдя на улицу.
При железодефицитной анемии или заболевании другого типа, которое протекает с одышкой, рекомендуется скорректировать рацион питания. Нужно употреблять больше продуктов, восполняющих недостаточный уровень конкретного вещества.
Если одышка, учащенное сердцебиение, слабость вызваны вегето-сосудистой дистонией, важно избегать стрессовых ситуаций, эмоционального перенапряжения, депрессии. Полезными окажутся сеансы йоги, медитации
Может понадобиться помощь психотерапевта.
Лечение любого заболевания, будь-то сердца или легких, назначает врач в индивидуальном порядке
Особенно это касается медикаментов, которые подбирают с учетом особенностей первичного процесса, его формы, вида, стадии, а также, принимая во внимание сопутствующие болезни
При заболеваниях сердца
На постоянной основе нужно принимать медикаменты людям, которые страдают:
- ишемической болезнью сердца;
- стенокардией;
- хронической сердечной недостаточностью;
- аритмией;
- гипертензией;
- атеросклерозом.
Хирургическое вмешательство назначают в следующих случаях:
- при наличии аневризмы;
- при врожденном пороке развития сердца;
- при нарушении проводимости артерий;
- при поражении аорты, которое требует внедрения протеза.
При атеросклерозе и аневризме предпочтение отдают малоинвазивному вмешательству. Для замедления атеросклеротических изменений и улучшения кровообращения проводят физиотерапевтические процедуры, например, магнито- и лазеротерапию, электросон. При заболеваниях сердечно-сосудистой системы полезны сеансы плавания, лечебная физкультура.
При заболеваниях легких
В случае нарушения работы бронхо-легочной системы нужно исключить вдыхание загрязненного воздуха. Лучше перебраться в условия с экологически благоприятной обстановкой. Идеальное место — дом в лесу. Зеленые насаждения выделяют фитонциды, оказывающие антибактериальное и противовоспалительное действие.
Не нужно избегать физической активности. Плавание в бассейне и выполнение легких упражнений помогают восстановить естественное кровообращение, ускорить метаболические и обменные процессы.
Улучшить вентиляцию легких и процесс дыхания можно с помощью гало- и спелеотерапии. Используя такие методы, снижается потребность в высоких дозировках лекарственных средств, применяемых в терапии легочной недостаточности.
Ускорить ликвидацию воспалительных очагов и улучшить процессы обмена помогают физиотерапевтические процедуры, например, магнитотерапия, электрофорез, ультразвуковое воздействие. Дополняют физиолечение ингаляциями с использованием трав и минеральных растворов.
При нарушении психоэмоционального фона
Если чувство нехватки воздуха вызвано нарушением психологического состояния, в комплексе с приемом медикаментов требуется посещение психотерапевтических сеансов. Дополняют лечение физиотерапевтическими процедурами.
Лекарственные препараты могут и не понадобиться. Часто удается ограничиться немедикаментозными методами терапии:
- классическим психоанализом;
- гипнозом;
- когнитивно-поведенческой терапией;
- рациональной психотерапией;
- медитативной дыхательной техникой и др.
Если нарушение психоэмоционального фона протекает в тяжелой форме, подбирают лекарственные препараты в индивидуальной дозировке и частоте приема. Это могут быть успокоительные, седативные средства, антидепрессанты или транквилизаторы.
Для успокоения нервной системы специалисты рекомендуют посещать сеансы йоги, массажа, дыхательной гимнастики. Обязателен отказ от вредных привычек. Нужно соблюдать сбалансированный рацион питания и скорректировать режим дня, отводя на ночной сон не меньше 8 часов.
Причины нехватки воздуха
Одышка и нехватка воздуха, причины которых мы перечислим ниже, могут стать следствием развития серьезной патологии.
Причины:
- Оказание воздействия на дыхательный центр продуктов обмена веществ при серьезных вирусных болезнях.
- Воздействие токсинов, отравляющих наш организм.
- Повреждения грудной клетки.
- Последствия прогрессирования рассеянного склероза, миастении.
- Следствия невротического расстройства, истерии.
- Заболевания легких дыхательных путей, новообразования.
- Припухлость бронхов и лёгких.
- Сердечная недостаточность, в результате которой наблюдается концентрирование крови, сокращение жизненной емкости легких.
- Ишемическая болезнь сердца — может протекать в форме одышки.
- При малокровии; интоксикации.
- Лишний вес и плохое физическое состояние, которые могут вызывать одышку при малейших нагрузках на организм.
Как уже понятно, причин одышки и нехватки воздуха в покое много, тем не менее, не нужно заниматься самолечением, а нужно обратиться к врачу, чтобы исключить развитие опасных заболеваний. Исключительно специалист с опытом работы может определить нарушение работы, какого органа вызвало недуг, причины затрудненного дыхания нехватки воздуха, установить соответствующее лечение.


