Узлы щитовидной железы: симптомы, диагностика, лечение
Содержание:
- Диагностика паратиреоаденомы
- Виды операций при аденоме щитовидной железы
- КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
- Методы лечения аденом
- Симптомы и диагностика гиперплазии
- Диагностика
- Сцинтиграфия и УЗИ
- Фолликулярного новообразования из клеток Гюртля
- Фолликулярная аденома: морфология, тактика лечения, прогноз
- Обследование и лечение проводятся платно или бесплатно?
- Суть метода
- Гистологическая картина
- Лечение Аденомы щитовидной железы:
Диагностика паратиреоаденомы
С вышеописанными клиническими симптомами пациенты, как правило, обращаются к врачам соответствующих профилей — , , ортопеду-травматологу, , или нефрологу, в зависимости от преобладающих жалоб.
Для уточнения диагноза применяются лабораторные и инструментальные методы обследования.
Характерными лабораторными показателями при аденоме паращитовидной железы являются гипофосфатемия, повышение уровня кальция, щелочной фосфатазы и паратиреоидного гормона. В крови определяется также снижение маркеров костеобразования и увеличение маркеров рассасывания костной ткани. Иногда приходится прибегать к катетеризации вен, чтобы посмотреть концентрацию паратгормона в крови, непосредственно оттекающей из железы. В моче наблюдается повышение уровня фосфора, кальция и гидроксипролина.
Инструментальные методы обследования применяют, когда необходимо визуализировать паращитовидные железы. Для этих целей подходит УЗИ, сцинтиграфия, артериография, компьютерная или . Для уточнения природы опухоли проводится тонкоигольная биопсия с дальнейшим ее гистологическим исследованием.
При поражении тех или иных органов применяются другие методы диагностики. Так, патология костной системы определяется с помощью рентгенографии или денситометрии (с целью выявления остеопороза). Характерная рентгенологическая картина при паратиреоаденоме — признаки фиброзно-кистозного остита и разрежение костной ткани.
При почечной форме гиперпаратиреоза проводят почек и мочевого пузыря. Часто обнаруживается .
Гастроэнтеролог обычно назначает , и ФГДС.
Кардиолог, как правило, обращается за помощью к таким инструментальным методам обследования, как , (), суточное холтеровское мониторирование.
При выраженных болевых ощущениях, характерных для компрессионных синдромов, проводится соответствующего отдела позвоночника. При нарушении сознания прибегают к .
Дополнительные методы обследования проводятся с целью определения степени тяжести заболевания и дифференциальной диагностики.
Виды операций при аденоме щитовидной железы
Варианты хирургических вмешательств при удалении доброкачественной опухоли щитовидной железы:
- Экстракапсулярная гемитиреоидэктомия с резекцией перешейка.
- Субтотальная тиреоидэктомия.
Объемы хирургического вмешательства обусловлены размером опухоли и ее гистологическими характеристиками. Предпочтение отдается органосохраняющей операции. Технические преимущества удаления одной из долей железы с резекцией перешейка над субтотальной тиреоидэктомией очевидны: минимизируется риск травмы возвратного гортанного нерва и паращитовидных желез. Однако согласно наблюдениям, примерно у четверти пациентов, которым была проведена лобэктомия, в течение 4 лет наблюдался рост узла в оставшейся доле щитовидной железы.
Условия проведения гемитиреоидэктомии при аденоме:
- Аргументированный диагноз доброкачественной опухоли.
- Узел размером не более 1 см в диаметре.
- Контуры образования четкие, ровные.
- Однородная изоэхогенная структура и «гипоэхогенный венчик».
- Отсутствие атипических клеток при исследовании материала гистологии.
Во всех остальных ситуациях для удаления аденомы рассматривают вопрос о проведении субтотальной тиреоидэктомии. Основаниями для такой операции являются:
- Двухсторонняя локализация аденомы щитовидной железы.
- Доброкачественное образование в сочетании с многоузловым зобом.
- Обнаружение злокачественных клеток в гистологическом препарате.
В отдельных случаях по показаниям выполняется тотальное удаление железы с лимфодиссекцией в связи с подозрениями на выраженный злокачественный процесс. Радикальные операции – редкость, обычно хирурги стараются сохранить хотя бы малую часть паренхимы железы.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Различают 3 стадии аденомы предстательной железы.
1 стадия (компенсированная) проявляется нарушением мочеиспускания в разной степени: вялая струя мочи, затруднение мочеиспускания, прерывистое мочеиспускание, частые позывы, особенно ночью. На этой стадии мочевой пузырь полностью опорожняется – остаточной мочи нет. Развивается компенсаторная гипертрофия мышцы мочевого пузыря (детрузора).
На 2 стадии (субкомпенсированной) симптомы аденомы простаты нарастают, усиливается чувство неполного опорожнения мочевого пузыря, по мере сдавливания мочеиспускательного канала мочевой пузырь уже не способен полностью изгонять мочу, появляется остаточная моча, что является частой причиной присоединения инфекции мочевых путей, образования мочевых камней.
На фоне этих стадий иногда развивается состояние, когда моча совсем не проходит через суженный мочеиспускательный канал — острая задержка мочи, требующая оказания экстренной помощи в урологическом стационаре.
На 3 стадии (декомпенсированной или стадии парадоксальной ишурии) при большом количестве остаточной мочи мочевой пузырь перерастянут, моча выделяется по каплям постоянно, возникает недержание мочи. Из-за ухудшения оттока мочи нарушается функция почек, возникает почечная недостаточность, что может привести при отсутствии урологической помощи к летальному исходу.
Крайне важно не затягивать с лечением аденомы простаты, и при появлении первых симптомов заболевания обратиться к врачу. МЕТОДЫ ЛЕЧЕНИЯ
МЕТОДЫ ЛЕЧЕНИЯ
Лечение аденомы простаты – ответственная задача, осуществлением которой занимаются только квалифицированные специалисты. Нередко, занимаясь лечением аденомы предстательной железы народными средствами пациенты только усугубляют свое состояние. Такая «народная» медицина крадет драгоценное время, и порой только оперативное вмешательство возможно в дальнейшем. Необходимо отметить, что в последние годы наметился большой прогресс в лечении ДГПЖ. Это касается как хирургических, так и консервативных методов лечения. Уменьшился значительно процент хирургических вмешательств, консервативное (медикаментозное) лечение преобладает в настоящее время в мире.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Специалистам отделения урологии ГКБ № 29 доступен широкий спектр лекарственных средств – последних достижений в области фармакологии, обеспечивающих на разных стадиях комфортное и результативное лечение аденомы предстательной железы. Используются максимально эффективные препараты в оптимальных сочетаниях длительными курсами.
Выделяют три группы лекарственных средств, помогающих бороться с ДГПЖ.
1. Альфа-блокаторы. Данные вещества призваны расширить мочеиспускательный канал за счёт расслабления гладкой мускулатуры простаты. Цель терапии, при которой назначаются альфа-блокаторы – улучшить отток мочи, исключить её застаивание в мочевом пузыре, его растягивание и атонию.
2. Ингибиторы 5-альфа-редуктазы. Препараты такого типа предупреждают чрезмерное разрастание клеток предстательной железы. Ингибиторы предотвращают образование гормона, стимулирующего рост железистых клеток простаты. Как следствие, гиперплазия предстательной железы замедляется, либо прекращается вовсе. На 20-30% уменьшается в размерах сама простата. Проходимость мочеиспускательного канала восстанавливается.
3. Фитопрепараты. Под фитопрепаратами понимаются различного рода натуральные растительные вещества, угнетающие факторы роста клеток простаты. На данный момент терапевтический эффект от применения подобного рода медикаментов изучен в недостаточной степени, и в широкой медицинской практике используются только препараты первых двух групп, однако грамотное использование фитопрепаратов даёт положительные результаты
Медикаментозное лечение может быть противопоказано некоторым пациентам. Именно поэтому подход к решению деликатных проблем в ГКБ № 29 предполагает комплексное обследование и поиск оптимальных, максимально безопасных и действенных способов лечения для каждого пациента клиники.
Консультация по платным услугам
Запишитесь онлайн
Методы лечения аденом
На первом этапе с помощью медикаментозного лечения корректируют гормональный уровень. Затем проводят хирургическое вмешательство – основной способ эффективного лечения патологии.В ходе операции новообразование полностью удаляют. Предпочтение отдают лапароскопическим методикам с мини-доступом без разрезов.
Как лечат некоторые виды аденом
Помимо хирургического нередко применяют альтернативные методы удаления аденомы простаты:
- расширение суженного участка путем раздувания специального баллона;
- установку расширяющих стентов;
- термо- или МВ-коагуляцию;
- УЗТ;
- криодеструкцию жидким азотом;
- трансуретральную игольчатую абляцию.
Медикаментозное лечение заболевания дополнительно направлено на улучшение кровообращения в малом тазу, устранение застоя мочи и запоров, уменьшение воспаления, торможение гиперплазии и профилактику инфицирования.
При аденоме молочной железы у молодых женщин возможно обратное развитие (рассасывание) новообразования. Поэтому если опухоль не вызывает опасений озлокачествления и неудобств для пациентки, рекомендовано динамическое наблюдение.
В первые недели после выписки из больницы рекомендуют избегать любой тяжелой физической нагрузки и резких движений, которые могут нарушить заживление послеоперационной раны.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.

Наиболее часто встречаются такие клинические формы:
- гиперплазия предстательной железы – увеличение органа, вызывающее у мужчин затруднение мочеиспускания и сексуальные расстройства;
- гиперплазия эндометрия – разрастание его клеток в ответ на избыточное воздействие эстрогенов, например, при поликистозе яичников; в дальнейшем может формироваться атипичная гиперплазия, являющаяся предраковым состоянием;
- гиперплазия желудка, а именно его желез, эндотелия, лимфоидной ткани, нередко сопутствующая гастриту и язвенной болезни;
- гиперплазия щитовидной железы, возникающая вследствие компенсаторного увеличения количества клеток органа при недостаточном поступлении йода; это помогает поддерживать нормальный уровень тиреоидных гормонов, но при значительном увеличении железы приводит к симптомам зоба;
- гиперплазия лимфоузлов – еще один пример приспособительного характера этого процесса; она возникает при разнообразных воспалительных, аутоиммунных или опухолевых заболеваниях и сопровождается увеличением количества иммунных клеток в лимфатическом узле;
- гиперплазия шейки матки возникает вследствие увеличения количества в ней желез, что происходит под действием инфекции, гормональных нарушений; на ее фоне могут развиться предраковые процессы.
Диагностика
На первичном приеме врач пальпирует орган. Если после внешнего осмотра у него остаются сомнения, он направит вас на анализы. В ходе обследования проверяют уровень:
- ТТГ;
- Т4;
- Т3;
- анти-TG и анти-TPO (антител к тканям щитовидной железы);
- йода.
Кроме этого, назначают УЗИ щитовидной железы в комплексе с доплерографическим исследованием кровотока. В отдельных случаях проводится компьютерная томография гортани. Если обнаружены узлы, определяют уровень кальцитонина и тиреоглобулина ТГ, а также делают тонкоигольную пункционную биопсию – забор образца тканей на цитологическое исследование клеток.
Сцинтиграфия и УЗИ
Высокая разрешающая способность современных ультразвуковых аппаратов позволяет оценить вероятность злокачественной природы узла(-ов) по системе TIRADS (Thyroid Imaging Reporting and Data System). Однако при УЗИ невозможно оценить функциональный статус узлов ЩЖ. Тиреосцинтиграфия на данный момент – единственный метод, способный определить автономное функционирование узла(-ов) ЩЖ, дифференцировать другие формы тиреотоксикоза. Гиперфункционирующий (“горячий”) узел ЩЖ редко имеет злокачественную природу. Действующие клинические рекомендации Европейской ассоциации ядерной медицины 2019 г. (European Association of Nuclear Medicine – EANM) предлагают вовсе воздерживаться от тонкоигольной аспирационной биопсии (ТАБ) автономно функционирующих узлов ЩЖ, чтобы избежать необоснованных инвазивных процедур.
Несмотря на то что на основании результатов различных исследований многие авторы рекомендуют интеграцию сцинтиграфии в модель TIRADS, в настоящее время не существует единого мнения о том, какие категории TIRADS являются показанием для выполнения сцинтиграфии .
Фолликулярного новообразования из клеток Гюртля
Цитоморфология фолликулярного новообразования из клеток Гюртля
- Мазки обычно очень клеточные
- Существует однородная популяция полигональных клеток с обильной гранулярной цитоплазмой (т.е. клетки Гюртля)
- Клетки имеют увеличенные круглые ядра, которые могут быть расположены либо в центре, либо в эксцентрике; бинуклеация распространена
- Присутствуют отчетливые ядрышки или макронуклеолы.
- Клетки могут быть небольшими с высоким ядерно-цитоплазматическим соотношением (т.е. мелкоклеточной дисплазией) или могут быть большими с по меньшей мере 2-кратной изменчивостью размера ядра (т.е. крупноклеточной дисплазией)
- Клетки Hürthle, как правило, обладают диско-связью, но также могут иметь микрофолликулярную, синцитиальную или трабекулярную структуру.
- Там практически нет лимфоцитов (исключая элементы крови) или плазматических клеток
- Трансгрессирующие кровеносные сосуды присутствуют
Подводные камни фолликулярного новообразования из клеток Гюртля
Клетки Гюртля необходимо отличать от клеток, наблюдаемых в контексте метаплазии клеток Гюртля при неопухолевых поражениях.
В целом, хотя клетки Hürthle, рассматриваемые в контексте метаплазии клеток Гюртля в неопухолевом процессе, более полиморфны, клетки Hürthle из новообразований клеток Гюртля имеют тенденцию быть более монотонными.
Клетки Гюртля из новообразований клеток Гюртля, как правило, представлены чаще в виде отдельных клеток или в виде слабо сцепленных групп, тогда как клетки из метаплазии Гюртля в неопухолевых поражениях, как правило, находятся в связных сотовых листах.
В то время как опухолевые клетки Гюртля часто демонстрируют один заметный вишнево-красный макронуклеолус, макронуклеол редко встречается в метаплазии клеток Гюртля при неопухолевых поражениях.
Дифференциальный диагноз фолликулярного новообразования, типа клеток Гюртля, также включает медуллярный рак щитовидной железы (MР). Подобно клеткам из фолликулярных новообразований, типа клеток Гюртля, клетки из МР имеют тенденцию быть изолированными или иметь синцитиальные фрагменты, обычно демонстрируют эксцентрично расположенное ядро и часто являются двуядерными. Однако, в отличие от клеток фолликулярных новообразований, типа клеток Гюртля, которые имеют тенденцию к округлости с заметным ядрышком, клетки из МР могут быть любого размера или формы (то есть, маленькие, круглые, кубоидные, овальные или плазмоцитоидные, ракетообразные (треугольный или веретено), и они показывают зернистый хроматин с незаметными ядрышками.
Иммуноцитохимический профиль позволяет проводить четкое различие между двумя объектами: в то время как новообразования клеток Хюртла обычно положительны для тиреоглобулина и отрицательны для нейроэндокринных иммуномаркеров, таких как хромогранин, синаптофизин, CD56 и кальцитонин, МР демонстрируют противоположные результаты для этих маркеров.
Онкоцитарная дифференциация часто наблюдается очагово. Правильный диагноз ПК может быть достигнут, если уделить пристальное внимание деталям ядра, поскольку ПК с онкоцитарными изменениями все еще демонстрируют характерные ядерные особенности ПК (ядерная бледность, нерегулярная ядерная мембрана с частыми ядерными бороздками и внутриядерные цитоплазматические псевдо-включения). Кроме того, в отличие от фолликулярных новообразований, типа клеток Гюртля, которые обычно имеют заметное вишнево-красное ядрышко, у ПК, как правило, только микроядра.
Фолликулярная аденома: морфология, тактика лечения, прогноз
Фолликулярная аденома определяется как доброкачественная инкапсулированная опухоль из клеток фолликулярного эпителия, чаще единой структуры, состоящая из мономорфных укрупненных тироцитов. Аденомы чаще всего являются солитарными, хотя возможны и первично-множественные опухоли.
Согласно гистологической классификации опухолей щитовидной железы (ВОЗ, 1988), терминология, используемая для отображения структуры фолликулярных аденом, включает в себя следующие варианты: нормофолликулярная, макрофол- ликулярная, микрофолликулярная (фетальная), трабекулярная и солидная (эмбриональная).
Микрофолликулярная аденома может иметь различные признаки. Клетки могут формировать хорошо дифференцированные фолликулы, схожие с нормальными фолликулами, или иметь трабекулярный характер с рудиментарными фолликулами или без них.
Изредка фолликулярная аденома содержит клетки Бишара, которые представляют собой цитологически атипичные клетки с огромным гипер- хромным ядром, иногда находят клетки с множественными ядрами. Эти изменения также доброкачественные.
Методом выбора оперативных вмешательств при фолликулярной аденоме являются резекция щитовидной железы или гемитиреоидэктомия. Прогноз благоприятный.
Обследование и лечение проводятся платно или бесплатно?
Амбулаторное обследование (биопсия, анализы на гормоны и онкомаркеры, консультации врачей) проводятся платно, но цены мы стараемся поддерживать очень умеренные.
При необходимости операции на щитовидной железе жителям всех регионов России стационарное лечение проводится бесплатно, по системе федеральных квот либо по полису обязательного медицинского страхования. Бесплатно – означает бесплатно полностью
(включая пребывание в клинике, операцию, наркоз, необходимые обследования). Даже при бесплатном лечении в нашем центре Вам будет обеспечен высокий комфорт пребывания (комфортабельные 2-3-местные палаты с санузлом, кондиционером, ТВ, беспроводным интернетом, качественное питание, качественный уход), использование только импортных расходных материалов при операции и высококачественного наркоза, за который с Вас никто не будет требовать дополнительной оплаты.
Суть метода
Введенные в организм радиоизотопы йода или 99mТс-пертехнетата захватываются преимущественно ЩЖ и в меньшей мере другими железистыми органами, содержащими натрий-йодидные симпортеры (слюнные железы, слизистая желудка и др.). Далее на гамма-камере регистрируется гамма-излучение, исходящее из ЩЖ и окружающих тканей, и с помощью программного обеспечения преобразуется в изображение на экране монитора в виде планарного (2D) или объемного снимка (3D) .
Применение РФП возможно только при условии соблюдения ряда требований, основными из которых являются безопасность для пациента и минимизация лучевой нагрузки (принцип ALARA) .
Для сцинтиграфии ЩЖ стандартно используют 99mTc-пертехнетат, редко 123I, 131I . Также возможно исследование ЩЖ с 124I позитрон-излучающим изотопом для ПЭТ/КТ (в РФ пока недоступен).
99mTc-пертехнетат – наиболее доступный, недорогой, короткоживущий (6 ч) и обладающий низкой энергией (140 кэВ) РФП для сцинтиграфии ЩЖ, использующийся для оценки функции, индекса захвата и распределения в ЩЖ; малоинформативен для визуализации метастазов рака ЩЖ и глубоко эктопированной тиреоидной ткани (возможен ложноотрицательный результат).
123I имеет короткий период полураспада (13 ч), отсутствие бета-излучения (в отличие от 131I) и интенсивное поглощение в ЩЖ относительно фона. Но ввиду его высокой стоимости и сложности производства (нарабатывается в циклотроне), а также сложной логистики заказа и доставки рутинно не применятся для сцинтиграфии ЩЖ.
131I обладает длительным периодом полураспада (8 дней), большей лучевой нагрузкой (высокая доза бета-излучения). В настоящее время редко используется для сцинтиграфии ЩЖ. Низкие (трейсерные) активности 131I используются для изучения фармакокинетики йода в ЩЖ, поиска эктопированной тиреоидной ткани, очагов дифференцированного рака ЩЖ . Сравнительные характеристики различных РФП представлены в табл. 1.
Таблица 1. Характеристики основных РФП
|
РФП |
Период полураспада, Т1/2 |
Энергия, кэВ |
Достоинства |
Недостатки |
|
99mTc |
6 ч |
140 |
Короткий период полураспада, быстрая и хорошая визуализация, доступность и простота приготовления РФП |
Оценивается только фракция захвата (uptake) тиреоцитами, но не органифицируется и быстро вымывается из тиреоцитов, накопление в сосудах и пищеводе может мешать интерпретации |
|
123I |
13,3 ч |
159 |
Хорошая визуализация, низкая доза облучения пациента; не вызывает эффекта “оглушения”, отражает не только захват, но и накопление/выведение |
Высокая стоимость, невозможность быстрого приготовления, менее удобен для пациентов, так как необходимо выполнять исследование через 24 ч после введения РФП |
|
131I |
8,1 дня |
364 |
Доступная цена, возможность использовать для дозиметрического планирования радиойодтерапии |
Высокая энергия гамма-излучения, длительный период полураспада, высокая доза облучения |
|
124I |
4,2 дня |
511 |
Используется для визуализации на ПЭТ/КТ (более высокая разрешающая способность метода). Период полураспада позволяет оценить полную кинетику накопления–выведения йода в тиреоцитах. Подходит для дозиметрического планирования радиойодтерапии |
В РФ пока недоступен. Дорогое и сложное производство (твердофазная мишень) |
Гистологическая картина
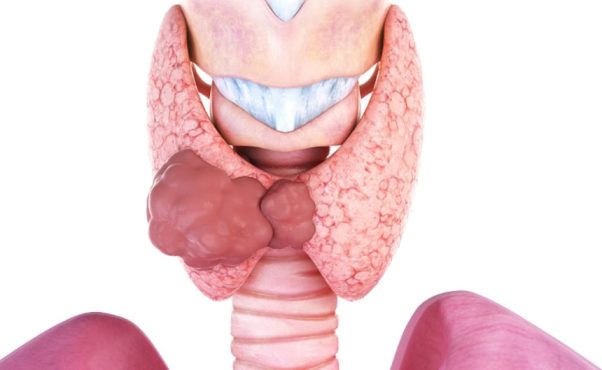
Чаще всего встречаются именно доброкачественные опухоли — паратиреоаденомы. Гистологически опухоль может представлять собой липоаденому, новообразование из главных светлых или темных клеток, а может быть представлена ацидофильными клетками. Рак околощитовидной железы встречается достаточно редко, не чаще чем в 2% случаев.
Паратиреоаденома имеет желто-коричневую окраску, мягкую консистенцию, ровные контуры, в опухоли могут обнаруживаться кистозные образования. Аденома чаще всего поражает одну железу. Если же опухолевый процесс распространяется на другие паращитовидные железы, необходимо проводить дифференциальный диагноз с диффузной гиперплазией.
В ЦЭЛТ вы можете получить консультацию специалиста-эндокринолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Лечение Аденомы щитовидной железы:
Лечение тиротоксической аденомы хирургическое. В предоперационном периоде, при наличии тяжелой формы токсикоза применяется тиростатическая терапия. Назначаются препараты, подавляющие функцию щитовидной железы (тиамазол, карбимазол, пропицил). Пациенту необходимо обеспечить психический покой, полноценный сон. Нельзя находиться на открытом солнце. Назначается диета с большим содержанием белка в пище, витаминов. Иногда назначаются бета-адреноблокаторы.
Далее проводится оперативное лечение: аденома щитовидной железы удаляется хирургическим путем. Иногда у больных старшего возраста проводится лечение радиоактивным йодом. Тиротоксическая аденома активно накапливает такой йод и под воздействием радиоактивного йода клетки аденомы разрушаются и она перестает функционировать.
Есть и метод лечения, когда прямо в узел вводят этиловый спирт от 1 до 8 мл. Такие инъекции повторяют несколько раз. Считается, что при этом происходит деструкция узла и токсическая аденома прекращает продукцию гормонов.
Прогноз, при своевременном лечении аденомы щитовидной железы, благоприятный.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аденомы щитовидной железы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.


