Причины острой боли внизу живота
Содержание:
- Диагностика
- Причины боли живота вокруг пупка
- Что делать?
- Болит справа вверху
- Боль при пупочной грыже
- Жгучие боли в низу живота
- Болит чуть выше пупка, иногда — вокруг туловища
- Предотвращение и облегчение
- Болит вверху живота
- Основные симптомы болезни Бехтерева
- Куда обращаться при жжении в груди?
- Как проходит диагностика?
- Боли у детей
- Методы диагностики межреберной невралгии
- В каких зонах проводится липосакция у мужчин
- Как отличить межреберную невралгию от сердечной боли
- Болит вокруг пупка и в верху живота
- Стадии
- Причины боли в животе в области пупка
- Лечение боли в области пупка
- Остальные причины боли выше пупка
- Причины появления диастаза мышц живота
- Виды патологий
Диагностика
Диагностика опухолей брюшины включает в себя классический опрос и осмотр больного, ультразвуковое исследование брюшной полости, компьютерную, магнитно-резонансную и позитронно-эмитронную томографию. Также используются рентгенконтрастные исследования, сцинтиграфия. В ряде случаев приходится прибегать в диагностической лапароскопии (осмотру брюшной полости через небольшие разрезы в передней брюшной стенке с помощью специального оборудования). Постановке диагноза способствуют биопсия и анализ асцитической жидкости. Иные лабораторные методы (в частности биохимический и клинический анализы крови) носят вспомогательное значение, т.к. не являются специфичными.
Причины боли живота вокруг пупка
Анатомическая область живота вокруг пупка имеет название околопупочная область. Она является проекцией срединной части брюшной полости, которая содержит петли тонкого, толстого кишечника. Появление болевых ощущений данной локализации может быть результатом различных патологических процессов, которые включают:
- Нарушение кровообращения в брыжеечных сосудах, которые снабжают кровью тонкую, толстую кишку (тромбоз брыжеечных сосудов).
- Воспаление структур пищеварительного тракта, которое является результатом инфекционного процесса, вызванного бактериями (сальмонеллез), паразитирования некоторых кишечных гельминтов (аскаридоз), а также дисбактериоза (нарушение микрофлоры полости, слизистых оболочек кишечника).
- Недостаточность пищеварения, связанная со сниженной выработкой пищеварительных ферментов слизистой оболочкой тонкой (тощей, подвздошной) кишки, а также поджелудочной железой.
- Онкологическая патология тонкой или толстой кишки, при которой формируется злокачественное (рак) или доброкачественное новообразование.
- Синдром раздраженной кишки – функциональное нарушение, при котором имеет место комплекс изменений работы тонкой или толстой кишки, проявляющееся неустойчивым стулом, ухудшением пищеварения, а также болевыми ощущениями.
Для более точного выяснения по какой причине возникли боли вокруг пупка у взрослого или ребенка, обязательно проводится дополнительная диагностика, основой которой является визуализация внутренней поверхности стенок структур пищеварительного тракта.
Методы визуализации
На сегодняшний день для диагностики причин, приводящих к тому, что болит область вокруг пупка, врачи гастроэнтерологи, проктологи применяют современные методики визуализации:
- ФГДС (фиброгастродуоденоскопия) – представляет собой методику визуализации, при которой оптический прибор в виде трубки (содержит камеру и освещение) вводится через пищевод в полость желудка, двенадцатиперстной кишки, что дает возможность провести непосредственный осмотр состояния слизистой оболочки, определить наличие патологических образований верхних отделов структур желудочно-кишечного тракта.
- ФКС (фиброколоноскопия) – имеет определенные сходства с фиброгастродуоденоскопией, за исключением того, что проводится осмотр слизистой оболочки нижних отделов полых струткур желудочно-кишечного тракта, а именно прямой и толстой кишки.
Данные методики современной диагностики помогают не только выяснить вследствие чего болит живот вокруг пупка, но также провести небольшие лечебные хирургические манипуляции (удаление небольших патологических новообразований с последующим проведением их гистологического исследования, что очень важно для своевременной и достоверной диагностики онкологической патологии). Если живот сильно болит вокруг пупка, то это может быть проявлением острой хирургической патологии (ущемление грыжи передней стенки живота, инфаркт участка кишечника), требующей быстрой диагностики и начала адекватного лечения
В таких случаях необходимо как можно быстрее обратиться за помощью врача хирурга
Если живот сильно болит вокруг пупка, то это может быть проявлением острой хирургической патологии (ущемление грыжи передней стенки живота, инфаркт участка кишечника), требующей быстрой диагностики и начала адекватного лечения. В таких случаях необходимо как можно быстрее обратиться за помощью врача хирурга.
Что делать?
Итак, главное при болях в животе – не заниматься самолечением, не затягивать с визитом к врачу и диагностикой.
При этом в ряде случаев, важно не просто записаться в поликлинику, а сразу звонить в скорую помощь. При каких же случаях требуется скорая помощь?
- Боли в животе очень интенсивны.
- Проступает холодный пот.
- Начинается сильная рвота с кровью.
Если же боль не острая, крови во рвотных массах нет, температура отличается от температуры здорового человека, но нет лихорадки, рекомендуется консультация у терапевта, гастроэнтеролога и диагностика.
Своевременная постановка диагноза – гарант того, что для борьбы с заболеванием будут применяться максимально щадящие методы. Даже, если речь идёт о хирургии.
- Для удаления желчных камней и аппендицита (если ситуация не запущена) применяется лапароскопия.
- Для лечения гастроэзофагеальной рефлюксной болезни применяется лапораскопическая фундупликация.
- Для эффективного решения проблем с грыжами и укрепления брюшной стенки используется хирургическая герниопластика.
Если показаний к хирургическому лечению нет, лечебный эффект при многих заболеваниях кишечника, желудка обеспечивает комплексный подход, который базируется на диетотерапии, физиолечении и медикаментозной терапии – антибиотиками, противопаразитарными средствами, кортикостероидами, прокинетиками для улучшения моторики кишечника.
Болит справа вверху
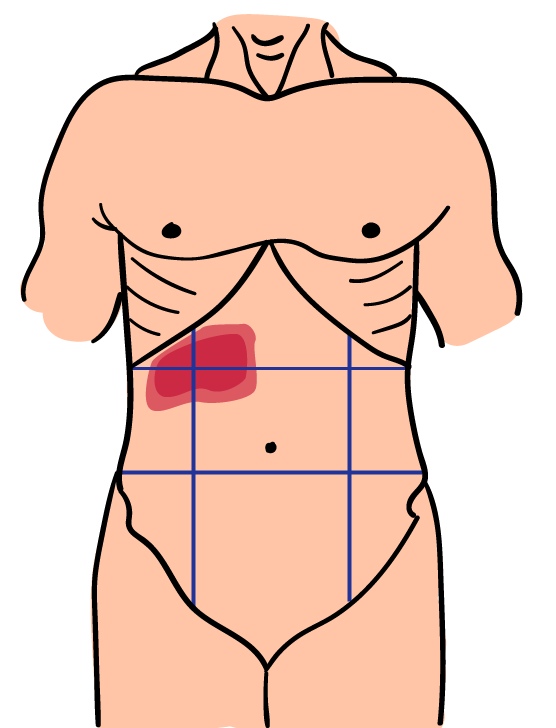
Что это может быть: воспаление желчного пузыря — холецистит. В 90% случаевразвивается из-за камней в желчном пузыре. Диагноз «Острый холецистит» ставят каждому третьему пациенту, который лежит в хирургическом отделении.
Какая боль: острая, усиливается после жирной и жареной пищи.
В чем опасность: при холецистите желчный пузырь растягивается и может лопнуть. Желчь попадет в брюшную полость, что вызовет ожоги и воспаление брюшины. Желчный пузырь нужно удалить до того, как это случится.
Что делать: вызывать скорую.
Национальные клинические рекомендации «Острый Холецистит» (на русском).
Боль при пупочной грыже
Боль в области пупка может быть следствием пупочной грыжи. Это состояние вызвано смещением органов брюшной полости под кожу и чаще всего встречается у младенцев, хотя оно также может поражать детей старшего возраста и взрослых.
У младенцев пупочная грыжа проявляется в виде выпуклости, которая проходит примерно через 12 месяцев. Однако в некоторых случаях он не исчезает, а только увеличивается. В этой ситуации появляется шишка, которая наиболее заметна при напряжении мышц живота, а пупок становится выпуклым. Может появиться местная боль внизу живота. По мере развития грыжи узелок затвердевает и становится неподвижным.
У детей старшего возраста и взрослых сначала появляется боль в животе вокруг пупка. В результате развития недугов он становится более выраженным. Также бывает, что опухоль появляется рядом с пупком.
Если грыжа защемляется, выступ становится красным и болезненным. В этом случае также часто возникает рвота. Такая ситуация может привести к непроходимости кишечника и, как следствие, к его некрозу. Эта ситуация требует немедленного хирургического лечения, как и растущая грыжа у детей старше 12 месяцев.

Жгучие боли в низу живота
Жжение в низу живота обычно в первую очередь наводит на мысль об инфекциях органов мочеполовой системы. Правильность такого предположения подтверждается следующими симптомами:
- боль и жжение во время мочеиспускания;
- повышение температуры тела;
- частые походы в туалет;
- примеси крови и другие изменения в моче.
Жжение в животе может быть симптомом серьезных заболеваний, вплоть до таких, которые угрожают жизни. Лучший способ понять, почему беспокоит жгучая боль, и как с ней справиться — посетить врача и пройти обследование. В центре гастроэнтерологии Международной клиники Медика24 работают опытные специалисты разных профилей, применяется диагностическое оборудование современного образца, есть собственная клиническая лаборатория. Запишитесь на прием врача по телефону: +7 (495) 230-00-01.
Болит чуть выше пупка, иногда — вокруг туловища
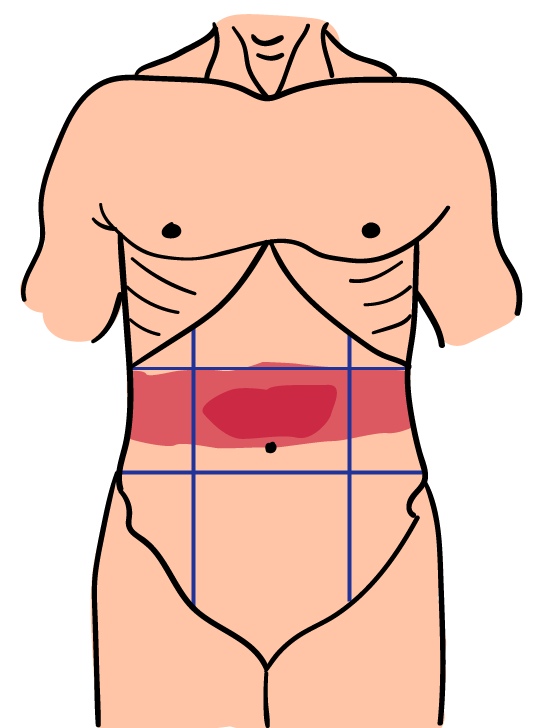
Что это может быть: воспаление поджелудочной железы — панкреатит. Заболевание выявляют у 20% больных с острыми хирургическими заболеваниями органов брюшной полости.
Какая боль: острая, возникает после жирных и жареных блюд. Эпицентр боли чаще всего находится выше пупка. Боль может распространяться влево и вправо от середины живота, иногда охватывает туловище «поясом».
В чем опасность: при остром деструктивном панкреатите поджелудочная железа начинает разрушать сама себя. Из-за этого ферменты, которые в норме переваривают пищу, попадают в кровь. Они атакуют внутренние органы: почки, головной мозг, печень. В такой ситуации больной может умереть за 1-2 дня. Смертность при остром деструктивном панкреатите составляет до 21%.
Другие симптомы:
- Многократная рвота, которая не приносит облегчения
- Вздутие живота
- Повышение температуры
- Лицо и конечности могут немного посинеть.
Что делать: вызывать скорую. При некоторых формах панкреатита смертность составляет 30-70%. Чем быстрее вас осмотрит хирург, тем больше шанс выжить.
Руководство по лечению острого панкреатита Американской ассоциации гастроэнтерологов (на английском).
Предотвращение и облегчение
Регулярные упражнения и пребывание в гидратации помогут уменьшить задержку воды.
Предотвращение вздутия живота во время менопаузы может быть лучшим лечением. К счастью, избежать вздутия живота можно с помощью ряда простых изменений образа жизни, в том числе:
- Употребляйте больше воды. В то время как удержание воды приводит к раздуванию, гидратация держит желудочно-кишечный тракт в хорошем состоянии.
- Регулярно тренируйтесь. Пот при тренировках помогает уменьшить задержку воды и перемещать пищу через пищеварительную систему.
- Избегайте триггерных продуктов. Продукты, которые вызывают удержание газа, включая некоторые бобы, брокколи и жирные, жареные продукты.
- Избегайте газированных напитков. Газированные напитки могут привести к избыточному газу в желудке.
- Не используйте жевательную резинку. Жевательная резинка может вызвать у человека глотание воздуха.
- Бросьте курить. Курение может вызвать у человека проглатывание воздуха, что приводит к раздуванию.
- Уменьшайте потребления соли. Слишком много соли может вызвать удержание воды и набухание. Чтобы уменьшить содержание соли, человеку следует избегать обработанных продуктов.
- Употребляйте пробиотики . Йогурт, квашеная капуста, кефир и другие пробиотические продукты могут способствовать пищеварению.
- Ешьте меньше. Обильное питание может быть трудно переваривать, тем более что метаболизм замедляется во время менопаузы.
Если женщина считает, что она страдает от частых вздутий во время менопаузы, есть несколько медицинских процедур для облегчения дискомфорта. Способы облегчения вздутия живота во время менопаузы включают:
- использование внебиржевых газовых препаратов
- принимать пилюли и диуретики по рецепту
- прием заместительной гормональной терапии
- противозачаточные таблетки
Болит вверху живота

Что это может быть: гастрит — воспаление желудка. Причина болей в животе у 5% больных. Или язва — хроническое заболевание, при котором в стенке желудка или двенадцатиперстной кишки образуется дефект.
Какая боль: в обоих случаях резкая и жгучая. Возникает натощак, усиливается после еды. При язве часто появляются ночью.
В чем опасность: гастрит без лечения может перейти в язву или вызвать рак желудка. Язва со временем может осложниться: порвать стенку желудка или вызвать кровотечение.
Осложнения язвенной болезни — самые частые причины смертельных исходов в хирургических отделениях. При прорыве стенки желудка умирает 8,4% пациентов, а при кровотечении из язвы — 5.2%.
Другие симптомы при гастрите:
- Отрыжка кислым
- Тошнота
- Изжога
- Снижение аппетита.
Другие симптомы при язве:
- Отрыжка кислым
- Тошнота
- Запоры
- Рвота, после которой боль немного стихает
- Симптомы обостряются весной и осенью.
Что делать: самостоятельно отличить гастрит от язвы невозможно. Для этого нужно глотать зонд — камера покажет есть ли в стенке органа дефект. При подозрении на язвенную болезнь обращаемся к гастроэнтерологу. Он должен понять, из-за чего воспалился желудок, и подобрать лечение.

Основные симптомы болезни Бехтерева
Анкилозирующий спондилит (АС), или болезнь Бехтерева (ББ), является типом воспалительного артрита, при котором поражаются позвоночник и крестцово-подвздошные суставы, вызывая сильную хроническую боль и дискомфорт. Участки, где связки и сухожилия прикрепляются к костям (так называемые энтезы), также часто вовлечены в этот процесс. Боль от энтезита может проявляться в таких местах как:
- пятка,
- нижняя часть стопы;
- локоть.
Симптомы обычно появляются в позднем подростковом или раннем взрослом возрасте, хотя они могут возникать даже раньше или намного позже. По мере прогрессирования заболевания формируется новая кость, что является частью попытки организма излечиться, что может привести к срастанию участков позвоночника и скованности.
Диагностика анкилозирующего спондилита: почему это сложно
Существует два основных фактора, которые усложняют диагностику АС.
- Первый фактор — это распространенность болей в спине. Согласно одной из оценок, до 90 процентов людей обращаются к врачу по поводу болей в пояснице в течение жизни. Поэтому когда молодой активный человек жалуется на боль в спине, его жалобам не уделяют достаточно внимания и не проводят дополнительных методов обследования.
- Второй фактор: между появлением симптомов и тестами, подтверждающими диагноз или даже предполагающими заболевание по рентгеновскому снимку, проходит достаточно много времени. Рентген крестцово-подвздошных суставов часто показывает изменения, называемые сакроилиит. Исследования показывают, что в среднем на 7–10 лет откладывается постановка диагноза с момента появления симптомов.
Кроме того, начальные симптомы могут быть нетипичными у некоторых людей, особенно у женщин , что может затруднить диагностику. Например, люди могут сообщать о других симптомах, кроме боли в пояснице, в качестве основной жалобы.
Кровь также может быть проверена на определенный генетический маркер под названием HLA-B27 , который связан с анкилозирующим спондилитом. Но не у каждого с таким геном есть или будет развиваться заболевание. Около 80 процентов детей, которые наследуют HLA-B27 от родителей с этим заболеванием, им не заболевают. И не у всех, кто имеет болезнь Бехтерева, есть HLA-B27.
Хотя течение и симптомы варьируются у разных людей, чаще всего при заболевании наблюдаются такие симптомы:
- Боль в нижней части спины или ягодицах.
- Боль, которая постепенно нарастает и длится более трех месяцев.
- Боль и скованность, которые обычно усиливаются утром или после периодов бездействия; и имеет тенденцию облегчаться с помощью упражнений.
- Усталость.
- На ранних стадиях АС может наблюдаться субфебрилитет, потеря аппетита и общий дискомфорт.
- Со временем жесткость и боль могут распространяться по позвоночнику в шею, а также в ребра, плечи, бедра и пятки.
- Некоторые позвонки в позвоночнике могут слиться воедино, делая его менее гибким.
- Воспаление глаз, которое вызывает боли в глазах, чувствительность к свету и ухудшение зрения.
Куда обращаться при жжении в груди?
Являетесь жителем или гостем столицы и столкнулись с подобной проблемой? Обращайтесь в ЦЭЛТ. Наша клиника многопрофильна и располагает отделения различной специализации. Вы можете записаться на консультацию к , терапевту, или и получить необходимую помощь.
Наше диагностическое отделение предлагает широкие возможности для правильной постановки диагноза и выявления патологических состояний на начальных стадиях развития. Наш штат укомплектован высококвалифицированными специалистами: врачами высшей категории, кандидатами и докторами наук, имеющими за плечами десятилетия медицинской практики.
Узнать наши расценки можно перейдя на вкладку «Услуги и цены» данного раздела. Во избежание недоразумений рекомендуем Вам уточнять цифры у наших операторов, позвонив на номер: +7 (495) 788 33 88.
Как проходит диагностика?
Для того, чтобы диагностировать симптом, врачу достаточно провести опрос и услышать жалобы больного. Диагностировать заболевание, вследствие которого он возникает, можно проведя комплексные исследования. Прежде всего проводятся осмотр пациента и сбор анамнеза, после чего назначают лабораторные исследования крови и урины, развёрнутый анализ крови, определение гормонального фона. Помимо этого, назначают аппаратные исследования, подбор которых осуществляют исходя из предварительных исследований. Это может быть:
- Рентгенография грудины;
- УЗ-сканирование внутренних органов грудной полости;
- Электрокардиография;
- Гастроэнтерологические исследования.
Боли у детей
Проблемы с животом у детей случаются очень часто. Боль в животе выше пупка у ребенка – одна из самых трудных ситуаций, с которой может столкнуться любой родитель. Вероятная причина дискомфорта выше пупка у детей — это запоры из-за погрешностей в питании, употребления фаст-фуда и недостатка клетчатки в рационе. Проблема легко решаема корректированием повседневного меню в сторону полезности и налаживанием питьевого режима.
Непереносимость лактозы — ещё одна частая причина недомогания у детей. Для расщепления данного элемента из молочных продуктов требуется особый фермент — лактаза, которая не у всех вырабатывается в достаточном количестве. Отсюда вздутие и боли. У детей отмечаются также функциональные боли, то есть связанные не с соматической, а психологической сферой. Так, дискомфорт в животе у ребёнка может проявиться из-за перенесённого стресса, нервных расстройств, переживаний.
Однако, если помимо болей в животе у ребёнка наблюдается высокая температура, рвота, понос, озноб и прочие тревожные симптомы, то это не просто физиологический сбой в функционировании органов пищеварения, а сигнал заболевания. В общем, список болезней, при которых живот болит у детей в верхнем сегменте такой же, как у взрослых.
Методы диагностики межреберной невралгии
При подозрении на межреберную невралгию следует обращаться к врачу-неврологу.
В большинстве случаев диагноз устанавливается на основе жалоб пациента, анамнеза заболевания и осмотра больного непосредственно на приёме
Врач обращает внимание на позу пациента: стремясь снизить боль, уменьшив давление на пораженный нерв, больной наклоняет корпус в противоположную сторону. Проводится пальпация межреберных промежутков в области локализации боли
Устанавливается потеря чувствительности и побледнение кожных покровов.
Иногда может потребоваться инструментальная и лабораторная диагностика:
ЭКГ
ЭКГ проводится в случае болей с левой стороны. Цель – исключить проблемы со стороны сердца. В комплексе с ЭКГ может быть назначена эхокардиография (УЗИ сердца).
Рентгенография грудной клетки
Рентгенография органов грудной клетки проводится с целью исключить заболевания легких и плевры.
УЗИ органов брюшной полости
Обзорное ультразвуковое исследование позволяет исключить заболевания органов брюшной полости.
Нейромиография
Электронейрография назначается, как правило, при подозрении на травматическую природу межреберной невралгии.
Рентгенография позвоночника
Рентгенография грудного отдела позвоночника позволяет установить причины корешкового синдрома. Для оценки состояния позвоночника также могут назначаться компьютерная томография или МРТ.
Анализ крови на антитела к вирусу герпеса
Проводится при подозрении на вирусное происхождение межреберной невралгии.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
В каких зонах проводится липосакция у мужчин
Неоспоримый факт, что мужчине легче сбросить вес, чем женщине. Связано это, главным образом, с мужскими половыми гормонами, которые во многом определяют и конституцию тела мужчины. Женское тело в свою очередь больше предрасположены к накоплению жира. В то же время, в отличие от женщин, у представителей сильного пола низкий болевой порог, и после липосакции, мужчины дольше восстанавливаются.
Часто основной причиной обращения мужчин к хирургу являются скудные результаты тренировок. Липосакция для мужчин иногда бывает единственно возможным способом избавиться от жира в определенной области. Наиболее проблемными зонами у мужчин являются:
Грудь. Увеличение грудных желез – достаточно частое явление. Связано это с гормональным фоном, вследствие чего происходит разрастание железистой и жировой ткани груди. Примечательно, что установить гинекомастию при ожирении практически невозможно. Когда в груди отмечается повышенное содержание жира, то говорят о ложной гинекомастии.
Живот. Это одно из самых проблемных мест, в силу чего именно липосакцию живота у мужчин проводят чаще всего
При этом важно понимать, что результат зависит не только от операции, но и подтянутости брюшной полости и особенностей мышц данной области. Физические упражнения и отказ от лишних калорий позволят улучшить и сохранить результат.
Лобковая зона
Скопление жира в лобковой зоне скрадывает несколько сантиметров полового члена, из-за чего мужской половой орган визуально кажется небольшим. При удалении жира у мужчин в лобковой области данная проблема устраняется, и половой член зрительно становится больше.
Подбородок. Проблема второго подбородка появляется с возрастом даже у мужчин с нормальным весом, не говоря о тех, кто страдает ожирением. Липосакция считается действенным и простым решением данной проблемы.
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, — это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Болит вокруг пупка и в верху живота

Что это может быть: пищевое отравление, или гастроэнтерит. Чаще всего вызывают микробы, которые попадают в кишечник с водой и пищей. До 19%случаев боли в животе возникают из-за гастроэнтерита.
Какая боль: боль охватывает сразу несколько участков. Определить точку, в которой болит сильнее всего, сложно. Обычно боль постоянная, но может быть и схваткообразной.
В чем опасность: при гастроэнтерите человек теряет много жидкости со стулом и рвотой. При потере больше 7–10% от веса тела можно умереть.
Другие симптомы:
- Жидкий стул более 3 раз в сутки. Испражнения обычно водянистые с примесью слизи
- Рвет пищей, которую ели накануне
- Температура до 38-39 °С градусов. Может держаться 3-4 дня.
Что делать: проконсультироваться с врачом в поликлинике или на дому

Стадии
Классифицируют 4 стадии цирроза, 3-я и 4-я из которых, как правило, отягощены асцитом:
- Стадия компенсации. Ткань органа подверглась изменению, фиброз локализуется преимущественно по периферии, портальная гипертензия и асцит отсутствуют.
- Стадия субкомпенсации. Фиброз распространяется от периферии к центру печени, развивается портальная гипертензия. Асцит пока незначителен, начинают проявляться симптомы заболевания.
- Стадия декомпенсации. Количество фиброза увеличивается и достигает от половины до двух третей объема печени. Асцит стремительно прогрессирует.
- Стадия терминальная. Добавляются новые симптомы, прогноз для выживаемости очень низкий, состояние больного тяжёлое, асцит чрезмерный.
Причины боли в животе в области пупка
Существуют различные причины появления болевого синдрома, в том числе1, 3:
- Действие сверхсильного механического, химического, термического раздражителя, который вызывает разрушение тканей и органов или создает угрозу нарушения их целостности
- Гипоксия тканей: недостаточное поступление кислорода и голодание тканей. Эта причина вызывает нарушение тканевого дыхания, активацию процессов анаэробного расщепления и скопление опасных метаболитов, оказывающих системное действие.
- Спазм или растяжение гладкой мускулатуры — сигнал от раздражения механорецепторов воспринимается как болевой импульс.
Все эти механизмы могут быть ответственны за появление неприятных ощущений вокруг пупка.
Болевой синдром в околопупочной области живота возникает, как правило, при различных заболеваниях тонкого кишечника, слепой кишки и при аппендиците. Рассмотрим наиболее частые состояния, приводящие к боли около пупка3, 4.
Лечение боли в области пупка
При любых длительных или повторяющихся болях в животе важно как можно скорее получить консультацию специалиста и соблюдать все его рекомендации. Недопустимо самостоятельно принимать обезболивающие таблетки – они смазывают клиническую картину и не позволяют точно диагностировать заболевание
Это приводит к затягиванию лечения и ухудшению самочувствия. Категорически запрещается прикладывать к животу теплую грелку – при аппендиците она способствует ускорению процесса и развитию перитонита.
При выявлении воспалительных процессов в кишечнике врач назначит антибактериальные препараты, а также пропишет диету, которая поможет кишечнику быстрее восстановиться. Больному прописывают обильное питье, при этом из рациона полностью исключают любые газированные напитки и алкоголь. Также исключаются острые, жирные, копченые, жареные продукты, основу рациона составляет наиболее легкоусвояемая пища.
При лечении заболеваний кишечника предписывается дробное питание: пищу принимают меленькими порциями 5-6 аз в день, чтобы уменьшить нагрузку на желудок и кишечник. При соблюдении рекомендаций специалиста самочувствие улучшается уже через несколько дней, однако обязательно соблюдение предписанного режима до конца лечения. Любые народные средства: настойки, отвары трав, клизмы и т. д. можно применять только после консультации с врачом. Даже если они не причинят вреда, они могут не дать результата, в результате чего откладывается оказание настоящей помощи.
Остальные причины боли выше пупка
Помимо заболеваний ЖКТ, боли над пупком могут быть вызваны нарушениями работы других органов – желчного пузыря, репродуктивных органов у женщин, а в некоторых случаях в данную часть брюшины отдают неприятные ощущения при сердечно-сосудистых заболеваниях.
-
Воспаление желчного пузыря, желчекаменная болезнь. При данном заболевании неприятные ощущения приступообразного характера возникают над пупком и отдают в правое подреберье, кроме того, у больных наблюдаются расстройства дефекации, нарушения аппетита, частая отрыжка и горький привкус во рту.
-
Пупочная грыжа, гнойно-септические процессы. Болевой синдром в данном случае зависит от выраженности патологического процесса, усиливается при пальпации и, как правило, сопровождается изменениями тканей – в районе пупка появляется небольшая припухлость, иногда с гнойным содержимым внутри.
-
Гинекологические заболевания. В число заболеваний, которые могут проявляться болями в районе пупка, входят эндометриоз и другие воспалительные процессы репродуктивных органов, а также новообразования матки или яичников и внематочная беременность. Данный симптом не является показательным или специфическим при подобных нарушениях, но встречается примерно в 10% случаев. Вместе с дискомфортом у женщин наблюдаются нарушения менструального цикла, иногда – кровянистые или гнойные выделения из влагалища.
-
Поражения селезенки. Увеличение селезенки, которое встречается при аутоиммунных болезнях, туберкулезе, нарушениях процесса кроветворения, проявляется болями в области пупка, слабостью, одышкой, бледностью кожных покровов.
-
Остеохондроз. Дегенеративные изменения позвоночника иногда характеризуются симптомами, которые напоминают гастрит, причем усиливаются они при физической активности и уменьшаются в состоянии покоя.
- Сердечно-сосудистые патологии. При стенокардии и инфаркте миокарда болевые ощущения могут возникать в самых неожиданных местах и часто напоминают боль при поражениях ЖКТ. Отличить сердечно-сосудистые патологии от пищеварительных можно по следующим признакам: они не связаны с процессом приема пищи и сопровождаются не тошнотой, поносом или запором, а скачками АД, одышкой и аритмией.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Виды патологий
Спровоцировать возникновение болей в животе могут патологические изменения в разных отделах кишечника, нарушения функций желудка, поджелудочной, органов мочеполовой системы. Вот только некоторые примеры патологий, из-за которых может болеть живот:
- язвенный колит – воспалительный процесс в слизистой оболочке толстой кишки. Помимо болей,наблюдаются общее ухудшение самочувствие, появление крови в каловых массах, учащенное сердцебиение. Игнорирование боли и необращение к врачу увеличивает риск развития перитонита;
- энтерит – воспалительные процессы в тонкой кишке. Пациент может считать, что болееткишечной инфекцией, так как характер болей и другая симптоматика очень схожи;
- болезнь Крона – воспалительные процессы на одном или нескольких участках кишечника. Помимо интенсивных болей,может развиться непроходимость кишечника. Поэтому не стоит болеть дома и заниматься самолечением, нужно немедленно обратиться к врачу;
- дисбактериоз – патология, при которой страдает микрофлора кишечника. Болисопровождаются интенсивным газообразованием, нарушением стула;
- панкреатит – патология поджелудочной железы. Болит верх живота, возникают проблемы с пищеварением;
- муковисцидоз – поражение поджелудочной железы и дыхательных путей. Характеризуется болями в животебез воспалительных процессов;
- гастрит – воспалительный процесс в слизистой оболочке желудка или на отдельных ее участках. Наблюдаются дискомфортные ощущения в животе, в верхней части – жжение и спазмы. Болимогут сопровождаться ощущением переедания или наоборот – чувства голода. В запущенных случаях наблюдаются интенсивные боли, тошнота, рвота;
- язва желудка – нарушение целостности слизистой оболочки. Боли сопровождаются ощущением тяжести в животе, резями в верхней части брюшной полости;
- «рефлюкс» – снижение тонуса клапана, соединяющего желудок с пищеводом. Характеризуется болямии ощущениями жжения;
- аппендицит – воспаление аппендикса. Боли локализуются в правой части брюшной области, ниже пупка;
- дивертикулит – образование капсул шаровидной формы в стенках толстой кишки. Боли в животесопровождаются ознобом, судорогами, повышением температуры;
- холецистит – воспалительные процессы в желчном пузыре. Характеризуется болями в животе, усиливающимися после приема пищи.
Проблемы низа живота характерны для представительниц прекрасного пола. Выраженные боли перед и в период менструации могут говорить о том, что женщина болеет эндометриозом. Если имеют место воспалительные процессы в органах малого таза, может болеть нижняя часть брюшной полости. Есть еще ряд патологий, которыми могут болеть исключительно женщины (киста яичника, новообразования в матке и другие). Они также являются причинами специфических болей.
Боли в брюшной полости могут возникать из-за грыж. Особенно коварны в данном случае диафрагмальные грыжи, которые внешне незаметны. При этом пациент может считать, что болеет гастритом, так как симптоматика схожа.


