Боль в темени
Содержание:
- Симптомы аденовирусной инфекции
- Как лечить у взрослого
- Симптомы и диагностика
- Что такое остеома?
- Первичная головная боль. Основные заболевания.
- Есть ли вред
- Какой вид головной боли самый распространенный?
- Какая боль?
- Причины слабости
- Болезнь перфекционистов
- Высокая температура у ребенка
- Как разогнать застойные процессы в лимфе
- Диагностика гайморита
- Лечение выпуклых родинок
- Заболевания, сопровождающиеся болью в лобной области
Симптомы аденовирусной инфекции
 Инкубационный период (время от проникновения инфекции до проявления первых симптомов) составляет от одного дня до недели (в некоторых случаях – дольше).
Инкубационный период (время от проникновения инфекции до проявления первых симптомов) составляет от одного дня до недели (в некоторых случаях – дольше).
Заболевание, как правило, начинается с появлением признаков интоксикации.
Для аденовирусной инфекции типичен комплекс катаральных явлений (проявления ринофарингита – ринита
и фарингита
одновременно): насморк, заложенность носа, першение в горле. Иногда поражаются нёбные миндалины (наблюдаются симптомы ангины), в таких случаях ставится диагноз ринофаринготонзиллит.
Инфекция может спускаться вниз по дыхательным путям, вызывая бронхит и даже пневмонию. Также возможны осложнения в виде отита
(воспаления среднего уха) и гайморита
(воспаления слизистой оболочки гайморовой пазухи).
Практически во всех случаях поражения аденовирусом наблюдается воспаление слизистой глаз в той или иной степени. Сочетание симптомов респираторного заболевания и конъюнктивита
образуют типичную картину аденовирусной инфекции. При ярком свете симптомы усиливаются.
Существует кишечный вариант протекания заболевания. В этом случае аденовирус поражает слизистую кишечника.
Головная боль
Головная боль – типичный признак интоксикации. Головная боль может наблюдаться при различных инфекционных заболеваниях.
Боль в мышцах
Боль в мышцах или суставах — еще один признак интоксикации. Это состояние может описана как ломота во всём теле. Обычно данный симптом предшествует подъему температуры.
Озноб
Больного знобит – это начало повышения температуры
Потеря аппетита
Организм затрачивает много сил на борьбу с инфекцией. Пищеварительные процессы при этом замедляются, аппетит пропадает.
Слабость
Интоксикация организма часто проявляется в виде слабости. Если более ребенок – а в случае с аденовирусной инфекцией обычно так и есть, он становится плаксивым и вялым.
Повышение температуры
Подъем температуры начинается несколько позднее появления признаков интоксикации. В большинстве случаев температура остается субфебрильной (до 38°C), но иногда может достигать и 39°C.
Резь в глазах
Воспаление слизистой глаз — типичный симптом аденовирусной инфекции. Обычно оно проявляется как жжение (зуд) в глазах.
Слезятся глаза
Глаза слезятся и могут гноиться.
Боль в животе
Кишечный вариант протекания аденовирусной инфекции обычно проявляется болью в животе.
Расстройство стула
Расстройство стула — еще один симптом кишечного варианта аденовирусной инфекции.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Беспункционное лечение – это промывание носа при гайморите по Проэтцу или более знакомое название метода – «кукушка». При процедуре происходит перемещение жидкости, процедура не требует обезболивания, она почти безболезненная. Нередко «кукушку» сочетают с лазерной терапией, чтобы одновременно удалить гной из полости и подавлять воспаление. Используется при легкой тяжести состояния, если нет нарушений в области соустий. В ходе процедуры пациент лежит на спине, в носовых ходах располагаются катетеры: в один заливают раствор, второй откачивает содержимое носоглотки. Для лечения необходимо провести серию процедур – до 5-7 сеансов.
Другой вариант терапии – использование синус-катетера ЯМИК для устранения скоплений гноя за счет изменения давления с отрицательного на положительное. Процедуру проводят под местным обезболиванием, она длится до 20 минут. Курс лечения включает 8-10 процедур, на фоне терапии усиливается отток гноя, зачастую его сочетают с приемом антибиотиков – местно или системно.
Дополнительно применяют физиотерапию (УВЧ, лазер, УФО), лекарственные препараты (капли, таблетки или спреи), фитотерапию. Все они имеют свои противопоказания, которые нужно исключить перед началом терапии.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Что такое остеома?
Это доброкачественное новообразование, которое появляется на кости и продуцирует костную ткань. Остеома растет, но очень медленно и в злокачественную форму никогда не перерождается. Обычно она находится на костях черепа, может быть на лицевых костях, а также может располагаться на фалангах больших пальцев ног, на плечевой и бедренной кости.
Опухоль имеет разновидности. Она может быть губчатой, твердой, мозговидной. По другой классификации различают 2 вида новообразований: гиперпластические и гетеропластические. Первый вид развивается из костной ткани, а второй — из соединительной.
Остеома легко обнаруживается. На черепе она располагается в области затылка, на лбу или в верхнечелюстных пазухах. На голове опухоль состоит из костной ткани, а если находится в трубчатых костях — из губчатого вещества. Иногда остеома может размещаться внутри кости.
Первичная головная боль. Основные заболевания.
Наиболее часто встречаются такие формы первичной головной боли как «боль напряжения» и мигрень, более редко – кластерная головная боль и другие формы.
Головная боль напряжения (ГБН) может возникнуть у каждого человека. Это самая распространённая форма головной боли, её часто характеризуют как «нормальную» или «обычную» головную боль. Приступы могут продолжаться от 30 минут до нескольких дней. Частота приступов у разных людей различна, она также может варьироваться и у одного человека в различные периоды его жизни. Боль описывается как сдавливающая, сжимающая голову по типу обруча или тесной шапки, как правило, двусторонняя, умеренная. У некоторой части людей она может стать хронической (хроническая боль диагностируется в том случае, если дней с головной болью больше, чем без неё). Человек, испытывающий хроническую головную боль, становится раздражительным. Могут наблюдаться слабость, высокая утомляемость, снижение аппетита, нарушения сна. Причиной ГБН является физическое напряжение мышц и связок головы и шеи — так называемый «мышечный стресс», который может быть следствием, например, работы в неудобной позе. ГБН часто возникает у тех, кто работает за компьютером или чья работа связана с необходимостью вглядываться в детали (ювелиры, часовщики, сборщики электронной аппаратуры, мастера художественной вышивки и т.п.). Значение имеет и эмоциональный фактор: эмоциональное напряжение, вызванное стрессом или состоянием повышенной тревожности, также может привести к возникновению боли.
Мигрень характеризуется сильными и мучительными приступами головной боли, которые часто сопровождаются тошнотой (а в некоторых случаях – рвотой), а также непереносимостью света и звуков. Меняется восприятие запахов, нарушаются тепловые ощущения. Приступы мигрени длятся от 4-х часов до 3-х суток и могут повторяться с частотой от 1-2 раз в год до нескольких раз в месяц. В течение приступа могут наблюдаться так называемые «предвестники» – раздражительность, подавленность, усталость, возникающие за несколько часов или даже дней до начала боли. В трети случаев боли предшествуют явления, получившие название «ауры»: за 10-30 минут до приступа могут быть зрительные нарушения (слепые пятна, вспышки, зигзагообразные линии перед глазами), покалывание и онемение, начинающееся с кончиков пальцев и распространяющееся вверх по телу и др.
Предрасположенность к мигрени является врожденной и связана с нарушениями в структурах головного мозга, отвечающих за проведение боли и других ощущений. Мигренью страдает каждый седьмой взрослый, при этом женщины – в три раза чаще мужчин. У девочек мигрень начинается, как правило, в период полового созревания.
Факторы, способствующие развитию приступов мигрени: хроническая усталость, состояние тревоги или стресс, у женщин – менструация, беременность и менопауза.
Но предрасположенность к приступам ещё не означает, что приступ обязательно случится. Есть факторы, которые выступают «спусковым механизмом» приступа. Спровоцировать приступ могут: пропуск приема пищи, недостаточный объём потребляемой жидкости, некоторые продукты, нарушения режима сна, физические нагрузки, перемена погоды, резкая смена эмоций.
Кластерная (или пучковая) головная боль характеризуется односторонней резкой («кинжальной» или «сверлящей») болью. Интенсивность боли стремительно нарастает в течение 5-10 минут, а сам приступ длится от 15 минут до 3-х часов, в течение которых больной не может найти себе места. Боль, как правило, локализуется в области глаза, при этом глаз может покраснеть и слезиться. Повторяющиеся приступы образуют кластер (то есть следуют друг за другом), продолжительность кластера составляет от 6 до 12 недель. Такая форма боли встречается у мужчин в пять раз чаще, чем у женщин. При этом ей более подвержены те, кто много курит или курил в прошлом.
Есть ли вред
Нужно помнить, что стойка на голове имеет свои особенности. Во время перевернутой позиции происходит приток крови к голове и мозгу, поэтому людям, страдающим заболеваниями нервной системы не следует начинать выполнение данной практики.
Кровяное давление во время стойки на голове может повышаться, поэтому следует быть осторожными тем, кто страдает повышенным давлением. Некоторое время во время перевернутой асаны может появиться состояние глухоты. Она постепенно проходит. Это происходит из-за усиленного притока крови.

При наличии каких-либо недугов, необходимо проконсультироваться со специалистом, чтобы тот дал согласие на освоение техники на голове. Нужно помнить, что во время менструации лучше воздержаться от перевернутых асан.
Какой вид головной боли самый распространенный?
Наиболее часто встречаемый тип головной боли – головная боль напряжения, от которого одинаково страдают и мужчины и женщины. Это монотонная, средней интенсивности головная боль, сопровождается ощущением стягивания, сжимания, сдавливания. Чаще — боль диффузная во всей голове либо в лобно-теменной или шейно-затылочной области. Физическая нагрузка не усиливает головную боль. Гиппократ называл эту головную боль «каска неврастеника». Она может быть эпизодической и хронической. Головная боль напряжения часто является вторичной на фоне первичного заболевания неврозом, депрессией, маскированной депрессией, в структуре психопатии, психосоматического расстройства.
Патогенез головной боли напряжения до конца не выяснен. Она может возникать в результате напряжения мышц черепа, некоторые относят ее к разновидности мигрени. Безусловно, основным провоцирующим фактором является психоэмоциональный, не зря зарубежные коллеги в стандарт лечения включают антидепрессанты, седативные препараты.
Конечно, возможны комбинации патогенетических механизмов – тогда говорится о смешанном генезе головной боли. Кроме того «типичная» головная боль может быть результатом очень серьезной ситуации, которая проявляет себя совсем «не типично». Поэтому разобраться в причинах головной боли может квалифицированный доктор. Тут необходим диагностический алгоритм. Во-первых, исключить соматические заболевания: общеклинические лабораторные исследования, ЭЭГ, УЗИ, консультация терапевта, кардиолога, эндокринолога и др. Во-вторых, исключить болезни ЛОР органов, глаз, консультация стоматолога. В-третьих, консультация невролога, если нужно психоневролога. В-четвертых, МРТ (магнитно-резонансная томография) головы (КТ), ТКДГ (транскраниальная допплерография) сосудов головы и шеи.
Какие существуют факторы, провоцирующие головную боль?
Эти факторы более характерны для мигрени и головной боли напряжения:
- нарушение привычного распорядка дня, ночное бодрствование, неполноценный сон;
- физическое и психическое переутомление;
- хронический стресс, недавно перенесенный стресс (в состоянии «послестрессовой релаксации» чаще возникает головная боль;
- злоупотребление психотропными средствами: алкоголь, курение, крепкий кофе, чай, и др.;
- длительное применение некоторых лекарственных средств, контрацептивы, гипотензивные снотворные, обезболивающие и др.;
- нерегулярный прием пищи и употребление некоторых продуктов: продукты с повышенным содержанием тирамина (сыр, красное вино); продукты, содержащие глутамат натрия, нитраты (копченые мясо, рыба); маринованные, квашеные продукты.
Когда необходимо немедленно обратиться к врачу?
Какая боль?
К сожалению, большинство пациентов обращается к врачу лишь в том случае, если головная боль появляется часто или носит постоянный и (или) интенсивный характер. Абсолютное большинство пациентов не догадываются о том, что причиной головной боли могут быть огромное количество факторов. Головная боль напряжения; посттравматическая головная боль; головная боль, вызванная повышением или снижением внутричерепного давления; головная боль при длительном приеме лекарственных препаратов; головная боль, вызванная инфекциями и т.д.
Для начала давайте определимся с самим понятием «головная боль». Врачи считают таковой любое неприятное ощущение в области кверху от бровей и до затылка, так как боли в зоне лица выделяют в отдельную группу лицевых болей. В более широком смысле головной болью называют любое чувство дискомфорта, локализованные в области головы.
Причины слабости
Слабость может быть вызвана рядом причин, в числе которых:
- авитаминоз. Часто слабость вызывается недостатком витамина B12, который необходим для выработки красных кровяных телец (эритроцитов) и предотвращения анемии, а также важен для роста клеток. Дефицит витамина B12 приводит к развитию анемии, которая считается наиболее частой причиной общей слабости. Ещё один витамин, дефицит которого приводит к развитию слабости, – это витамин D. Этот витамин вырабатывается организмом под воздействием солнечного света. Поэтому осенью и зимой, когда световой день короток, а солнце показывается не часто, недостаток витамина D может быть причиной навалившейся слабости;
- депрессия;
- заболевания щитовидной железы. Слабость может наблюдаться как при повышенной функции щитовидной железы (гипертиреозе), так и при пониженной функции (гипотиреозе). При гипотиреозе, как правило, отмечается слабость в руках и ногах, что описывается пациентами как «всё валится из рук», «ноги подкашиваются». При гипертиреозе наблюдается общая слабость на фоне других характерных симптомов (нервной возбудимости, дрожания рук, повышенной температуры, учащенного сердцебиения, похудания при сохранении аппетита);
- вегето-сосудистая дистония;
- синдром хронической усталости, свидетельствующий о крайнем истощении запаса жизненных сил;
- глютеновая энтеропатия (глютеновая болезнь) – неспособность кишечника переваривать клейковину. Если при этом человек употребляет продукты, приготовленные из муки – хлеб, выпечку, макароны, пиццу и т.д. – развиваются проявления расстройства желудка (метеоризм, диарея), на фоне которых наблюдается постоянная усталость;
- сахарный диабет;
- заболевания сердечно-сосудистой системы;
- онкологические заболевания, В этом случае слабости обычно сопутствует субфебрильная температура;
- недостаток жидкости в организме. Слабость часто приходит летом при жаркой погоде, когда организм теряет много воды, а восстановить вовремя водный баланс не получается;
- некоторые медицинские препараты (антигистамины, антидепрессанты, бета-блокаторы).
Также приступ слабости может быть в случае:
- травмы (при большой кровопотере);
- мозговой травмы (в сочетании с неврологическими симптомами);
- менструации;
- интоксикации (в том числе при инфекционном заболевании, например гриппе).
Болезнь перфекционистов
Мигрень является частой причиной головной боли. Пациенты, страдающие мигренями, ощущают периодически повторяющиеся приступы интенсивной головной боли пульсирующего характера, длящиеся до трех суток. Обычно неприятные ощущения появляются (локализуются) в одной половине головы, преимущественно в области глаз лба или одного из висков. Боль усиливается от физической нагрузки, и может сопровождаться тошнотой, рвотой, непереносимостью яркого света, громких звуков, а также сонливостью и вялостью.
Чаще всего данным заболеванием страдают женщины, преимущественно молодого возраста (18-35 лет). Способствует этому насыщенный гормональный фон организма, характерный данному возрасту. Учеными до конца не изучен механизм возникновения мигрени. Точно установлено лишь то, что центральная нервная система у пациента, страдающего этим недугом, отличается особой чувствительностью на изменения в организме и в окружающей среде. Сам приступ является результатом повышения функциональной активности в специфических центрах головного мозга.
Существуют определенные продукты, которые могут спровоцировать приступ мигрени. Это — сыры, кофе, какао, шоколад, уксус, маринад, горчица, кетчуп, майонез, свинина, копченое мясо, некоторые сорта рыбы, шпинат, зеленый лук, фасоль, соя, сельдерей. Реже причиной этому могут являться цитрусовые, сливы, ананасы, авокадо, орехи. Классическим «провокатором» приступов мигрени считается красное вино, но также шампанское, бренди, коньяк, ликер и пиво. Для страдающих данным заболеванием вреден, как недостаток так и переизбыток сна. Список причин, провоцирующих мигрени, достаточно обширен.
Ряд специалистов считает, что существует особая мигренозная личность, характеризующаяся повышенной возбудимостью, обидчивостью, совестливостью, поведенческой активностью, нетерпимостью к ошибкам других людей. «Любитель совершенства» — распространенное определение лиц, страдающих мигренью. Полностью излечиться от мигрени невозможно. Но можно существенно улучшить качество жизни при помощи специальных препаратов базовой (профилактической) терапии и терапии, снимающей приступ. Назначение этих средств находится в компетенции врача-невролога. Существует ряд простых советов, которые помогут, страдающему мигренью уменьшить частоту приступов. Диетические мероприятия – следует снизить употребление вышеуказанных продуктов и напитков, провоцирующих приступы; не допускать больших перерывов в приеме пищи; достаточное количество сна (не менее 8 часов)
Также стоит избегать стрессовых нагрузок; бросить курить; обратить внимание на физическую активность (в особенности — плавание) больше бывать на свежем воздухе; избегать помещений с резкими неприятными запахами и длительных путешествий на машине, автобусе, теплоходе
Высокая температура у ребенка

Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
- ребёнок становится неожиданно вялым или, наоборот, беспокойным и капризным;
- его мучает жажда (всё время просит пить);
- слизистые оболочки становятся сухими (сухость губ, языка);
- яркий румянец или, наоборот, непривычная бледность;
- глаза краснеют или блестят;
- ребенок потеет;
- учащается пульс и дыхание. Нормальный пульс составляет 100-130 ударов в минуту во сне и 140-160 во время бодрствования. К двум годам частота снижается до 100-140 ударов в минуту. Нормальная частота дыхания также зависит от возраста, для двухмесячного ребенка она составляет 35-48 дыханий в минуту, для возраста от года до трех 28-35 дыханий.
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик;
- запоры (если ребенок тужится, температура может вырасти);
- прорезывание зубов (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Как разогнать застойные процессы в лимфе
Вот несколько советов для того, чтобы лимфатическая система всегда была в норме:
- Чаще пейте воду;
- Правильно питайтесь, включите в свой повседневный рацион щелочные продукты (фрукты,ягоды,овощи);
- Потребляйте полезные жиры (авокадо, оливковое масло, натуральный йогурт)
- Занимайтесь йогой или другими активностями;
- Пейте крепкий зелёный чай. Рекомендуется выпивать до 5 чашек в день;
- Пейте отвар из иван-чая;
- Сходите на приём к врачу и по его рецепту принимайте медикаментозные препараты. Не покупайте и не назначайте лечение себе сами!
- Чаще ходите в баню и парьтесь веником. При высоких температурах отлично проходит очищение организма.
- Использование таких мазей, как Лимфо Транзит, Гепариновая или Троксевазин, тоже улучшает работу лимфы.
Существует множество народных средств, которые помогут разогнать лимфу в домашних условиях. Лучшим отваром уже много лет считают отвар из эхинацеи.
Рецепт: 1 ст.л. эхинацеи положить в ёмкость (лучше использовать термос, чтобы отвар оставался горячим) и залить 500 мл водой. Можно и солодку добавить. К использованию средство будет готово через 10-12 часов.
Три раза в день за 30 минут до еды выпивайте 100 мл отвара. Курс применения – 10 дней. Через 5 дней после окончания курса снова начните принимать средство и повторите так 3 раза.
Ещё одно действенное средство – это питьё растительных масел по 1 ст.л. на голодный желудок.
Диагностика гайморита
Заподозрить воспаление пазухи носа можно по общим и характерным симптомам, но устанавливают диагноз только на основании комплексного обследования — сбора жалоб, осмотра, лабораторных и инструментальных тестов.
На приеме оториноларинголог выясняет жалобы пациента, просит рассказать о появлении первых признаков болезни и развитии клинической картины. Также специалист расспрашивает о наличии хронических заболеваний, аллергии, травм носовых костей.
При осмотре врач оценивает общее состояние человека, ощупывает мягкие ткани лица и лимфатические узлы. Отечность на лице, расширенные сосуды в подглазничной области, болезненность при надавливании в зоне проекции гайморовой пазухи, увеличенные и болезненные лимфоузлы у пациента указывают на большую вероятность определения синусита.
Специалист проводит риноскопию — подробный осмотр полости носа с помощью носоглоточного зеркала и расширителей. При этом исследовании удается определить цвет и состояние слизистой носа, характер выделений, дефекты носовой перегородки, наличие полипов.
Лабораторная диагностика включает в себя общий анализ крови и определение показателя острого воспаления — С-реактивного белка (СРБ). Для оценки выделений из носа и гайморовых пазух проводят бактериологический посев. Полученные результаты помогают выявить возбудителя гайморита, степень тяжести болезни, решить вопрос о необходимости антибактериальной терапии и определить чувствительность бактерий к препаратам.
Из инструментальных методов исследования самая информативная – рентгенография околоносовых пазух (рис. 3). Без характерных изменений на рентгеновских снимках у пациентов невозможно подтвердить диагноз гайморит. В случае развития верхнечелюстного риносинусита на снимках определяется затемнение, которое указывает на скопление патологической жидкости в синусах.
Для уточнения диагноза врач может назначить разные виды инструментальной диагностики:
- Фиброоптическая эндоскопия. Применение оптической аппаратуры позволяет изучить труднодоступные участки с многократным увеличением. С помощью современного эндоскопа можно не только визуально оценить состояние пазухи, но и взять образец тканей для дальнейшего исследования под микроскопом.
- Синус-сканирование. В тех случаях, когда для подтверждения диагноза нельзя использовать рентгенографию, можно провести исследование с помощью УЗИ-аппарата. Во время этого теста к пазухам носа пациента прикладывают специальный датчик, чтобы определить наличие и степень воспаления по характеру отражаемых ультразвуковых волн.
- Компьютерная томография (КТ) придаточных пазух носа. Этот метод исследования относится к наиболее информативным. Серия снимков в трехмерном формате позволяет не только увидеть состояние синусов, но и оценить состояние прилегающих к ним зубов, чтобы выяснить риск развития одонтогенного гайморита. 5
При необходимости лор-врач выполняет пункцию гайморовой пазухи, чтобы провести бактериальный посев содержимого синуса на микрофлору и чувствительность к антибиотикам.
Важно! Если во время других исследований в полости носа определяются полипы и врач подозревает злокачественную природу новообразований, он может назначить проведение биопсии. Анализ ткани полипов необходим, чтобы выяснить их природу и убедиться в отсутствии опасностей для здоровья пациента
Лечение выпуклых родинок
Лазерное и хирургическое удаление – эффективные и малотравматичные варианты лечения невусов. Единственное условие – правильный выбор клиники.
Преимущества лазерного удаления:
- возможность проведения shave-биопсии;
- воздействие лазерного луча – контролируемое и точечное: на заданную глубину, без затрагивания соседних тканей;
- процедура безболезненная (применяется местная анестезия);
- рану можно намачивать водой;
- регенерация раны – в течение 2 недель;
- после лечения следов от родинки (рубчик) минимален;
- возможно удаление множественных невусов.
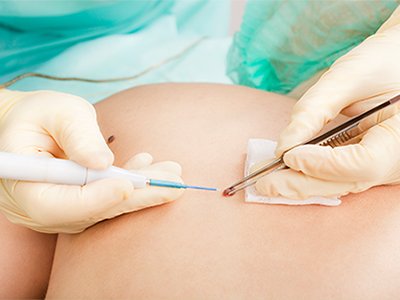
Очень важно соблюдать все рекомендации врача после удаления невуса: отказаться от посещения бани, сауны, бассейна, солярия. В нашем медицинском центре используется современный подход к диагностике и лечению невусов, соответствующий международным стандартам
Инновационное лазерное оборудование, квалифицированные, опытные врачи, современные медицинские кабинеты – у нас созданы наилучшие условия для пациентов. Позаботьтесь о своем здоровье и внешнем виде – приходите в медицинский центр HappyDerm!
В нашем медицинском центре используется современный подход к диагностике и лечению невусов, соответствующий международным стандартам. Инновационное лазерное оборудование, квалифицированные, опытные врачи, современные медицинские кабинеты – у нас созданы наилучшие условия для пациентов. Позаботьтесь о своем здоровье и внешнем виде – приходите в медицинский центр HappyDerm!
Заболевания, сопровождающиеся болью в лобной области
Симптомы в виде боли, локализованной в области лба характерны для следующих заболеваний:
- Мигрень. Характерная черта — давящая пульсирующая боль, имеющая тенденцию к распространению от височной области в сторону лба. В большинстве случаев симптом односторонний. Две стороны поражаются только в самых тяжёлых случаях. Болевой приступ сопровождается резким возникновением слабости, тошнотой и рвотой.
- Кластерные головные боли. Болезненность возникает резко в области лба и носит пульсирующий характер. Дополнительный симптом — раздражение слизистой оболочки глаз и носоглотки, которое выражается в виде насморка и слезотечения. В этом случае кластерные боли можно спутать с острым началом инфекционного заболевания. Отличительные черты — крайняя выраженность болевого синдрома и внезапное его появление.
- Невроз, развивающийся по причине нервного перенапряжения. Субъективно головная боль ощущается как сковывающая, в некоторых случаях пульсирует. Диагностике помогает наличие в анамнезе указания на эмоциональное напряжение в стрессовой ситуации.
- Гайморит. Болезнь начинается в области переносицы и постепенно смещается выше.
- Фронтит, этмоидит. Заболевания имеют сходную симптоматику. Болевой синдром локализуется непосредственно в области лобных долей. Наибольшую интенсивность имеет в утренние часы, постепенно стихает к обеденному времени.
- Инфекционно-воспалительные заболевания. Респираторные инфекции при остром начале вызывают головную боль распирающего характера в лобной и височной областях. Симптом сочетается с недомоганием, повышением температуры и ознобом, мышечными и суставными болями.
- Инфекционно-воспалительные заболевания внутричерепной локализации — менингит, энцефалит — имеют более острое начало. Общая симптоматика дополняется очаговыми симптомами: судорогами, рвотой, полуобморочным состоянием. Возможно развитие другой неврологической симптоматики в зависимости от локализации очага.
- Расстройство регуляции нормального артериального давления. Отклонение от нормальных показателей артериального давления как в сторону повышения, так и в сторону гипотонии сопровождается головной болью в лобной области. Давящая боль высокой или средней степени интенсивности отдает в глазницу, сопровождается покраснением лица, инъецированием склер. Диагностика основывается на сочетании симптоматики с результатами обследования, в т.ч. замерами артериального давления.
- Заболевания глаз. Боль в области глазниц с иррадиацией (отдачей) в лобную область характерна для приступа глаукомы.
- Внутричерепное давление. Как повышение, так и понижение показателей внутричерепного давления могут быть вызваны множеством патологических состояний. Болевой синдром в этом случае характеризуется ноющим характером и локализацией в лобно-височных областях. Нередко сопровождается тошнотой. При внутричерепной гипертензии характерными сопутствующими симптомами является рвота и покраснение склер.
- Черепно-мозговые травмы и их последствия. В остром периоде черепно-мозговой травмы боль носит разлитой характер. Пациенты нередко описывают ее как “звенящую”. Из сопутствующих признаков характерными являются слабость, головокружение, тошнота, эпизодическая рвота.
- Рак. Симптоматика онкологических заболеваний сходна с клинической картиной внутричерепной гипертензии. Отличие состоит в том, что боль не купируется (останавливается) обычными средствами — дегидратационной терапией и носит неуклонно нарастающий характер. Диагностике помогают методы нейровизуализации, выявляющие объемное образование, а также появляющаяся при неврологическом осмотре очаговая неврологическая симптоматика, указывающая на локализацию опухоли.


