Врожденный буллезный эпидермолиз: лечение, фото, продолжительность жизни
Содержание:
- «В садике никто не обращает внимание на особенности кожи Алёны»
- Симптомы Системной красной волчанки:
- Лечение
- Лечение
- Online-консультации врачей
- Основные ультразвуковые маркеры синдрома Дауна
- Классификация заболевания
- Что это за болезнь
- Лечение буллезного эпидермолиза
- Диагностика
- Группы риска
- Вопрос – ответ
- Обследование
- Буллезный эпидермолиз: что это?
- Страдания от незнания
- Продолжительность жизни больных
- Дурная шутка природы?..
- Профилактика Системной красной волчанки:
- Польза и вред бабочек
«В садике никто не обращает внимание на особенности кожи Алёны»
Так как Алёна родилась в посёлке, все моментально узнали о её диагнозе. Всем было интересно на неё посмотреть. Знаете, деревня есть деревня: людям хотелось зрелищ. Посмотреть, что это за редчайшее заболевание, как выглядит ребёнок. Все думали, что на девочке непонятно что, и выглядит она бог знает как. А когда видели Алёну, удивлялись: «Она почти как обычный ребёнок! И руки есть, и ноги…». Я, в свою очередь, тоже удивлялась: «А кто сказал-то, что у неё рук и ног нет?» Она и думает, и улыбается — обычный ребёнок. Просто есть особенности кожи.
Конечно, раньше сложно было не обращать на неё внимания: вся забинтованная, каждый пальчик, кожа красная. Придём в гости — все косятся. Хватало косых взглядов.
Дети очень хорошо к ней относятся. И она к ним тянется. Мы с детства ей говорили, что она такая же, как все, поэтому она себя так и воспринимает. Мы учим её не показывать пальцем на детей с особенностями здоровья, не смеяться и не обзываться. Не то что на неё пальцем показывают, мы сами учим не делать это, такой вот парадокс.
Один раз Алёне сказали, что она некрасивая. Но это дети, они бывают жестоки, и не только по отношению к особенным людям. Я сравниваю старшую дочь и Алёну и не вижу между ними разницы. У дочери много друзей, в садике её очень любят. Никто над ней не смеётся и не издевается. Из-за заболевания она поздно стала гулять на улице и общаться со сверстниками. Но, несмотря на это, догнала и даже перегнала своих ровесников по умственному развитию. Проблем в общении у Алёны никогда не было.
Когда люди узнают о диагнозе Алёны, у них появляется жалость к ней. Хотя изначально, повторюсь, никто не замечает её особенностей. Но, прочитав в интернете про её диагноз, начинают относиться с сочувствием. Мы ходим в садик практически три года и за это время ни разу никто не спросил, почему у Алёны такая красная кожа, почему деформированы ногти или есть ранки на теле. Никто и никогда. И мы очень рады этому.

Фотография из личного архива героини
Симптомы Системной красной волчанки:
Различают три варианта течения болезни: острое, подострое и хроническое.
Острое течение
При этом варианте заболевание развивается внезапно с лихорадки, воспаления характерной «бабочки» на лице. Без лечения гормонами длительность этого варианта колеблется от 1 до 2 лет, но при адекватной гормонотерапии может развиться длительная ремиссия. Начало подострого течения заболевания постепенное и характеризуется общей симптоматикой, болями в суставах, неспецифическим поражением кожи, частыми воспалениями суставов. Особенностью подострого течения является волнообразность. Каждое обострение приводит к тому, что в патологический процесс вовлекаются новые органы и системы, и в итоге развивается полисиндромность. Эта полисиндромность идентична таковой при остром течении болезни.
При подостром течении также часто развиваются диффузный гломерулонефрит и энцефалит.
Хроническое течение системной красной волчанки довольно длительное, проявляется рецидивами полиартрита, полисерозита, а также различными синдромами: Рейно, дискоидной волчанки, Верльгофа и эпилептиформным синдромом. В течение 5-10 лет заболевания ко всем проявлениям СКВ присоединяются поражения легких, почек и т. д.
У системной красной волчанки различают III степени активности:
- высокую (III степень),
- умеренную (II степень),
- минимальную (I степень).
Эти различия основаны на клинических, морфологических, иммунологических проявлениях болезни.
Лечение
Консервативное лечение
Растяжка, модификация образа жизни, НПВС, +\- физическая терапия.
Показания:
Бессимптомно0е течение болезни, кифотический угол менее 60 градусов.
Применение:
- В данную категорию попадает большинство пациентов.
- Пациенты, как правило, хорошо справляются с задачами реабилитации. Отдаленные или значимые осложнения обычно не возникают.
Корсетотерапия
Показания
Кифоз 60-80 градусов, +/- наличие симптомов.
Применение:
- Ношение корсета рекомендуется на период 12-24 месяцев.
- Рекомендуются следующие виды корсетов: корсет Милуоки, корсет «Kyphologic», Бостонский корсет на грудо-пояснично-крестцовую область.
- Наиболее эффективны для детей, чей скелет еще полностью не сформировался.
- Обычно корсеты не уменьшают дугу, а скорее препятствуют ее прогрессии.
Оперативное лечение
Спондилодез,
при котором обычно производится передний разрез и проводится артродез.
Показания:
- Кифотическая дуга более 75 градусов, вызывающая серьезные деформации.
- Кифотическая дуга более 75 градусов, боль.
- Неврологические расстройства/сдавление спинного мозга.
- Сильная боль, не поддающаяся лечению.
Применение:
Большинство пациентов отмечают улучшение симптоматики, а также коррекцию кифотической деформации
Должны приниматься во внимание операционные и постоперационные осложнения
Лечение

Чтобы спасти больного ребенка, за ним необходимо правильно ухаживать. Симптоматическое лечение направлено на быстрое заживление ран и эпителизацию кожи. Для этого раны покрывают атравматичным неприлипающим материалом и множеством слоев бинта.
- Кожу следует обрабатывать антисептиками для предупреждения вторичного инфицирования. Обычно применяют бриллиантовую зелень, фуксин, метиленовую синьку.
- После вскрытия пузырьков гнойное содержимое необходимо удалять, а ранку смазывать антибактериальной или преднизолоновой мазью. На большие раны накладывают повязки. В некоторых случаях проводят системную антибиотикотерапию.
- Гормональные препараты назначают для обеспечения ремиссии и предупреждения появления пузырей – «Преднизолон».
- Витамин Е способствует выработке эластичных волокон дермы. Это лекарство значительно повышает шансы на выздоровление.
- Анальгетики назначают для снятия боли.
- Наружное лечение – облучение кожи ультрафиолетом.
- Пораженную кожу смазывают маслом оливы или облепихи, витаминными растворами, специальными мазями.
- Рекомендованы ежедневные купания больных детей в отваре коры дуба, календулы, калины.
- Диетотерапия имеет огромное значение в лечение больных с синдромом бабочки. Им дают жидкую и пресную пищу. После еды рот необходимо прополаскивать теплой кипяченой водой.
- Больным назначают иммуномодуляторы.
- В тяжелых случаях переливают плазму крови.
- Проводят лечение сопутствующих заболеваний.
К современным и перспективным методам лечения относятся: использование стволовых клеток, кожных трансплантатов, белковая и генная терапии. Эти методы в настоящее время все еще относятся к экспериментальным, поэтому синдром бабочки является неизлечимым заболеванием. Протеиновая и клеточная терапия – введение в организм белка и клеток, содержащих здоровых гены.

бинтование ребенка с синдромом бабочки
Чтобы избежать очередного обострения патологии, необходимо правильно подбирать одежду и обувь, исключить травмирование при любых контактах, соблюдать специальную диету, регулярно посещать врача и проходить профилактические курсы лечения. Кожу больных детей необходимо регулярно мыть и обрабатывать антисептиком. Детей следует оберегать от падений и ударов. Перед выходом на улицу необходимо обматывать тело ребенка специальными бинтами, а затем одевать одежду.
Перинатальная диагностика — первичная профилактика синдрома бабочки. Отягощенная наследственность требует проведения гистологического исследования биоптата плода. При планировании беременности необходимо уточнить информацию о наличии у родителей наследственных заболеваний, пройти генетические исследования, которые позволят предупредить развитие серьезных патологий.
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация гастроэнтеролога детского |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация гинеколога |
| Консультация гомеопата |
| Консультация вертебролога |
| Консультация гастроэнтеролога |
| Консультация детского невролога |
| Консультация психолога |
| Консультация стоматолога |
| Консультация детского психолога |
| Консультация сосудистого хирурга |
| Консультация нарколога |
| Консультация специалиста по лазерной косметологии |
| Консультация ортопеда-травматолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Основные ультразвуковые маркеры синдрома Дауна
Ультразвуковые маркеры – это измерения при проведении узи, которые с наибольшей вероятности ассоциируются с высокими шансами наличия синдрома Дауна у плода. Ни один из этих маркеров не является специфичным, то есть присущим только данной патологии. В расчет берутся такие показатели как: толщина воротникового пространства (75 % чувствительности), отсутствие носовой кости (58%), пороки сердца, короткие бедренные кости и плечевые кости, гиперэхогенный кишечник, кисты сосудистого сплетения, эхогенные фокусы в сердце, признаки атрезии двенадцатиперстной кишки. Конечно, ни один из этих маркеров не является абсолютным признаком хромосомной аномалии.
Измерение толщины воротникового пространства
Воротниковым пространством (шейной складкой) называется прозрачная при узи область между складками тканей плода, расположенная ниже затылка в районе формирования шеи. У детей с хромосомными аномалиями, такими как синдром Дауна или трисомия по 18 паре хромосом в этом месте скапливается жидкость. Измерение этого пространства проводят с 11 по 14 неделю в ходе узи беременности в первом триместре. Измерения, полученные в этом сроке, являются наиболее значимыми для предсказания индивидуального риска развития хромосомных аномалий плода. Толщина воротникового пространства более, чем 3 мм воспринимается как показатель повышенной вероятности наличия генетических дефектов у плода. Увеличение воротникового пространства еще не значит, что у плода обязательно есть синдром Дауна, но если принимать в расчет срок гестации плода на котором были проведены измерения, возраст матери и показатели биохимического скрининга, вероятность правильной постановки диагноза становится выше 80%. Несмотря на то, что скрининг толщины воротникового пространства является одним из самых значимых тестов для определения хромосомных аномалий, существуют погрешности. Погрешность возникает из-за нарушений техники измерений. Это касается не только измерений воротникового пространства, но и носовой кости. Возникают погрешности из-за человеческого фактора. Очень важна правильная методика измерений и опыт специалиста УЗИ.
Измерения таза и структур головного мозга плода
У плодов с трисомией по 21 паре хромосом при ультразвуковом исследовании может быть обнаружена гипоплазия мозжечка (уменьшение размеров) и уменьшение лобной доли. Данные факты используются для оценки вероятности синдрома Дауна. Сочетание укороченного поперечного размера мозжечка и уменьшения лобно-таламического расстояния имеет большее значения для диагностики данной хромосомной аномалии, чем измерения каждого расстояния внутримозговых структур под отдельности.
У плода с синдромом Дауна при проведении узи отчетливо уменьшена длина подвздошных костей и увеличен угол между этими костями. Наиболее ясно это можно измерить на уровне середины крестца в поперечном сечении.
Классификация заболевания
Буллезная болезнь имеет десятки классификаций, что создает сложности при вычленении отдельных групп этого вида поражения эпидермиса. Опишем популярную классификацию:
- Простой буллезный эпидермолиз. Указанный тип состоит из 12 видов. Врачи чаще фиксировали синдром Кёбнера и другие (Вебера-Коккейна, Доулинга-Меары). Такие болезни могут проявляться у 1 на 100 000 новорожденных. Простому типу патологии свойственно формирование внутриэпидермальных пузырей. В более редких случаях возникали субэпидермальные буллы. Буллезный эпидермолиз заключается в поражении белков эпидермиса.
- Пограничный тип. Его врачи разделили на 2 подтипа. У одного из указанных подвидов есть самостоятельные клинические формы (всего их 6). Самой тяжелой из форм считается подтип Херлитца. Он опасен высокой смертностью. Встречается он не очень часто (буквально 1 случай на 500 000 новорождённых). Оригинальное название «пограничный» буллезный эпидермолиз получил по той причине, что пузырьки формируются в зоне светлой пластины.
- Дистрофический буллезный эпидермолиз. Дистрофическая форма состоит из себя 2-х подтипов. Присутствует их деление с учетом механизма наследования (дистрофический тип доминантный, рецессивный). Доминантная фиксируется врачами чаще рецессивной. Частота проявлений дистрофической формы (рецессивной) равна 1:500 000. У нее есть свои клинические формы. Самой опасной с тяжелым течением считается тип Аллопо-Сименса. Дистрофический буллезный эпидермолиз данного подтипа проявляется глубокими эрозиями. На эпителии остаются глубокие шрамы. Иногда наблюдаются контрактуры суставов, локализация в области слизистых. Буллы зарождаются внутри сосочкового слоя дермы. Именно это и объясняет формирование шрамов после долго незаживающих ран.
- Синдром Киндлера. Эта форма заболевания считается смешанной. Она наиболее редкая, слабоизученная. Ученые выделили ее из-за формирования пузырьков внутри всех слоев дермы.
Указанный выше способ разделения рассматриваемой патологии считается общепринятым.

Один тип может проявляться разнообразными признаками. Это существенно усложняет диагностику буллезного эпидермолиза.
Кроме того, врачи выделяют такие формы буллезного эпидермолиза:
- врожденный буллезный эпидермолиз;
- приобретенный буллезный эпидермолиз.
Что это за болезнь
Врожденный буллезный эпидермолиз включает в себя целую группу заболеваний (более 30 форм), которые объединены одним названием. Общий признак этих болезней – появление на коже пузырей при малейшей механической травме. Данную патологию называют еще болезнью бабочки, но не от того, что вырастают крылья у больных детей, а от характерной для них чрезмерной хрупкости и уязвимости кожных покровов (у бабочки легко повредить крылья). В механизме возникновения пузырей лежит сдвиг между верхними и нижними слоями кожи. Назвать болезнь данным термином предложил немецкий врач – дерматолог Генрих Кёбнер. Группа данных заболеваний генетически детерминирована и может наследоваться по аутосомно-рециссивному и по аутосомно-доминантному типу, доказано, что мутации затрагивают более 10 генов.
Эпидемиология
 Болезнь буллезный эпидермолиз распространена на территории 70 (всего 85) субъектов РФ. Частота ее составляет 0 – 19, 73 случаев на 1000000 населения. В России заболеваемость буллезным эпидермолизом достигает 1:50 тыс. – 1:300 тыс. населения.
Болезнь буллезный эпидермолиз распространена на территории 70 (всего 85) субъектов РФ. Частота ее составляет 0 – 19, 73 случаев на 1000000 населения. В России заболеваемость буллезным эпидермолизом достигает 1:50 тыс. – 1:300 тыс. населения.
Исследователи патологии выявили, что во многих странах мира в структуре болезни преобладает простой буллезный эпидермолиз, а в некоторых странах – дистрофический буллезный эпидермолиз. Половые различия для данной патологии не характерны. Отмечено, что среди зарегистрированных пациентов преобладают дети и подростки, что связано с высокой смертностью таких больных.
Лечение буллезного эпидермолиза
Наиболее эффективным и распространённым на сегодняшний день считается превентивное и симптоматическое лечение, так как радикальной терапии для излечения любого из подтипов БЭ до сих пор разработано не было, хотя точно поставленный диагноз дает возможность существенно повысить качество жизни и снизить вероятность рецидивов.
Наиболее перспективными считаются направления лечения, способные препятствовать образованию или заменять белки кожи неправильной структуры:
- введение белков в организм – протеиновая терапия;
- ведение клеток со здоровыми генами, кодирующими мутированные кожные белки – клеточная терапия;
- генная инженерия, дающая возможность вводить в организм гены, которые заменят имеющиеся мутировавшие;
- использование собственных или донорских стволовых клеток.
Комплексная терапия обычно состоит из таких составляющих как:
- ранозаживляющее лечение с применением Солкосерила, Актовегина, Бепантена, Пантенола и пр.;
- обработка инфицированных участков кожи мазей с антибиотиками, антимикробными составляющими – Дермазином, Левосином, Левомеколем, Фастином, однако более практичным считается изпользование аэрозолей – Олазоля, Гипозоля, Легразоля, Левовинизоля и т.д.;
- трансплантация бионической кожи или донорской от близких родственников;
- использование препаратов, ингибирующих синтез или активность коллагеназы, в том числе ретиноидов, Фенитоина, Эритромицина, высоких доз витамина Е;
- в целях предупреждения риска инфицирования проводят облучение пораженных участков кожи при помощи ультрафиолетовых ламп в субэритемных дозах;
- сведение до минимума травматизации кожных покровов – использования одежды и пеленок без швов, резинок, сделанных из натуральных гипоаллергенных мягких тканей;
- назначение препаратов – антибиотических, противогрибковых и пр. при выявлении присоединении вторичной инфекции;
- полоскание рта отварами ромашки, календулы, зверобоя, шалфея, коры дуба, корневищ змеевика;
- при выраженной анемии проводят переливание эритроцитарной массы, альбуминов, плазмы;
- общеукрепляющая терапия может быть дополнена анаболическими средствами, поливитаминными комплексами, диетой;
- может быть назначена поддерживающая психотерапия и антидепрессанты.
Доктора
специализация: Генетик / Дерматолог
Ясакова Татьяна Владимировна
нет отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Актовегин
Бепантен
Пантенол
Дермазин
Левосин
Левомеколь
Олазоль
Фенитоин
Эритромицин
Преднизолон
Радевит
Наиболее эффективными на сегодняшний день являются препараты, способные блокировать процессы кодирования белков с нарушенной структурой.
Кроме того, в тяжелых случаях назначают антигистаминные препараты, а также:
- при сильном зуде могут быть назначены седативные средства;
- благодаря глюкокортикоидам, к примеру, Преднизолона удается снять воспаление и неприятные ощущения;
- для купирования болевого синдрома назначают анальгетики;
- использование противошоковых препаратов;
- пациент может быть введен в индуцированную медикаментозную кому.
Процедуры и операции
При механобуллезном эпидермолизе очень важны гигиенические процедуры по обработке пузырей, ран, язвенных и эрозивных изменений кожи, так как это повышает вероятность и скорость заживления и зарастания, не дает распространяться очагу поражения. Для этого следует использовать из особого материала не прилипающие повязки и бинты, у которых не вылазят волокна и не травмируют тонкую нежную кожу «человека-бабочки». Сначала рекомендовано произвести асептическое вскрытие пузырей или их опорожнение, затем обработать их крышки антисептическим средством и наложить слой гелиомициновой мази, Коласпона, Альгикола либо Дигиспона.
Кожные покровы нужно ежедневно ожиривать – наносить негустые мази и кремы на водно-эмульсионной основе, содержащие ретинол с пальмитатом, растительные масла, мочевину, к примеру, Радевит.
Наиболее приятными процедурами являются ванны с травами, обладающими вяжущим и противовоспалительным действием.
Диагностика

Диагностика буллезного эпидермолиза складывается из нескольких этапов. Поставить диагноз помогают наследственный анамнез, осмотр, иммуногистологический и генетический анализы.
В момент осмотра врач может произвести механическое воздействие на кожу и через некоторое время зафиксировать наличие или отсутствие пузырей.
Иммунофлуоресцентный анализ проводят с помощью антител. Они могут быть поликлональными или моноклональными. Антитела направлены на выявление белков эпидермиса, дермы и светлой пластинки. Их количество свидетельствует о тканевой ферментативной активности. Если количество белка снижено, то это говорит либо о его замедленном выделении, либо о повышенном разрушении. Низкая концентрация белков позволяет диагностировать уровень формирования пузырей на начальных этапах, что поможет определить тип буллезного эпидермолиза.
Генетический анализ позволяет с точностью определить, каким типом эпидермолиза страдает больной.
Быстро поставить диагноз можно при наличии аналогичной проблемы у родственников. В этом поможет изучение наследственного анамнеза. Кроме того, если кто-либо из родителей страдает буллезным эпидермолизом, необходимо проводить пренатальную диагностику для исключения болезни у плода.
Группы риска
Большую часть пациентов с психосоматикой составляют люди, постоянно скрывающие от окружающих свои истинные эмоции. За внешним спокойствием меланхоликов скрываются настоящие эмоциональные бури. Это может стать началом развития какого-либо психосоматического заболевания.
Обычно склонность к развитию таких патологий можно заметить еще в детстве или юности. В этом возрасте психика крайне неустойчива, ребенок не в состоянии преодолеть стрессы собственными силами, а значит они оставят след на физическом состоянии. Некоторые люди могут долгое время жить и не задумываться о своих проблемах, диагностика в этом случае будет более сложной и продолжительной.
В качестве примера можно привести человека, страдающего алкогольной зависимостью. Чтобы излечиться от алкоголизма, ему нужно поверить в себя, как в личность. Эта проблема часто зарождается в детстве, если родители слишком много требовали от своего ребенка и постоянно завышали планку.
Доказана также причинно-следственная связь между другими болезнями и психологическими проблемами:
- Склонность к простудным заболеваниям возрастает в момент, когда у человека пониженное настроение и отсутствует интерес к жизни.
- Анемия возникает у пациентов, страшащихся неизвестности.
- ЛОР-заболевания развиваются у людей с пониженной коммуникабельностью, опасающихся высказывать свое мнение.
- Гастрит проявляется на фоне ощущения обреченности.
- Женское бесплодие появляется у тех дам, которые боятся самостоятельно принимать решения.
Неуверенность в своих силах и депрессивное состояние неизбежно сказывается на развитии психосоматических патологий.
Вопрос – ответ
Вопрос:
Есть ли противопоказания для иммунизации ребенка с буллезным эпидермолизом?
Нет, особых противопоказаний не существует. Не делают прививки лишь при плохом самочувствии больного (осложнение кожных высыпаний). Также не выполняются пробы Манту.
Вопрос:
Можно ли вылечиться полностью от буллезного эпидермолиза?
К сожалению, болезнь неизлечима, так как заложена на генном уровне. Но в медицине описаны редчайшие случаи обратного мозаицизма – восстановление работы организма, в частности, белков кожи и возникновение новых изменений в структуре генов. Но утешить родителей больного ребенка может то, что чем старше становится больной, тем легче протекает болезнь.
Вопрос:
Можно ли как-то предотвратить болезнь?
Да, в России существует и в настоящее время активно пренатальная диагностика генетических заболеваний, в том числе и буллезного эпидермолиза. С этой целью на сроках 10 – 14 недель выполняется хорионцентез и определяется наличие генетического дефекта у плода. Если он имеется, беременность рекомендуют прервать. Пренатальная диагностика показана семейным парам, у которых уже есть больной малыш или при подтвержденном заболевании одного из родителей.
Вопрос:
Показана ли больным буллезным эпидермолизом инвалидность?
Да, инвалидность определяется при любой форме заболевания и назначается пенсия.
Обследование
- Главная отличительная особенность пациентов с болезнью Шейермана –грудной кифоз.
- Часто вместе с кифозом у пациента обнаруживается шейный или поясничный гиперлордоз.
- Шейный лордоз может быть увеличен при протракции головы. Плечи в основном направлены вперед.
- Указанные нарушения могут сопровождаться сколиозом легкой или средней степени.
Пациенты с болезнью Шейермана обычно имеют хорошо развитую мускулатуру, в отличие от пациентов с постуральным кифозом.
Обследование состоит из:
- Оценка осанки: положение тела оценивается спереди, сзади и сбоку.
- Неврологический скрининг: в редких случаях в месте наибольшего искривления может происходить сдавление спинного мозга по задней поверхности тел позвонков. Это может повлечь за собой симптомы надвигающейся параплегии с клонусом и гиперрефлексией.
- Тест Адамса (Adam’s forward-bend test): кифоз Шейермана может сопровождаться сколиозом.
- Тест на укорочение мышц: при болезни Шейермана может наблюдаться скованность следующих мышц: большой грудной мышцы, хамстрингов, подзатылочных мышц, а также сгибателей бедра. Возможны контрактуры в плечевом и тазобедренном суставах.
- Объем движений в суставах нижних конечностей и позвоночнике.
- Тест на мышечную силу: должна быть протестирована сила мышц брюшного пресса, кора, разгибателей туловища и ягодичных мышц.
Буллезный эпидермолиз: что это?
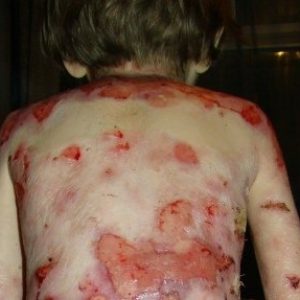
Буллезный эпидермолиз известен более 150 лет, уже в 109 столетии обнаружили, что он имеет множество разновидностей, общим признаком которых является то, что в ответ на несущественное механическое раздражение на коже возникают пузыри я эрозии.
Встречаемость буллезного эпидермолиза не является высокой – заболевает в среднем один человек из 30 тысяч населения. Доказана связь данной патологии с мутациями генов, а их возникновение – процесс непрогнозировнный и часто возникающий внезапно, поэтому от развития буллезного эпидермолиза не застрахован ни один человек.
Механизм развития заболевания долгое время был не изучен (в отличие от многих других дерматологических болезней). Существенный шаг вперед случился при внедрении в массовую медицинскую практику электронной микроскопии – только с ее помощью начали изучать микроструктуру пораженных тканей и выделять особенности их поражения при разных формах буллезного эпидермолиза. Следующим важным шагом в изучении описываемой патологии стало применение иммунологических исследований. На данный момент именно сочетание этих двух методов исследования позволяет выявить описываемое заболевание и скорректировать лечение – без таких нюансов симптоматическая терапия буллезного эпидермолиза, который является неизлечимой болезнью, была бы неэффективной. Но отдельные особенности этой патологии продолжают и далее выявляться благодаря усовершенствованию методов исследования, поэтому ее классификация меняется.
Детей с буллезным эпидермолизом называют «дети-бабочки» – из-за кожи, хрупкой, как крыло бабочки.
Страдания от незнания
Действительно, лечение буллезногоэпидермолиза- дело сложное и долгое, полностью справиться с данной проблемой даже за границей врачи не в силах. Однако в западных странах это заболевание — не приговор. Дети ходят в школу, занимаются спортом. Они нормально живут и развиваются. В старшем возрасте «бабочки» создают семьи и рожают здоровых детей. У нас же ситуация совсем другая. Хрупкие дети мало знакомы обществу, хотя по умственному развитию ничем не отличаются от своих здоровых сверстников. Слава богу, в последнее время ситуация переломилась в лучшую сторону. Люди стали по-другому относиться к «особым» людям. Но если дети с синдромом Дауна знакомы многим, то «бабочек» почти никто не встречал. Людям приходится объяснять, что раны таких малышей не заразны.
Еще плохо изучены причины буллезного эпидермолиза и механизм его возникновения. Поэтому и лечение в России назначается «экспериментальное». Одни врачи советуют смазывать пузыри растворами зеленки и синьки, другие — купать в отваре лечебных трав. Но никто не может избавить этих маленьких детей от постоянной боли и зуда. В нашей стране люди с болезнью бабочки чувствуют себя никому не нужными и забытыми. Они обречены на мучения от незнания. Врачи могут поставить диагноз, однако полноценного лечения почти никто не получает. Медики просто разводят руками, они бессильны.
Продолжительность жизни больных
Сколько живут дети-бабочки? Ответить на данный вопрос однозначно затруднительно. Продолжительность жизни больных с буллезным эпидермолизом прямо пропорциональна форме заболевания, степени повреждения строения генов, глубины повреждения кожи и общего состояния ребенка. К сожалению, до зрелого возраста такие больные доживают редко, и в первую очередь это связано с уходом за ними, что требует множество усилий, терпения и мужества. Дети с тяжелыми генерализованными формами болезни живут всего несколько лет и погибают еще в дошкольном возрасте, например, синдром Герлитца или Аллопо-Сименса. Легкие формы, особенно простого БЭ могут со временем войти в стойкую ремиссию, а образование пузырей связано лишь с травматизацией кожи.
Дурная шутка природы?..
Конечно, помимо экзотического, эта тяжелая болезнь имеет и сухое научное название: буллезный эпидермолиз (БЭ). Впервые этот термин предложил использовать немецкий дерматолог Н. Кебнер еще в 1886 году. Но несмотря на более чем вековой стаж изучения данного недуга, он до сих пор считается неизлечимым…
Итак, что же скрывается за словосочетанием «буллезный эпидермолиз»? В норме у человека внешний слой кожи (эпидермис) и внутренний слой (дерма) соединены между собой специальными волокнами, которые образуются вследствие взаимодействия белков. При БЭ наблюдается некий генетический сбой: уровень белка понижен, а соединительных волокон катастрофически не хватает для обеспечения функционирования дермы и эпидермиса. В итоге малейшее трение кожи ребенка или даже легкое прикосновение к ней вызывают сильную боль и нестерпимый зуд, а на коже возникают множественные пузыри, перетекающие в кровоточащие язвы.
Причем, симптоматика БЭ начинает проявляться сразу после рождения или в первую неделю жизни ребенка, что может нанести большую психологическую травму молодой матери (шутка ли, увидеть долгожданного младенца не пухлым карапузом, а фактически с содранной кожей, словно сошедшего с мрачных полотен И.Босха?). К сожалению, с возрастом болезнь будет прогрессировать. Присоединятся такие симптомы, как гиперкератоз (ороговение кожи на ладонях и стопах), облысение головы (в результате возникновения пузырей на волосистой части головы), прогрессирующий кариес, деформация (вплоть до полной потери) ногтей на руках и ногах, поражение слизистой ротовой полости, пищевода и верхних дыхательных путей, препятствующее нормальному дыханию и кормлению ребенка. В тяжелых случаях течения болезни развивается амилоидоз внутренних органов (в первую очередь — почек).
Профилактика Системной красной волчанки:
При первичной профилактике СКВ выделяется группа риска. Необходимо обследовать родственников больных СКВ. Если выявляется даже один из симптомов (обнаружение при исследовании крови стойкой лейкопении, ускоренного СОЭ, гипергаммаглобулинемии и др.), то профилактический режим у таких лиц должен быть таким же, как и при системной красной волчанке
Особое внимание должно быть к больным с изолированным поражением кожи (дискоидная волчанка). Им нельзя лечиться на курортах, принимать препараты золота, подвергаться ультрафиолетовому облучению
Вторичная профилактика СКВ должна быть направлена на предотвращение обострений и прогрессирования болезни. Лечение должно быть своевременным, комплексным, адекватным. Больной обязан соблюдать охранительный режим, диету с небольшим количеством соли и сахара. По возможности нужно избегать операций, вакцинаций, не перегреваться и не переохлаждаться. Очень важны закаливание, гимнастика, прогулки на свежем воздухе.
Своевременная профилактика и лечение системной красной волчанки способствуют значительному улучшению прогноза данного заболевания.
Польза и вред бабочек
Польза или вред, который приносят бабочки, во многом зависит от того, на какой стадии развития находятся насекомые. Так подавляющее большинство гусениц – вредители, уничтожающие как сельскохозяйственные, так и дикорастущие растения. А вот взрослые бабочки участвуют в опылении многих растений.
Для справки! Многие ученые придерживаются мнения, что роль бабочек в процессе опыления сильно преувеличена. Когда они пьют нектар, то предпочитают не пачкать лапки в пыльце, а значит не переносят ее на другие растения.
Личинки и взрослые бабочки – корм для птиц и насекомоядных животных. Некоторые разновидности гусениц питаются насекомыми вредителями. Говоря о пользе бабочек, нельзя не упомянуть о тутовом шелкопряде, который используется при производстве натурального шелка.
Ну, и конечно же, нельзя приуменьшить эстетическое значение бабочек в жизни человека. Они помогают понять красоту природы и наслаждаться ею.


