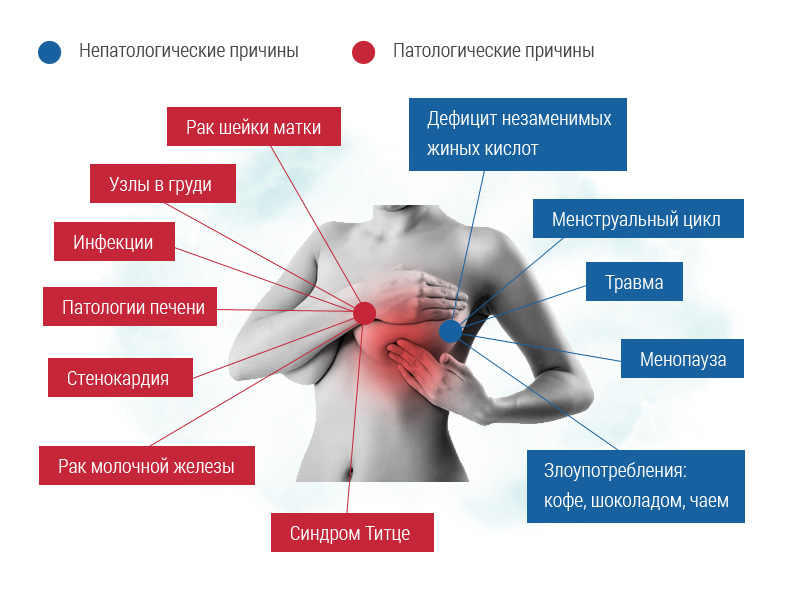
Боль в молочной железе
Содержание:
- Современные методы лечения
- Причины болей в грудной клетке
- Корреляция боли в грудной клетке в зависимости от пола и возраста:
- Циклические боли (мастодиния)
- Боли в молочных железах: симптомы и причины возникновения
- Гормональные причины боли в груди в детородном возрасте
- Симптомы фиброаденомы молочной железы
- Причины
- Циклическая масталгия
- Боли, не связанные с молочными железами
- Строение женской груди
- Причины рака грудной полости
- Возможный характер боли в груди – на что следует обращать внимание
- 1.Доброкачественные опухоли груди, типы опухолей
- Профилактика
- Лечение воспаления молочной железы
- Может ли быть втяжение соска при отсутствии заболевания?
- Лечение боли в спине, отдающей в плечо
Современные методы лечения
Основной метод лечения мастита — антибиотикотерапия. Антибактериальные препараты придется принимать 10–14 дней. Обычно улучшение можно почувствовать в течение 1–2 суток после начала лечения. Врач назначит препарат широкого спектра действия, который уничтожает разные виды бактерий. Если он окажется неэффективен, нужно будет провести бактериологическое исследование грудного молока и подобрать другой антибиотик, к которому чувствителен данный возбудитель.
При сильных болях маммолог порекомендует принимать ибупрофен или другое обезболивающее средство.
Нужно соблюдать некоторые рекомендации:
- пейте больше жидкости;
- чаще отдыхайте;
- продолжайте кормить ребенка грудью, не допускайте застоя молока;
- носите специальный поддерживающий бюстгальтер;
- попросите врача объяснить, как правильно прикладывать ребенка к груди, следуйте рекомендациям;
- во время кормления давайте ребенку в первую очередь больную грудь;
- носите свободное белье, избегайте обтягивающего.
Не занимайтесь самолечением мастита и не бросайте грудное вскармливание. Обратитесь к врачу, как только возникли первые симптомы. Зачастую даже прием антибиотиков не является противопоказанием к кормлению грудью. Запишитесь на прием к врачу-маммологу Международной клиники Медика24 по телефону: +7 (495) 230-00-01
Причины болей в грудной клетке
Хоть болит в груди далеко не всегда по причине сердечных нарушений, эти проблемы справедливо можно поставить на первое место.
Характер боли при заболеваниях сердца:
- Стенокардия – сдавливающего характера, отдающая в плечо, возникает при повышении нагрузок, например, при быстрой ходьбе или подъему по лестнице.
- Инфаркт – продолжительная (больше 20мин.) интенсивная боль в груди давящего характера, одышка, страх смерти. Требуется срочная помощь.
- Миокардит – не сильная, но давящая, сочетается с ускоренным сердцебиением.
- Перикардит – острая, обостряется при горизонтальном положении тела.
- Кардиомиопатия – умеренная, появляется после физических нагрузок и еды.
Сердечные боли, как правило, сложно локализовать, в случаях медленно прогрессирующих заболеваний они носят периодичный характер.
Проблемы дыхательной системы вызывают боли в грудной клетке разного типа:
- Бронхит – напряженная, усиливается при кашле.
- Легочная эмболия – острая, похожа на сердечный приступ, требуется срочная медицинская помощь.
- Коллапс легкого – сопровождается сильной одышкой.
- Пневмония – колющая, усиливающаяся при вдохе.
- Плеврит – сопровождает каждый вдох, становится еще ощутимее при кашле.
- ХОБЛ – давящая с хрипами и кашлем.
- Рак легких – нерегулярная, может сопровождаться кашлем с мокротой и кровохарканьем.
Важно знать, что в легких нет болевых рецепторов, поэтому болят мышцы в груди от напряжения или в случае воспалительного процесса. Ощущения могут локализоваться посередине или усиливаться со стороны воспаления
Причины и типы болей в грудной клетке при проблемах с пищеварительной системой:
- Нарушения работы пищевода – появляются в процессе глотания.
- Заболевания желчного пузыря и поджелудочной железы – сопровождаются болезненными ощущениями в верхней части живота.
- Гастроэзофагеальный рефлюкс — сопровождается изжогой: жжение за грудиной.
- Гастрит, язва желудка – ноющие тупые боли слева под ребрами или слева в грудине.
Костно-мышечные боли в области груди вызывают травмы ребер, сколиоз, заболевания хрящей, грудной остеохондроз, симптомы которого очень схожи с сердечным приступом. Защемление нерва сопровождается онемением проблемной зоны. Мышечные тупые боли неустановленной природы могут тревожить длительный период времени
Они безопасны, но важно исключить угрожающие жизни причины
Болит в груди также при панических атаках и межреберной невралгии, для которой характерны щемящие ощущения посередине грудины. У женщин провоцировать болезненные состояния могут заболевания молочных желез и циклические изменения гормонального фона.
Корреляция боли в грудной клетке в зависимости от пола и возраста:
Мужчины
- 18-24 лет – гастроэзофагеальный рефлюкс, мышечная боль в грудной стенке;
- 25-44 лет – гастроэзофагеальный рефлюкс, мышечная боль в грудной стенке, реберный хондрит;
- 45-64 лет – стенокардия, инфаркт миокарда, мышечная боль в грудной стенке, нетипичные боли;
- старше 65 лет – мышечная боль грудной стенке, атипичные боли, заболевания сердца и сосудов;
Женщины
- 18-24 лет – реберный хондрит, тревожные или стрессовые состояния;
- 25-44 лет – мышечная боль, реберный хондрит, нетипичные боли, гастроэзофагеальный рефлюкс:
- 45-64 лет – стенокардия, инфаркт миокарда, нетипичные боли, мышечные боли в грудной стенки;
- старше 65 лет – стенокардия, нестабильная стенокардия, инфаркт миокарда, мышечные боли в грудной стенки, нетипичные боли, реберный хондрит.
Циклические боли (мастодиния)
Это боли в молочных железах перед наступлением критических дней. В основном женщины жалуются гинекологам на боль в груди, связанную именно с циклом. Циклические боли начинаются, когда до менструации остается несколько дней. С началом критических дней боль становится гораздо меньше. С окончанием менструации болевые ощущения ликвидируются. После менопаузы также боли, связанные с циклом, исчезают.
Мастодония характера для женщин в возрасте 17-40 лет, со средними или большими молочными железами. Если боль в груди является следствием овуляции, то болят сразу обе груди. Наиболее выраженные болевые ощущения концентрируются вверху и снаружи груди.
Боль в груди при ПМС
Боли при ПМС появляются у женщин и девушек каждый месяц. Они могут быть как незначительно выражены, так и приносить сильный дискомфорт. Это часть так называемого предменструального синдрома. Другие проявления ПМС:
- резкие перепады настроения
- повышенная раздражительность
- тревожность и повышенный уровень беспокойства
- вздутие живота
- абдоминальные боли
- повышение аппетита
Если боли в груди у вас связаны именно с ПМС, то до овуляции никакой симптоматики быть совсем не должно. Иначе нужно думать о других причинах боли молочной железы. До овуляции ощущения в груди комфортные, а после 14-го дня цикла (в среднем) появляются те признаки, которые перечислены выше. Самая сильная боль в груди — за 2-3 суток до менструации.
Боли молочной железы при ПМС актуальны для большинства женщин, но они могут быть выражены сильно, средне или слабо. Такие болевые ощущения не нужно лечить, они не опасны. Есть мнение, что боль в груди при ПМС — ранний признак рака. Но это народное мнение, которое не подтверждено исследованиями.
Боль появляется во многих случаях у тех, кто страдает диффузной фиброзно-кистозной мастопатией. Это не является патологией, а считается особым состоянием. При нем в груди равномерно разрастается фиброзная или железистая ткань. Состояние приводит к дискомфорту, но печальных последствий нет.
Боли в молочных железах: симптомы и причины возникновения
Боли в груди: причины появления и симптомы
Боли в молочных железах, согласно опубликованному в 2016 году исследованию турецких маммологов, хотя бы раз в жизни ощущали 70% женщин от 20 до 50 лет. Этот симптом в медицине называют масталгия, а в его основе лежат разные причины. Боли в груди не всегда свидетельствуют о серьезной болезни, а клиническое лечение при таком состоянии нужно в 20% случаев. Но масталгия создает дискомфорт в повседневной жизни и все-таки может быть симптомом заболевания. Поэтому первый шаг в борьбе с ней — понять причину ее появления.
Почему болит грудь при нажатии
Возникать боли в молочных железах могут по самым разным причинам. Разделим их на 3 группы.
1. Гормональные изменения
Грудь часто болит во второй фазе менструального цикла, при беременности или наступлении менопаузы. Это нормально, ведь в это время происходит полная гормональная перестройка организма. Подробно об ощущениях женщины в каждый их этих периодов вы прочтете ниже.
2. Заболевания груди
Ноющая боль в молочной железе сигнализирует о развитии фиброзно кистозных изменений. Тогда она разлитая и циклическая. Непериодические боли иногда указывают на образование кист или возникновение опухоли. В таком случае неприятные ощущения односторонние, тянущие и ноющие. Если болит левая грудь у женщин, это может быть сигналом сердечной патологии.
3. Другие причины
Периодически сильные боли в молочных железах возникают из-за ношения неудобного и тесного белья. Причиной могут быть травмы груди, в следствии которых неприятные ощущения появляются при надавливании и в состоянии покоя. Не забывайте и об инфекционно-воспалительных болезнях.
В любом из случаев профессиональный осмотр врача-маммолога обязателен и необходимым. Перед этим рекомендуем провести самообследование в домашних условиях. Все остальное уже подскажет доктор.

Что конкретно вы чувствуете
Неприятные ощущения в молочной железе бывают разными:
- можно ощущать боль в правой груди или в левой, в двух железах одновременно;
- локализоваться в одной точке или распространяться на всю область молочной железы;
- быть резкой и внезапной или иметь постоянный характер;
- ощущаться остро и создавать спазмы или быть слабо выраженной и редкой.
Независимо от того, как проявляются болезненные ощущения, нельзя их игнорировать. Да, часто дискомфорт появляется в определенные дни менструального цикла и не является тревожным звоночком. Но сами вы это не определите. Только врач поможет выяснить причины вашего плохого самочувствия и избавиться от него. Запишитесь на прием к маммологу, заполнив форму ниже, чтобы решить для себя проблемный вопрос. Также вы можете задать уточняющие вопросы по телефону 044-344-65-32.
Гормональные причины боли в груди в детородном возрасте
Во время менструации у женщин, находящихся в детородном возрасте, тоже наблюдается рост тканей организма вследствие размножения клеток. Грудь немного увеличивается из-за того, что железистая ткань разрастается перед месячными. Это считается нормальным явлением, с которым сталкиваются почти все женщины, и беременные также. Железистая ткань, когда оплодотворения не случилось, атрофируется и одновременно с тем, как менструация закончится, все болезненные ощущения исчезнут.
Вместе с тем, в течение всего цикла месячных у нас в организме соотношение между жировой, фиброзной и железистой тканями может изменяться. А виноват в таких переменах прогестерон (женский гормон), который способствует тому, что железистая ткань во второй фазе цикла разрастается. Молочные железы немного твердеют, набухают, становятся чувствительнее, но, как правило, сильные боли при этом наблюдаться не должны. Обычно боли начинают беспокоить женщин примерно за неделю до месячных, некоторые чувствуют дискомфорт и набухание за две недели.
Болит грудь, до месячных неделя? Это считается нормальным явлением, но если боли у вас наблюдаются более длительное время, обратитесь к врачу.
Симптомы фиброаденомы молочной железы
Для данного образования в молочной железе характерны небольшие размеры. Длительное время она не проявляется сколько-нибудь заметными симптомами. Если на нее нажать, ощущается безболезненность. На ощупь образование в молочной железе выглядит как подвижное, округлое уплотнение.
При усиленном росте фиброаденомы быстро она увеличиваются в размерах. Женщина ощущает напряжение, тяжесть, дискомфорт в грудной железе. Перед месячными эти проявления усиливаются. Ощущается отек и набухание молочных желез. Надавливание на область новообразования вызывает боль.
Повышается чувствительность соска. Ощущается дискомфорт при его контакте с бельем. Ткани молочной железы над фиброаденомой могут изменяться. Втягивается сосок. Кожа истончается, изменяется ее цвет. Наблюдается посинение или покраснение. Появляется капиллярный рисунок. Иногда отмечают выделения из сосков — белесоватые, мутные. Если появляется примесь крови, это говорит о возможном злокачественном перерождении.
Причины
Точные причины, из-за которых развиваются фиброаденомы молочных желез, пока еще не выявлены. Но установлены основные факторы, способствующих возникновению новообразования:
- Генетическая предрасположенность. При наличии фиброаденомы у близких родственников повышается риск развития заболевания.
- Нейроэндокринные расстройства. Повышают вероятность образования опухоли следующие заболевания – сахарный диабет, ожирение, узлы в щитовидной железе, гиперпролактинемия, поликистоз и дисфункция яичников.
- Расстройства репродуктивной системы. Нарушения женского цикла, наступление месячных раньше срока, поздняя менопауза, поздние или ранние роды. Отказ женщины от грудного вскармливания или его чрезмерное затягивание.
- Наличие выкидышей и абортов. Резкое прекращение начавшейся пролиферации железистой ткани способствует образованию опухоли.
- Прием лекарственных препаратов. Вызывают пролиферацию клеток молочной железы – оральные контрацептивы и гормональные средства. Эти средства включают половые гормоны разных фаз цикла. Прием их приводит в состояние дисбаланса гормональный статус организма.
- Состояние хронического стресса. Оно возникает из-за недовольства семейными отношениями, проблем на работе, сексуальной неудовлетворенности и других причин. Это обусловлено выделением в большом количестве гормонов стресса.
- Вредные привычки. Хроническое воздействие токсических веществ, попадающих в организм при курении, приеме алкоголя и других зависимостях.
Образуются фиброаденомы в ткани молочной железы из-за воздействия комплекса факторов. Основную причину часто выделить довольно сложно.
Циклическая масталгия
Анатомические и гистологические структуры желез претерпевают существенные внутренние трансформации в течение всего жизненного пути: начиная с раннего подросткового периода до климакса. На них, прежде всего, влияют фазы овариально-менструального цикла. Нейрогуморальная регуляция стимулирует тонус или расслабление стенок выводных протоков.
Повторяющаяся мастальгия классически ассоциирована с месячными. Она манифистирует за несколько дней (2-7) до физиологического кровотечения. У большей части представительниц прекрасного пола она не вызывает особых жалоб. Как правило, имеет двусторонний характер, диффузная, плохо локализована и обычно описывается как тяжесть, жжение, распирание или гиперчувствительность, часто иррадиирует в подмышечную впадину и в плечо. Это случается всего в лютеиновую фазу в результате задержки воды в строме, вызванной пиком выброса эстрогенов. При этом железистая структура заметно отекает, становится больше в объеме. К ней притекает большое количество крови, а в протоках скапливается огромное количество эпителиальных клеток.
Периодическая масталгия, как правило, встречается у юных девушек, в основном разрешается спонтанно и должна быть отделена от ПМС. Она проходит при смене гуморально-гормонального фона (беременность или климакс).
Болезненность мешает заниматься домашними делами, влияет на ежедневную активность, общее самочувствие и настроение. Если симптоматика усиливается, то, скорее всего, это признак начавшегося патологического процесса. В этой ситуации надо как можно скорее прийти на прием к высококвалифицированному специалисту.
Боли, не связанные с молочными железами
- постгерпетическая невралгия
- синдром Титце
- межреберные невралгии при острых респираторных вирусных инфекциях и ревматоидных патологиях
Синдром Титце
Встречается данная патология довольно редко. В области хрящей ребер появляется отечность и болевые ощущения. Причины досегодня медикам не известны. Негативно влияет на ход болезни стрессовая жизнь и чрезмерная физнагрузка. У женщин могут быть боли в молочной железе.
Для диагностики делают рентгенографию органов грудной клетки, и смотрят, в каком состоянии хрящи между ребрами. Специфическая терапия не разработана. При сильных, нестерпимых болевых ощущениях помогут нестероидные противовоспалительные средства. Когда физическая деятельность меняется, эта болезнь может пропасть без лечения.
Опоясывающий лишай
Провокатором данной болезни является вирус Herpes zoster. Когда он первый раз проникает в организм, у человека (в основном, у ребенка) развивается ветряная оспа. Но потом вирус может выступить возбудителем опоясывающего лишая. Больной испытывает массу неприятных ощущений, в том числе, высыпания в форме пузырьков и боль.
В основном фиксируют поражение кожных покровов и нервов в области поясницы. Но может быть сыпь на молочной железе, боль, и эти симптомы путают с проявлениями мастопатии. Высыпания становятся менее болезненными (или вовсе не болезненными) к концу второй или третьей недели от начала болезни. Состояние пациентки можно облегчить противовирусными препаратами, в основном, мазями от герпеса, которые продаются в каждой аптеке.
Рак молочной железы
Это самая страшная из возможных причин болей в груди. Эту опухоль часто диагностируют женщинам в странах СНГ и в развитых странах мира. Часты летальные исходы, потому что несвоевременная диагностика приводит к неэффективности лечения.
Факторы риска рака груди:
- поздняя менопауза
- слишком рано начавшаяся менструация (у девочек, которым нет еще 12-ти лет)
- отсутствие беременностей
- отсутствие хотя бы одних родов
- возраст пациентки 60 лет и более
- рак яичников, груди или кишечника в анамнезе
- онкология у кровных родственников
- влияние эстрогенов на грудь
Рак не развивается от той боли, которая возникает при ПМС. Если у вас в семье мама или бабушка болели раком, нужно регулярно проверяться.
Симптомы рака груди. Помните, что при развитии рака груди боль появляется не всегда. Она может быть в тех случаях, когда образование сдавливает нервы. Чтобы вовремя обнаружить любые новообразования в груди, которые могут указывать на рак, проводите самообследование молочной железы 1 раз в 7 дней. Насторожить вас должны уплотнения любого размера и любой формы. Если они неподвижны, имеют неровные контуры или являются очень большими, срочно идите к врачу для проведения дополнительного обследования.
Также при самообследовании вас должны насторожить следующие симптомы:
- выделения из соска (прозрачные, белые, любые — если только вы не кормите ребенка грудью)
- втяжение соска как бы в глубь груди
- ассиметричность железы
- «лимонная корка» на груди
- изменения цвета кожных покровов молочной железы
- грудь горячая
- при ощупывании возникает боль (не в ПМС)
- на груди есть язвочки
Строение женской груди
Составляющие женской молочной железы:
- железа
- протоки, которые делят железу на дольки
- жир
- соединительная ткань
Железы и соединительная/фиброзная ткань могут быть в груди в разных пропорциях, что зависит от уровня гормонов, прожитых лет, особенностей организма и массы тела.
У всех девушек и женщин в груди происходят изменения согласно дню месячного цикла. Изменения происходят под влиянием гормонов. Если цикл составляет 28 дней (что и бывает у большинства женщин), то первые 14 суток фолликулы зреют в яичниках. Когда случается примерно середина цикла, происходит разрыв фолликула, яйцеклетка выходит наружу. Процесс называется овуляцией.
При овуляции в кровь женщины в большом количестве поступает гормон эстроген. Вместо фолликула после овуляции формируется так называемое желтое тело. Это иная фаза цикла, в которой доминирует не эстроген, а прогестерон. Если зачатие в данный период не состоялось, происходит со временем угасание желтого тела. В конце цикла уровень прогестерона и эстрогена довольно низкий. После этого случаются критические дни.
На грудь влияют в значительной мере эстрогены. Под их влиянием происходит количественный рост железистых клеток и соединительной ткани в железе. Если эстрогена слишком много, то группы желез могут стать кистами. В основном кисты не несут опасности, потому их не лечат, а наблюдают при помощи УЗИ и пальпации.
Прогестерон, как было отмечено, имеет более высокий уровень во второй части цикла, после выхода яйцеклетки. Гормон приводит к отеку молочной железы, делает кровоснабжение более активным. Потому перед критическими днями каждая девушка и женщина может ощущать, что ее грудь болезненна. Процесс нужен с биологической точки зрения, чтобы подготовить железистые клетки к продуцированию молока, если женщина забеременеет и впоследствии родит малыша.
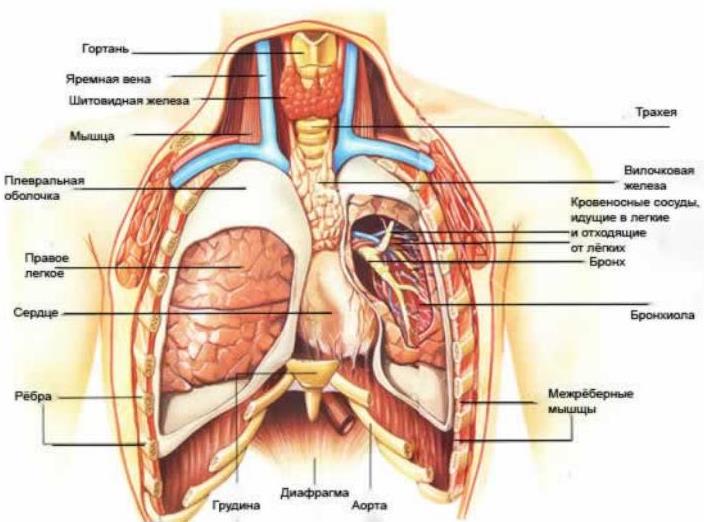
Причины рака грудной полости
Точную причину развития разных типов рака грудной полости пока не определили. Выделяют целый ряд факторов, повышающих риск опухолевых поражений грудной клетки. К ним относятся:
- Генетическая предрасположенность. В семьях, где часто встречается рак различной локализации, вероятность опухолей грудной полости выше. Это связано с наследованием дефектных генов, контролирующих деление клеток.
- Курение особенно актуально для рака легких, хотя он выявляется и у некурящих людей. Определенную роль играет прием алкоголя, особенно для рака пищевода. Совместный прием алкоголя и курение повышает риск в несколько раз.
- Нерациональное питание и дефицит витамина А, цинка, молибдена повышает риск некоторых видов рака. Избыточный вес и пищеводный рефлюкс повышают риск развития рака пищевода.
- Хроническое воспаление повышает риск развития опухолей грудной полости, включая рак сердца и сосудов, лимфатических узлов, легких и пищевода.
Возможный характер боли в груди – на что следует обращать внимание
Боль в груди может быть ноющей, колющей, стреляющей, сжимающей, жгучей. В некоторых случаях она бывает острой, интенсивной, вплоть до нетерпимой.
Важно, где именно локализуется боль. Обычно боль довольно четко может быть локализована следующим образом:
- в одной половине грудной клетки – справа или слева. Иногда локализация боли может быть более конкретной, например – в области ребер;
- за грудиной. Боль за грудиной, особенно в том случае, когда болит и за грудиной и слева от неё, характерна для заболеваний сердца;
- чуть ниже грудины (в подложечной области). Подобная боль характерна для заболеваний пищевого тракта (желудка или пищевода).
Боль в груди без четкой локализации может говорить о раке лёгких или туберкулёзе.
Боль в груди может сопровождаться такими симптомами, как:
- одышка, затрудненность дыхания;
- кашель, повышенная температура тела;
- слабость, холодный пот;
- отрыжка, изжога, тошнота, рвота;
- изменения артериального давления.
Для диагностики также важно распространение боли. Боль может иррадиировать в руку
Такой характер боли наблюдается при инфаркте миокарда и остеохондрозе.
1.Доброкачественные опухоли груди, типы опухолей
При обнаружении любых уплотнений, комочков или изменений в груди во время самообследования, которое рекомендуется периодически проводить всем женщинам, следует немедленно обратиться к хорошему врачу. Но паниковать заранее не стоит. 80% всех уплотнений в молочных железах являются доброкачественными опухолями груди. Это означает, что опухоль не является раком молочных желез. Доброкачественные опухоли груди, как правило, имеют четкие и ровные границы и могут немного смещаться, если на них слегка надавить. Часто такие опухоли образуются одновременно в обеих молочных железах.
Есть несколько распространенных причин появления доброкачественных опухолей груди, в том числе, нормальные физиологические процессы, инфекции, травмы груди, прием некоторых лекарств.
Типы доброкачественных опухолей груди
- Фиброзно-кистозные изменения. У некоторых женщин обычные гормональные изменения в организме могут стать причиной появления фиброзно-кистозных опухолей. Обычно такие опухоли проявляются в виде уплотнений в обеих молочных железах и вызывают увеличение размера и повышение чувствительности груди до начала менструального кровотечения. Иногда появляются выделения из молочных желез. Уплотнения и комки в груди могут быть твердыми или мягкими. Чаще всего фиброкистозные изменения появляются у женщин в возрасте около 40 лет, и в целом это самый распространенный тип доброкачественных опухолей у женщин в возрасте 35-50 лет.
- Простые кисты. Простые кисты груди представляют собой заполненные жидкостью «мешочки», или полости, которые образуются в обеих молочных железах. Кисты могут быть единичными или множественными, и могут отличаться по размеру, который нередко изменяется в течение менструального цикла.
- Фиброаденомы. Фиброаденома – еще один очень распространенный вид доброкачественной опухоли груди у женщин. Она представляет собой твердые комочки округлой формы, которые свободно перемещаются в груди. При нажатии, как правило, не возникает болезненных ощущений. Фиброаденома появляется в результате избыточного формирования долек молочных желез и окружающих их тканей. Чаще всего встречается у женщин в возрасте 20-30 лет.
- Внутрипротоковые папилломы. Это небольшие бородавки, или наросты, в молочных протоках вблизи соска. Как правило, они появляются у женщин в возрасте 45-50 лет и могут стать причиной кровотечений из соска.
- Травматический некроз жировых клеток. Это состояние возникает после внезапной травмы груди, хотя нередко женщины не могут вспомнить конкретный случай, когда произошла травма. В результате в груди образуются жировые уплотнения, как правило, круглой формы, твердые, одиночные и безболезненные.
Профилактика
Предупредить появление болезней груди помогут следующие рекомендации:
Каждый месяц для профилактики проводить самообследование и регулярно проходить осмотр у маммолога или гинеколога (рис
4).
Вести здоровый образ жизни: важно правильное питание, физическая активность, отказ от курения, употребления алкоголя.
Своевременно лечить гинекологические заболевания.
По возможности вести регулярную половую жизнь, не прерывать беременность, не прекращать кормление грудью в первые полгода после родов.
Кроме того, специалисты советуют осторожно относиться к приему гормональных лекарственных препаратов, их следует использовать только по назначению врача и после соответствующей диагностики (анализов на уровень гормонов). Кроме того, специалисты советуют осторожно относиться к приему гормональных лекарственных препаратов, их следует использовать только по назначению врача и после соответствующей диагностики (анализов на уровень гормонов)
Кроме того, специалисты советуют осторожно относиться к приему гормональных лекарственных препаратов, их следует использовать только по назначению врача и после соответствующей диагностики (анализов на уровень гормонов)
Важно! В России для всех женщин старше 39 лет маммография должна проводиться не реже, чем раз в три года. Если есть риск развития рака молочной железы, ее каждый год
Женщинам до 39 лет достаточно проводить самодиагностику и ежегодно проходить осмотр у гинеколога или маммолога.
Стоит ли сдавать генетические тесты?
Вероятность заболеть раком молочной железы и некоторыми другими видами рака связана с наличием мутаций генов BRCA1 и BRCA2. Их можно выявить при генетическом тестировании, но его рекомендовано проводить только при наличии семейной истории онкологических заболеваний:
- выявленного у близких родственников в возрасте до 50 лет рака молочной железы (в том числе у мужчин);
- нескольких случаев рака яичников и других опухолей в семье;
- метастатического рака предстательной железы.
Прежде чем сдавать тесты, нужно проконсультироваться с генетиком.
Лечение воспаления молочной железы
В случае мастита, который появляется в послеродовом периоде и непосредственно коррелирует с периодом лактации, иногда применяют препараты, блокирующие выработку гормона пролактина, что приводит к снижению производства молока и ликвидации застойного процесса.
Чтобы уменьшить воспаление и боль молочной железы, рекомендуются препараты из группы НПВС.
В более тяжелых случаях лечение воспаления молочной железы требует включения антибактериальной терапии.
Если боль и жжение в груди не проходят несмотря на все терапевтические мероприятия, необходимо исключить другие патологии молочной железы, в том числе онкологию. Для этого проводится УЗИ молочных желез и биопсия, при которой маммолог получает фрагмент измененного участка и отправляет его на гистопатологическое исследование.
Может ли быть втяжение соска при отсутствии заболевания?
Втяжение — инвагинация соска, одного или обоих, возможно у здоровой молодой женщины и формально это не патология, а аномалия развития железы. Часто плоский, мало выступающий над поверхностью ареолы, сосочек бывает у юных девушек, но во время беременности и кормления он приобретает цилиндрическую форму и достаточный размер.
Наш эксперт в этой сфере:
Сергеев Пётр Сергеевич
Врач-онколог, хирург, химиотерапевт, к.м.н.
Как правило врожденно втянутый сосочек можно свободно вывести пальцами наружу, но ненадолго. Такая аномалия развития может наследоваться, сопровождать недостаточное развитие млечных протоков при небольших молочных железах и нарушениях менструальной функции. В некоторых случаях выраженной инвагинации при невозможности выведения соска наружу женщина решается прибегнуть к косметической коррекции исключительно для эстетического удовлетворения.
Лечение боли в спине, отдающей в плечо
По результатам обследования врач назначает лечение. Каким оно будет, зависит от причины боли. Терапия направлена как на устранение болевого синдрома, так и на лечение основной болезни. Если не убрать причину, боль снова вернется, поэтому составлением лечебного протокола должен заниматься профильный специалист.
Терапия преимущественно консервативная – сочетание медикаментов и физиотерапевтических процедур. Для лечения боли в плечах назначают препараты следующих групп:
- нестероидные противовоспалительные средства;
- кортикостероиды;
- анальгетики.
Дополнительно могут применять минерально-витаминные комплексы, хондропротекторы.
Важно! При сильной боли показана лечебная блокада. Эффект от приема медикаментов усиливают физиотерапевтические процедуры: магнитотерапия, электрофорез, ультразвуковая терапия
При болезнях опорно-двигательного аппарата дополнительно назначают массаж и лечебную физкультуру
Эффект от приема медикаментов усиливают физиотерапевтические процедуры: магнитотерапия, электрофорез, ультразвуковая терапия. При болезнях опорно-двигательного аппарата дополнительно назначают массаж и лечебную физкультуру.
Продолжительность терапии зависит от тяжести состояния пациента. Например, при хроническом остеохондрозе шейного отдела требуется несколько курсов.


