Лучшие способы лечения фурункула в домашних условиях и оперативно: как лечить чирей правильно
Содержание:
- Осложнения фурункула
- Симптомы
- 2.Причины
- Консервативное лечение
- 1.Общие сведения
- Куда обращаться?
- Как выглядит фурункул: фото и симптомы в носу
- Прогноз и профилактика
- Осложнения фурункулов и карбункулов
- Почему опасно проявление фурункулеза на голове?
- Первопричины возникновения
- Фурункул на спине у ребенка: наставления родителям
- К каким докторам следует обращаться если у Вас Фурункул:
- Причины формирования фурункула
- Последствия фурункулеза
- Патогенез (что происходит?) во время Фурункул:
- Причины парапроктита
- Как проявляется гидраденит?
- Фурункулез на ногах: диагностика и особенности лечения
- Симптомы
- Причины возникновения
Осложнения фурункула
Иногда даже одиночный нарыв может приводить к развитию осложнений. Чаще всего осложняются гнойники в зоне преддверия слизистой носа и носогубного треугольника. Нередко к опасным последствиям приводят попытки выдавливания фурункула, его травмирование во время бритья или других процедур. Также частой причиной осложненного течения становится неправильное лечение.
К осложнениям фурункула относят следующие последствия:
- местные: карбункул, абсцесс, рожу, флегмону, фурункулез;
- отдаленные: лимфаденит, лимфангит, флебит;
- общие: сепсис, поражения головного мозга и абсцессы внутренних органов.
Местные осложнения вызываются находящимися в гное возбудителями воспаления. Вместе с гноем они могут поражать окружающие нарыв ткани и становиться причиной инфицирования других участков тела.
При прогрессировании воспалительного процесса возбудители попадают в лимфатическую систему и вены. Такое распространение инфекции приводит к отдаленным осложнениям и вызывает воспаление лимфатических узлов и сосудов, вен.
Симптомы
Фото: rd.com
Высыпания при контагиозном моллюске могут возникнуть на любом участке кожи, кроме ладоней и подошвенной поверхности стоп. У детей, чаще всего, узелки располагаются на коже лица, шеи, в подмышечных впадинах, вверху части груди и на тыльной поверхности кистей. У взрослых наиболее частая локализация элементов — это низ живота, внутренняя поверхность бедер и кожа половых органов.
Элементы контагиозного моллюска представляют собой маленькие узелки, размером 1-2 миллиметра в форме полусферы, но быстро увеличиваются до 5-7 миллиметров. Могут быть слегка приплюснуты сверху. На ощупь узелки плотные, безболезненные. Цвет может быть как у нормальной кожи или бледно-розовый. Часто у узелков заметен восковидный блеск, а в центре имеется углубление. На коже узелки находятся изолированно друг от друга. Кожа под узелками обычного цвета, редко можно заметить красный воспалительный ободок. При сдавливании по бокам из узелка выделяется белая творожистая масса, которая состоит из мертвых клеток эпителия и лейкоцитов. Количество узелков на теле варьируется от пары штук до нескольких десятков. Высыпания крайне редко сопровождаются какими-либо неприятными ощущениями и доставляют больному исключительно косметическую проблему.
В медицинской литературе описаны атипичные редко встречающиеся формы контагиозного моллюска, к которым относятся:
- Кистозные моллюски – на месте узелка возникают кисты такого же размера;
- Моллюски, которые выглядят как угри или бородавки;
- Ороговевающие моллюски – на месте моллюска кожа сильно шелушится, и с него постоянно отваливаются чешуйки кожи;
- Изъязвленные моллюски – на месте узелка возникает участок эрозии, который быстро превращается в кровоточащую язвочку;
- Пединкулярные моллюски – при данном типе болезни узелок расположен над поверхностью кожи на тонкой ножке;
Гигантские моллюски – узелки сильно увеличены в размерах (до 30 и более миллиметров)
2.Причины
Абсцедирующее нагноение в области наружного уха – инфекционная патология. В абсолютном большинстве случаев патогеном выступают бактериальные культуры, чаще всего пиогенные (гноеродные) стафилококки.
К наиболее существенным факторам риска относятся:
- неверное лечение и недостаточный санитарный уход за слуховым проходом при гнойных отитах;
- пользование общим бельем (полотенцами, подушками и т.п.) с членом семьи, страдающим пиодермией в той или иной форме;
- расчесы, использование для очищения слухового прохода не предназначенных для этого (и нестерильных) предметов, как то спички, шпильки и т.п.;
- нарушения метаболизма, в частности, углеводного (напр., при сахарном диабете);
- ослабленный иммунитет;
- гиповитаминозы (особенно А, В и С);
- ототравмы.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
1.Общие сведения
Фурункул, или, в просторечье, чирей – острое воспаление в локальном герметичном объеме, сопровождающееся интенсивным нагноением и некрозом пораженной ткани.
Фурункул наружного слухового прохода, таким образом, представляет собой абсцедирующий гнойно-воспалительный процесс, поражающий волосяные мешочки или сальные железы, которыми изобилует этот отдел органов слуха. В специальной литературе употребляется также синонимическое название «острый ограниченный наружный отит»; в Международной классификации болезней зафиксирована нозологическая единица «абсцесс наружного уха». Гнойное расплавление и некротизация распространяется не только на поверхностный слой кожи, но и на подкожную клетчатку, по разрешении оставляя рубцовый дефект.
Как и другие пиодермии (гнойные воспаления кожи), фурункул наружного слухового прохода резко снижает качество жизни, принося массу болезненных и дискомфортных ощущений. Кроме того, локализация и анатомические особенности наружного слухового прохода обусловливают вполне реальный риск осложнений, в том числе тяжелых и даже летальных.
Куда обращаться?
При возникновении фурункулеза обращаться можно как в государственное медицинское учреждение, так и в частное. Однако нужно учитывать, что при лечении в частной клинике у пациентов есть возможность записаться на прием в удобное время или же оформить вызов врача на дом.
Кроме того, практически все платные клиники оснащены современным диагностическим оборудованием. Все это в сочетании с высоким профессионализмом персонала и уютной атмосферой делает процесс лечения предельно комфортным.
Найти опытного хирурга в районе, близком к вашему месту проживания и записаться к нему на прием поможет наша справочная по частным клиникам в Москве «Ваш доктор».
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
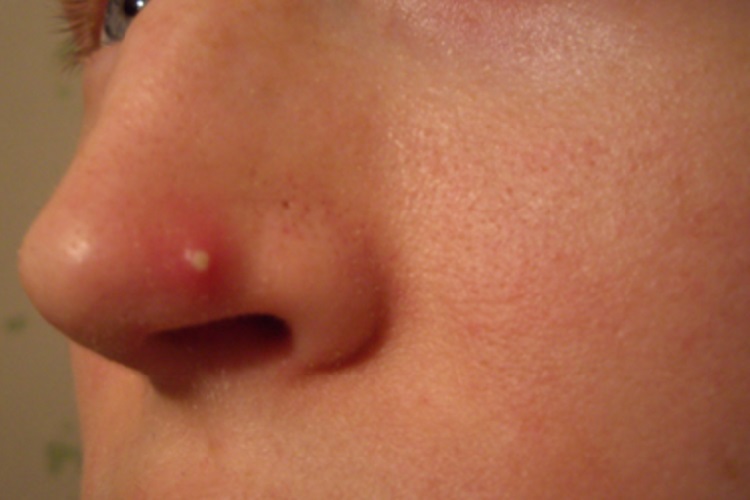
Как выглядит фурункул: фото и симптомы в носу
Чаще всего чирей воспаляется на крыльях носа или его кончике, а также на перегородке, что может причинить максимальные неудобства человеку. Первыми симптомами являются покраснение и уплотнение участка кожи, на котором развивается нарыв. Может возникнуть зуд.
Спустя сутки или двое к описанным ощущениям добавляется боль, на месте воспаления возникает шишка, нередко подымается температура (до 38,5-39,5 градусов), возможны головные боли, слабость. При чересчур сниженном иммунитет могут воспалиться ближайшие к месту нарыва лимфатические узлы.
Как правило, локализация не влияет на стадии формирования болезненного гнойника – в первые несколько суток в волосяном фолликуле нарастает воспаление, последующие 5 дней накапливается гной и визуализируется белый стержень. На фото можно увидеть уже созревший нарыв.
У вас что-то похожее (анонимно):
Да 48.21%
Нет 46.43%
Не совсем, опишу в комментарии 5.36%
Проголосовало: 56
Наличие перечисленных симптомов является поводом для обращения к врачу (дерматологу или хирургу) — только специалист может оценить степень опасности нарыва и назначить максимально эффективное лечение, собрав анамнез и изучив историю болезни пациента.
Категорически запрещено самостоятельно выдавливать нарыв, особенно, если болевые ощущения в воспаленной области сопровождаются температурой или поверхность фурункула повреждена. В отдельных случаях, например, при абсцедирующем фурункуле, понадобится срочное операционное вмешательство.
Если же течение легкое, чирей не доставляет сильного дискомфорта, можно обратиться к специальным мазям, а также народной медицине, и попробовать избавиться от нарыва в домашних условиях.
Прогноз и профилактика
Как правило, выздоровление наступает спустя 1-2 недели с момента появления первых симптомов. В качестве остаточного явления иногда выступает небольшой соединительнотканный рубец, который постепенно приобретает телесный цвет и становиться малозаметным.
Предотвратить развитие фурункулов не всегда возможно, в особенности – при ослабленном иммунитете. Однако избежать развития заболевания могут помочь следующие рекомендации:
- Соблюдение правил личной гигиены, в том числе регулярное мытье рук с мылом или использование спиртосодержащих средств для рук. Это позволит снизить вероятность нарушения нормальной микрофлоры кожи и инфицирования патогенными бактериями.
- Правильная обработка повреждений кожи. Кожу вокруг порезов и ссадин нужно обрабатывать антисептиками, а непосредственно сами повреждения перевязывать чистыми стерильными сухими повязками, пока они не заживут.
- Индивидуальное использование средств личной гигиены. Нельзя делиться полотенцами, простынями, бритвами, одеждой, спортивным снаряжением и другими личными вещами. За счет этих предметов патогенные стафилококки получают возможность передаваться от человека к человеку.
- Правильное, сбалансированное питание.
- Полноценное лечение сопутствующих заболеваний и состояний, которые могут снижать защитные силы организма.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
- уколы кортикостероидов — помогает разгладить приподнятый рубец;
- давящая повязка — помогает разгладить и размягчить рубец;
- пластическая операция.
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
- импетиго — крайне заразное заболевание кожи при котором на теле появляются множественные гнойнички;
- септический артрит — инфекционное воспаление суставов;
- остеомиелит — воспаление и разрушение костной ткани;
- эндокардит — воспаление внутренней оболочки сердца;
- септицемия — заражение крови;
- абсцесс головного мозга, менингит — гнойные заболевания головного мозга и его оболочек.
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
- острая и сильная головная боль;
- опухание и выпячивание глаза;
- интенсивная боль в глазу.
Почему опасно проявление фурункулеза на голове?
Проявления фурункулеза на голове считаются наиболее тяжелыми и опасными, поскольку при неблагоприятном развитии заболевания может развиться некротическая флегнома, при которой гной может проникнуть в полую лицевую вену и привести к воспалению мозговых оболочек, т.е. – менингиту.
Наиболее опасно самостоятельное лечение фурункулеза, в первую очередь – попытки их вскрыть или выдавить. Именно это чаще всего приводит к распространению гноя, а с ним – и воспаления.
Поэтому при появлении характерных признаков фурункулеза на голове, шее или тем более – лице, необходимо обратиться к хирургу. Врач осмотрит высыпания, и в зависимости от их расположения и размера примет решение о дальнейшем ходе терапии.
В легких случаях можно обойтись без оперативного вмешательства, применяя местные и системные антибиотики, антибактериальные и вытягивающие мази, а также другие консервативные средства.
Если же дальнейшее развитие фурункула на голове представляет потенциальную опасность для здоровья пациента, его следует вскрыть и очистить в стерильных больничных условиях.
Операция проходит под местным наркозом. Врач делает небольшой надрез, через который выпускает гной, а главное – удаляет гнойный стержень, после чего промывает полость антисептическими и бактерицидными растворами и накладывает швы. Операция проходит быстро, в большинстве случаев заживление проходит без осложнений.
Первопричины возникновения
Данному заболеванию, по статистике, чаще подвергается мужской пол, в отличие от женского. Возникновение болезни чаще отмечается в зимний и летний периоды. Наиболее распространенными местами образования считаются:
- в области ягодиц;
- на внутренней стороне бедра;
- под волосами на голове;
- в районе подмышечных впадин;
- в паховой области.
Любой вид фурункула (внешний или внутренний) может появиться на любом участке кожных покровов. Основными предопределяющими факторами возникновения являются:
- стрессовые ситуации;
- низкий уровень функциональности аутоиммунной системы;
- длительный прием отдельных медикаментозных средств (цитостатиков), влияющих на иммунитет;
- перегревание или переохлаждение;
- неподходящие климатические условия – поездки на отдых в другие страны и пр.;
- недостаточность витаминов и минеральных веществ;
- ношение одежды из синтетики, неподходящего размера;
- сбои в работе гормональной системы;
- злоупотребление алкогольными и слабоалкогольными напитками;
- хронические варианты отдельных заболеваний;
- постоянное загрязнение кожных покровов;
- инфекционные болезни – туберкулез, гепатит, бронхит;
- неверный рацион питания, преобладание жирной, копченой, соленой, жареной пищи;
- нарушение обмена веществ.
Фурункул на спине у ребенка: наставления родителям
Детская кожа особенно чувствительна, соответственно, вышеперечисленные рекомендации требуется соблюдать особенно тщательно, если фурункул появился на спине у ребенка.
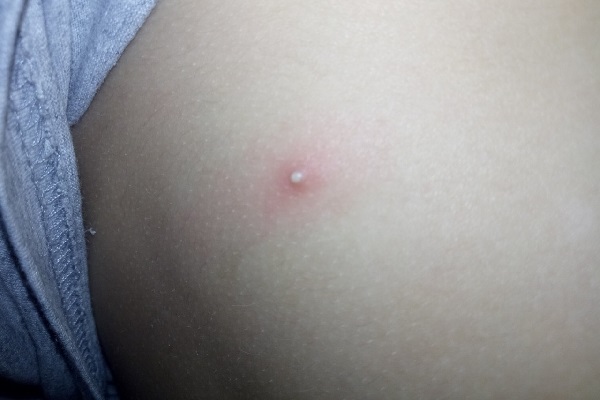
- При возможности обратиться к педиатру или дерматологу.
- Ни в коем случае не пытаться выдавить внутренний чирей. Это не ускорит его созревание, а лишь спровоцирует распространение гнойного процесса на окружающие ткани.
- Отказаться от самостоятельного лечения антибиотиками, из-за их негативного воздействия на организм. Отдавать предпочтение безопасным мазям и компрессам.
- Убедить ребенка не трогать и не расчесывать место поражения, чтобы исключить распространение инфекции по здоровым тканям. Можно отвлечь игрушкой.
Фурункул на спине — неприятное явление, но от него можно очень быстро избавиться, если врач грамотно подберет средство или комбинацию из нескольких, а пациент будет правильно их применять. Все способы лечения чирья описываются в отдельной статье.
К каким докторам следует обращаться если у Вас Фурункул:
Дерматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Фурункул, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Причины формирования фурункула
Главной причиной образования фурункула является попадание в сальную железу или волосяную луковицу стафилококка. Размножение патогенной микрофлоры может быть спровоцировано разными факторами:
- Механическое повреждение – мелкие трещины, ожоги, ушибы и прочие повреждения. Они могут быть вызваны ковырянием в ушах посторонними предметами, раздражением от ношения наушников, попаданием воды в полость уха, неправильным применением ушных палочек.
- Другие заболевания ушей – лабиринтит, гнойный средний отит, мирингит и другие патологии.
- Недостаточно грамотное проведение гигиенических процедур или полное отсутствие гигиены, повышенная потливость, засаленность кожи.
- Снижение иммунитета, вызванное стрессами, авитаминозом, нарушениями обменных процессов (сахарный диабет и прочие заболевания), переохлаждением и пр.
Фурункул проходит несколько стадий развития. На первой стадии (инфильтрация) ощущается зуд, отечность и болезненность определенного участка кожи. В этот период может отмечаться повышение температуры, ухудшение сна, потеря аппетита. На второй стадии (гнойно-некротическая) появляется гнойная головка, а внутри нее виднеется некротический черный стержень. Гной образуется в течение 4-х дней, после чего он вытекает после прорыва фурункула. Третья стадия – период заживления. На коже образуется ранка, которая затем может трансформироваться в рубец.
Последствия фурункулеза
Фурункулез и даже единичный фурункул значительно снижают качество жизни.
Кроме большого гнойника, который ограничивает подвижность и является косметическим дефектом, ощущается сильная боль, слабость, лихорадка.

Фото: множественные карбункулы
Но это еще мелочи по сравнению с действительно серьезными осложнениями. Среди них:
- тромбозы кровеносных сосудов в месте локализации фурункула;
- появление карбункула – распространение инфекции на находящиеся рядом фолликулы, в результате появляется множество сгруппировавшихся гнойников;
- абсцесс и заражение крови, вызванные прогрессированием стафилококковой инфекции;
- менингит – воспаление оболочки мозга (при локализации фурункулов на лице и шее);
- гломерулонефрит – поражение почек (при расположении чирья на попе и бедрах);
- поражение суставов;
- рубцы и шрамы в месте прорыва гнойника.
В медицине их рассматривают как одно из опаснейших заболеваний.
Патогенез (что происходит?) во время Фурункул:
Фурункул может образоваться на неизменной до заболевания коже и может быть осложнением уже имеющейся поверхностной или глубокой стафилодермии. Помимо вирулентности и патогенности штамма возбудителя, в возникновении фурункула и фурункулеза большую роль играют экзогенные и эндогенные предрасполагающие факторы. К экзогенным факторам относят мелкие механические травмы частицами пыли, угля, металла, создающие входные ворота для инфекции, трение одеждой (на шее, пояснице, ягодицах), что способствует повторному внедрению (пассированию) стафилококков и тем самым переходу сапрофитов в патогенные формы; расчесы ногтями (при экземе, нейродерматозах, чесотке), метеорологические условия
Особое внимание следует обращать на производственные и бытовые факторы подобного рода, которые могут способствовать появлению фурункулов у большого количества лиц. Среди эндогенных факторов имеют значение истощение организма, болезни обмена (диабет, ожирение), желудочно-кишечного тракта, малокровие, гиповитаминозы, заболевания нервной и эндокринной систем, алкоголизм, постоянно переохлаждение или перегревание и др., приводящие к снижению общей иммунобиологической реактивности организма
Весной и осенью фурункулы возникают чаще. Дети болеют реже, чем взрослые, мужчины — чаще, чем женщины.
Различают одиночный фурункул (возникает один фурункул или он появляется вновь, но через несколько месяцев и более), рецидивирующие одиночные фурункулы (рецидивы возникают через короткие промежутки времени — дни, недели) и фурункулез (одни фурункулы появляются за другими).
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
- анальные трещины;
- проктит
(воспаление слизистой оболочки прямой кишки); - запоры
(плотные каловые массы могут травмировать слизистую); - диарея
(длительное расстройство стула приводит к повреждению слизистой оболочки); -
геморрой
(лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Как проявляется гидраденит?

Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Фурункулез на ногах: диагностика и особенности лечения
На первичном приеме врач проводит осмотр поражения на ногах, а для определения возбудителя проводится бактериологический посев отделяемого фурункулов. Кроме того при фурункулезе могут также назначаться дополнительные исследования, например, клинические анализы крови и мочи, анализ крови на сахар.
Лечение фурункулеза, локализирующегося на ногах, может быть терапевтическим и состоять из местных препаратов, антибиотиков. Улучшают эффективность лечения средства для улучшения иммунитета, витамины и физиотерапия. Однако во многих случаях хирург
может назначать оперативное лечение.
Симптомы
Общими признаками фурункула являются:
- появление кожного образования;
- интоксикация организма.
В зависимости от места локализации гнойного процесса фурункул имеет некоторые отличительные черты в клинике заболевания:
1. На лице. Фурункулы в этой зоне сразу становятся заметны и причиняют пациентам большой дискомфорт.  Располагаясь в носу, в ухе, на губах или на глазу, они вызывают сильные болевые ощущения при попытке засмеяться, поесть, поговорить, умыться. Кроме этого, венозные сосуды на лице находятся очень близко к поверхности кожи и любое травмирование фурункула может привести к распространению микробов по кровеносным сосудам и возникновению тромбоза или сепсиса.
Располагаясь в носу, в ухе, на губах или на глазу, они вызывают сильные болевые ощущения при попытке засмеяться, поесть, поговорить, умыться. Кроме этого, венозные сосуды на лице находятся очень близко к поверхности кожи и любое травмирование фурункула может привести к распространению микробов по кровеносным сосудам и возникновению тромбоза или сепсиса.
2. На теле. Часто встречается чирей на попе, на бедре или под мышкой. В первом случае болезненные ощущения возникают у пациентов в положении сидя и ношении тесных брюк, а во втором — при движениях рукой и прикосновений к подмышечной впадине. Больных может беспокоить общая слабость, подъемы температуры, тошнота и головокружения.

Чирей на ноге или в паху проявляется болезненностью этих зон, зудящими и дергающими ощущениями, дискомфорт обычно усиливается во время активных движений, ходьбе, приседаниях или наклонах.
Фурункулы на теле опасны возникновением таких осложнений как региональный лимфаденит (воспаление лимфоузлов) или лимфангит (воспаление лимфатических сосудов).
3. На половых органах. Фурункулы на интимных местах у женщин и мужчин возникают на фоне размножения бактериальной флоры в протоках желез, отвечающих за увлажнение детородных органов (бартолиниевых, куперовой). Также инфицирование может произойти в процессе бритья или депиляции волос в промежности.

Фурункулы на половой губе и на члене вызывают сильную болезненность во время мочеиспускания, половой близости, принятия гигиенических процедур и даже ношения нижнего белья. Осложнениями такого процесса могут выступать воспалительные заболевания мочеполовой сферы (циститы, уретриты, кольпиты, вагиниты, простатит).
Причины возникновения
Чирей развивается в результате инфицирования волосяного фолликула патогенными бактериями, зачастую – в сочетании со снижением местного и системного иммунитета. В подавляющем большинстве случаев причиной воспаления становится золотистый стафилококк Staphylococcus aureus, реже – Staphylococcus pyogenes albus.
Одним из важных пусковых факторов при этом является нарушение нормального состава микрофлоры кожи, за счет чего патогенные стафилококки получают возможность длительное время пребывать на ее поверхности. В первую очередь это связано с несоблюдением правил личной гигиены.


