Плоскостопие у детей
Содержание:
- Диагностика гипермобильной эластичной плосковальгусной стопы.
- Развитие деформации из-за нарушения формирования костей и суставов
- Симптомы продольного плоскостопия
- Основные признаки продольного плоскостопия у взрослых
- Природе не нужно помогать
- Массаж относится к разряду спа-процедур
- Причины плоскостопия
- Лечение плоскостопия в клинике «Семейный доктор»
- Лечение плоскостопия
- Два вида одного заболевания
- Что такое плоскостопие. Его виды.
- Вспомогательные методы лечения
- Симптоматика
- Профилактика
- Важность остеопатической помощи для детей
- Диагностика и методы лечения
Диагностика гипермобильной эластичной плосковальгусной стопы.
Чаще всего не вызывает болевой симптоматики у ребёнка. Боли могут локализоваться в области свода стопы и по тыльной поверхности в области среднего отдела.
При осмотре плоскостопие появляется только в положении стоя. Исчезает без осевой нагрузки и при ходьбе на мысках. Определяется вальгусная установка пятки, отведение переднего отдела стопы. Наблюдается полная амплитуда движений в подтаранном суставе. Вальгусное положение корректируется при стоянии на мысках. Необходимо оценивать длину ахиллова сухожилия и амплитуду тыльного сгибания стопы.
Рентгенография показана для исключения других причин плоскостопия, таких как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. Рентгенография выполняется с осевой нагрузкой, при этом определяется открытый в подошвенную сторону угол Meary.
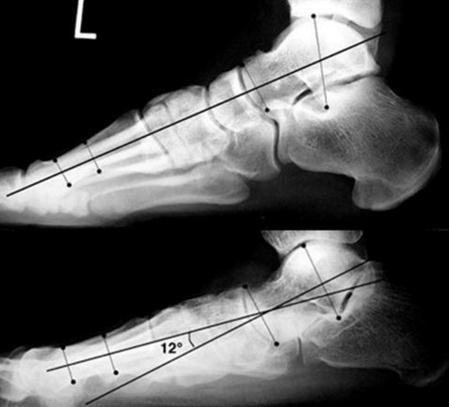
Развитие деформации из-за нарушения формирования костей и суставов
У детей встречается ряд состояний, приводящих к деформации стопы при нормальной активности и подвижности. Это так называемые частично фиксированное плоскостопие — коалиции. Они возникают в результате нарушения закладки или развития костей и суставов стопы. Важнейшими из них являются: таранно-ладьевидная и таранно-пяточная коалиции. Происходит сращение указанных костей на небольшом протяжении, однако это мешает нормальному развитию стопы и формированию правильной ее формы. При обнаружении таких ситуаций оперативного лечения не избежать. Разъединение затронутых костей в детском возрасте является очень важным и характеризуется хорошими результатами. У взрослых часто из-за уже наступивших дегенеративных изменений (артроз сустава) результаты значительно хуже. В связи с чем раннее распознавание коалиций еще в детском возрасте является очень важным.
Приобретенное плоскостопие у взрослых
Симптомы продольного плоскостопия
К ранним симптомам продольного плоскостопия относится утомляемость нижних конечностей, периодические боли в области продольного свода, в голенях при ходьбе и к концу дня. С увеличением степени плоскостопия боли усиливаются, носят постоянный характер. Появляются боли в вышележащих отделах нижних конечностей и даже в пояснице, походка теряет эластичность, плавность. Ограничиваются движения в суставах стопы и голеностопном суставе. Стопа может принимать вальгусное положение, пятка становится округлой формы, распластывается, отклоняется в сторону, ладьевидная кость выступает кнутри. Возможна отечность стоп и голеностопных суставов. Подбор обуви затруднен. В последующем болевой синдром увеличивается за счет развивающегося деформирующего артроза суставов ног.
В некоторых случаях, когда компенсаторные возможности организма достаточно высоки, продольное плоскостопие развивается медленно, перестройка функций стоп идет постепенно и жалоб на боли пациенты не предъявляют. Однако в любой момент может произойти срыв компенсации.
Основные признаки продольного плоскостопия у взрослых
О продольном плоскостопии говорят, когда изменяется кривизна ступни по внутреннему краю. Обычно это происходит в сочетании с другими деформациями ноги (30% случаев) и чаще встречается у молодых женщин до 25 лет. Пациенты жалуются на быструю утомляемость при ходьбе или долгом стоянии, на внезапное подворачивание ступни. Появляются проблемы с выбором обуви – старая и некогда удобная обувь становится узкой и некомфортной, так как стопа увеличивается в размере за счет распластанности
Внимательные пациенты обращают внимание на то, что в обуви быстрее изнашивается внутренний край подошвы. Это объясняется тем, что появляется косолапость, так как больной невольно начинает опираться на внутренний край стопы
Основные признаки поперечного плоскостопия у взрослых
Поперечное плоскостопие чаще встречается в более позднем возрасте, а некоторые эксперты утверждают, что у всех лиц старше 55 лет оно уже есть. При поперечном плоскостопии проседает свод, поддерживающий пальцы, поэтому они деформируются и становятся молотообразные. Пациент испытывает боль в передней части ступни. Появляются натоптыши и вросшие ногти. Кость разрастается и особенно это заметно на большом пальце – он начинает отклоняться в сторону, а у его основания появляется шишка. Первый палец часто травмируется, высокая вероятность появления вросшего ногтя. Другие пальцы как бы выпячиваются вверх и сгибаются, что тоже причиняет страдания. В зависимости от изменения угла свода различают 3 степени плоскостопия.
Признаки плоскостопия в зависимости от изменения угла свода
- Признаки плоскостопия 1 степени.
Плоскостопие выражено слабо. Продольный свод сохранен, его высота – не менее 25 мм. Пальцы немного расходятся и начинают натираться обувью при ходьбе. Появляются натоптыши. Ноги устают, к вечеру отекают. Походка меняется. Но непродолжительный отдых быстро снимает болезненность.
- Признаки поперечного плоскостопия 2 степени.
Свод стопы уменьшается и становится не выше 17 мм. Боль беспокоит довольно сильно. Ходить на длительные дистанции уже невозможно, стоять долго тоже трудно. Происходит искривление большого пальца ноги, появляется «шишка»
- Признаки поперечного плоскостопия 3 степени.
Свод практически отсутствует, пальцы загибаются вниз и имеют молоткообразную форму. Ходить тяжело даже на небольшие расстояния. Болят мышцы голени, лодыжка отечна, стопа полностью деформирована. Для перемещения нужна специальная обувь
Чем опасно плоскостопие?
Плоскостопие быстро прогрессирует. Чем более оно выражено, тем труднее стопам выполнять свою основную функцию. При плоскостопии 3 степени ноги перестают быть амортизаторами, больной двигается с большим трудом, а нагрузку принимает на себя позвоночник и суставы. В результате позвоночный столб искривляется, происходит увеличение поясничного прогиба, нагрузка на позвоночник многократно усиливается, межпозвонковые нервы ущемляются, появляются боли в пояснице, возникают грыжи дисков и т.д. Кроме того, страдают колени, тазобедренные суставы и голеностопы, развиваются артрозы, образуются пяточные шпоры, которые усугубляют ситуацию. Нарушаются процессы кровообращения с явлениями венозного застоя и варикозного расширения вен. Больной может стать инвалидом и нуждаться в хирургическом вмешательстве.
Чтобы избежать осложнений и операции необходимо обратиться к ортопеду при появлении первых симптомов, свидетельствующих о проблеме со стопами. Современная аппаратура сегодня позволяет поставить диагноз даже на начальных стадиях плоскостопия. Вовремя начатое лечение позволит сохранить ноги здоровыми и крепкими.
Природе не нужно помогать
– Какие-то дадите общие пожелания, что полезно однозначно? ЛФК, плавание?
– Этот вопрос задает каждая мама здорового ребенка. Во-первых, нужно помнить, что абсолютное большинство детей здоровы. Здоровые дети не должны лечиться, они должны наслаждаться жизнью, а родители должны наслаждаться общением со здоровым ребенком. Для того чтобы понять, насколько это соответствует действительности, достаточно увидеть опыт родителей и детей, имеющих настоящие ортопедические проблемы, понять, насколько велик контраст.
Кому-нибудь из врачей, рано или поздно, захочется что-нибудь полечить у здорового ребенка. Это первое.
Второе, дети меняются в процессе роста. На каждом этапе роста есть вещи, которые являются нормой. Например, ребенок рождается без зубов, это никого не тревожит, потому что все знают, что вырастут молочные зубы, потом они выпадут, потом вырастут новые. Никто не бежит к стоматологу по каждому выпавшему молочному зубу.

Как я уже сказал, с двух с половиной до трех с половиной лет у большинства здоровых детей есть физиологический вальгус голени, физиологический «икс». Это знают даже не все педиатры, тем более не все родители. Поэтому в очередях к ортопеду в поликлинике сидят толпы детей с вальгусом, который является нормой для этого возраста. Он не требует никакого воздействия, потому что он пройдет сам.
Иногда мамам психологически хочется что-нибудь сделать. Иногда и врачам хочется чем-то «помочь» ребенку. Природе не нужно помогать, она гораздо сильнее.
При написании статьи использовался материал с сайта http://www.pravmir.ru/
Массаж относится к разряду спа-процедур
– Есть ли смысл в массаже до года, в три-шесть месяцев?
– В России все – и взрослые, и дети, и здоровые, и больные – абсолютно убеждены в целебной силе массажа. Во всем цивилизованном мире массаж давно перешел в разряд спа-процедур, то есть это процедура, доставляющая человеку положительные эмоции. Есть раздел спортивного массажа, который относится исключительно к подготовке мышцы к стрессовым нагрузкам.
Что касается массажа для детей первого года жизни: головной мозг человека развивается под действием стимулов извне. У нас есть органы чувств – зрение, обоняние, слух, вкус и тактильные ощущения. Так вот, ни на зрение, ни на слух, ни на обоняние ребенка первого года жизни невозможно повлиять активно. Если мы будем ставить перед трехмесячным ребенком картины Рафаэля или давать ему слушать Моцарта или Гайдна, то, может быть, мы можем как-то положительно повлиять на его развитие, но это довольно дискутабельно.
Самой развитой системой ощущений, помимо вкусовой, является тактильная. Стимуляция тактильных рецепторов – это дополнительный положительный поток импульсов, который может положительно влиять на развитие головного мозга ребенка. Это опять-таки в значительной степени умозрительные, эмпирические рассуждения, то есть до определенной степени, теоретически, массаж может быть полезен для ребенка первого года жизни в плане оптимизации его развития.
При этом массаж у детей первого года жизни не имеет никаких особых хитростей. По определению, это должно быть поглаживание с небольшим давлением для стимуляции тактильных рецепторов и глубоких рецепторов кожи. Сделать это может, в принципе, мама своими любящими руками, или папа, или бабушка – совершенно нет необходимости тащить полуторамесячного ребенка в ноябре месяце на двадцатиминутный сеанс массажа на общественном транспорте в поликлинику, где чихающие и кашляющие дети с ОРЗ.
И еще: если ребенок негативно реагирует на массаж, если он кричит и сопротивляется, такой массаж не нужен ни при каких обстоятельствах. Он не приведет ни к чему хорошему точно, а может быть, приведет к чему-нибудь плохому, потому что известно, как российские дети реагируют на чужих и особенно на чужих, имеющих отношение к медицине.
– Понятно. Подушки, тоже важный момент.
– Опять-таки, как и по отношению ко многим вышесказанным моментам: медицинских данных, касающихся влияния высоты или качества подушки, матраса на здоровье человека, особенно ребенка, нет. С точки зрения здравого смысла: есть кошечки, которые любят спать на полу, а есть кошечки, которые предпочтут выбрать себе подушечку помягче, в любом случае это выбирает само существо. Существо выбирает себе максимально удобную позу для сна.

Ни малейших данных об отрицательном влиянии жесткости или высоты подушек и матрасов на опорно-двигательный аппарат человека не существует. Все утверждения о том, что нужна такая-то подушка или такой-то матрас, абсолютно голословны с научной точки зрения.
Опять-таки, возвращаясь к внутриутробному положению ребенка.
Что может быть плохо? Это качество сна. Если условия сна человека не соответствуют его биологическим требованиям, которые практически невозможно описать, они сугубо индивидуальны, тогда качество сна ухудшается, качество жизни, соответственно, тоже страдает. Чистый здравый смысл. Если вы подкладываете ребенку подушку, условно, рекомендованной высоты, а он с нее сползает и упорно спит без подушки, то оставьте его в покое. Если вы подкладываете ребенку подушку этой же условной высоты, а он сбивает ее, чтобы спать повыше, так дайте ему подушку повыше и оставьте его в покое!
Причины плоскостопия
Приобретенное плоскостопие классифицируется в зависимости от того, что вызвало деформацию стопы. Различают:
- травматическое плоскостопие. Развивается как следствие травмы — перелома костей стопы, голеностопного сустава, повреждения соединительных тканей свода стопы;
- паралитическое плоскостопие. Возникает в результате паралича мышц стопы (например, как осложнение перенесенного полиомиелита);
- рахитическое плоскостопие. При рахите у детей в период интенсивного роста нарушается минерализация костей: они становятся податливыми и мягкими. Это касается и костей стопы, которые деформируются под тяжестью тела ребенка;
- статическое плоскостопие. Возникает в тех случаях, когда мышечно-связочный аппарат стопы не справляется с выпавшей на него нагрузкой. Это наиболее распространённый вид плоскостопия (более 82% всех случаев).
Если в детстве вы плохо питались, не прыгали и не бегали, возможно, у вас статическое плоскостопие. Возникает оно, как правило, в раннем детстве, когда мышцы-супинаторы, поддерживающие свод стопы, довольно слабые. Если они не выполняют своей работы, свод стопы опускается, а кости — смещаются. Стопа удлиняется и немного расширяется в средней части, а пятка отклоняется наружу. Вы не одиноки — этот недуг знаком 60 процентам населения.
 плоскостопие
плоскостопие
Гораздо реже встречается травматическое плоскостопие. Как правило, это следствие переломов костей переднего свода стопы, а также травм голеностопа. Иногда плоскостопие возникает, так сказать, на профессиональной основе, и чаще всего им страдают работники сферы обслуживания — парикмахеры, курьеры, продавцы, проводящие весь день на ногах.
У спортсменов-конькобежцев и тяжелоатлетов плоскостопие вообще является профессиональной болезнью. Стопа испытывает постоянные нагрузки и постепенно становится плоской.
Красота высоких каблучков тоже требует жертв. Основная нагрузка при ходьбе приходится на передний отдел свода стопы и на пальцы ног, что приводит к устойчивой деформации.
Лечение плоскостопия в клинике «Семейный доктор»
В наших клинках в Москве работают опытные врачи травматологи-ортопеды. Они более 25 лет помогают людям справиться с плоскостопием. У нас имеется вся аппаратура для точной диагностики заболевания и индивидуальной коррекции стоп.
Если вы заметили тяжесть в ногах, отёчность щиколоток – записывайтесь на приём к травматологу-ортопеду по телефону единого контакт-центра в Москве +7 (495) 775 75 66 или . В начальной стадии плоскостопия симптомы у взрослых слабо выражены и лечение понадобится небольшое.
Воспользуйтесь выгодным предложением коррекции стопы по программе СТОПОТВОРЕНИЕ!
Лечение плоскостопия
Для
назначения лечения очень важно разделить
пациентов на две группы: с гибкими или
жестким плоскостопием. Как упоминалось
ранее, жесткое плоскостопие обычно
связано со сложными костными деформациями
и требует более подробного исследования
хирургом-ортопедом
Гибкое плоскостопие
можно разделить на бессимптомное и
симптоматическое.
Гибкое
плоскостопие физиологично, бессимптомно
и не требуют лечения. Дети с бессимптомным
гибким плоскостопием должны находиться
под клиническим наблюдением на предмет
появления симптомов и признаков его
прогрессирования. Продолжение
прогрессирования требует переоценки
для выявления другого основного
заболевания. Поскольку связанные с
ростом изменения выравнивания и
подвижности стопы будут продолжаться
примерно до восьми лет, ожидается, что
проблемы развития стопы решатся к этому
возрасту. Таким образом, сохранение
плоскостопия у детей старше 8 лет требует
дальнейшего обследования, несмотря на
отсутствие симптомов.
В
отличие от бессимптомного гибкого
плоскостопия, симптоматические формы
приводят к субъективным жалобам, ухудшают
функцию и дают существенные объективные
результаты. Это боль по ходу медиальной
части стопы, боль в голени и колене,
снижение выносливости, нарушения
походки, выступающая медиальная головка
таранной кости, вывернутые пятки и
уплотнение ахиллова сухожилия.
Первоначальные варианты лечения включают
изменение физической активности, ношение
правильной обуви и ортезов, упражнения
на растяжку и укрепление, а также прием
нестероидных противовоспалительных
препаратов (в более тяжелых случаях).
Кроме того, по возможности необходимо
выявлять и лечить сопутствующие
заболевания, такие как ожирение, слабость
связок, мышечную гипотонию и проблемы
с проксимальными отделами конечностей.
При положительном исходе и устранении
симптомов рекомендуется последующее
наблюдение.
Консервативное лечение гибкого плоскостопия начинается с обучения пациента и родителей. Дети и их родители должны быть проинформированы о том, что деформация плоскостопия может исчезнуть по мере взросления, и что нет никаких доказательств того, что эта деформация приведет к болезненному состоянию во взрослом возрасте. Обеспокоенные родители должны быть уведомлены о том, что физиологическое гибкое плоскостопие имеет естественную историю улучшения с течением времени. Может быть показано периодическое наблюдение для выявления признаков прогрессирования. Однако родители должны знать, что нефизиологическое гибкое плоскостопие характеризуется прогрессированием с течением времени и степень деформации более серьезна. В этих случаях показано периодическое наблюдение.
Два вида одного заболевания
Существуют два вида плоскостопия: физиологическое и статическое. Физиологическое плоскостопие проявляется у детей в возрасте до 3-х лет. Это связано с тем, что детская стопа имеет свои характерные особенности. Она не является точной, только уменьшенной, копией взрослой стопы. Неокрепший костный аппарат малышей, имеет частично хрящевую структуру, мышцы и связки еще слабы и подвержены растяжению. Кроме того, стопы ребенка до 3-х лет кажутся плоскими, потому что выемку свода заполняет мягкая жировая «подушечка», которая маскирует правильную костную основу. Таким образом, эта форма плоскостопия не патологическая и лечения не требует, так как свод стопы при правильном развитии нормализуется самостоятельно к 5-6 годам жизни ребенка.
Статическое плоскостопие развивается чаще всего. Причинами образования статического плоскостопия являются: связочно-мышечная недостаточность, возникающая при длительной физической перегрузке, врожденная слабость связок, раннее вставание ребенка на ноги, увеличение массы тела в течение короткого отрезка времени, неудобная обувь, длительное пребывание в статическом положении. Первые годы жизни малыша являются наиболее благоприятными для лечения статического плоскостопия массажем и лечебной гимнастикой. Многие специалисты считают, что нарушения мышечного тонуса является опасным и требует лечения.
На что жалуется малыш при плоскостопии? Боли в стопе при ходьбе, при беге, боли в голени, в коленных суставах, бедре, позвоночнике. Походка теряет пластичность, плавность и легкость, нередко нарушается осанка. Некоторые дети не могут четко определить, где именно они испытывают дискомфорт или боль, поэтому не жалуются, а просто предпочитают менее подвижные игры.
Особенно неблагоприятна плоско-вальгусная установка стоп в возрасте 1-1,5 лет. В этом случае основным диагностическим признаком является отклонение пятки наружу от продольной оси голени.
Что такое плоскостопие. Его виды.
Эта статья рассказывает о сути продольного и поперечного плоскостопия, способах лечения и особенностях лечения стоп в остеопатии.
Стопа — это сочетание костной и мышечно-связочной системы, необходимой для движения ног. Правильно развитый свод стоп не касается пола со стороны подошвы. Стопа имеет два свода: поперечный (часть между основаниями пальцев) и продольный свод (на внутренней стороне сводов стоп). Правильная конфигурация стоп позволяет им амортизировать во время ходьбы и прыжков.
Высота подъема стоп, т.е свод, и угол при плоскостопии уменьшаются. В норме свод должен возвышаться почти на 4 см от пола. В зависимости от степени плоскостопия высота арки стоп менее 25-17 мм.
Чем меньше высота и ниже свод (как поперечный, так и продольный) подошвы, тем выше степень.
Если стопы испытывают сильную нагрузку, структура стоп нарушается, подошва становится плоской, наблюдается потеря амортизирующих свойств ступни, стопа проседает внутрь. Как результат — заболевания ступней, позвоночника и других суставов. Плоскостопие на серьезных стадиях вызывает боль и тяжесть в суставах, боль в спине (возможен остеохондроз, сколиоз, радикулит и т.д.).
Вспомогательные методы лечения
Лечебная физкультура
-
Ходьба на пятках и носках, на внутренней и внешней стороне стоп.
-
Перекладывание пальцами ног мелких предметов из одной стороны в другую.
-
Круговые движения стопой влево-вправо.
-
Переминание с ноги на ногу на колючем массажном коврике.
-
Разведение пальцев ног «веером».
-
Катание ступнями игольчатого валика или мяча.
Самомассаж при плоскостопии
- Поглаживание стоп в направлении сверху вниз.
- Растирание, разминание, постукивание костяшками пальцев.
- Лёгкий массаж голеней.
- Эффективнее использовать массажёр.
Делать массаж нужно регулярно 10–15 минут в день, а после него – тёплую солевую ванночку для ног.
Симптоматика
При 2-й степени болезни проявляются симптомы болезненности в ногах. Больше всего болит область стоп, подошва, лодыжка и пяточная кость. Если при 1-й степени боль возникает после долгой ходьбы или стояния на одном месте, то при 2-й степени вызывать боль могут незначительные нагрузки. Нередко симптомы появляются в состоянии покоя. Также для 1-й степени плоскостопия характерно, что боль быстро проходит при расслаблении, а запущенное состояние патологии может сопровождаться длительным присутствием ощущения болезненности в ногах, не проходящем даже после отдыха.

Такие признаки заболевания сказываются на образе жизни человека. Он не может много и долго ходить, стоять на месте. Начинаются проблемы с подбором обуви. Женщины не могут больше носить высокие каблуки. Во 2-й степени патологии болезненность с прогрессированием распространяется вплоть до области бедер, тазобедренных суставов. У юношей и девушек может формироваться искривление позвоночника – сколиоз, отчего начинает болеть спина.
Кроме боли, присутствуют симптомы усталости, тяжести в ногах. Нередко отекает область голеностопы и сводов стоп, причем, характерна отечность к вечеру после нагрузки. С прогрессированием болезни могут появиться признаки судорог в икроножных мышцах, меняется тип походки, возникает косолапость.
Профилактика
Профилактика состоит в организации правильного физ. воспитания детей во всех возрастных периодах, укреплении мышечно-связочного аппарата голеней и стоп, снабжении детей рациональной обувью с задником и гибкой на уровне плюснефаланговых суставов подошвой, небольшим каблуком и со шнуровкой.
Необходимо следить за выработкой правильной походки у ребенка: дети не должны ходить широко расставляя ноги и разводя носки, чтобы не перегружать внутренний край стопы и поддерживающие его связки. Занятия, проводимые в яслях, детских садах, школах, должны включать специальные упражнения, направленные на укрепление мышц и связочного аппарата голени и стопы. При наличии предрасположенности к П. рекомендуются занятия плаванием; такие виды спорта, как тяжелая атлетика, бег на длинные дистанции, конькобежный спорт, связанные с перегрузкой нижних конечностей, исключаются.
Рахитическое плоскостопие развивается на почве рахита (см.), при к-ром кости становятся мягкими, податливыми и легко деформируются от нагрузки. Лечение общеукрепляющее, витаминотерапия, физиотерапия. При нефиксированных, т. е. поддающихся ручной коррекции, формах П. показана редрессация, гипсовые повязки, ортопедические стельки, ортопедическая обувь; при фиксированных формах — ортопедическая обувь.
Рис. 7. Стопа при травматическом плоско вальгусном плоскостопии .
Травматическое плоскостопие является результатом неправильно сросшихся переломов лодыжек, костей предплюсны и плюсны (рис. 7), повреждения мягких тканей, укрепляющих своды стопы. Лечение включает физиотерапевтические процедуры, ношение ортопедических стелек, ортопедической обуви.
При П., сочетающемся с вальгусным отклонением стопы, что иногда наблюдается после перелома лодыжек, показана надлодыжечная остеотомия (см.) с фиксацией стопы в корригированном положении.
Рис. 8. Стопы при левостороннем паралитическом плоскостопии.

Рис. 9. Схема операции внесуставного артродеза таранно-пяточного сустава по Грайсу: два костных трансплантата (1) соединяют таранную (2) и пяточную (3) кости.
Паралитическое плоскостопие (рис. 8) образуется при параличе мышц, поддерживающих своды стопы, наиболее часто после полиомиелита (см.). В легких случаях рекомендуют ортопедические ботинки. При нефиксированной деформации у детей, начиная с 5-летнего возраста, производят пересадку длинной малоберцовой мышцы на внутренний край стопы. Для удержания пятки от вальгусного отклонения показан внесуставной артродез таранно-пяточного сустава по Грайсу (рис. 9).
См. также Стопа.
Библиография: Бойчев Б., Конфорти Б. и Чоканов К. Оперативная ортопедия и травматология, пер. с болг., София, 1961; Каптелин А. Ф. Восстановительное лечение (лечебная физкультура, массаж и трудотерапия) при травмах и деформациях опорно-двигательного аппарата, М., 1969; Колонтай Ю. Ю. и Поддубняк С. Г. Оперативное лечение поперечного плоскостопия путем укрепления связочного аппарата переднего отдела стопы, Ортоп, и травмат., № 1, с. 60,. 1977; Лечебная физическая культура при заболеваниях в детском возрасте, под ред. G. М. Иванова, М., 1975; Многотомное руководство по ортопедии и травматологии, под ред. Н. П. Новаченко, т. 2, с. 702, М., 1968; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 12, с. 531, М., 1960; Современные методы лечения контрактур и деформаций суставов, под ред. М. В. Волкова и М. Д. Михельмана, с. 69, М., 1975; Фридланд М. О. Статические деформации стопы у взрослых и детей, Ортоп, и травмат., № 8, с. 3, 1960; Чаклин В.Д. Ортопедия, кн. 2, с. 713, М., 1957; Яременко Д. А. и Tлока В. А. Оперативное лечение поперечнораспластаниой стоны и вальгусного отклонения 1 пальца. Ортоп, и травмат., № 9, с. 16, 1973; The foot and its disorders, ed. by L. Klenerman, Oxford a. o., 1976; Jones B. S. Flat foot, J. Bone Jt Surg1., v. 57-B, p. 279, 1975; N i e d e r e с k e r K. Der Plattfuss, S. 90, Stuttgart, 1959.
Г. H. Крамаренко; B. Илларионов (леч. физ.).
Важность остеопатической помощи для детей
Зачастую истоки плоскостопия у детей кроются в рождении. Связь самая прямая, хоть и не очевидная в медицинском обществе. Малыш, проходя родовые пути или подвергаясь резкому извлечению при кесаревом сечении, часто сталкивается со смещением затылочной пластины вперед — она находит на позвоночник. Организм не в состоянии восстановить природный баланс и начинает подстраиваться под имеющиеся обстоятельства. Лопатки выпячиваются, поясница прогибается внутрь, вес тела оседает на свод стоп, деформируя их вид, малыш косолапит. Малыш сразу привыкает ходить неправильно, нарушается походка, в результате развивается продольное плоскостопие, добавляется боль.
Если признаки продольного или поперечного плоскостопия, деформации стоп и нарушения походки отмечаются в детстве, то в течение жизни они только усугубляются. Стопа ослабевает под действием возрастающей нагрузки, практически всегда добавляются возрастные заболевания.
Врач осматривает ребенка, обязательно изучает состояние всего тела, а не только вид стоп. В первую очередь оценивает расположение участков черепа, шейных позвонков, позвоночник. Чем раньше малыш покажется врачу-остеопату, тем меньше негативных последствий проявляется у ребенка.
Процесс лечения стоп у остеопата чем-то напоминает массаж. В первые годы жизни пациента достаточно исправить форму черепа. Как результат — в большинстве случаев организм сможет отключить компенсаторные механизмы и снизить нагрузку на свод стоп. Деформация стоп не разовьется.
Остеопатия не обещает чудес. Иногда достаточно обратиться один раз, чтобы развитие стоп пошло в правильном русле, а другой ребенок потребует больше внимания. Люди зрелого возраста должны посетить несколько сеансов, ведь у них плоскостопие встречается как целый набор недугов.
Первый результат появляется сразу: легкость в ногах, своды становятся выше, косточка у большого пальца ноги чуть сглаживается, стопы лучше амортизируют, уходит боль. Меняется к лучшему манера ходить и внешний вид ног. Остеолечение не исключает ношение специальной обуви для комплексного восстановления стоп.
Диагноз устраняется и за счет воздействия остеопата на скелетно-мышечную систему. Он приводит части организма в физиологичное положение, снимает излишний тонус, выравнивает плечи, таз. Это оптимальный способ самовосстановления при болезни стоп.
Диагностика и методы лечения
Определить искривление стоп несложно:
- Внутренний угол части подошвы или каблука из любых материалов стирается сильнее, пятки “съезжают” внутрь;
- Ступни расширяются, появляется «косточка» рядом с пальцами ног, меняется форма и внешний вид ноги;
- Имеет место появление натоптышей на стопе;
- После нагрузки и стоячей работы пятки и пальцы ног почти всегда болят;
- Стопы принимают полностью уплощенный вид.
Обнаружить у себя поперечное или продольное плоскостопие возможно дома по отпечатку стоп на полу. Следует поставить влажные ступни на лист бумаги, на поверхности будет видна форма стоп.
Чем большая площадь стопы отпечатывается, тем ярче выражено плоскостопие. Продольный свод ноги не должен касаться пола.
Метод эффективен для выявления деформации стоп у ребенка от трех лет, до этого периода стопа не сформирована и уплощение стоп является анатомической нормой.
Проверку стоп следует провести любителям носить высокие каблуки: из-за неправильной постановки ног при ходьбе угол положения стоп меняется, что изменяет вид ног. Врач-ортопед должен определить степень патологии стоп и разработать тактику диагностики и способ лечения заболевания.
Стопы детей имеют плоскую форму: это связано с продолжением развития костного аппарата и мышц ног и стоп у младенцев. При вставании ногами на лист бумаги свод стоп виден целиком. Считается, что мышцы стоп и связки стоп развиваются до семи лет. Плоскостопие в детском возрасте лечить еще рано, но такие симптомы, как боли стоп, ребенок уже ощущает.
Раннее лечение позволяет частично снизить боль ног и стоп
Важно определить комплексное восстановление стоп для укрепления ног и предотвращения дальнейшей деформации стоп. Физиотерапия помогает снизить боль в стопах, а для развития мышц ног и стоп следует выполнять упражнения для стоп
Врач выявляет заболевания стоп визуально и специальными методиками (рентгенография, плантография, подометрия и т.д.).


Во время выбора упражнений врач учтет возраст, стадию искривления стопы, отклонение пальца и вид ступней. Считается, что ванночки для ног и массаж стоп расслабляют мышцы стоп после упражнений и укрепляют тонус сосудов стоп. Массаж ног также поможет расслабиться и улучшит кровообращение стоп. Доктор обучит делать его самостоятельно в домашних условиях.
Продольное или поперечное плоскостопие (любой его вид) всегда влечет проблемы. Самостоятельно возможно лишь несколько облегчать состояние посредством массажа свода и упражнений для стоп дома.
Грамотный ортопед определяет степень патологии стоп и назначает подходящую терапию при плоскостопии. Специалист изучает жалобы, вид искривления стопы и определяет, можно ли обойтись без операции или полностью вылечить стопу могут только радикальные методы. Но подобное вмешательство в организм — это все же риск, да и нет гарантии, что плоскостопие снова не даст о себе знать впоследствии.
Поэтому правильно выбранные ортопедические стельки и обувь, их ношение, как и процедуры, терапия, массаж для ног, — это лишь улучшение качества жизни, но не лечение заболеваний.
Врач дает комментарий о профилактических мерах, назначает лечебное хождение, массаж и стельки, но форма ног не улучшается.


