Гипертрофия миндалин (гипертрофия глоточной миндалины, киста торвальдта)
Содержание:
- Прогноз
- Диагностика
- Как выявить хронический тонзиллит
- Осложнения
- Общее описание
- Подробнее об операции
- Симптомы хронического тонзиллита
- 3.Симптомы и диагностика
- Грибок в ушах: недорогие, но эффективные препараты для лечения заболевания у человека и его симптомы или как его лечить народными средствами
- Диагностика заболевания
- Вопрос-Ответ
- Профилактика
- Лечение мононуклеоза у детей
- Лечение хронического аденоидита и/или гипертрофии аденоидов
- Диагностика
- Симптомы
- Хронический тонзиллит и гипертрофия небных миндалин
- Код по мкб 10
- Лечение мононуклеоза
- Осложнения острого тонзиллита
- Профилактика гипертрофии
Прогноз
Комбинация эффективного лечения и закаливания позволит раз и навсегда избавиться от болезни. Не нужно отчаиваться, если врач назначил ребенку тонзиллотомию. Процедура длится недолго, восстановление организма произойдет на протяжении в среднем 30 дней. Речь ребенка и его дыхание станет нормальным. Поэтому прогноз гипертрофии миндалин у детей даже после оперативного вмешательства положительный. Если же ребенку исполнилось десять лет, то, зачастую, процесс роста миндалин начинает идти вспять. Их размер нормализуется, симптоматика пропадает.
В случаях приторможения обратного развития у взрослых могут также отмечаться гипертрофированные миндалины, воспаления нет. Со временем они постепенно уменьшаются.
Если у вашего ребенка гипертрофия миндалин, нужно обратиться к врачу, а не пускать процесс на самотек. При отсутствии лечения могут быть тяжелые осложнения: и потеря слуха, и сердечнососудистые и неврологические расстройства, дефектность речи, проблемы с приемом пищи, потеря веса и задержка в росте малыша.
Диагностика
При диагностике важно не перепутать рассматриваемую патологию и тонзиллит в хронической форме. Эти две болезни похожи по своим проявлениям
Отличие в том, что воспаления при гипертрофии миндалин нет, а при тонзиллите есть. Часто при гипертрофических процессах у ребенка есть аденоиды. Часто для правильного диагноза достаточно осмотреть маленького пациента и провести опрос родителей. В сложных случаях проводят лабораторные исследования и делают УЗИ или рентгенографию носоглотки.
Диагностика начинается с физикального обследования, то есть осмотра. Врач собирает анамнез, обязательно опрашивая тех, с кем ребенок проживает. Доктор назначает (или не назначает) ультразвуковую диагностику глотки. Что касается лабораторных показателей, определяют кислотно-щелочной показатель плазмы. Анализ мочи и крови может обнаружить возбудителя болезни, в таких случаях нужно определить, к какому антибиотику он чувствителен.
Как выявить хронический тонзиллит
Диагностика хронического тонзиллита для опытного врача оториноларинголога не представляет особых затруднений. Важнейшее значение в диагностике имеют данные анамнеза и жалобы больного, как правило, в анамнезе присутствуют перенесённые ангины, и жалобы на частые боли и дискомфорт в горле.
 Осмотр горла при хроническом тонзиллите
Осмотр горла при хроническом тонзиллите
При мезофарингоскопии (осмотре глотки) при хроническом тонзиллите присутствуют следующие признаки: гиперемия и валикообразное утолщение краев небных дужек; рубцовые спайки между миндалинами и небными дужками; разрыхленные или рубцово-измененные и уплотненные миндалины; казеозно-гнойные пробки или жидкий гной в лакунах миндалин.
Осложнения
Возможные осложнения гипертрофии миндалин:
- Инфекции дыхательных путей: им способствует постоянное дыхание через рот.
- Воспаление среднего уха: это происходит, когда увеличенное горло препятствует вентиляции среднего уха.
- Деформации челюсти, неправильный прикус и изменение положения языка: это также может быть результатом постоянного дыхания ртом.
- Сильное длительное апноэ во сне из-за увеличенных миндалин может ухудшить физическое развитие и риск сердечно-сосудистых заболеваний.
Последствия увеличения миндалин в основном зависят от того, насколько сильно сужены дыхательные пути. Риск осложнений выше при обструктивном апноэ во сне, чем при единственном храпе. Но также громкий храп и частое дыхание через рот могут иметь последствия.
Общее описание
Гипертрофия миндалин (J35.1) — это увеличение небных миндалин (лимфоцитарно-лимфобластная гипреплазия), характеризующееся отсутствием воспалительных изменений. Развивается у детей.
Степени:
- 1 степень — небные миндалины занимают наружную треть расстояния от небной дужки до средней линии зева.
- 2 степень — небные миндалины занимают 2/3 этого расстояния.
- 3 степень — миндалины соприкасаются друг с другом.
Это обратимый процесс благодаря инволюции лимфоидной ткани (у подростков).
Виды:
- гипертрофическая,
- воспалительная,
- гипертрофическая аллергическая.
Причины:
- дыхание через рот при гипертрофии аденоидов;
- раздражающее действие инфицированной слизи носоглотки при рецидивирующем аденоидите;
- рецидивирующие воспалительные заболевания носо-/ротоглотки;
- детские инфекции;
- гипотрофия;
- лимфатико-гипопластический тип конституции;
- эндокринные заболевания (гипофункция надпочечников),
- авитаминоз.
Данное заболевание часто сочетается с гипертрофией аденоидов.
Подробнее об операции
Опухоли гортаноглотки могут образовываться из самых разных тканевых структур — сосудистой, соединительной и хрящевой тканей, железистой и т. д. Бывают приобретенными и врожденными. В зависимости от структурного строения, выделяют следующе виды образований:
- фиброма, полип — соединительнотканные опухоли;
- папиллома — образуется из эпидермальных клеток;
- хондрома — имеет хрящевую структуру;
- лимфангиома, гемангиома — возникают из тканей сосудов;
- липома — образуется из жировой ткани;
- невринома — формируется из нервных стволов и окончаний;
- цилиндрома — развивается из эпителия слюнных желез;
- киста, аденома, тератома — образуются из железистого слоя слизистой;
- экстрамедуллярная плазмоцитома — полиморфно-клеточное образование с преобладанием плазмоцитов.
Также нередко встречаются смешанные виды опухолей, образующиеся из нескольких тканевых структур — фиброангиомы, нейрофибромы и т. д. Терапевтическая тактика состоит в хирургическом удалении образования. Метод вмешательства подбирается в зависимости от типа опухолей, их размеров, структурного строения, места расположения.
Симптомы хронического тонзиллита
Воспалительный процесс в миндалинах может распространиться и на соседние органы, и тогда человек может жаловаться на заложенность носа, першение в горле, сухой кашель, и эти вторичные симптомы могут оказаться преобладающими.
При хроническом тонзиллите возможны также жалобы на боли в суставах (коленных, локтевых, запястьевых), особенно под вечер и при смене погоды, летучие боли в области сердца, ощущение сердцебиения без физической нагрузки, боли в области поясницы. На ЭКГ
могут выявляться аритмия и тахикардия.
Такие симптомы – серьёзный повод для беспокойства, поскольку они могут сопровождать развитие тяжёлых аутоимунных заболеваний почек, сердца, нервной системы, являющихся осложнениями тонзиллита. Это происходит, когда воспаление в миндалинах приводит к сбою в работе иммунной системы; в результате вырабатываются антитела, но не к возбудителю болезни, как это должно было бы быть, а к сердечной мышце, ткани суставов и соединительной ткани. Расстроившая защитная система организма пытается разрушить сам организм.
Коварность хронического тонзиллита заключается ещё и в том, что он может протекать и без явных симптомов. В этом случае между вспышками ангин человек ни на что не жалуется, хотя в миндалинах остаётся очаг воспаления.
Основными симптомами собственно хронического тонзиллита являются:
Боли в горле
При хроническом тонзиллите наблюдаются боли в горле при глотании, особенно по утрам. Появление или усиление таких болей может вызывать глотание холодной пищи или жидкости.
Ощущение дискомфорта в горле
Боли как таковой может не быть, но может ощущаться дискомфорт при глотании, ощущение инородного тела в горле.
Субфебрильная температура
При хроническом тонзиллите может быть не снижающаяся в течение долгого времени температура (37,2-37,5°C).
Неприятный запах изо рта
Воспаление в миндалинах может проявляться устойчивым неприятным запахом изо рта.
Общая слабость
Типичными проявлениями хронического тонзиллита являются повышенная утомляемость, потливость, слабость, плохое самочувствие.
3.Симптомы и диагностика
Как правило, кандидоз глотки протекает малосимптомно или с умеренной выраженностью клинических проявлений. Типичными являются воспаление миндалин и слизистых, грязно-белый налет, субфебрилитет, легкое недомогание, дискомфорт или боль при глотании.
Сравнительно реже встречаются гранулематозные, атрофические, гиперпластические, эрозивно-язвенные формы, – требующие дифференциальной диагностики, в частности, с туберкулезом.
Кандидоз глотки легко хронизируется и протекает, как правило, волнообразно.
Прогноз ухудшается при распространении микотической инфекции на смежные и внутренние органы.
При подозрении на орофарингеальный кандидоз отбирают мазок с пораженной поверхности, затем производят культуральный посев на питательной среде; в последнее время все чаще применяют генетическую идентификацию (ПЦР) и серологические анализы (выявление специфических антител).
Грибок в ушах: недорогие, но эффективные препараты для лечения заболевания у человека и его симптомы или как его лечить народными средствами
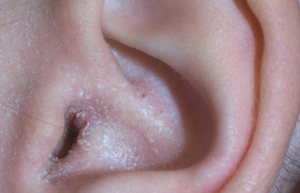
Отомикоз — заболевание ушей, связанное с проникновением в организм микроскопических грибков через наружный слуховой проход. Грибок в ушах не вызывает специфических симптомов и обычно проявляется болью и шумом, снижением слуха, появлением характерных выделений.
В настоящее время отмечается увеличение количества больных с грибковым поражением ЛОР-органов. Это обусловлено бессистемным применением антибиотиков при лечении отита и увеличением факторов риска развития микозов.
Классификация отомикоза:
- Кандидоз,
- Аспергиллез,
- Мукоидоз,
- Кокцидиоидоз,
- Криптококкоз,
- Бластомикоз.
Большинство микроскопических грибов относятся к условно-патогенным микроорганизмам, постоянно обитающим на коже человека.
При снижении иммунитета или под влиянием неблагоприятных факторов грибки попадают в ушную полость и вызывают местное воспаление.
https://www.youtube.com/watch?v=LFdPk6xXpTA
Поврежденная кожа или слизистая оболочка способствуют проникновению грибков в среднее ухо и сосцевидный отросток, что приводит к развитию хронического гнойного отита, мастоидита и сопутствующих осложнений.
Отомикоз — одна из самых заразных патологий у людей, получившая наибольшее распространение в странах с тропическим климатом и повышенной влажностью. Это одностороннее заболевание, встречающееся одинаково часто у лиц обоих полов.
В зависимости от расположения очага воспаления отомикоз подразделяют на:
- Наружный, который развивается в 50% случаев,
- Средний, составляющий 20% от всех отомикозов,
- Мирингит,
- Послеоперационный.
Медикаментозное лечение:
- Местную противомикотическую терапию начинают с промывания уха растворами, содержащими «Амфотерицин», «Клотримазол», «Нистатин».
- Местные средства, эффективные в отношении плесневых грибков – «Итраконазол», «Тербинафил», «Нитрофунгин», «Нафтифин»;
- Противогрибковые средства, предназначенные для борьбы с дрожжеподобными грибками – «Флуконазол», «Эконазол», «Пимафуцин», «Клотримазол», «Натамицин».
Эти препараты выпускают в виде ушных капель или раствора, который необходимо нанести на жгутик, а затем ввести его в больное ухо.
- «Кандибиотик» – капли от грибка в ушах, обладающие противовоспалительным действием и предназначенные для лечения преимущественно наружного отомикоза.
Эти капли не только уничтожают болезнетворные грибки, но и устраняют основные признаки воспаления.
- Противогрибковые мази и кремы – «Ламизил», «Кандид Б», «Экзодерил».
- Таблетки для приема внутрь – «Флюкостат», «Пимафуцин». Их назначают только в крайних случаях.
- Противогрибковые средства часто нарушают микрофлору кишечника, что приводит к развитию дисбактериоза. Для его профилактики больным назначают «Бифиформ», «Аципол», «Линекс».
- Витаминотерапия.
- Иммунокоррекция — ушные свечи «Виферон», препараты «Иммунал», «Имунорикс».
- Десенсибилизирующая терапия – «Супрастин», «Тавегил», «Цетрин».
Почему появляется грибок в ухе и чем лечить отомикоз?
Грибок в ушах, или отомикоз, считается самой опасной разновидностью грибковых заболеваний у людей, так как может поражать в том числе и внутреннее ухо, попадая таким образом внутрь черепа.
Диагностика заболевания
При появлении симптомов постоянного нарушения носового дыхания необходима консультация оториноларинголога. Выявить заболевания и определить степень его развития можно в процессе физикального осмотра и инструментальных исследований.
- Пальпация. Врач ощупывает носовые ходы и определяет степень выраженности патологии.
- Фарингоскопия – осмотр органов носоглотки с помощью специального ЛОР-оборудования шпателя, лобного рефлектора, гортанного и носоглоточного зеркала и др.
- Передняя и задняя риноскопия – осмотр носовых ходов визуально и с помощью зеркал.
- Эндоскопия – исследование носовых ходов с помощью эндоскопа.
- Рентгенография – это эффективный способ определить степень развития патологии и размеры аденоидов.
- Аудиометрия – исследование слуха у ребенка и др.
Вопрос-Ответ
В чем разница между аденоидами и полипами?
Единственное, что общего между аденоидами и полипами, это то, что эти образования находятся в новой полости. В остальном они имеют только отличия. Аденоиды предусмотрены физиологически организмом и иммунной системой, а вот полипы в носу — это новообразования, возникающие на слизистой из-за влияния негативных факторов. Если полипы не лечить, со временем они разрастаются.
Как долго длится операция по удалению полипов в носу?
Полипотомия носа проводится в отделении лор-хирургии. Наиболее часто операция проводится лазером при помощи эндоскопа, так как это простой и удобный способ удаления полипов не только у взрослых, но и у детей. Удаление полипов в носу проходит под местной анестезией, при этом длительность процедуры составляет не более 15–20 минут. Длительная госпитализация при этом не требуется, пациента выписывают в тот же день. А через 3–4 дня человек возвращается к привычной жизни.
Могут ли полипы в носу пройти сами?
Иногда полипы в носу исчезают или уменьшаются без хирургического вмешательства. Но это возможно при устранении причин, которые вызвали полипы. Этого можно достичь только при минимальном количестве новообразований и только на ранних стадиях заболевания, что определяется компьютерной томографией. Чтобы полипы исчезли, нужно обязательно соблюдать рекомендаций врача. В противном случаи они на время уменьшатся, но вырастут снова.
Может ли полип в носу быть злокачественным?
По своей природе полип в носу — это доброкачественное новообразование. Но всегда существует риск, при котором оно может переродиться в злокачественную опухоль
Злокачественный полип носа может выделять кровь, слизь и метастазировать, поэтому важно своевременно провести диагностику и при необходимости обратиться за консультацией онколога.
Профилактика
Профилактические меры достаточно простые:
- ребенок должен полоскать рот водой после завтрака, обеда и ужина
- используемое количество бытовой химии в доме должно быть минимальным, отдавайте предпочтение более натуральным средствам
- занимайтесь закаливанием ребенка, и носоглоточной области в частности
- при склонности к аллергиям нужно убрать контакт ребенка с раздражителями
- проводить профилактику простудных заболеваний
- не допускать излишнего охлаждения организма (в том числе — одеваться по погоде)
- в помещении, где проживает ребенок, должна быть оптимальная влажность и температура воздуха
- регулярные влажные уборки в доме
- удаление аденоидов при их наличии
Лечение мононуклеоза у детей
Специального лечения мононуклеоза у детей нет. На сегодняшний день терапия детского инфекционного мононуклеоза включает симптоматическое и патогенетическое лечение, а также применение антисептических, десенсибилизирующих и общеукрепляющих лекарственных средств. При поражении печени врач назначает гепатопротекторы и специальную диету. Иммуноукрепляющие препараты эффективнее применять вместе с противовирусными средствами.
Антибиотики успешно используются для лечения вторичной инфекции. Их применение, как правило, совмещено с приемом пробиотиков.
При наличии риска удушья пациенту выписывают курс преднизолона. В случае сильной отечности гортани у детей медики прибегают к установке трахеостомы и использованию аппарата ИВЛ. В тех ситуациях, когда существует явная угроза разрыва селезенки, следует провести спленэктомию.
Детский инфекционный мононуклеоз, как правило, хорошо поддается лечению.
Лечение хронического аденоидита и/или гипертрофии аденоидов
Консервативные методы:
Медикаментозное лечение
(включает в себя назначение сосудосуживающих капель коротким курсом, местного противовоспалительного лечения, общее противовоспалительное или противоаллергическое лечение, отхаркивающие препараты, при бактериальной инфекции антибактериальные препараты, а также лечение осложнений, если они имеют место) ВАЖНО: Методы лечения, как и медикаментозную терапию назначает только врач специалист. В идеале ЛОР врач под контролем эндоскопического осмотра аденоидов и лабораторных показателей
Аппаратное, манипуляционное и физиолечение
(включает в себя как механическую санацию аденоидных вегетаций, например промыванием аденоидов с помощью электроотсоса, так и многочисленные варианты физиолечения как в виде монотерапии так и комбинируя разные методы: УЗОЛ-терапия носоглотки; лазеротерапия красным, фиолетовым, инфракрасным лазером; магнитотерапия; лечение на аппарате Интралор; фотохромотерапия оранжевым цветом и т.д.) Метод воздействия выбирается ЛОР врачом в зависимости от клинической картины и индивидуальных особенностей пациента
Данные методы позволяют в большинстве случаев обойтись без необоснованного назначения антибиотикотерапии, сократить значительно улучшить прогноз течения заболевания, избежать развития осложнений, ускорить выздоровление или значительно продлить ремиссию заболевания, избежать длительных остаточных явлений.
Хирургическое лечение хронического аденоидита и гипертрофии аденоидов:
Данный метод лечения применяется только при наличии абсолютных показаний к удалению аденоидов (в том числе угрозе развития стойкой тугоухости), и при отсутствии эффекта от консервативной терапии (включая аппаратное и физиолечение). Как показывает практика, консервативное лечение эффективно более чем у 99% детей имеющих Хронический аденоидит и гипертрофию аденоидов. Любое оперативное вмешательство является «актом отчаяния», когда было сделано все возможное, но эффект не получен и угроза серьезных осложнений сохраняется.
При отсутствии эффекта от консервативной терапии и наличии абсолютных показаний для аденотомии, рекомендуем выбрать современный эндоскопический метод аденотомии, который производится эндоскопически под контролем зрения, а значит менее травматичен и более эффективен. Традиционный метод удаления аденотомом является слепым методом, не всегда достигает полного эффекта и более травматичен.
«Минусы» аденотомии:
- Операция проводится под общим инъекционным наркозом, поэтому несет на себе риски применения наркотических препаратов как любое оперативное вмешательство;
- При наличии непредвиденных анатомических особенностей скелета свода носоглотки (отсутствие, недоразвитие или истончение кости в своде носоглотки) возможен риск повреждения ствола головного мозга;
- не исключен процесс рубцово-спаечных изменений в носоглотке, что при наличии данных изменений в области устьев слуховых труб может нарушить анатомию и явиться причиной ухудшения проходимости слуховых труб;
- Но наверное самое главное это удаление иммунного органа (трех лимфатических узлов: двух тубарных и одной носоглоточной), выполняющего защитную роль как самостоятельного органа, так и нарушение работы всей иммунной системы в очень ответственный период ее формирования. Например доказано формирование самой стойкой простагландиновой формы бронхиальной астмы при аденотомии у детей с определенным аллергическим фоном. Все последствия такого вмешательства в иммунитет даже предсказать невозможно.
Конечно все эти осложнения встречаются очень редко, но отношение к аденотомии должно быть, как к операции, несущей на себе все возможные операционные риски.
Диагностика
Если у ребенка есть симптомы, родители часто сначала обращаются к педиатру. Для дальнейших осмотров рекомендуется обратиться к отоларингологу. Сначала врач спрашивает о существующих симптомах. Затем осматривает горло и проверяет, насколько велики небные миндалины и как сильно они сужают дыхательные пути.
Отоларинголог осматривает ухо. Он также проверяет, насколько хорошо ребенок слышит и говорит
Также важно выяснить другие возможные причины жалоб – аллергия или деформации челюсти
Редко предлагается обследование в лаборатории сна. Исследование может быть полезно при подозрении на обструктивное апноэ во сне, у очень маленьких детей или при других заболеваниях или нарушениях.
Чтобы надежно обнаружить обструктивное апноэ во сне, необходимо обследование в лаборатории сна. Исследование часто не проводится на больших миндалинах, потому что это сложный и есть только ограниченное количество доступных мест.
Симптомы
Мать с отцом подозревают болезнь зачастую после того, как от ребенка поступают жалобы на болевые ощущения в горле. Миндалины находятся на виду, потому даже непрофессионал может увидеть их увеличение. Типичные жалобы и симптомы при гипертрофии миндалин:
- изменения речи (гнусавость)
- утрудненное дыхание
- ребенку трудно глотать
- визуальное увеличение
- миндалины бледно-розового или бледно-желтого оттенка
- слизистая органа рыхлая
- налёта или гнойных пробок на миндалинах не наблюдается
- мягкость миндалин (определяется внешней пальпацией)
- нос дышит с трудом
- ребенок пытается вдыхать и выдыхать ртом, вследствие чего рот чуть открыт
- храп во сне
- в третьей стадии заболевания у ребенка меняется прикус и искажается лицо
- вероятно ухудшение слуха при частичном перекрытии евстахиевой трубы
- может развиться повторное заболевание отитом
- частые простуды
- сбитое дыхание при ночном сне
- могут быть пробуждения среди ночи из-за затрудненного дыхания

Хронический тонзиллит и гипертрофия небных миндалин
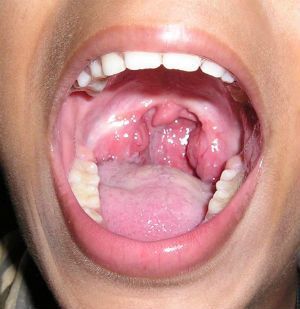 1 степень гипертрофии миндалин
1 степень гипертрофии миндалин
Нёбные миндалины так же, как и аденоиды являются важной составляющей организма ребенка. Рост нёбных миндалин приходиться на возраст от пяти до семи лет, далее после восьми лет миндалины уменьшаются и имеют вид как у взрослых
Различают три степени гипертрофии нёбных миндалин, в зависимости от их размера. Гипертрофия (увеличение нёбных миндалин) не всегда являться хроническим тонзиллитом.
Хронический тонзиллит ставиться на основании осмотра, анамнеза и жалоб со стороны пациента.
Хронический тонзиллит условно можно разделить на две формы: декомпенсированную и компенсированную.
При компенсированной форме тонзиллита воспаление наблюдается только в нёбных миндалинах, а нарушения функций внутренних органов при данной форме тонзиллита нет. Жалобы могут быть на дискомфорт в глотке, неприятный привкус и запах из ротовой полости.
Декомпенсированная форма
О данной форме хронического тонзиллита можно говорить тогда, когда воспаление в нёбных миндалинах приводит к нарушению функции остальных органов, или же когда отмечаются рецидивирующее течение ангин (два раза в год и чаще в течении двух лет). При декомпенсации в большинстве случаев могут появляться следующие симптомы: тонзиллогенная интоксикация: общая слабость, стойкий субфебрилитет (температура тела 37.0-37.5), периодически боль в суставах, боли в области сердца, мышечные боли, осложнения со стороны почек.
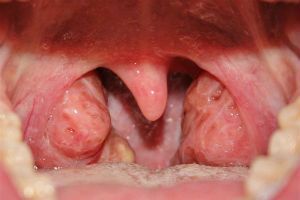 2 степень гипертрофии миндалин
2 степень гипертрофии миндалин
На основании клинико-лабораторных исследованиях, можно оценить состояние нёбных миндалин, а именно: мазок из зева на флору и чувствительность к антибиотикам, анализ крови на АСЛ-О (антистрептолизин -О) — количество продукта жизнедеятельности микроба(токсина) , С-реактивный белок в сыворотке крови, отражающего активность воспалительного процесса в миндалинах, и ревмо-фактор анализ, который дает возможность оценить, не начинается ли аутоиммунный процесс в организме ребенка, когда собственные клетки организма начинают воспринимать свои за чужеродные и вести с ними борьбу.
При компенсированном тонзиллите ребенку можно попробовать провести курс консервативной терапии в виде промывание лакун нёбных миндалин. Процедура проводится следующим образом. При помощи канюли (тонкой длинной иголочки тупой на конце), специального антисептического раствора проводиться промывание каждой лакуны небной миндалины под контролем зрения. В меру возраста ребенка и личностных особенностей характера не всегда процедура может быть выполнена.
По аналогии с аденоидами нёбные миндалины, которые на фоне проводимой консервативной терапии не несут свою иммунную функцию нуждаются в санации (хирургическом лечении тонзиллэктомии).
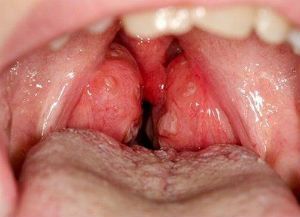 3 степень гипертрофии миндалин
3 степень гипертрофии миндалин
Тонзиллотомия — частичное удаление нёбных миндалин показано только при 3 степени гипертрофии нёбных миндалин которое сопровождается затруднением глотания, дыхания, проявлениями апноэ (остановки дыхания во сне).
Врачи-оториноларингологи () Центра эндохирургии и литотрипсии имеют огромный опыт решения проблем связанных с заболеваниями органов в том числе миндалин. У нас есть возможность не только осмотреть ребёнка, поставить диагноз, назначить лечение, но и показать ребёнка смежным специалистам, для того чтобы коллегиально выбрать дальнейшую тактику лечения. В ЦЭЛТ проводится эндоскопическое исследование носоглотки, при котором имеется возможность визуализации аденоидов их точного расположения относительно полости носа и слуховых труб.
В случаях, когда консервативное лечение неэффективно и при наличии соответствующих показаний в дневном хирургическом стационаре проводятся операции по (аденотомия), частичному удаление миндалин (тонзиллотомия), полное удаление миндалин (тонзиллэктомия).
Все операции производятся под общим обезболиванием. После операции ребёнок находиться в палате под динамическим наблюдением, в течение 3-4 часов. После осмотра врача-хирурга и врача-анестезиолога-реаниматолога, выписывается домой. О других преимуществах дневного стационара ЦЭЛТ Вы можете прочитать на нашем сайте.
В нашей многопрофильной клинике всегда рады помочь Вам и вашим детям.
Код по мкб 10
Так обозначают каталог болезней в Международном классификаторе. Код обозначает заболевания, связанные с нарушением работы органов дыхания. В перечень входят гипертрофия аденоидов, увеличение миндалин с гипертрофией аденоидов, хронические заболевания этих органов.

Гипертрофированные миндалины: фото
На 2 и 3 стадии болезни аденоиды увеличиваются в размерах, их цвет меняется от светло-розового до багрового синеватого оттенка. Поверхность покрывается бугорками и утолщениями, могут образовываться гнойные очаги. 3 стадия болезни плохо поддается лекарственному воздействию и требует хирургического вмешательства.
К особенным случаям относится одностороннее увеличение миндалин. Это может быть признаком наличия опухоли, туберкулеза легких, лимфомы, сифилиса. При увеличении миндалин с одной стороны пациенту в обязательном порядке следует посетить онколога и венеролога.
В то же время гипертрофия может быть индивидуальной особенностью организма или стать результатом недавно перенесенного респираторного заболевания.
Лечение мононуклеоза

Лечение мононуклеоза направлено на обезвреживание его возбудителя — вируса Эпштейна-Барра. Для этого назначаются специальные препараты, антибиотики, кортикостероиды (в особых случаях) и проводят симптоматическую терапию. Лечение направляется и на восстановление печени. Любознательные пациенты должны помнить, что при наличии налета на миндалинах нельзя пытаться удалить его подручными средствами, это навредит вашему здоровью и спровоцирует сепсис.В состав симптоматической терапии входят жаропонижающие средства от лихорадки и сосудосуживающие препараты для улучшения носового дыхания, антигистаминные средства, чтобы избежать аллергической реакции. В состав такого лечения входят средства, укрепляющие иммунную систему, и противовирусные лекарства. Для лечения горла назначаются полоскания фурацилином, содой и солью. Устранить боль и понизить температуру помогут ибупрофен или ацетаминофен. Кортикостероиды, помимо снятия боли, помогут ликвидировать отек. При лечении мононуклеоза пациенту зачастую показан постельный режим и специальная диета. Диета при мононуклеозе состоит из продуктов питания, не нагружающих печень. Само питание дробится на 4-5 приемов в день. Пациент должен получать в полноценном объеме белки, жиры растительного происхождения, углеводы и витамины. К продуктам, которые нужно употреблять при мононуклеозе, относят молочную продукцию, нежирную рыбу и мясо, фрукты и ягоды, овощи, каши, хлеб из муки грубого помола. К запрещенным продуктам при мононуклеозе относят сливочное масло, жареное, копченое, маринованное, острое, соленое и консервы. Физические нагрузки при мононуклеозе запрещены, за исключением лечебной физкультуры. Профилактика мононуклеоза на сегодняшний день не разработана.
Осложнения острого тонзиллита
Заниматься самолечением не следует, так как при неадекватной терапии, при неправильном подборе дозы или без лечения нередко возникают осложнения. Например, переход острого процесса в хронический тонзиллит, развитие таких опасных состояний, как тонзиллогенные абсцессы (ограниченное скопление гноя в тканях) различных локализаций (паратонзиллярные, заглоточные), флегмоны и медиастинит — гнойное расплавление клетчатки загрудинного пространства. Это опасное состояние может сопровождаться развитием сепсиса, симптомами полиорганной недостаточности и требует лечения в отделении реанимации. Так же могут наблюдаться отсроченные осложнения в виде поражения органов и их систем. Излюбленная локализация В-гемолитического стрептококка группы А — это ткани сердца. Скопления бактерий оседают на клапанах, разрушая их. Это может привести к формированию порока сердца, что в свою очередь опасно развитием сердечной недостаточности. При частых ангинах поражаются почки, суставы. Кроме того, инфекция сама по себе может послужить пусковым фактором для развития аутоиммунных заболеваний. К счастью, при своевременном лечении и правильном применении лекарственных средств, осложнения достаточно редки.
Профилактика гипертрофии
Какие-либо специфические меры по профилактике гипертрофии отсутствуют. Профилактика должна основываться на укреплении иммунитета и своевременном обращении к врачу для лечения инфекционных и воспалительных заболеваний.
Нельзя игнорировать и пренебрегать медикаментозным лечением, прописанным опытным врачом
Важно минимизировать контакты с аллергенами, способными привести к подобному результату
Сбалансированное питание и прием витаминов является неотъемлемой составляющей профилактики рассматриваемой патологии. Для укрепления иммунитета полезны занятия легким бегом и плавание, посильные физические упражнения для детей.


