Какие нормальные показатели биохимии крови
Содержание:
- Заболевание почек и уровень калия
- 1.Общие сведения
- Что включает диета при болезнях почек
- Почему врач направляет на биохимический анализ крови?
- Полезная информация для пациентов
- Кальций крови повышен, другие анализы сданы – как их расшифровать?
- Таблица 2
- 3.Симптомы и диагностика
- Как ХБП влияет на другие питательные вещества?
- Лечение Гипокалиемии:
- Когда назначают анализ крови на холестерин?
- Описание
- Что нужно знать об уровне калия и заболевании почек
- Данные по азотистым обменным процессам
- Кальций
- Калий: какое количество полезно для здоровья?
- Что такое ХБП и как она протекает
- Роль калия в организме
Заболевание почек и уровень калия
Почки – это чрезвычайно важные органы, которые служат для удаления отходов и поддержания здорового баланса воды, солей и минералов, таких как калий, в крови. Без этого баланса нервы, мышцы и другие ткани тела могут неправильно работать.
ХБП (хроническая болезнь почек) — это заболевание, которое вызывает потерю нормальной функции почек. Больные диабетом или высоким кровяным давлением имеют более высокий риск развития ХБП. По оценкам Центров по контролю и профилактике заболеваний (CDC), это состояние влияет на 15% взрослых в Соединенных Штатах.
Со временем ХБП может ухудшиться, но с ней можно справиться, придерживаясь здорового образа жизни и получая надлежащее лечение от любых основных состояний болезни.
Если ХБП не улучшается, это может привести к повреждению почек, что влияет на то, насколько хорошо почки усваивают калий. Больным очень тяжелой формой ХБП может потребоваться пересадка почки или диализ.
В нормальных условиях почки реагируют на гормоны в организме, чтобы поддерживать нормальное количество калия в организме. Национальные институты здравоохранения (NIH) заявляют, что стандартное количество калия в крови обычно составляет от 3,6 до 5,0 миллимолей на литр.
1.Общие сведения
Калий – один из ключевых макроэлементов в организме человека. Это вещество, особенно во взаимодействии с натрием, необходимо для регуляции сократительной активности мышц (в т.ч. миокарда), водно-солевого, кислотно-щелочного и энергетического баланса, высшей нервной деятельности, нормальной ферментации и метаболизма, секреторной активности эндокринных желез, функционирования печени и почек. До половины всех солей в организме – соединения калия, и основной их объем содержится во внутриклеточных жидких пространствах.
В отношении всех микро- и макроэлементов, калия в том числе, должен соблюдаться определенный интервал концентрации.
В противном случае как дефицит, так и избыток приводит к развитию тяжелых, порой жизнеугрожающих состояний. Гиперкалиемия, т.е. чрезмерное содержание калия – типичный тому пример.
Что включает диета при болезнях почек
Первоочередной задачей лечебного «почечного» питания является строгий контроль за количеством и качеством ежедневно потребляемого белка. При несбалансированном по белку питании могут развиваться самые разные осложнения. Продукты их превращения в организме токсичны и резко усиливают нагрузку на почки. Поэтому высокое количество белка в пище может ускорить темпы прогрессирования ХБП. Напротив, адекватное потребление белка может существенно замедлить скорость развития этого состояния.
При составлении меню диеты при заболеваниях почек учитывают возраст и вес пациента, а также стадию ХБП. Расчет необходимого суточного количества белка производят индивидуально.
Диета для почек включает также ограничение потребления фосфора, калия и натрия, тщательный контроль за суммарным объемом выпитой жидкости. Необходимо следить также за общей калорийностью пищи, чтобы организм пациента с ХПБ получал достаточное количество энергии.
Составить детальное меню диеты при болезнях почек на несколько лет вперед невозможно. Поэтому важнейшей задачей при ведении пациентов со сниженной функцией почек является их обучение. Диетолог и лечащий врач проводят разъяснительную работу, объясняют правила составления пищевого рациона, предоставляют справочную информацию и дают индивидуальные рекомендации.
Почему врач направляет на биохимический анализ крови?
Подробное исследование биохимического состава крови обеспечивает высокую точность в отслеживании состояния организма. Поэтому оно используется не только при диагностике, но и при мониторинге процесса выздоровления для быстрой коррекции тактики лечения.
Наиболее показательными результаты исследования оказываются в обнаружении:
- проблем гепатобилиарного аппарата;
- почечной дисфункции;
- нарушений гормональной секреции;
- болезней сердца и кроветворения;
- заболеваний локомоторной системы;
- патологий пищеварения.
Польза биохимического анализа компонентов крови ценится при диагностировании разных типов анемий, инфекционных патологий, для обнаружения воспалений, аллергии, коагулопатий.
Полезная информация для пациентов

Аппарат для УЗ-диагностики в H60-Samsung Medison
В клиниках «GoldenMed» медицинские исследования проводятся на современном, высокоточном оборудовании, созданном ведущими мировыми производителями.
Подробнее

Каких врачей проходить на справку водителя
Те люди, которые собираются приобрести автомобиль, должны заранее подумать о водительских правах. Даже если речь идет о курсах вождения.
Подробнее

Почему некоторые тесты на коронавирус дают ложный результат – все об исследованиях
На данный момент тесты по исследованию на коронавирус являются одним из наиболее популярных исследований
Подробнее
Кальций крови повышен, другие анализы сданы – как их расшифровать?
Безусловно, расшифровка анализа крови является прерогативой лечащего врача-эндокринолога, и самостоятельное изучение своего анализа крови может привести пациента к диагностическим ошибкам, однако мы дадим в рамках данной статьи некоторые сведения о возможных результатах лабораторного обследования при повышенном кальции крови
Используйте полученные данные с осторожностью и помните, что они не заменят консультации врача-специалиста.. Итак, возможные варианты лабораторных результатов и их трактовка.
Итак, возможные варианты лабораторных результатов и их трактовка.
Кальций крови повышен, паратгормон повышен, фосфор снижен, кальцитонин в норме, кальций в суточной моче повышен
– вероятнее всего, речь идет о первичном гиперпаратиреозе и наличии аденомы паращитовидной железы. Необходимо дообследование с использованием УЗИ щитовидной железы и шеи, проведением сцинтиграфии паращитовидных желез с технетрилом, в некоторых случаях – компьютерной томографии шеи. Лечится хирургическим путем (в специализированном центре возможна эндоскопическая операция через разрез длиной около 2 см).
Паратгормон повышен, кальций в норме, фосфор в норме, кальцитонин в норме
– с высокой степенью вероятности речь идет о вторичном гиперпаратиреозе вследствие банального дефицита витамина D в крови. Лечится приемом витамина D и кальция
Важно исключить лабораторную ошибку, связанную с занижением уровня ионизированного кальция крови (анализ на ионизированный кальций лучше пересдать в специализированной лаборатории центра эндокринологии).
Кальций в крови повышен, паратгормон в норме, фосфор в норме, кальцитонин в норме
– следует подозревать нейроэндокринную опухоль, вырабатывающую ПТГ-подобные пептиды или формирующие литические метастазы в кости. Обследование и лечение зависит от типа выявленной опухоли.
Высокий кальций в крови (обычно отмечается незначительно повышенный кальций), умеренно повышен паратгормон, фосфор в норме, кальцитонин в норме, в суточной моче концентрация кальция снижена – речь может идти о редкой семейной болезни, так называемой семейной доброкачественной гипокальциурической гиперкальциемии. Эта болезнь сопровождается изменением чувствительности клеточных рецепторов к паратгормону и нарушением выделения кальция с мочой. Не требует лечения и не опасна. Часто неопытные врачи ставят в подобных случаях диагноз первичного гиперпаратиреоза и направляют пациента на ненужную операцию по удалению несуществующей аденомы паращитовидной железы.
Кальций ионизированный повышен, кальций общий в норме, паратгормон повышен – речь идет обычно все-таки об аденоме паращитовидной железы.
Кальций ионизированный повышен, кальций общий ниже нормы – необходимо исключить лабораторную ошибку. Анализ следует повторно сдать в специализированной лаборатории.
Кальций ионизированный в крови повышен, паратгормон повышен, кальцитонин повышен
– следует заподозрить наличие у пациента и аденомы паращитовидной железы, и медуллярного рака щитовидной железы. Вместе эти два заболевания свидетельствуют о высокой вероятности наличия у пациента синдрома множественной эндокринной неоплазии IIА типа – редкой наследственной патологии, передающейся в семье и приводящей к развитию трех опасных опухолей: медуллярного рака щитовидной железы, аденом паращитовидных желез (чаще – множественных), феохромоцитомы (опухоли надпочечника, вырабатывающей адреналин или норадреналин). Требуется срочная консультация врача-эндокринолога или хирурга-эндокринолога!
Кальций в крови повышен при первом анализе, хочу анализ пересдать – как это лучше сделать?
Если Вы хотите проверить, действительно ли кальций крови повышен, и собираетесь сдавать повторный анализ крови – соблюдайте некоторые важные правила, которые помогут второму анализу быть максимально точным:
1. анализ крови следует сдавать только в специализированной лаборатории, использующей качественное оборудование;
2. анализ крови необходимо сдавать только натощак;
3. если Вы принимаете препараты витамина D или кальция (или комбинированные препараты с витамином D и кальцием) – отмените их как минимум за 2-3 дня до повторного анализа крови; поступление кальция из препарата в кровь может приводить к повышенному содержанию кальция в крови – конечно, в данном случае выявляется ложно повышенный кальций.
Таблица 2
| Показатель | х 109/л | % |
|---|---|---|
| Палочкоядерные нейтрофилы | 0,04-0,3 | 1-6 |
| Сегментоядерные нейтрофилы | 2-5,5 | 45-72 |
| Базофилы | до 0,065 | до 1 |
| Эозинофилы | 0,02-0,3 | 0,5-5 |
| Лимфоциты | 1,2-3 | 19-37 |
| Моноциты | 0,09-0,6 | 3-11 |
В результатах общего анализа крови (Таблица 1) приведено множество показателей. Рассмотрим основные из них:
- RBC – общее количество красных кровяных телец (эритроцитов). Патологическое увеличение этих клеток связано с нарушением кроветворения. Снижение эритроцитов, как правило, является следствием анемии, гемолиза и кровопотерь.
- HGB – гемоглобин, который представляет собой белок, содержащий железо. Он транспортирует кислород к тканям, а углекислый газ – от них, а также поддерживает кислотно-щелочное равновесие. Снижение гемоглобина чаще всего возникает вследствие анемии.
- HCT – гематокрит. Он определяется как соотношение между эритроцитами, которые осели на дно после взятия анализа, и общим объемом крови. Повышение данного показателя свидетельствует о полиурии, эритроцитозе или эритремии. Снижение уровня гематокрита бывает при анемии и увеличении объема циркулирующей крови.
- PLT – тромбоциты. Эти клетки отвечают за свертываемость крови. Если их количество снижается, то причиной могут быть вирусные заболевания, поражения костного мозга, инфекции бактериального характера и другие патологии. Рост числа тромбоцитов вызван самыми разнообразными недугами: от болезней суставов до раковых опухолей.
- ЦП – цветовой показатель. Он определяет насыщение эритроцитов гемоглобином. Если оно недостаточное, то это может свидетельствовать о железодефицитной анемии, малокровии или отравлениях свинцом. Когда ЦП поднимается выше нормы, то причиной является онкология, полипоз желудка и дефицит витаминов В9 и В12.
- Эритроцитарные индексы:
- MCV – средний объем эритроцитов, служащий для определения водно-солевого баланса и типа анемии;
- RDW – степень разнообразия эритроцитов, которая определяет, насколько клетки отличаются друг от друга по объему;
- MCH – среднее содержание гемоглобина в эритроците; этот критерий считается аналогом цветового показателя;
- MCHC – средняя концентрация и содержание гемоглобина в красных клетках крови; этот показатель рассчитывается с учетом уровня гематокрита и гемоглобина.
- ESR – скорость оседания эритроцитов. Этот показатель позволяет определить самые разнообразные патологии. В больших количествах он наблюдается при онкологических заболеваниях, инфекционных патологиях, воспалительных процессах и т.д. Снижение скорости оседания эритроцитов часто бывает следствием нарушения кровообращения, появления анафилактического шока и развития сердечно-сосудистых болезней.
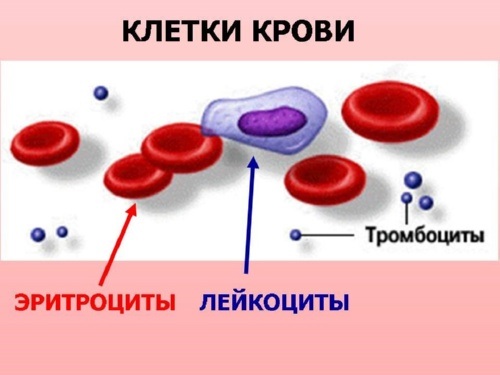 Теперь перейдем к лейкоцитарной формуле (Таблица 2). Она определяет процентное соотношение различных видов лейкоцитов в крови, то есть относительное содержание каждого типа белых клеток. Для чего нужна эта формула? Она очень важна, поскольку при любых изменениях в организме процентное содержание определенных видов белых клеток в крови уменьшается или увеличивается. Это связано со снижением или ростом других типов. По информации, полученной вследствие лейкоцитарной формулы, можно судить о течении той или иной патологии, появлении осложнений, а также более точно прогнозировать исход заболевания.
Теперь перейдем к лейкоцитарной формуле (Таблица 2). Она определяет процентное соотношение различных видов лейкоцитов в крови, то есть относительное содержание каждого типа белых клеток. Для чего нужна эта формула? Она очень важна, поскольку при любых изменениях в организме процентное содержание определенных видов белых клеток в крови уменьшается или увеличивается. Это связано со снижением или ростом других типов. По информации, полученной вследствие лейкоцитарной формулы, можно судить о течении той или иной патологии, появлении осложнений, а также более точно прогнозировать исход заболевания.
3.Симптомы и диагностика
Клиническая картина гиперкалиемия недостаточно специфична, поэтому предварительная, предположительная диагностика требует от врача большого опыта, внимания и настороженности в этом плане. Чаще всего тревогу вызывают изменения на ЭКГ в сочетании с жалобами пациента на тахикардию (ускоренное сердцебиение), общее недомогание и постоянную слабость. В более тяжелых случаях нарушения сердечной деятельности, обусловленные избытком калия, могут принимать форму аритмии, асистолии, желудочковой фибрилляции и, в конечном счете, остановки сердца.
Диагноз устанавливается путем сопоставления имеющихся клинических проявлений, электрокардиографической картины и результатов лабораторных анализов (определение концентрации калия в плазме крови). В зависимости от наиболее вероятных причин, назначается дополнительное профильное обследование – напр., нефрологическое или эндокринологическое.
Как ХБП влияет на другие питательные вещества?
Больной ХБП может быть менее терпимым к высоким уровням натрия в организме. Диета с высоким содержанием натрия может вызвать появление большого количества жидкости в организме, что приводит к появлению симптомов отека или одышки. Для лечения этих симптомов врачи обычно используют препараты, называемые диуретиками.
Больные ХБП также склонны удерживать больше водорода в организме.
В организме ионы водорода действуют как кислоты. Если почки не работают должным образом, в организме будет повышен уровень ионов водорода. Врачи называют это метаболическим ацидозом. При метаболическом ацидозе могут потребоваться добавки бикарбоната.
Неспособность почек эффективно фильтровать кровь может привести к повышению уровня фосфата и снижению уровня кальция. Этот дисбаланс может вызвать слабость костей и увеличить риск сердечных заболеваний и инсульта.
Лечение Гипокалиемии:
Лечение направлено на прекращение потерь калия и устранение его дефицита. При гипокалиемии вследствие перераспределения калия в/в введение препаратов калия не показано, так как может привести к рикошетной гиперкалиемии (исключение — семейный гипокалиемический периодический паралич). Прием калия внутрь безопасен.
Концентрация калия в плазме недостаточно точно отражает его общее содержание в организме. Так, снижение концентрации калия в плазме до 3 ммоль/л может соответствовать дефициту от 200 до 400 ммоль калия. Если концентрация калия в плазме ниже 3 ммоль/л, то его дефицит часто достигает 600 ммоль. При перемещении калия из клеток (в частности, при диабетическом кетоацидозе) дефицит калия можно недооценить. В связи с этим во время лечения необходимо постоянно следить за концентрацией калия в плазме.
При гипокалиемии с метаболическим алкалозом назначают хлорид калия .
При гипокалиемии с метаболическим ацидозом (при длительном поносе или почечном канальцевом ацидозе) применяют бикарбонат и цитрат калия (последний распадается с образованием бикарбоната).
Внутривенное введение препаратов калия показано при тяжелой гипокалиемии или невозможности приема препаратов внутрь. При введении в периферическую вену концентрация калия в растворе не должна превышать 40 ммоль/л, при введении в центральную вену — 60 ммоль/л. Если нет парезов и угрожающей жизни аритмии, скорость инфузии не должна превышать 20 ммоль/ч. Хлорид калия лучше всего добавлять в 0,9 % NaCl.
Введение калия с растворами глюкозы может привести к ещё большему снижению концентрации калия в плазме вследствие опосредованного инсулином перемещения калия в клетки. Быстрое в/в введение хлорида калия требует тщательного наблюдения за больным (ЭКГ, исследование двигательных функций).
Когда назначают анализ крови на холестерин?
Биохимический анализ состава крови на холестерол с липидным профилем, в котором указаны показатели молекул ЛНВП, ЛПНП и ТГ назначают при таких патологиях:
- В целях профилактики после 20-ти лет у пациентов с генетической гиперхолестеринемией;
- Если повышенный общий индекс холестерола в составе плазмы крови;
- У пациентов, в которых в анамнезе предрасположенность к патологиям сердечного органа и системе кровотока;
- Артериальная гипертензия с сильно высокими показателями АД;
- При патологиях и сбое в эндокринной системе — патология сахарный диабет первого и второго типа;
- Абдоминального типа ожирение — в женском организме — талия больше, чем 80 сантиметров, у мужчин — больше 94 сантиметров;
- В случае нарушения обмена липидов;
- Постинсультный и послеинфарктный период;
- При ишемии сердечного органа;
- При соблюдении диеты или в период медикаментозного курса снижения фракций холестерина в составе плазмы крови.
Как подготовиться?
Что провести правильный анализ биохимии на холестерол, необходимо перед процедурой, пациенту выполнять рекомендации в подготовке организма:
- Кровь на биохимию берется только венозная и процедура должна проходить в утренние часы – не позднее 10 часов;
- Не кушать перед сдачей состава крови 10 часов, а также запрещается, не есть более 12 часов, потому что организм начинает ослабевать и у него начинает истощаться энергетический запас, и происходит забор энергии с запасов триглицеридов. Этот процесс приводит к искажению результатов всех показателей в липограмме;
- За одни — двое суток до процедуры сдачи крови на анализ не принимать алкоголь;
- За пару часов до времени назначения процедуры — не курить;
- Утром можно выпить не более 150 — 200 миллилитров очищенной воды;
- Если пациент принимает лекарственные средства, тогда необходимо об этом проинформировать доктора. Прием лекарств может искажать липограмму и показывать пониженный индекс ЛПВП;
- За неделю до процедуры забора крови, необходимо прекратить прием таких медикаментозных средств: витаминов, антибактериальных и гормональных препаратов, а также диуретических средств. Медикаменты влияют на состав крови и могут показать, что молекулы ЛПВП повышены или понижены. При такой липограмме доктор не сможет точно выявить результаты липограммы;
- У женщин нет ограничения по сдаче крови на липидный профиль, кровь можно сдавать и в период менструации.
Анализ крови на холестерин
Нормы липопротеидов высокой плотности
| пол пациента | возрастная категория | норма ЛПВП ммоль/литр | оптимальная концентрация ЛПВП в мг/дл | средний индекс ЛПВП в мг/дл | опасный показатель ЛПВП в мг/дл |
|---|---|---|---|---|---|
| мужчины | 0 – 14 лет | 0,780 — 1,680 | 55,0 — 45,0 | 40,0 — 54,0 | меньше 40,0 |
| с 15-ти – 20-ти | 0,780 — 1,680 | 55,0 — 45,0 | 40,0 — 54,0 | меньше 40,0 | |
| с 20-ти до 29-ти | 0,780 — 1,810 | 60,0 0 70,0 | 45,0 — 59,0 | меньше 45,0 | |
| с 30-ти – 39-ти | 0,780 — 1,810 | 60,0 0 70,0 | 45,0 — 59,0 | меньше 45,0 | |
| с 40-летия и старше | 0,780 — 1,810 | 60,0 0 70,0 | 45,0 — 59,0 | меньше 45,0 | |
| женщины | 0 – 14 лет | 0,780 — 1,68 | 55,0 — 65,0 | 50,0 — 54,0 | меньше, чем 50 |
| с 15-ти – 20-ти | 0,780 — 1,810 | 55,0 — 70,0 | 50,0 — 54 | меньше, чем 50 | |
| с 20-ти до 29-ти | 0,780 — 1,940 | 60,0 — 75,0 | 50,0 — 59,0 | меньше, чем 50 | |
| с 30-ти – 39-ти | 0,780 — 2,070 | 60,0 — 80,0 | 50,0 — 59,0 | меньше, чем 50 | |
| с 40-летия и старше | 0,780 — 2,20 | 60,0 — 85,0 | 50,0 — 59,0 | меньше, чем 50 |
По результатам показаний центра научных исследований NICE, понижение индекса липопротеидов высокой молекулярной плотности всего на 5,0 миллиграмм/децилитр увеличивает развитие патологий системы кровотока и сердечного органа — на 30,0%, а инфаркта миокарда и мозгового инсульта — более, чем на 25,0%.
| риск развития системного атеросклероза | % молекул ЛПВП к общему холестеролу | |
|---|---|---|
| мужской пол | женский пол | |
| низкий риск развития системного атеросклероза | больше, чем 37,0 | больше, чем 40,0 |
| средний вариант развития патологии | 25,0 — 36,0 | 27,0 — 39,0 |
| уровень выше среднего | 15,00 — 24,0 | 18,0 — 26,0 |
| высокий риск развития системной патологии | 7,0 — 14,0 | 12,0 — 17,0 |
| критически высокий риск системного атеросклероза | меньше, чем 60,0 | меньше, чем 11,0 |
Хиломикроны
Описание
Кальций крови имеет 3 формы: 2 связанных – с анионами и альбуминами и 1 свободную. Активна только свободная форма.
Для точного выяснения доли свободного кальция в случаях, когда имеются хронические болезни сердца и почек, выясняют содержание белка альбумина в сыворотке крови, чтобы понять, какое количество кальция может быть связано с белком. Нормальная доля соединений кальция с белком – до 38% от общего. Доля связанного анионами кальция – бикарбонаты, лактаты, цитраты – составляет около 10%.
Кальций требуется для таких процессов:
- мышечного сокращения;
- поддержания ритма сердца;
- передачи нервного импульса;
- обмена железа и фосфора;
- поддержания прочности костей и зубов;
- строительства скелета плода;
- регуляции проницаемости клеточных мембран;
- образования тромбина или главного компоненты кровяного сгустка, без которого невозможна остановка кровотечения;
- регуляции ферментативной активности;
- улучшения качества сна.
Кальций поступает в организм с пищей, всасывается в кишечнике, участвует в обменных процессах, из крови выводится почками. Если с пищей минерала поступает недостаточно или нарушено его всасывание, то гормон паращитовидной железы и витамин D3 извлекают его из костей и зубов. Если в крови кальция слишком много, то кальцитонин и другие гормоны снижают его уровень в крови, депонируя в костях и внутренних органах.
В регуляции уровня кальция принимают участие многие биологически активные соединения – гормоны коры надпочечников, щитовидной железы, половые, а также магний и фосфор.
Как повышение, так и снижение содержания кальция в крови плохо сказывается на всех видах обмена веществ и функционировании организма.
Читать полностью
Общий кальций — 300
руб.
Срочный анализ — 600 руб.
Сроки выполнения
Обычный – 1 день.
Срочный – 1,5 — 2 часа.
Показания
- разрежения костей или , диагностика этого состояния и сплошное обследование населения или скрининг;
- снижение мышечного тонуса при нормальном состоянии периферических нервов;
- ощущение покалывания и ползания мурашек, если для этого нет другой причины;
- судорожный синдром или непроизвольные подергивания дистальных мышц, особенно голеней;
- хронические болезни желудка и кишечника, особенно и 12-перстной кишки;
- выделение ненормально большого количества мочи;
- нарушения ритма сердца;
- колебания сосудистого тонуса;
- комплексное обследование перед хирургическим вмешательством;
- нарушение работы щитовидной и паращитовидной желез;
- злокачественные опухоли молочной железы у женщин и рак легкого;
- болезни почек, в том числе нефролитиаз или с наличием видимых на рентгеновском снимке камней;
- боль в костях при отсутствии метастазов злокачественного процесса;
- беременность.
Материал для анализа
Сыворотка крови.
Подготовка к исследованию
В течение суток перед исследованием нужно питаться умеренно. Забор крови производится натощак утром, перерыв в еде – от 8 до 14 часов, вода разрешается. В течение получаса перед забором крови нужно побыть в покое полчаса и не курить.
Что нужно знать об уровне калия и заболевании почек
Калий — это минерал и электролит, необходимый организму для поддержки ключевых процессов. Это один из семи основных макроэлементов, который играет роль в функции почек. Слишком большое или слишком малое количество калия может привести к осложнениям, влияющим на почки.
Калий играет ключевую роль во многих процессах в организме, включая передачу нервных сигналов, сократимость сердца, клеточный транспорт и нормальную функцию почек
Важно получать достаточное количество калия с пищей, так как дисбаланс может вызвать проблемы в организме
В этой статье мы рассмотрим связь между калием и здоровьем почек. Мы также объясняем, как больные хронической болезнью почек (ХБП) могут управлять своими диетическими потребностями для улучшения здоровья.
Данные по азотистым обменным процессам
На слишком медленный процесс обмена веществ, голодание, полиурию или печеночную недостаточность укажет занижение креатинина, мочевины, а также мочевой кислоты в составе крови. Нормальные показатели при биохимии крови повышают вероятность проблем с рассматриваемыми заболеваниями.
Возможно и завышение мочевины. Если ее нашли при выполнении биохимии крови, то подозревать будут артериальную гипертензию, наличие отравления или заболеваний почек. Показания выше нормы по мочевой кислоте – признак отравления, течения инфекционных болезней, кожных патологий, подагры, лейкоза или диабета. Одним из признаков отклонений в функционировании почек также является высокий креатинин. Также показатель сигнализирует о сахарном диабете, мышечной дистрофии либо непроходимости в области кишечника.
Кальций
Этот элемент придает прочность костям, зубам и ногтям. Вещество участвует в процессе свертываемости крови, поддерживает нормальную проводимость нервных сигналов. Оно также нужно для работы скелетной мускулатуры и сердца.
Недостаток элемента приводит к разрушению зубов, снижению прочности костей, возникновению патологических переломов и кровотечений. У больных наблюдаются судороги.
Избыток приводит к хрупкости сосудов, появлению «шишек» на костях и образованию почечных камней.
Концентрацию элемента определяют при повышенном разрушении зубов, хрупкости костей, нарушениях свертываемости крови. Анализы на кальциевый уровень желательны всем пациентам старше 50 лет для исключения остеопороза. Обследование проводится при нарушениях выработки гормонов щитовидной и паращитовидных желез и склонности к образованию камней в почках.
Кальциевая норма в сыворотке взрослых
| Возраст, лет | Концентрация, ммоль/л |
| 18-60 | 2,15 – 2,50 |
| 61-90 | 2,20 – 2,55 |
| Старше 90 | 2,05 – 2,40 |
Однако 57% сывороточного кальция связанно с различными веществами – 42% с белками и 15% с цитратами и фосфором. Поэтому, кроме общего показателя, определяют ещё и ионизированный (несвязанный), норма которого составляет у взрослых 1,17–1,29 ммоль/л.
Показания к проведению анализа на ионизированный кальций:
- Беременность, при которой этот минерал тратится на закладку костей и органов ребёнка.
- Пожилой возраст – анализ проводится для диагностики остеопороза.
- Заболевания щитовидной, паращитовидных желез, печени, почек.
- Опухоли костной ткани.
- Судороги – тетания.
- Проведенное переливание крови.
- Склонность к кровотечениям и появлению синяков, которые могут быть вызваны снижением уровня кальциевых ионов, необходимого для свертывания крови.
- Подозрение на онкологические заболевания. Злокачественные опухоли выделяют вещество, вымывающее кальциевые ионы из костей и увеличивающие его концентрацию в крови.
- Вероятность излишнего употребления витамина D, который напрямую связан с кальциевым обменом. Сейчас модно принимать различные добавки и препараты на основе этого витамина, что может привести к его передозировке. Это состояние также определяется с помощью анализа.
Кальциевое содержание в 100 г продуктов
| Продукт | Содержание кальция, г |
| Кунжут | 1,4 |
| Твердые сыры | 1,0-1,1 |
| Полутвердые сыры | 0,62-0,63 |
| Семечки подсолнуха | 0,36 |
| Рыбные консервы | 0,32 |
| Миндаль | 0,29 |
| Чеснок | 0,18 |
| Петрушка | 0,14 |
| Творог | 0,12-0,16 |
| Молоко | 0,1 |
Калий: какое количество полезно для здоровья?
Для взрослых Всемирная организация здравоохранения (ВОЗ) рекомендует потребление калия не менее 3510 миллиграммов (мг) в день, в то время как NIH предлагает ежедневное потребление 2600 мг для женщин и 3400 мг для мужчин.
Больным ХБП от умеренной до тяжелой степени тяжести врачи могут порекомендовать диету с ограничением калия примерно в 2000 мг в день. Диетолог может посоветовать конкретный уровень ограничения. Больным ХБП рекомендуется избегать или ограничивать потребление продуктов с высоким содержанием калия.
Другие способы контролировать потребление калия в рационе включают:
- выщелачивание пищи
- замена соли и заменителей соли другими приправами
- внимательно читайте все этикетки на продуктах
Обедая вне дома, можно принять некоторые меры, чтобы не есть слишком много калия. Например, можно выбрать рестораны с подходящими вариантами меню и даже позвонить заранее, чтобы запросить особые диетические изменения для предпочтительного варианта питания
Также следует уделять пристальное внимание своей диете в течение остальной части дня
Некоторые примеры продуктов с низким содержанием калия включают:
- яблоки, ананасы, виноград, клубника и клюква
- цветная капуста, салат, лук, перец и редис
- лаваш, лепешки, белый хлеб и белый рис
- говядина и курица
К продуктам с высоким содержанием калия относятся:
- бананы, дыни, апельсины, изюм, чернослив и авокадо
- продукты из отрубей и мюсли
- бобы
- артишоки, шпинат, помидоры, бананы и зимние тыквы
- коричневый рис и картофель
Некоторым больным ХБП бывает сложно планировать приемы пищи, потому что многие продукты содержат высокий уровень калия. Однако существует метод, называемый выщелачиванием, который может снизить количество калия в некоторых продуктах.
Можно выщелачивать овощи, разрезая их и замачивая на несколько часов в теплой несоленой воде. Затем надо слить воду и вымыть овощи теплой водой. Для приготовления овощей следует использовать несоленую воду.
При употреблении пищи с высоким содержанием калия важно попытаться сократить размер порции. Ограничение потребления калия помогает снизить риск обострения болезни
Ограничение потребления калия помогает снизить риск обострения болезни.
Что такое ХБП и как она протекает
Хроническая болезнь почек (ХБП) включает в себя различные патологические состояния с поражением почечной ткани, имеющие тенденцию к длительному прогрессирующему течению с постепенным нарастанием выраженности почечной недостаточности.
Ее диагностируют при наличии у пациента признаков повреждения или снижения функционирования почек, которые сохраняются не менее 3 месяцев вне зависимости от нозологического диагноза (например, хронического гломерулонефрита, хронического пиелонефрита, сахарного диабета, поликистоза почек, мочекаменной болезни, артериальной гипертензии, cистемной красной волчанки и др.). При этом оценивают изменение скорости клубочковой фильтрации (СКФ) и данные других лабораторно-инструментальных методов исследования выделительной системы.
Диагноз ХБП устанавливается на основании следующих критериев:
- наличие любых признаков повреждения почек, включая измемнения в анализах мочи и крови, подтвержденные с интервалом не менее 3 месяцев;
- любые необратимые структурные изменения органа, выявленные однократно при прижизненном морфологическом исследовании органа или при его визуализации:
- снижение скорости клубочковой фильтрации (СКФ) менее 60 мл/мин в течение 3 и более месяцев, независимо от наличия других признаков повреждения почек.
Выделяют несколько стадий ХБП, основным критерием при их диагностике является показатель СКФ.
- Имеются признаки повреждения почечной ткани. При этом СКФ нормальна или повышена.
- Легкое снижение СКФ (в пределах 60–89 мл/мин), говорят о незначительных нарушениях.
- Умеренное снижение скорости клубочковой фильтрации (30–59 мл/мин), эту стадию нередко подразделяют на А и Б этапы.
- СКФ снижена значительно (15–29 мл/мин), диагностируют выраженные нарушения.
- Терминальная почечная недостаточность, показатель СКФ падает ниже 15 мл/мин. Требует проведения заместительной почечной терапии.
У пожилых людей патологическим считается уровень СКФ ниже 60 мл/мин. Показатель выше этого считается возрастной нормой, если у пациента при этом отсутствуют «почечные» факторы риска. В таком случае ХБП не диагностируется.
Роль калия в организме
Калий – это микроэлемент, необходимый для нормальной жизнедеятельности организма, отвечает за ощелачивание крови и уровень магния в сыворотке. Количество коррелируется поступлением минерала с пищей и выводом с уриной, потом, калом. Калий, помимо основных функций, играет важную роль в проводимости импульсов по нейроволокнам, устраняет депрессию, стабилизирует кислородоснабжение мозга.
Калий помогает минимизировать сенсибилизацию организма, положительно влияет на все внутренние органы, участвует в выведении лишней жидкости из организма (калиево-натриевый насос), синтезе ферментов, нивелирует влияние токсинов на ткани, обеспечивает нормальное сокращение скелетных мышц, поддерживает кислотно-щелочное равновесие,
Дефицит минерала вызывает кариес, разрушение костей, ногтей, волос.


