Туннельный синдром запястья
Содержание:
Лечение туннельного синдрома запястья
Существуют следующие методы лечения туннельного синдрома (синдрома карпального канала):
1. Консервативное лечение
Если заболевание диагностировать и начать лечить на ранних стадиях, туннельный синдром может быть купирован без хирургического вмешательства.
Фиксация лучезапястного сустава: надевать на ночь ортез для фиксации кисти в физиологическом (нейтральном) положении. Это предотвращает ночное сдавление срединного нерва, что происходит, когда кисть согнута в запястье во время сна. Шины можно также носить во время работы, которая усугубляют симптомы.
- Медикаментозное лечение: Простые препараты могут помочь уменьшить боль, противовоспалительные препараты (НПВП), такие как нимесил, нурофен.
- Смена проф условий: Чтобы избежать положения кисти и действий, которые усугубляют симптомы в вашей профессиональной деятельности, врач может предложить сменить работу. Это может замедлить или даже остановить прогрессирование заболевания.
- Стероидные инъекции: кортикостероидные препараты часто дают облегчение, но симптомы могут вернуться. Препарат вводят непосредственно в карпальный канал.
Если консервативные методы не эффективны в течении 6 месяцев, рекомендуется хирургическое лечение туннельного синдрома запястья.
2. Хирургическое вмешательство
Решение о проведении операции основывается главным образом на выраженности симптомов. В более тяжелых случаях, хирургическое вмешательство проводят сразу, потому что консервативные методы лечения туннельного синдрома вряд ли помогут.
Существует традиционный метод операции — «открытая», когда кожа рассекается непосредственно над карпальной связкой. И существует миниинвазивная методика эндоскопического рассечения карпальной связки, которая выполняется через мини доступ с использованием камеры и специальных инмтрументов.
Хирургическая техника. В большинстве случаев, операция выполняется в амбулаторных условиях под местной анестезией.
Во время операции рассекается карпальная связка (поперечная связка запястья) тем самым осуществляется декомпрессия срединного нерва.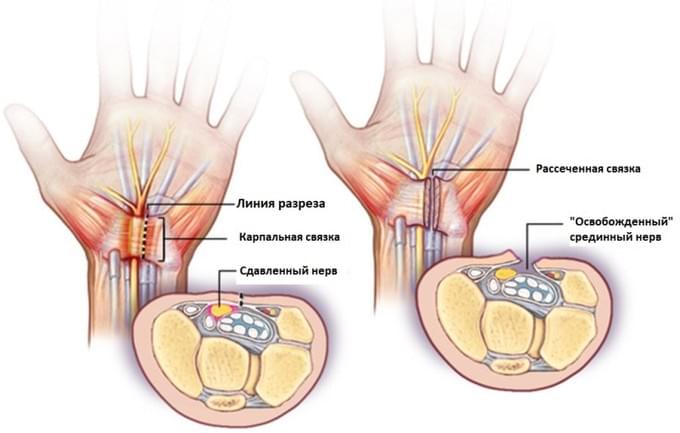
Восстановление. Незначительную боль, отек, скованность в кисти можно ожидать после операции. Для уменьшения возможных послеоперационных последствий, вам будет разработаны индивидуальные реабилитационные программы, включающие в себя целый комплекс мероприятий для качественного восстановления функции кисти.
Незначительные боли в ладони сохраняются обычно в течение нескольких месяцев после операции. Это время нужно нервным волокнам для восстановления.
Вождение автомобиля, ваши повседневные дела могут быть разрешены доктором уже через несколько дней после операции. Так же врач определит, когда вы можете вернуться к работе.
Долгосрочные результаты. Симптомы карпального туннельного синдрома большинства пациентов уменьшились сразу после операции, но полное восстановление может быть постепенным.
Полное восстановление может занять от 1 месяца до года, в случае если заболевание имеет давние сроки и выраженную симптоматику.
Читайте так же статью про заболевание: контрактура Дюпюитрена.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Лекарственные препараты
Врач может рекомендовать инъекции кортикостероидов для уменьшения воспаления. Они обычно применяются путем инъекции непосредственно в канал запястья. Таблетки доступны, но они, как правило, менее эффективны. Сначала боль может увеличиться, но она должна начать уменьшаться через 2 дня.
Если ответ хороший, но симптомы возвращаются через несколько месяцев, может быть рекомендована другая доза. Однако дальнейшее использование кортикостероидов нецелесообразно, так как могут быть долгосрочные побочные эффекты.
Нестероидные противовоспалительные препараты (НПВП), такие как аспирин или ибупрофен, могут помочь уменьшить кратковременную боль. Это может помочь только в том случае, если туннельный синдром вызван основным воспалительным заболеванием, а не чрезмерным использованием кисти.
Другие методы лечения, могут включать упражнения и инъекции ботокса.
Исследование, опубликованное в журнале Clinical Rehabilitation, обнаружило «убедительные доказательства эффективности местных и пероральных стероидов, умеренные доказательства того, что витамин B6 неэффективен, а шины являются эффективными и ограниченные или противоречивые доказательства того, что НПВП, диуретики, йога, лазер и ультразвук эффективны, тогда как лечебная физкультура и инъекция ботулинического токсина В неэффективны ».
Чем опасен туннельный синдром?
Многие пациенты не принимают во внимание карпальный синдром и игнорируют его симптомы или пытаются лечить его самостоятельно
Важно отметить, что отсутствие лечения ведет к необратимым изменениям срединного нерва, полной утрате чувствительности и двигательных функций руки, поэтому при развитии заболевания необходимо проконсультироваться с врачом
Важно отметить, что отсутствие лечения ведет к необратимым изменениям срединного нерва, полной утрате чувствительности и двигательных функций руки, поэтому при развитии заболевания необходимо проконсультироваться с врачом. Синдром менеджера — один из видов психологического стресса, характеризующегося эмоциональным выгоранием на работе в офисе
В результате снижается не только рабочая эффективность, но и качество жизни в целом
Синдром менеджера — один из видов психологического стресса, характеризующегося эмоциональным выгоранием на работе в офисе. В результате снижается не только рабочая эффективность, но и качество жизни в целом.
Синдром Аспергера — расстройство аутистического спектра, выражающееся в социапатии, дефиците общения и ограниченных стереотипных интересах. Как проявляется синдром у взрослых, можно почитать здесь.
Как проявляется
Один из первых
симптомов синдрома карпального канала – это постепенное онемение в областях,
чувствительность которых определяет срединный нерв (большой палец, указательный,
средний и половина безымянного пальца). После этого в местах иннервации нерва
возникает боль. В кисти появляется ощущение онемения, особенно ранним утром
после ночного отдыха.
Больные всю ночь трясут кистями рук и растирают их,
что вызывает некоторое облегчение.
Боль может
распространяться вверх по руке в направлении плеча и даже достигать шеи. При
прогрессировании данного состояния мышцы большого пальца могут ослабеть и
атрофироваться, вызывая неловкость при работе кисти, например, когда необходимо
взять стакан или чашку. Пациенту сложно дотронуться подушечкой большого пальца
до кончиков других пальцев, удерживать различные предметы, например, руль,
газету или телефон. Больные не могут застегнуть пуговицы или завязать шнурки.
Обычно пациенты,
прежде всего, жалуются на пробуждение среди ночи от чувства боли и ощущения
онемения во всей кисти. Врач начинает обследование с детального сбора анамнеза.
Тщательное
обследование обычно выявляет, что мизинец не поражен
Это может быть важной
информацией для постановки диагноза. Проснувшись и почувствовав онемение кисти,
ущипните мизинец, чтобы проверить, онемел ли он тоже, обязательно сообщите
врачу, онемел мизинец или нет
К другим жалобам относятся онемение при
выполнении кистью хватательных движений, например, при подметании, работе с
молотком или вождении автомобиля. При необходимости назначаются инструментальные
методы обследования.
Следует изменить или,
по возможности, прекратить выполнение тех видов деятельности, которые вызывают
появление симптомов. Избегайте повторяющихся движений кисти, сильных
хватательных движений, удерживания вибрирующих инструментов или выполнения
работы, требующей наклона или выгибания запястья.
Бандаж на запястье
иногда облегчает симптомы на ранних стадиях СКК. Он удерживает запястье в положении
покоя (без выгибания назад или наклона). Бандаж помогает снять ощущения
онемения и боли, он не позволяет кисти сгибаться во время сна. Бандаж на
запястье можно носить и в течение дня, чтобы ослабить симптомы и обеспечить
покой тканям в запястном канале.
Противовоспалительные
лекарственные препараты также могут помочь снять отечность и ослабить симптомы данного
заболевания.
Если эти простые меры
не помогут контролировать симптомы, следует рассмотреть возможность инъекции глюкокортикоидов
в запястный канал. Этот препарат используется для снятия отека в канале, он
может временно ослабить симптомы.
Если пациент не
испытает даже временного облегчения после инъекции, это может указывать на
наличие другого заболевания, вызывающего данные симптомы. Если симптомы
исчезнут после инъекции, вероятно, они возникли в запястном канале.
Если попытки консервативного
лечения не увенчались успехом, пациенту может быть предложена операция по снижению
давления на срединный нерв, после которой улучшается кровоснабжение нерва и
большинство пациентов чувствуют облегчение. Однако если нерв сдавливается в
течение длительного времени, он может уплотниться и на нем может появиться
рубец, что замедлит восстановление после операции.
Операция проводится с
применением местного анестетика, который блокирует нервы, расположенные только
в определенной части тела. На ладони руки выполняется небольшой разрез, обычно
менее 5 см в длину. В некоторых случаях слегка удлиненный разрез проводится в
сторону предплечья. Разрез позволяет увидеть ладонную фасцию. Это пласт
соединительной ткани на ладони, расположенный прямо под кожей. Врач разрезает
эту оболочку и открывает поперечную связку запястья. Увидев поперечную связку
запястья, хирург разрезает ее скальпелем или ножницами.
После разреза
поперечной связки запястья хирург сшивает только кожу, оставляя свободными
концы поперечной связки запястья. Свободные концы остаются разведенными, что
уменьшает давление, воздействующее на срединный нерв. Со временем пространство
между двумя концами связки заполнится рубцовой тканью.
После того, как будет
зашита кожа, кисть забинтуют асептической марлевой повязкой, а запястье
иммобилизируется с помощью лонгеты (или брейса) на 2 недели. Эта операция
обычно выполняется амбулаторно, то есть Вы сможете покинуть больницу в тот же
день.
Методика операции
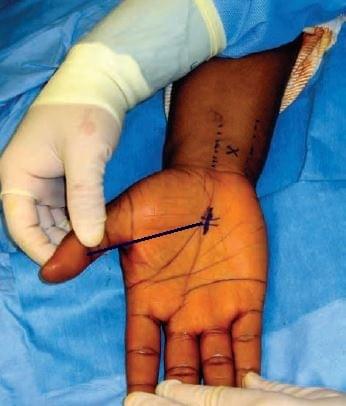
Укладка пациента
Пациент лежит на спине, запястье находится в нейтральном положении. Размечается операционное поле. Две начальные линии разрезов: одна линия проводится по продольной ладонной, а другая поперечная по оси отведенного первого пальца. В точке пересечения этих двух линий в проксимальном направлении выполняется разрез длиной 1,5 см. Дополнительным ориентиром для точки доступа к карпальной связке является место касания кончика 4го пальца при его сгибании в пястно-фаланговом и проксимальном межфаланговом суставах. В дистальном отделе предплечья проводятся две дополнительные продольные линии: первая – по наружному краю сухожилия локтевого сгибателя кисти, а вторая вдоль сухожилия длинной ладонной мышцы. Средняя точка между этими линиями обозначена буквой » x » для установки канюли эндоскопа между срединным нервом и локтевым нервно-сосудистым пучком (рис. 1).
Методика операции
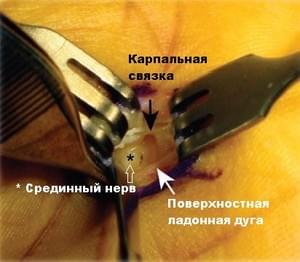
Проводится рассечение кожи в размеченной области. крючками Рагнелла разводятся края раны, отводя ладонную фасцию от лежащего под ней сосудисто-нервного пучка. Ладонная фасция рассекается продольно, чтобы обнажить среднее ладонное клетчаточное пространство. Затем визуализируется срединный нерв, поверхностная ладонная дуга и карпальная связка (рис. 2).
Крючки перемещаются глубже таким образом, чтобы отвести ладонную фасцию. Затем под карпальную связку вводится москит или узкий зажим в направлении точки “x” в дистальном отделе предплечья (ранее размеченной маркером), формируя пространство канюли. Затем под запястье укладывается валик, чтобы разогнуть кисть для введения обтуратора. Он вводится между двумя линиями, отмеченными на предплечье (рис. 3).
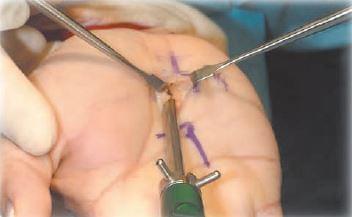
При введении, наконечник обтюратора должен все время упираться в нижнюю поверхность карпальной связки, чтобы не повредить структуры карпального канала (нерв и сухожилия). Далее вводится канюля, как только ее кончик канюли прощупывается под кожей в точке “x”, обтуратор удаляется, а канюля остается на месте с прорезью, обращенной слегка в локтевую сторону. Стандартный эндоскоп диаметром 4 мм 30 градусов вводится через канюлю (рис. 4 А, Б).

Если все выполнено правильно, мы увидим карпальную связку (рис. 5). При вращении канюли в латеральную сторону визуализируется срединный нерв (рис. 6).
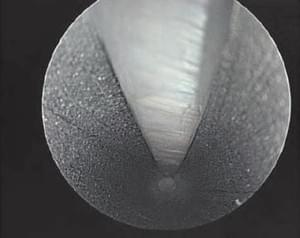
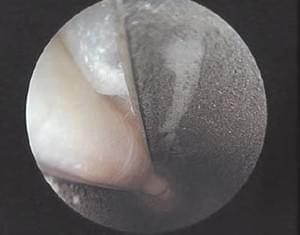
рис 5. рис 6.
После того, как мы проверили правильное размещение канюли, она снова поворачивается в локтевую сторону (медиальную). После получения четкого изображения карпальной связки эндоскоп удаляется и к его кончику с помощью фиксирующего устройства крепится лезвие (Рис. 8). Карпальная связка рассекается путем продвижения лезвия под прямой с эндоскопической визуализацией через канюлю от дистального отдела к проксимальному (Рис.9 А, Б).
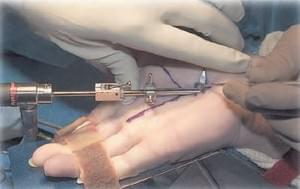
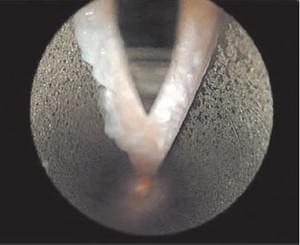
рис 8. рис 9.
Рассечение карпальной связки считается завершенным, когда лезвие пальпируется через кожу в дистальном отделе предплечья. Затем лезвие удаляется и вводится эндоскоп для визуализации рассеченных краев запястной связки. (рис. 10). Срединный нерв и сухожилия сгибателей также должны визуализироваться, при вращении канюли. Далее все инструменты удаляются из канала, выполняется гемостаз, рана зашивается и накладывается асептическая повязка.
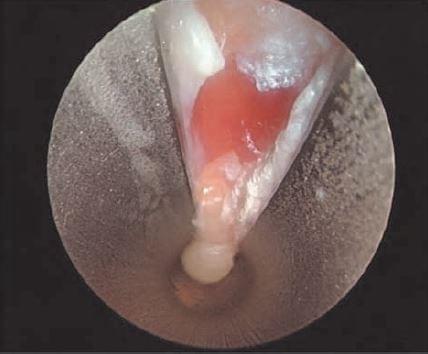
Общие сведения
Туннельная невропатия в широком понимании относится к компрессионным мононевропатиям, представляющим собой клинический симптомокомплекс, развивающийся вследствие сдавления сосудисто-нервного пучка или отдельных нервных волокон/сосудов в анатомически сформированных туннелях/каналах, образованных сухожилиями, мышцами, фасциями или костями. Термин «туннельные» невропатии чаще применяют к компрессиям нервного волокна/ствола в соединительнотканных отверстиях/каналах при уменьшении их диаметра, обусловленных гипертрофией или отеком в условиях увеличения диаметра нервного ствола.
Туннельные невропатии относятся к часто встречаемым полиэтиологичными заболеваниям периферической нервной системы. По литературным данным на их долю приходится до 40% среди всех заболеваний ПНС. При компрессии нервных стволов любого генеза следует учитывать не только чисто механическое воздействие на них, но также и нарушение кровообращения, поскольку сдавливанию вместе с нервными стволами подвергаются и сосуды.
Развитию туннельного синдрома смогут способствовать как общие заболевания различного генеза, так и состояние местных структур (перенапряжение мышц/связочного аппарата, окружающих нервные волокна). При этом может иметь место как сдавление нерва, так и его растяжение. Наиболее часто поражается срединный и локтевой нерв.
При этом, локтевой нерв может сдавливаться как в области локтевого сустава, так и на запястье (канал Гийона).
Названия туннельных синдромов базируется на вовлеченности в патологический процесс анатомических структур. В настоящее время известно около 30 вариантов туннельных невропатий. Основные туннельные синдромы верхних конечностей приведены в таблице ниже.
 К основным видам туннельных синдромов нижних конечностей относятся: синдром запирательного нерва, поражение малоберцового нерва, болезнь Рота, синдром грушевидной мышцы, синдром тарзального канала, подвздошно-паховая невропатия, синдром подкожного нерва. В качестве примера рассмотрим туннельный синдром запястья. Код мкб-10: G56.0.
К основным видам туннельных синдромов нижних конечностей относятся: синдром запирательного нерва, поражение малоберцового нерва, болезнь Рота, синдром грушевидной мышцы, синдром тарзального канала, подвздошно-паховая невропатия, синдром подкожного нерва. В качестве примера рассмотрим туннельный синдром запястья. Код мкб-10: G56.0.
Тоннельный синдром запястного канала (син. карпальный туннельный синдром, синдром запястного канала, туннельный синдром кисти). Возникает вследствие сдавливания поперечной связкой запястья срединного нерва в месте прохождения нерва через запястный канал (рис. ниже).
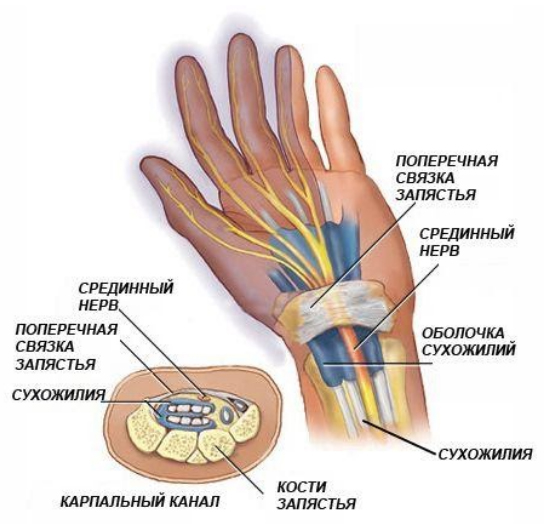
Карпальный канал образован костями и суставами запястья, удерживателем сгибателей, которые покрыты связками. Срединный нерв — это смешанный нерв, в который входят чувствительны/двигательные и вегетативные волокна, преимущественно иннервируя ладонную поверхность кожи 1-3 пальцев, лучевую половину 4 пальца и мышц тенара. Двигательная ветвь срединного нерва проходит к мышце тенара через удерживатель сгибателя. При ее сдавлении отмечается избирательное выпадение иннервируемых этой ветвью функций мышц тенара (при этом (чувствительность не нарушается).
Распространённость синдрома в человеческой популяции варьирует в зависимости от социальной группы и профессиональных факторов риска в пределах 1-5,8%. Запястный туннельный синдром встречается преимущественно у лиц, профессиональная деятельность которых связана с высокой нагрузкой на кисть активные (пользователи ПК, портные, музыканты, художники, офисные работник, ювелиры), работа которых осуществляется в состоянии чрезмерного разгибания кисти в лучезапястном суставе при ее статичном положении. Риск развития заболевания возрастает для лиц, работающих при низких температурах (рыбаки, мясники). При этом, карпальный синдром встречается у женщин в 5-6 раз чаще, чем у лиц мужского пола.
В подавляющем большинстве случаев синдром карпального канала кисти носит идиопатический характер (причина не установлена), реже встречается вторичный синдром карпального канала, при котором выявляется причина развития заболевания.
Лечение
Лечение синдрома запястного канала необходимо начинать как можно раньше и под наблюдением врача. В первую очередь следует лечить первопричины, такие как диабет или артрит. Без лечения, течение заболевания, как правило, имеет тенденцию к прогрессированию.
Лекарственная терапия
В ряде случаев различные лекарственные средства могут облегчить боль и воспаление, связанные с синдромом запястного канала. Нестероидные противовоспалительные средства, такие как аспирин, ибупрофен и другие безрецептурные препараты-болеутолители могут облегчить симптомы, которые появились недавно или вызваны напряжённой деятельностью. Мочегонные для приёма внутрь помогают снизить отёк. Возможно введение кортикостероидов (преднизон, гидрокортизон) или лидокаина (местный анестетик) путем инъекции непосредственно в запястье или (для кортикостероидов) приёма внутрь с целью снижения сдавления срединного нерва и обеспечения быстрого временного облегчения у лиц со слабыми или непостоянными симптомами.
Физические упражнения
У тех пациентов, у которых симптомы ослабли, могут оказаться полезными упражнения, направленные на растяжение и укрепление. Такие упражнения можно проводить под контролем физиотерапевта, который имеет подготовку по применению упражнений для лечения физических повреждений, либо специалиста по профессиональным заболеваниям, имеющего подготовку в обследовании пациентов с физическими повреждениями и оказании им помощи в приобретении навыков улучшения собственного здоровья и самочувствия.
Хирургическое лечение
Операция раскрытия запястного канала (англ. «carpal tunnel release») является одним из наиболее распространённых хирургических вмешательств, выполняемых в Соединённых Штатах Америки. Обычно оперативное вмешательство рекомендуется, если симптомы длятся более 6 месяцев, и операция заключается в разделении пучков соединительной ткани, окружающих запястье, для снижения давления на срединный нерв. Операция выполняется под местной анестезией и не требует длительного нахождения в стационаре (в США она выполняется амбулаторно). Многим пациентам требуется операция на обеих кистях. Выделяют два типа операции раскрытия запястного канала:
1. Открытая операция, традиционное вмешательство, используемое при лечении синдрома запястного канала. Состоит в выполнении разреза длиной до 5 см на запястье, после чего пересекают связку запястья для увеличения объёма запястного канала. Как правило, операцию проводят под местной анестезией в амбулаторных условиях, если только нет исключительных медицинских обстоятельств.
2. Считается, что эндоскопическое вмешательство позволяет достичь более быстрого восстановления функции и меньшего послеоперационного дискомфорта по сравнению с традиционной открытой операцией раскрытия канала. Хирург выполняет два разреза (около 1-1,5 см каждый) на запястье и ладони, вводит подключенную к специальной трубке камеру, и осматривает ткани на экране, после чего рассекает связку запястья. Эта эндоскопическая операция, выполняемая через два прокола, обычно проводится под местной анестезией, эффективна и сопровождается минимальным образованим рубцов и малой болезненностью в области рубца, либо эти нежелательные явления отсутствуют. Также существуют методики проведения эндоскопического вмешательства по поводу синдрома запястного канала через один прокол.
Хотя облегчение симптомов может наступить сразу после операции, полное восстановление после вмешательства на запястном канале может длиться месяцами. Иногда из-за рассечения связки запястья происходит утрата силы. Для восстановления силы пациенты должны проходить физиотерапию в послеоперационном периоде. Некоторым пациентам требуется изменение вида трудовой деятельности или даже смена места работы на время восстановления после операции.
Рецидив синдрома запястного канала после лечения встречается редко. Обычно, 80-90% пациентов полностью избавляются от симптомов заболевания после рассечения поперечной связки запястья. В некоторых случаях во время операции проводится невролиз — иссечение рубцовых и измененных тканей вокруг нерва, а также частичное иссечение сухожильных влагалищ.
Иногда при длительной и выраженной компрессии нерва происходит его необратимое повреждение. В этих случаях симптомы болезни могут сохраняться и даже усиливаться после операции. В некоторых случаях досаждающая боль может быть обусловлена наличием тендовагинита или артрита суставов.
Показания к хирургическому лечению карпального синдрома
Специалисты клиник Израиля назначают операцию в тех случаях, когда характерная негативная симптоматика отмечается у пациента на протяжении 6 месяцев или дольше, при этом адекватное консервативное лечение не дает выраженного результата.
Кроме того, показаниями для проведения хирургического лечения туннельного синдрома признаются:
- отсутствие заметного терапевтического эффекта после неоднократного введения стероидных препаратов;
- развитие симптомов, указывающих на нарушение функции нерва (утрата чувствительности в области кисти и пальцев, парез, атрофия мышц);
- отмечаются неоднократные рецидивы патологии;
- карпальный синдром развился на фоне перелома костей запястья со смещением костных отломков.
Врач обязательно проверит, нет ли каких-либо противопоказаний к проведению операции (инфекционных патологий кожи в области хирургического вмешательства, нарушений свертываемости крови и т.д.).
Причины
Туннельные синдромы являются полиэтиологическим заболеванием. К основным причинам, способствующих развитию компрессионных/компрессионно-ишемических невропатий относятся:
- Травмы.
- Длительная микротравматизация нервного волокна вследствие профессиональной деятельности.
- Особенности анатомического строения (узость каналов, вызванных наличием костных отростков/сухожильных перетяжек).
- Врожденные (наследственные) аномалии (фиброзные тяжи, добавочные мышцы, костные шпоры, и др.).
эндокринопатии (гипотиреоз, сахарный диабет, акромегалия). - Нарушения гормонального фона (пубертатный период, андро/менопауза, беременность/лактация, гормональная контрацепция).
- Генетически детерминированная (врожденная восприимчивость к различным неблагоприятным факторам периферических нервов).
- Метаболические нарушения (гиповитаминоз, алиментарное голодание, атрофия подкожной жировой клетчатки).
- Болезни/системные заболевания крови (системная красная волчанка, миеломная болезнь, подагра, ревматоидный артрит, узелковый периартериит, саркоидоз, амилоидоз и др.).
- Инфекции (дифтерия, туберкулез, сифилис, паратиф, СПИД, ботулизм, корь и др.).
- Опухоли/паранеопластические процессы (нейрофиброматоз).
- Производственные/бытовые интоксикации (таллий, фосфорорганические соединения, ртуть, марганец, мышьяк, бытовые яды).
Развитию туннельного синдрома кисти способствуют:
- Травма, сопровождающаяся переломами костей запястья, растяжением сухожилий/местным отеком/гематомой.
- Факторы, способствующие изменению анатомии запястного канала: деформирующий остеоартроз/посттравматический артрит.
- Хроническая (длительная) микротравматизация срединного нерва.
- Состояния/заболевания, сопровождающиеся расстройствами метаболизма, деформациями сухожилий и костей (акромегалия, ревматоидный артрит, гипотиреоз, сахарный диабет, беременность, амилоидоз, авитаминоз, алкоголизм, отравления ядовитыми веществами).
- Объемные образования непосредственно срединного нерва (шваннома/нейрофиброма) или в области запястья (липома/гемангиома).
Диагностика
Поставить диагноз при этом заболевании легко, достаточно опросить пациента и провести несколько тестов, поскольку синдром запястного канала обладает яркими отличительными признаками. Среди них описанные выше симптомы и сохранение функций мизинца, который при защемлении нерва и сосудов в карпальном канале не поражается.
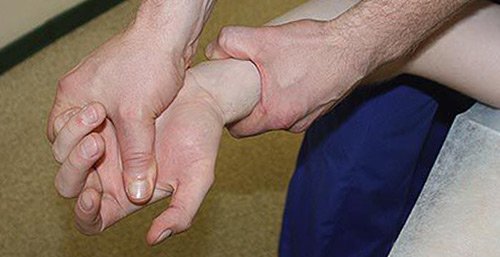
Так же врач проводит пальпацию и следующие тесты:
-
Тест Хоффмана — Тинеля: простукивание области срединного нерва. При карпальнотуннельной патологии пациент ощущает ладонью онемение, покалывание, жжение.
-
Тест Фалена: максимально согнув кисть в запястном суставе, пациент чувствует боль и онемение ладони.
-
Поднятые над головой руки сложно удержать дольше 1 минуты, начинается болевой синдром и онемение конечностей.
-
Невозможно соединить (соприкоснуть) большой палец с мизинцем.
-
Для подтверждения правильности диагноза, определения степени поражения и сопутствующих осложнений, назначают дополнительные обследования:
-
Электронейромиография для оценить проводимость нервных импульсов- золотой стандарт диагностики туннельного синдрома.
-
Ультрасонография помогает обнаружить повреждения и воспаления.
Поставить диагноз и проводить лечение могут врач-невролог, физиотерапевт и кистевой хирург.
Лечение туннельного синдрома в Центре остеопатии
К остеопатам обращаются как при первых тревожных звоночках, так и в отчаянии после нескольких неудачных попыток традиционного излечения. В первом случае эффект достигается легче и быстрее, нередко и за единичный сеанс. Сложные случаи требуют повторных приемов и постепенного продвижения к исцелению.
В нашей клинике лечение ведут доктора, имеющие образование и опыт в сфере травматологии и неврологии, поэтому они умеют здраво оценить необходимость и риски различных видов медпомощи.
Основой успешного лечения всегда является поиск первопричины заболевания и ее устранение. Реально ли осуществить это без лабораторных и аппаратных исследований?
Доктор остеопатии диагностирует наличие и происхождение патологии, изучает мышечные плотность и тонус, подвижность суставов, состояние проходящих нервных волокон.



Как правило, проблема исчезает сразу после того, как врач освобождает нерв ручными безопасными манипуляциями. Но речь идет не только о тканевых структурах, окружающих непосредственно пораженный участок. Необходимо установить причинно-следственные связи в организме и найти другие слабые места, понять, почему защемление нерва возникло в том или ином отделе, почему, к примеру, при сгибании кисти напрягаются части мышц плеча и т.д.
Лечение туннельного синдрома не ограничивается взаимодействием с опорно-двигательным аппаратом. Применяются разнообразные остеопатические техники, ведь причина скрывается где угодно: в изменении положения и подвижности внутренних органов, в смещении черепных пластин, в нарушении течения крови по сосудам и пр. Каждый из дефектов склонен вызывать глобальные дегенеративные процессы, которые в итоге и становятся факторами развития туннельного синдрома.
Придя к остеопату с жалобой на боль запястного сустава, пальцев или любой части руки, неподготовленный пациент, возможно, удивится повышенному вниманию врача к его голове или тазу.
Но специалисту нужно оценить и при необходимости восстановить проходимость позвоночного канала для свободного течения в нем спинномозговой жидкости, омывающей головной и спинной мозг.
Жидкость, или ликвор, вырабатывается в желудочках ГМ и движется по позвоночнику в определенном ритме — 6-12 циклов в минуту. Ритмичные выбросы каждой порции соответствуют пульсации мозговых артерий и микрорасширению/сужению черепа за счет мягких швов, соединяющих кости. Эти движения не ощущаются человеком, но имеют не меньшее значение, чем дыхание и сердцебиение.
Именно краниосакральный терапевт правит черепные пластины, регулируя циркуляцию цереброспинальной жидкости, нарушение которой ведет к тяжелым дисфункциям в сфере кровоснабжения, деятельности множества органов и систем, нарушаются механизмы саморегуляции.
Висцеральная остеопатия направлена на нормализацию работы внутренностей. Поскольку тело рассматривается через призму целостности, один элемент может влиять на какое-либо явление или отклонение. Нарушения в функционировании почек обусловливают отеки, спазмирование сосудов и соединительных тканей сбивают работу сердца, стесненное дыхание не позволяет расправить плечи. Остеопат освобождает органы от спазмов близлежащих тканей, задавая необходимую траекторию движения — так решается проблема не только туннельного синдрома, но и уходят иные многолетние заболевания.
Лечение с использованием структуральных приемов направлено прицельно на костные и мышечные составляющие.
Эти восстановительные процедуры эффективны против суставного воспаления как в отдельно взятых руки, кисти, пальцев, так и целого организма. Под мануальным воздействием доктора происходит расслабление мышцы либо приведение ее в тонус, растяжение или сокращение связки, сухожилия — и тем самым системы приходят в баланс, повышается способность естественной саморегуляции — нервно-гуморальной.


Симптомы
Несложно самостоятельно определить у себя наличие туннельного синдрома. Повреждение заявляет о себе впервые как в процессе трудовой активности, так и в покое ночью, внезапная боль способна разбудить человека. Или в какой-то момент он просто не в силах справиться с ключами, застегнуть пуговицы и выполнить прочее элементарное действие.
Снижается чувствительность ладони и пальцев, они не поддаются управлению, появляются трудности с удержанием вещей, распространяется ощутимое, зачастую мучительное покалывание.
Иногда меняется температура кистевой поверхности, сохраняясь значительно выше или ниже нормы, меняется оттенок кожи.
Если потрясти, повращать онемевшей конечностью, контроль над ней возвращается благодаря приливу крови, но через какое-то время ситуация повторяется. Постепенно приступы становятся чаще, а меры самопомощи и лечение менее результативными. В конце-концов затрагиваются и локоть с плечом, поражая пучки нервных волокон до самого плечевого сплетения.
При туннельном синдроме его носитель сталкивается и с ухудшениями сна, непроходящей усталостью, снижением продуктивности и мотивации, беспомощностью, накладками на работе, потерей любимого дела, невозможностью сосредоточиться на чем-нибудь, кроме своей болезни и в конечном счете с депрессией.



Заключение
Пациенты могут извлечь выгоду из физиотерапевтического лечения, ориентированного на уменьшение симптомов поражения срединного нерва и функционального улучшения. Это возможно, если
- Их симптомы непостоянны и не быстро нарастают, или если их этиология СЗКа предполагает возможность ремиссии (например, в случае с беременностью).
- Пациенты информируются об отсутствии качественных доказательств эффективности и безопасности терапевтических методов, используемых физиотерапевтами.
Лечение следует прекратить, если доказано, что оно неэффективно, и следует дать соответствующие рекомендации при выписке, основанные на фактических данных.
Обычно симптомы поражения срединного нерва нарастают в течение длительного периода времени (несмотря на консервативное лечение). Было доказано, что хирургические вмешательства для соответствующих пациентов безопасны и более эффективны, чем любое консервативное вмешательство. Клиницисты должны знать, что постоянное покалывание или онемение обусловлено значительным сдавлением срединного нерва. Длительное существование таких симптомов может привести к необратимым изменениям в структуре нерва, что может негативно сказаться на эффективности хирургического вмешательства и, тем самым, обречь таких пациентов на постоянные симптомы и атрофию мышц тенара. Пациенты должны находится в поле зрения врачей общей практики, чтобы в случае необходимости обсудить варианты хирургического лечения.


