Липаза
Содержание:
- Поддержание пищеварения и лечение ферментной недостаточности
- Дополнительные обследования
- Как проводится забор крови для биохимического анализа?
- Аминокислоты и белки
- Диагностика железодефицитного состояния
- Функции и нормы липазы
- Норма липазы
- Как подготовиться к сдаче крови
- Фибриноген у детей
- Данные по азотистым обменным процессам
- Факты
- Основные причины и механизмы повышения уровня липазы
- Результаты
- Появление проблем с пищеварением
- Причины снижения
- Почему врач направляет на биохимический анализ крови?
- Выделяют два типа (фракции) эластазы:
- Расшифровка результатов норма и отклонения
- Что такое панкреатическая эластаза
- Выводы
Поддержание пищеварения и лечение ферментной недостаточности
При проблемах с пищеварением могут помочь ферментные препараты (чаще они называются препаратами для улучшения пищеварения), основная задача которых компенсировать нехватку собственных ферментов в организме. Не зря такая терапия называется «ферментозаместительная»
Критически важно, чтобы ферментный препарат максимально точно «имитировал» физиологический процесс.
На сегодняшний момент существуют различные препараты для улучшения пищеварения. Как же ориентироваться в многообразии средств и сделать правильный выбор?
Эффективный ферментный препарат должен соответствовать следующим критериям5,6:
- иметь оптимальный размер частиц
- не разрушаться в желудке
- быстро активироваться в кишечнике
Всем этим требованиям соответствует препарат Креон.
Узнать больше
1) На сегодняшний день оптимальными частицами признаны минимикросферы панкреатина, которые содержатся только в препарате Креон5,7. Изобретение минимикросфер стало результатом многолетней работы по повышению эффективности ферментных препаратов, которое оставило далеко позади препараты в форме таблеток и капсул с другими видами частиц внутри: пеллет, мини-таблеток и т.д. Кроме того, минимикросферы Креон производятся по запатентованной технологии, что не дает другим производителям воспроизвести такую же форму выпуска.
2) Минимикросферы Креон заключены в капсулу, которая защищает их от разрушительного действия желудка. Но это еще не все. Каждая частица покрыта кислотоустойчивой оболочкой, чтобы в полной сохранности «добраться» до кишечника, где необходима ее работа. В то же время некоторые другие капсулированные препараты могут терять до 30% своей активности6.
3) Креон начинает работать уже через 15 минут после попадания в кишечник, улучшая пищеварение и тем самым устраняя тяжесть и дискомфорт после еды6.
Креон имеет несколько дозировок, в том числе и 10000 ЕД липазы – минимально необходимая доза липазы для улучшения пищеварения при погрешностях в питании, употреблении тяжелой пищи и переедании. Для получения эффекта Креон10000, как и любой ферментный препарат, необходимо принимать с каждым приёмом пищи — во время завтрака, обеда и ужина.
Дополнительные обследования
Концентрацию липазы оценивают путем простого биохимического анализа крови. Достаточно ли его, чтобы поставить диагноз? Нет. Нужны вспомогательные мероприятия.
Какие именно:
- Опрос пациента на предмет жалоб, симптомов патологического процесса.
- Сбор анамнеза.
- УЗИ органов пищеварительного тракта. В том числе поджелудочной железы, печени, полых структур.
- ФГДС.
- Сцинтиграфия. Исследование ЖКТ, а также щитовидки.
- Анализы на гормоны.
- МРТ, если есть подозрения на рак. Обзорные и точечные методики.
Липаза — важная составляющая нормального пищеварения, энергетического обмена. Все отклонения сказываются на организме стремительно. Нужно срочное лечение первичного патологического процесса.
Коррекция уровня веществ проводится по потребности, когда фермента недостаточно. Высокие показатели приходят в норму сами, как только удается скорректировать основную проблему.
Как проводится забор крови для биохимического анализа?
Врач забирает образцы у пациента, находящегося в сидячем или лежачем положении. Предварительно крепкий жгут ставится выше локтя, а область будущего прокола обрабатывается специальными антисептиками. В расположенную на сгибе локтя вену аккуратно вводится игла, после чего врач осуществляет забор необходимого количества крови. Полученный биологический материал переливается в пробирку и поступает в лабораторию для дальнейшего обследования.
Для получения достоверного результата рекомендуется за 12 часов до процедуры отказаться от чая, соков, алкоголя, кофе и пищи, отдавая предпочтение только чистой воде. Употребление жирной пищи, а также голодание тоже могут исказить результаты исследования. Чаще всего рекомендуют делать этот анализ утром, как и многие другие. В Едином медицинском центре можно сдать анализы в течение дня, обязательно натощак. Медикаменты, физическая нагрузка и стресс – всё это тоже может повлиять на итоги обоих анализов.
Аминокислоты и белки
Белок часто снижается во время голодания или при соблюдении диет, но может говорить о ряде патологий: хронические кровотечения, проблемы с процессами обмена, анемия. Заниженные данные – норма в период грудного вскармливания, в процессе вынашивания малыша (поздние сроки), для лежачих больных или в случае значительных физических нагрузок.
Расшифровка сданных анализов при проведении биохимии крови рассматривается внимательно и нормальные показатели не должны быть превышены. Белок в чрезмерном количестве присутствует у лиц с аутоиммунными заболеваниями, во время инфекций, в случае значительных патологий почек или при наличии опухолей злокачественной категории.
Сниженный уровень аминокислот – плохой показатель, наблюдающийся при проблемах в обменных процессах, часто в результате обнаруживаются проблемы почек или печени.
Диагностика железодефицитного состояния
В настоящее время разработано несколько лабораторных тестов, необходимых для диагностики железодефицитного состояния. К основным из них относят определение следующих показателей крови:
- количество сывороточного железа;
- показатель общей железосвязывающей способности сыворотки (ОЖСС);
- процент насыщения железом трансферрина;
- количество ферритина;
- количество гемоглобина.
Важно понимать, что большой ошибкой служит выписка препаратов железа исключительно по результатам определения пониженного ферритина. При наличии мутации MTHFR, нарушающей переработку и усвоение железа, фолиевой кислоты, витамина В12, ферритин всегда оказывается низким, а сывороточное железо – высоким, что не позволяет назначать таким пациентам препараты железа
Целями лабораторных тестов на железодефицитную анемию являются:
- выявление нарушения в обмене и метаболизме железа;
- определение природы анемии;
- оценка риска развития перегрузки организма железом.
Подготовка к лабораторным тестам на анемию несложная и достаточно стандартная. Сдавать кровь необходимо с утра, строго натощак (с 8-ми часовым перерывом после приёма пищи). За сутки перед проведением тестирования необходимо прекратить приём железосодержащих препаратов и/или мультивитаминов. Если накануне проводилась радиоизотопная диагностика, исследование метаболизма железа следует начинать не ранее, чем через 4-5 суток после её завершения
Также важно учитывать, что некоторые лекарственные средства могут искажать результаты тестирования. Например, эстроген или оральные контрацептивы могут повышать ОЖСС, а кортикостероиды и тестостерон, напротив, понижают ОЖСС
Функции и нормы липазы
Основная роль липазы в пищеварении и усвоении питательных веществ органами тела выглядит так:
- Обеспечивает способность организма переварить, усвоить и обратить в энергию жировые вещества: жиры; жирные кислоты; жирорастворимые витамины (к ним относятся A, D, E и K).
- Создает набор липидных субстратов, также способствующих этому процессу.
- Расщепляет липиды и способствует насыщению тканей необходимыми им жирными кислотами.
Различные типы липазы способны справиться с разными маслами и жирами, а также продуктами их более раннего неполного расщепления.
Классифицируются виды липаз согласно названиям органов, их производящих:
- желудочная;
- панкреатическая, вырабатываемая поджелудочной железой;
- печеночная;
- легочная;
- кишечная;
- лингвальная, которая вырабатывается только у грудных детей во рту и способствует расщеплению жиров грудного молока.
Наиболее важна из всех панкреатическая липаза, обеспечивающая полное и цельное усвоение жиров.
Уровень липазы в норме, если:
| Пациент | Количество липазы (ед/мл) |
| До 17 лет | 0-130 |
| От 17 лет | 0-190 |
| При измерении уровня исключительно панреатического типа | 13-60 |
Анализ на уровень липазы в организме назначается в следующих случаях:
- пациент страдает острым или хроническим панкреатитом;
- пациент страдает свинкой;
- у пациента проблемы с поджелудочной железой или желчным пузырем.
Способов проведения анализа два:
- Ферментативный (наиболее популярен сейчас).
- Иммунохимический.
Норма липазы
Существуют определенные нормы содержания липазы в крови.
У детей до 17 лет должно содержаться от 0 до 130 единиц липазы в 1 мл крови.
Допустимая норма липазы для взрослых людей, вне зависимости от пола, составляет 0-190 единиц фермента на 1 мл крови.
Выявляют уровень липазы при помощи анализа крови. Назначают его обычно пациентам с хроническим или острым панкреатитом, циррозом печени, острым холециститом, диабетическим кетоацидозом, хронической и острой почечной недостаточностью, непроходимостью острого кишечника, язвой желудка, а также тем, кто перенес операцию по пересадке органов.
Особенно важен анализ на уровень липазы для тех, у кого поражена поджелудочная железа. Исследование крови на липазу и еще один фермент – амилазу, в 98% дает точный результат, и указывает на заболевание поджелудочной железы.
Как подготовиться к сдаче крови
Чтобы получить максимально достоверные данные без искажения результатов анализа, необходимо соблюсти правила подготовки к сдаче крови. Заключаются они в следующих действиях со стороны человека, который будет проходить лабораторное обследование:
-
на протяжении последних 12 ч перед сдачей биологического материала не употреблять пищу (разрешается пить только одну воду, но в небольших объемах);
- за 2 суток до сдачи крови исключить физические нагрузки, связанные с бегом на короткие и дальние дистанции, поднятием тяжестей, приседанием, задействованием мышц брюшной полости;
- за 24 ч до обследования не допускать психоэмоционального перенапряжения, стрессовых и конфликтных ситуаций (человек должен находиться в благоприятной обстановке, окруженный близкими и доброжелательными людьми);
- в последние 30 мин. перед забором крови не курить, а также не принимать лекарственные препараты, содержащие в своем составе никотин (особенно актуально для мужчин и женщин, которые пытаются избавиться от пагубной привычки и употребляют средства заместительной терапии);
- за 5 суток до сдачи анализа не выпивать спиртные напитки, так как алкоголь способен спровоцировать массовую гибель клеток печени, а значит, в кровь попадет избыточное количество фермента ГГТ.
На всех этапах подготовки к сдаче крови для ее биохимического исследования на гамма-глютамилтранспептидазу, рекомендуется исключить из рациона копченую, жирную, маринованную пищу, чтобы не создавать повышенную нагрузку на ткани печени.
Меню человека, проходящего обследование, должно состоять из злаковых каш, овощей, молочнокислых продуктов, отварного картофеля и постных сортов мяса (курица, индейка, кролик, телятина).
Фибриноген у детей
В детском возрасте (до 18 лет) норма фибриногена в крови слегка отличается от «взрослых» показателей. Вне зависимости от пола, у детей нормой фибриногена считается значение 1,25—4 г/л. Исключением из этой группы становятся новорожденные дети, у которых значение фибриногена колеблется в пределах 1,25—3 г/л.
Показатель фибриногена у детей отличается от «взрослых» значений потому, что в детском возрасте система гомеостаза еще формируется, как и многие другие системы организма. С течением времени норма фибриногена у ребенка приближается к «взрослым» цифрам.
Как видно, ответ на вопрос о значении фибриногена для организма человека далеко не однозначен, как ожидалось. Уровень фибриногена в крови человека зависит от множества факторов, а повышение или снижение его концентрации нередко становится важнейшим маркером воспалительного процесса. Лабораторный симптом повышения или снижения белка — яркий маркер, который позволит врачу заподозрить некоторые патологии у пациента. Доктора активно используют анализ на фибриноген для оценки системы гомеостаза пациентов, назначения схемы лечения и контроля динамики терапии пациентов.
Данные по азотистым обменным процессам
На слишком медленный процесс обмена веществ, голодание, полиурию или печеночную недостаточность укажет занижение креатинина, мочевины, а также мочевой кислоты в составе крови. Нормальные показатели при биохимии крови повышают вероятность проблем с рассматриваемыми заболеваниями.
Возможно и завышение мочевины. Если ее нашли при выполнении биохимии крови, то подозревать будут артериальную гипертензию, наличие отравления или заболеваний почек. Показания выше нормы по мочевой кислоте – признак отравления, течения инфекционных болезней, кожных патологий, подагры, лейкоза или диабета. Одним из признаков отклонений в функционировании почек также является высокий креатинин. Также показатель сигнализирует о сахарном диабете, мышечной дистрофии либо непроходимости в области кишечника.
Факты
§ исследование эластазы в кале более информативно, чем анализ химотрипсина
§ согласно последним рекомендациям лучше исследовать уровень эластазы 1 в соке 12-ти перстной кишки при стимуляционном тесте
§ анализ эластазы в кале – простой, доступный, экономически выгодный метод диагностики муковисцидоза
§ анализ можно использовать в качестве скринингового (массового) – для выявления патологии поджелудочной железы
§ определение эластазы 1 нецелесообразно после удаления части поджелудочной железы
Тест на скрытую кровь
Тест «Colon View Hb и Hb/Hp» финского производителя «BioHit» — это визуальный иммунохроматографический экспресс-тест для качественного обнаружения гемоглобина человека (Hb) и гемоглобин-гаптоглобинового комплекса (Hb/Hp) в образцах кала. Тест был разработан для диагностики патологии нижних отделов желудочно-кишечного тракта, сопровождающейся кровотечениями, в частности такой, как колоректальный рак и большие кровоточащие аденомы (полипы). Предназначен для самодиагностики в домашних условиях.
Преимущества теста Colon View в сравнении с химическими тестами
Для пациентов данный тест не требует соблюдения диеты, в отличие от химических тестов (реакция Грегерсена, азопирамовая проба)
Высокая чувствительность: 40 μг свободного гемоглобина или гемоглобин-гаптоглобинового комплекса на литр буферного раствора
Тест не дает перекрестной реакции с кровью крупного рогатого скота, коз, свиней, кроликов или домашней птицы. Также не дает перекрестных реакций с билирубином, витамином С и пероксидазой хрена)Иммунохимические тесты предлагают многие производители. Они бывают количественными (т.е. можно получить цифровое значение количества крови в стуле) и качественными (т.е. можно получить только результат «есть/нет»). Количественную оценку можно провести только в лаборатории, тесты для домашнего использования бывают только качественными, в том числе тест Colon View. Также существую тесты, определяющие только свободный гемоглобин и тесты, определяющие наличие гемоглобин-гаптоглобинового комплекса, Colon View относится к последним.
Молекула гемоглобина (Hb) состоит из 2 пар пептидных (альфа- и бетаглобины) цепей и четырех групп гема, каждая из которых имеет один атом железа. При разрушении эритроцита эти молекулы достаточно быстро распадаются на альфа-бета молекулы, которые связываются белком плазмы – гаптоглобином (Hp), с образованием гемоглобин-гаптоглобиновых комплексов. Эти комплексы является относительно устойчивым к воздействию кислоты и протеолитической деградации и могут быть обнаружены даже после достаточно продолжительного пассажа через кишечник, поэтому возможность определять наличие Hb/Hp-комплексов существенно улучшает диагностику заболеваний правых отделов толстой кишки.
Преимущества теста Colon View в сравнении с иммунохимическими тестами других производителей
Тест от известного финского производителя «BioHit»
Имеет достаточную доказательную базу эффективности в качестве скрининга колоректального рака
Простой, быстрый, одношаговый тест для домашнего применения
Удобный в использовании набор для сбора образцов
Определяет наличие в стуле гемоглобина и Hb/Hp-комплексов, что улучшает качество диагностики заболеваний правых отделов толстой кишки
Результат известен через 5-15 минут
Комплект поставки теста
Каждый комплект содержит один тестовый планшет, одну пробирку для сбора образца (Sample Collection Tube), один лист бумаги для сбора кала (Stool Collection Paper) и одну инструкцию по сбору образцов. Пробирки для сбора образцов содержат 2 мл 0,1М трис – HCl — буферного раствора с BSA (альбумин сыворотки крупного рогатого скота) и 0,02% азидом натрия.
Условия хранения теста
Тестовые планшеты и комплекты для сбора образцов могут храниться при температуре от +2° до +30°C до истечения срока годности.
Основные причины и механизмы повышения уровня липазы
Основными причинами, из-за которых липаза в крови повышается, являются заболевания поджелудочной железы.
Еще советуем прочитать:Уровень амилазы в крови
Так, например, в случае острого панкреатита рост ее уровня можно наблюдать уже в течение 2-х – 3-х часов после манифестации патологии. Основной причиной такого состояния является закупорка протока поджелудочной железы, вследствие чего происходит резкое повышение давления и разрушение ее тканей с последующим выходом пищеварительных ферментов в общий кровоток. В таких случаях липаза может быть повышена сразу в несколько раз.
Это опасное для жизни состояние, так как пищеварительные ферменты, попавшие в общий кровоток, быстро активируются, и у пациента наблюдается феномен, при котором собственные ферменты повреждают ткани организма, вызывая их гибель. Параллельно с этим активируется иммунная система организма, вследствие чего у больных с острым панкреатитом быстро развиваются тяжелые повреждения внутренних органов и тканей, которые могут стать причиной их смерти. Наиболее частыми осложнениями считаются почечная или печеночная недостаточность, сепсис или интоксикационный шок с острой сердечной недостаточностью.

Панкреатит – основная причины повышения липазы в крови
Также повышение липазы может наблюдаться при хронической форме панкреатита. В отличие от острого процесса такое сильное повышение количества фермента в крови встречается редко. Обычно ее цифры бывают умеренно увеличены, однако в случаях длительного течения секреторная функция поджелудочной железы может снижаться, и уровень липазы в периоды ремиссии будет сниженным, а в периоды обострения повышаться, становясь нормальным.
На это нужно обращать внимание при хронических панкреатитах, так как показатели анализа крови, на первый взгляд, могут не совпадать с клинической картиной и тяжестью течения болезни. Кроме того, повышение уровня липазы может наблюдаться и при других патологиях, затрагивающих поджелудочную железу:
Кроме того, повышение уровня липазы может наблюдаться и при других патологиях, затрагивающих поджелудочную железу:
- новообразования;
- травмы;
- ишемическое повреждение;
- кровоизлияние в ткань железы;
- рубцовое сужение протока.
Результаты
Модель пациента №1 – пациенты в возрасте старше 2 лет с БНЭХ. При горизонте моделирования 1 год затраты при применении стандартной симптоматической терапии составили 5 239 277 руб. (рис. 1). В их структуре преобладали (63%) затраты на лечение основного заболевания, включая стоимость трансплантация печени и аллогенной трансплантации костного мозга. Доли затрат на ведение пациента и лечение осложнений и неотложных состояний равнялись 23% и 14% от общих затрат, соответственно. Результаты оценки суммарного экономического бремени БНЭХ с определенной сегментацией популяции свидетельствуют о значимом уровне затрат на одного пациента в год в случае отсутствия патогенетической терапии. Таким образом, необходимо оценить экономическую целесообразность патогенетической терапии себелипазой альфа у пациентов с дефицитом ЛКЛ, учитывая тот факт, что ведение таких больных при использовании стандартной симптоматической терапии также сопровождается значительными затратами бюджета здравоохранения. При этом заболевание продолжает прогрессировать и приводит развитию осложнений и смерти.
 Рис. 1. Суммарные затраты на ведение больного с БНЭХ при использовании стандартной симптоматической терапии в расчете на одного пациента в год (руб.)
Рис. 1. Суммарные затраты на ведение больного с БНЭХ при использовании стандартной симптоматической терапии в расчете на одного пациента в год (руб.)
Модель пациента №2 – пациенты с БВ. При горизонте моделирования 1 год суммарные затраты при применении себелипазы альфа составили 9 040 879 руб. и на 95% превышали таковые при стандартной симптоматической терапии – 4 625 810 руб. (рис. 2). В наибольшей степени между двумя стратегиями отличались стоимость лечения основного заболевания, затраты в случае наступления терминальной стадии заболевания, а также непрямые затраты. Следует отметить, что при лечении себелипазой альфа непрямые затраты в расчете на одного пациента (677 777 руб.) были в 3 раза ниже таковых при стандартной симптоматической терапии (2 033 333 руб.). Также в группе себелипазы альфа были ниже затраты в терминальной стадии заболевания (331 545 и 994 635 руб. на одного пациента, соответственно). При применении себелипазы альфа доля затрат на лекарственный препарат достигла 88% в структуре общих затрат, в то время как доля непрямых затрат при использовании двух стратегий составляла 7% и 44%, соответственно (табл. 5).
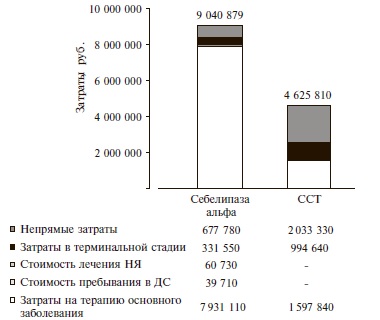 Рис. 2. Суммарные затраты на лечение стратегиями сравнения в расчете на одного пациента в год.
Рис. 2. Суммарные затраты на лечение стратегиями сравнения в расчете на одного пациента в год.
| Затраты | Себелипаза альфа | ССТ |
|---|---|---|
| Примечание: ССТ — стандартная симптоматическая терапия | ||
| Лечение основного заболевания | 88 | 35 |
| Пребывания в дневном стационаре | ||
| Лечение НЯ | 1 | |
| Затраты в терминальной стадии | 4 | 21 |
| Непрямые затраты | 7 | 44 |
Применение себелипазы альфа сопровождалось увеличением медианы общей выживаемости с 3,4 до 14,8 мес. С точки зрения соотношения затрат и эффективности стратегия применения себелипазы альфа обладала большей эффективностью по сравнению со стратегией стандартной симптоматической терапии и одновременно была более затратной альтернативой (рис. 3). Значения CER, характеризующего эффективность суммарных общих затрат на терапию одного пациента, для стратегий себелипазы альфа и стандартной симптоматической терапии составили 612 525,66 руб. и 1 360 532,49 руб. соответственно. Таким образом, использование себелипазы альфа характеризовалось большей эффективностью затрат по сравнению со стандартной симптоматической терапией.
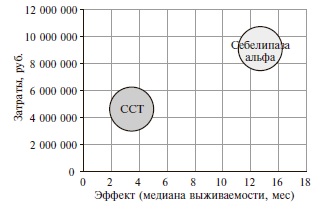 Рис. 3. Соотношение затрат и эффективности (медиана общей выживаемости, мес.)
Рис. 3. Соотношение затрат и эффективности (медиана общей выживаемости, мес.)
Появление проблем с пищеварением
Мы выяснили, что проблемы с пищеварением могут возникать из-за недостатка ферментов. Существует два основных механизма, при которых организму не хватает ферментов поджелудочной железы. В первом варианте проблема с выработкой ферментов кроется в самой поджелудочной железе, т.е. сам орган функционирует неправильно.

Нарушение работоспособности поджелудочной железы может быть врожденной проблемой либо приобретенной, например, после хирургических вмешательств. Как правило, такой механизм лежит в основе серьезных заболеваний желудочно-кишечного тракта (ЖКТ), симптомы которых рано или поздно приведут на приём к врачу8.
Во втором варианте нарушаются условия, при которых ферменты могут правильно работать. Подобное возможно в результате изменения кислотности среды кишечника, например, при воспалении или при изменении стандартной температуры окружения (36-37° С). Воспалительный процесс в кишечнике может возникать при различных состояниях: кишечные инфекции, аллергические реакции (пищевая аллергия, атопический дерматит).
Причины снижения
Факторов падения уровня вещества чуть меньше, но они парадоксальным образом совпадают с уже названными моментами. Правда и не полностью.
- Онкология. Рак поджелудочной. Сначала показатели вещества повышаются. Затем же, происходит обратное явление. Липаза в крови понижена по причине истощения запасов соединения в клетках, а новые синтезировать уже нечему, поскольку опухоль разрушает ткани, и они замещаются рубцами.
- Неправильное питание. Слишком много жиров. Тело, пищеварительный тракт просто не выдерживают неадекватной нагрузки.
- Особенности генетики. Сниженная выработка липазы передаются по наследству.
- Массивное отмирание тканей поджелудочной. Острый панкреатит, некроз на его фоне. Причина та же, что и при онкологии: функциональных клеток становится слишком мало.
Это примерный перечень причин, они особенно распространены.
Почему врач направляет на биохимический анализ крови?
Подробное исследование биохимического состава крови обеспечивает высокую точность в отслеживании состояния организма. Поэтому оно используется не только при диагностике, но и при мониторинге процесса выздоровления для быстрой коррекции тактики лечения.
Наиболее показательными результаты исследования оказываются в обнаружении:
- проблем гепатобилиарного аппарата;
- почечной дисфункции;
- нарушений гормональной секреции;
- болезней сердца и кроветворения;
- заболеваний локомоторной системы;
- патологий пищеварения.
Польза биохимического анализа компонентов крови ценится при диагностировании разных типов анемий, инфекционных патологий, для обнаружения воспалений, аллергии, коагулопатий.
Выделяют два типа (фракции) эластазы:
- Панкреатическая эластаза продуцируется во
внешнесекреторной части железы. Попадая в двенадцатиперстную кишку, гидралаза
конъюгируется с трипсином, переходя в активное состояние. - Сывороточная эластаза, которая является
проферментом панкреатической, попадает в кровь при деструкции панкреатических
клеток. По структуре молекулы второй полностью соответствует ферменту,
находящемуся в иммунологических клетках и стенках аорты.
Диагностический тест, построенный на контроле концентрации
эластазы в кале нашёл широкое применение для оценки внешнесекреторной
активности поджелудочной железы. Такой метод обладает очень высокой
специфичностью, информативностью и абсолютно неинвазивен.
Так, анализ на этот фермент у детей с диарейным синдромом
неясной этиологии позволяет подтвердить или исключить муковисцидоз на ранней
субклинической стадии, предотвратив развитие жизнеугрожающих полиорганных
осложнений.
Расшифровка результатов норма и отклонения
Эластазу в кале
определяют в мкг на 1 г кала.
- При нормальном уровне экзокринной активности
секреторных клеток поджелудочной железы, панкреатическая эластаза в кале
находится на уровне 200-500 мкг/г. - Если в кале уровень эластазы определяется в
диапазоне 100-200 мкг/г – говорят о компенсированном нарушении ферментативной
активности, которое требует медикаментозной терапии. - Содержание фермента в кале менее 100 мкг/г
требует срочного врачебного вмешательства. - Увеличение содержания маркера свыше 500 мкг/г
позволяют заподозрить онкологический процесс или гиперсекрецию на фоне острого
панкреатита, либо желчнокаменной болезни.
Причины отклонения от нормы при компенсированном снижение
функции, когда содержание панкреатической эластазы в кале падает незначительно,
кроются в наличии хронического панкреатита. Но часто при вялотекущем процессе
этот метод контроля оказывается малоинформативным.
Снижение уровня фермента в кале ниже 100 мкг/г требует
проведение дополнительного обследования. Уровень панкреатической фракции в
анализе может падать, но фермент вырабатывается секреторными панкреоцитами в
нормальном объёме. Назначение анализа кала сопровождается контролем
сывороточных фракций эластазы.
При значительном падении концентрации фермента в кале, в
совокупности с отсутствием сывороточной эластазы в крови даёт право заподозрить
обтурацию выводного протока конкрементом из жёлчного пузыря, что маскируется
нарастающей картиной острого панкреатита.
Только признаки панкреатита вызваны не деструкцией клеток
железы, а блокадой оттока ферментов в условиях сохранения фермент продуцирующей
функции поджелудочной железы.
Что такое панкреатическая эластаза
Панкреатическая эластаза – пищеварительный протеолитический
фермент, который вырабатывается в поджелудочной железе. Её функция –
ферментативное расщепление эластина и прочих протеинов. Кроме гидролазы в этом
месте вырабатываются еще пятнадцать ферментов. Ключевые – амилаза, липаза,
коллагеназа, трипсин, химотрипсин. Но эластаза вырабатывается исключительно в
поджелудочной железе и не обнаруживается ни в одном другом органе. Минуя
кишечник, гидролаза поступает в кал не разрушаясь остальными пищеварительными
киназами.
Другая особенность – ее выработка не изменяется при приеме
лекарственных, ферментативных препаратов. Мало зависит от характера рациона,
возраста и пола больного. Подобное свойство маркера, исследуя кал, применяют
как высокочувствительный и специфический внешний тест экзокринной активности
поджелудочной железы. Установленная норма реального содержания панкреатической
эластазы в кале – от двухсот до пятисот микрограмм на грамм субстрата.
Выводы
Использование уровня эластазы в кале как маркера
функциональное активности имеет и положительные и отрицательные стороны.
Положительные факторы
метода:
- Высокая достоверность корреляции содержания
маркера в кале при умеренной и тяжёлой секреторной недостаточности поджелудочной
железы - Высокая специфичность по отношению к экзокринной
функции секреторных панкреацитов - Доказанная корреляция с результатами
секретин-панкреозиминового теста - Простои и неинвазивный метод
- Маркер интактен в отношении других протеиназ
- Метод малочувствителен к сопутствующей
медикаментозной терапии - Стабильные показатели концентрации в кале в
течении длительного периода - «Не проблемный» в аспекте хранения и
транспортировки материал для исследования (кал) - Основной способ дифференциальной диагностики при
болезни Крона и муковисцидозе
Отрицательные факторы
метода
- Необходимость лиофилизации субстрата(кала) для
предотвращения «разведения» - Сложность дифференциальной диагностики первичной
и вторичной секреторной недостаточности поджелудочной железы - Относительно низкая репрезентативность при малой
активности патологического процесса (часто маркер находится в пределах нормы) - Высокая стоимость диагностического метода
- Низкая селективность в отношении ферментативных
фракций. Оценивает только общую секреторную активность
Широкое применение такого метода имеет смысл при оценке в
динамике экзокринной функции поджелудочной железы, использовании маркера при
невозможности проведения секретин-панкреозиминового теста, оценки эффективности
проведённого лечения, дифференциальной диагностики таких заболеваний как
болезнь Крона, детский муковисцидоз, онкологическая патология. Учитывая большое
количество факторов, способных оказывать влияние на достоверность конечных
данных, относительно высокую стоимость лабораторного исследования, низкая
достоверность при незначительных изменениях экзокринной функции не всегда
позволяет надеяться только на один диагностический критерий.
Тест на панкреоэластазу обладает определенным
диагностическим значение, но в совокупности с показателями амилазы крови,
копрограммой, общим анализом крови результативность диагностики ощутимо
возрастает.


