Физиология родов
Содержание:
- Из каких этапов состоят роды?
- КЛАССИЧЕСКОЕ РУЧНОЕ ПОСОБИЕ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ ПЛОДА
- Рождение последа
- Боль во время родов
- Второй этап – появление на свет
- Партнерские роды
- Прелиминарный период (предвестники родов)
- Регуляция маточных сокращений и раскрытие шейки матки осуществляется большим количеством гормонов.
- Течение беременности при предлежании плаценты
- Средняя продолжительность родов
- Латентная фаза (фаза отдыха)
- Классификация новорожденных
- Предвестники и ложные схватки
Из каких этапов состоят роды?
Физиологические роды здоровой женщины состоят из трех основных периодов:
- 1 период — раскрытие маточной шейки;
- 2 период – изгнание плода или непосредственное рождение малыша;
- 3 период – рождение последа.
Для каждого из этих периодов женщине требуется много сил, поэтому важно слушать все указания врача и правильно дышать
Первый этап родов: раскрытие маточной шейки
Родовая деятельность начинается с постепенного сглаживания и расширения маточной шейки. Она расширяется примерно на 1 см в час у первородящих, что сопровождается тянущими болями внизу живота с иррадиацией в поясницу и крестец и напряжением живота у женщины, проще говоря, схватками. Сокращения матки стимулирует гормон окситоцин, который выделяется гипофизом женщины, если его выделение недостаточно, то говорят о первичной слабости родовой деятельности.
Истинная схватка отличается от ложной или тренировочной частотой возникновения (не менее 1-2 схваток за 10 минут) и нарастанием. Кроме этого родовая схватка способствует сглаживанию маточной шейки и постепенному ее расширению.
Сначала интервал между схватками составляет 7-10 минут, а сама схватка продолжается несколько секунд. По мере увеличения раскрытия шейки матки интервал между сокращениями уменьшается, а продолжительность схватки, наоборот, увеличивается. На последних этапах 1 периода родов женщине кажется, что у нее идет одна сплошная схватка. Во время сокращения матки роженице следует правильно дышать: глубоко вдыхать воздух носом, а выдыхать через рот – это обеспечит плода порцией кислорода, ведь ему намного тяжелее, чем маме. У женщин, которые готовятся стать матерью впервые, оба зева матки полностью сомкнуты. В процессе схваток происходит расширение внутреннего зева, укорочение шейки и открытие внешнего зева.
У женщин, рожающих не впервые, оба зева раскрываются одновременно. При открытии зева матки происходит разрыв амниотических оболочек и отхождение передних вод.
Второй этап родов: изгнание плода

Если до начала второго периода плодный пузырь не лопнул, то, как правило, плодные оболочки разрываются под давлением головки ребенка или врачи прокалывают его специальным инструментом. В некоторых случаях роды начинаются с отхождения вод, что не является нормой.
Период изгнания плода характеризуется не только выталкиванием ребенка из матки в родовой канал, но и подготовкой малыша к жизни вне материнского организма. В среднем продолжительность второго родового периода занимает 30-40 минут, а у повторнородящих женщин не более 15 минут.
При прохождении плода по родовым путям матери изменяется форма его головки – хрящевые швы черепа накладываются друг на друга и голова плода подстраивается под формы и изгибы родового канала. Обычно первой рождается головка ребенка, малыш при этом расположен лицом к анусу матери. Плавно ребенок делает поворот, после чего рождаются плечики и само тело. После рождения ребенка целиком изливаются задние околоплодные воды, и наступает третий родовой период.
Третий этап родов: рождение последа
После того как малыш покинул полость матки матери происходит ее резкое сокращение. Через пару минут у женщины вновь начинаются безболезненные схватки, во время которых рождается плацента вместе с плодными оболочками, больше этот орган не нужен в материнском организме. В норме объем потерянной крови после рождения последа составляет не более 250 мл. На этом этапе роды заканчиваются, и начинается новая жизнь вместе с ребенком.
КЛАССИЧЕСКОЕ РУЧНОЕ ПОСОБИЕ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ ПЛОДА
Классическое ручное пособие при тазовом предлежании плодазаключается в выведении ручек и головки во втором периоде родов.
Показанием к
ручному пособию является задержка рождения ручек и головки, которая
находится в полости малого таза. Если после рождения туловища до нижних
углов лопатки не произошло рождение ребенка, в течении 2-3 мин, то
приступают к ручному пособию.
Методика. Сначала
освобождают ручки, а затем головку плода. Ручки начинают освобождать
после рождения туловища плода до угла лопатки обращенной кзади. Первой
освобождают ручку, обращенную кзади (к промежности), так как только в
этом отделе родовых путей акушер может ввести руку и достичь локтевого
сгиба ручки плода (рис. 12.11).
• Каждая ручка плода выводится одноименной рукой акушера — правая ручка — правой, левая ручка — левой.
• Первой всегда освобождается ручка, обращенная кзади.
•
Для освобождения обращенной кпереди ручки туловище плода поворачивают
так, чтобы вторая ручка находилась со стороны промежности.
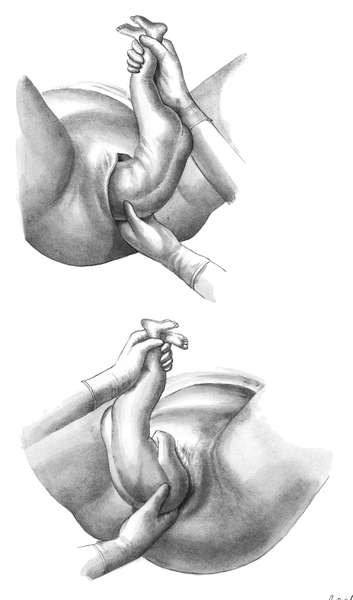 Рис.
Рис.
12.11. Ручное пособие при тазовом предлежании.А — освобождение нижней
левой ручки. Туловище плода отведено к противоположному паху матери; Б —
Освобождение второй (правой) ручки после поворота туловища на 180°
Освобождение
ручек проводят при расположении туловища плода в прямом размере. При
первой позиции левой рукой (см. рис. 12.11) берут за голеностопные
суставы ножек и туловище плода размещают параллельно правому паховому
сгибу матери. Правой рукой входят со стороны промежности в родовые пути и
доходят до локтевого сгиба ручки плода. Умывательным движением (перед
личиком) извлекают ручку. При этом следует избегать сильного давления на
плечевую кость и предплечье из-за опасности их повреждения. Ручка,
обращенная кпереди, иногда рождается сама. Если этого не происходит, то
плод следует повернуть на 180°так, чтобы оставшаяся ручка
была бы обращена к промежности
Для этого двумя руками обхватывают
грудку плода (большие пальцы расположены на спинке) и осторожно
поворачивают плод так, чтобы спинка прошла под лоном. С целью облегчения
такого сложного движения плод следует слегка подтолкнуть вверх, внутрь
матки
Для освобождения второй ручки туловищу плода вновь придается
положение, параллельное паховому сгибу матери, и ручка извлекается за
локтевой сгиб перед личиком плода (умывательное движение).
Рождение последа
Когда описывают 3 этапа родов, этому последнему периоду уделяют минимум внимания. Но он чрезвычайно важен для здоровья женщины. Необходимо, чтобы «детское место» отделилось вовремя и полностью. Третий этап начинается с довольно слабых (по сравнению со всем, что уже пережито роженицей) схваток. В норме их будет совсем немного, нужно еще потужиться и помочь матке изгнать плаценту. Если послед не отделяется самостоятельно, врачи прибегают к хирургическому вмешательству. Матка должна очиститься. В противном случае возникает воспалительный процесс, длительное кровотечение. Последний этап завершается, молодую мать с ребенком на время оставляют под наблюдением. Затем отправляют в палату.
Боль во время родов
Чтобы узнать, как проходят роды, многие женщины обращаются к разным источникам, изучая роды в картинках и читая разнообразную информацию. И большинство беременных женщин в первую очередь интересует вопрос о том, возможны ли роды без боли.
Сегодня предлагается много методов, которые могут значительно облегчить болевые ощущения в процессе родовой деятельности. Но все же каждая женщина должна знать о том, что медикаментозные методы обезболивания родов имеют много негативных побочных явлений, поэтому они применяются исключительно по медицинским показателям.
Облегчению боли во время родов способствует активное выделение гормонов эндорфинов, происходящее во время родов. Они помогают расслабиться, уменьшают боль и обеспечивают состояние эмоционального подъема. Но для того, чтобы выработка эндорфинов происходила активно, женщина должна оставаться спокойной и сосредоточенной, постараться как можно меньше нервничать.
Если будущая мама изнемогает от страха, то ее мышцы постоянно пребывают в напряженном состоянии. Соответственно, напряжение значительно усиливает болевые ощущения. Поэтому специалисты рекомендуют еще до родов учиться расслаблять сознание и мышцы. Чтоб не нервничать в родах, необходимо разрешить все вопросы, связанные с рождением ребенка, заранее и обрести уверенность в успехе предстоящего процесса. Существуют некоторые методики дыхания, самовнушения, которые помогают контролировать ощущения во время родов. О них рассказывают на специальных курсах для беременных.
Для снятия болевых ощущения при первых схватках рекомендуется погрузиться в теплую ванну. Это можно сделать еще дома, а в родильном доме можно принять душ.
Современные врачи рекомендуют женщинам самостоятельно выбирать ту позу, в которой ей будет комфортнее всего переносить схватки и роды. Если поза выбрана правильно, то боль будет намного менее ощутимой. Но каждая женщина должна выбирать позу индивидуально: в процессе схваток можно ходить, сидеть на корточках, нагибаться.
Второй этап – появление на свет
Когда рассматриваются периоды родов и их продолжительность, будущих мам удивляет, что собственно сам этап рождения ребенка такой короткий в сравнении с предыдущим, подготовительным. Действительно, теперь шейка матки полностью раскрыта (примерно на 10-12 см) и готова к появлению малыша на свет. Этот этап может занять от 15 минут до нескольких часов в зависимости от физиологических особенностей и подготовленности женщины. Изгнание плода – это тяжелая и болезненная работа, но не слишком долгая. Помните, что вашему ребенку приходится еще хуже, но он не в силах это прекратить или приблизить свое появление на свет. Самое главное, выполняйте рекомендации врачей. Будут периоды, когда нужно будет тужиться долго и очень усердно, а также перерывы. Но финал совсем рядом, и приблизить его можете только вы сами, таковы физиологические роды. Периоды родов, сменяя друг друга, привели вас к моменту, когда головка малыша достигает входа во влагалище. Теперь вас попросят прекратить тужиться, чтобы не было разрывов. На этом работа матери практически закончена, хотя впереди еще третий период.
Партнерские роды
Первые роды, как правило, проходят крайне волнительно для всех членов семьи. Психологический комфорт женщины в таком случае может быть достигнут с помощью родов, происходящих с мужем. Партнерские роды нашли широкое распространение по всему миру. Они оправданы в своей эффективности и рекомендованы ВОЗ. Присутствие на родах мужа помогает жене справиться со страхом и минимизировать эмоциональный стресс. Во многих роддомах данная услуга предоставляется бесплатно и доступна для любой беременной женщины, наблюдающейся в женской консультации.
Мужчине желательно заранее морально подготовиться к тому, как проходят роды, а также получить медицинский допуск к присутствию на родах после сдачи анализов и прохождения обследований.
Прелиминарный период (предвестники родов)
У большинства женщин (но не у всех) на этом периоде родов выходит из влагалища слизистая пробка. Это небольшой комок слизи, как правило, прозрачного или светло-розового цвета. Она является «предвестником» того, что малыш уже хочет покинуть материнский живот.
Начинаются нерегулярные легкие схватки. Их продолжительность не более 7 секунд при интервале 20-40 минут. Шейка матки приоткрывается и разглаживается. Не исключены и тупые боли внизу живота.
Ориентировочно через 2 часа шейка матки полностью готова к непосредственно родовому процессу. Она не выступает во влагалище, стала просто круглым отверстием в матке. При хорошем самочувствии, отсутствии кровотечения и подтекания околоплодных вод, роженица может находиться дома.
Как только интервал между схватками сокращается до 10 минут, необходимо ехать в роддом.
Регуляция маточных сокращений и раскрытие шейки матки осуществляется большим количеством гормонов.
Перечислим некоторые из них:
Окситоцин: производится в гипоталамусе, вызывает сокращение мускулатуры матки, повышает ее возбудимость. Этот гормон также стимулирует выработку молока во время лактации. Влияет на механизм памяти. Во время родов этот гормон помогает женщине легче перенести боль, а после них-полностью забыть о нем. Он важен также для формирования привязанности матери к ребенку. Всеми этими свойствами обладает эндогенный окситоцин (то есть тот гормон, который вырабатывается в организме женщины, что рожает). Синтетический гормон, то есть медикамент, вводимый извне, только стимулирует сократительную активность мышц матки.
Простагландины и питуитрин: усиливают сократительную активность матки.
Эстрогены: в родах повышают тонус матки и ее чувствительность к веществам, усиливающим сократительную деятельность.Катехоламины (адреналин, норадреналин): являются стрессовыми гормонами. Они стимулируют работу поперечнополосатых мышц и замедляют сократительную активность гладких мышц матки. То есть, они являются антагонистами окситоцина и замедляют течение родов. Потому, чем меньше страха и волнения во время родов вы будете переживать при схватках, тем легче будет течение родов.
Другими словами, матка будет хорошо сокращаться, и роды будут проходить хорошо при условии достаточного уровня гормонов, которые стимулируют ее сокращение, и низкого уровня стрессовых гормонов. Этого можно достичь в комфортных для роженицы условиях и используя средства, которые уменьшают болевые ощущения.
О чем говорится в словах «комфортные условия»? Это такие условия, при которых роженице хорошо и не страшно. Теперь в родильных отделениях нашей страны родильные залы обустраивают как семейные, где женщина находится от момента родов и до выписки. В них создают максимально приближенную к домашним условиям обстановку: мебель, кровать, гардины на окнах или жалюзи, кроватка для ребенка и т.д. В такой палате тепло и уютно
И что не менее важно, на родах разрешают присутствие близкого женщине человека (партнерские роды). Это может быть ее мама, муж, близкая подруга
То есть и человек, которому женщина безгранично доверяет и может в ее присутствии вести себя свободно и естественно. Такая психологическая поддержка также является хорошим средством уменьшения болевых ощущений.
Боль в родах – явление психофизиологическое. И для его уменьшения совсем необязательно прибегать к медикаментозному обезболиванию.
Как уже отмечалось, даже небольшая тревога повышает уровень стрессовых гормонов в крови и таким образом может тормозить раскрытие шейки матки и снижать эффективность схваток. У акушеров есть выражение: «Напряженная женщина – напряженная шейка». Поэтому расслабление женщины в свою очередь позволяет легко раскрыться шейке. Теперь понятно, почему присутствие близкого женщине человека на родах способствует нормальному течению родов.
Физиологическими причинами боли во время схваток является: раскрытие шейки матки, сдавливание нервных окончаний, натяжение маточных связок. Существуют специальные приемы, позволяющие уменьшить боль во время схваток (дыхательные упражнения, массаж, позы, релаксация, прием душа или ванны).

В первом периоде главное стараться расслабиться и отдыхать в промежутках между схватками. Ощущения постепенно усиливаются и через некоторое время при очередной схватке появляется желание замереть и переждать ее. В этот момент происходит раскрытие шейки матки. Чтобы уменьшить болевой синдром, вызванный вышеперечисленными причинами, рекомендуют найти для себя удобную позу. Сегодня специалисты единодушны в убеждении, что поза роженицы «лежа на спине» в первом периоде родов нежелательна, потому что может вызвать головокружение, обмороки или дурноту у женщины. Поза «лежа на спине» – это также уменьшение кровоснабжения матки, а это ухудшает состояние плода. Поэтому на сегодняшний день эту позу в родах не рекомендуют.
Течение беременности при предлежании плаценты
Наиболее часто маточное кровотечение при предлежании плаценты возникает во второй половине беременности, что связано с преждевременной отслойкой предлежащей плаценты в результате дистракции мышечных волокон в области нижнего сегмента матки при ее сокращениях. Кровотечение может остановиться вследствие тромбоза сосудов и прекращения отслойки плаценты. Характерны повторные маточные кровотечения. Время появления кровотечения и его характер в известной мере соответствуют виду предлежания плаценты, чем раньше на протяжении беременности появляются кровянистые выделения из матки и чем более упорный характер они носят, тем больше данных за полное предлежание плаценты. Кровотечения возникают без видимой причины, нередко ночью, болевой синдром отсутствует. Интенсивность кровотечения может быть различной — от скудных мажущихся выделений до профузного кровотечения.
У женщин с предлежанием плаценты часто наблюдаются тазовые предлежания, косые и поперечные положения плода, роды нередко начинаются преждевременно. Маточное кровотечение возникает уже в I периоде родов (как правило, с началом родовой деятельности). При частичном предлежании плаценты кровотечение может прекратиться после излития околоплодных вод и прижатия головки плода ко входу в малый таз. При полном предлежании плаценты кровотечение усиливается по мере раскрытия шейки матки и может принять угрожающий для жизни ребенка и роженицы характер. В III периоде родов возможно маточное кровотечение, связанное с нарушением отслойки плаценты, разрывом шейки матки. В послеродовом периоде часто развиваются осложнения, обусловленные постгеморрагической анемией и оперативными вмешательствами, создающими опасность септических послеродовых заболеваний.
Диагноз устанавливают на основании данных анамнеза и результатов обследования беременной и роженицы. Раньше главным симптомом, заставляющим врача заподозрить предлежание плаценты, являлось маточное кровотечение во второй половине беременности. В настоящее время наиболее объективным и безопасным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ), которое позволяет установить сам факт предлежания плаценты и вариант предлежания (полное, неполное), определить размеры, структуру и площадь плаценты, оценить степень отслойки, а также получить точное представление о миграции плаценты. О характере локализации плаценты во II и III триместрах беременности (до 27 недель) судят по соотношению расстояния от края плаценты до области внутреннего зева, с величиной диаметра (БПР) головы плода.
При незначительных кровянистых выделениях во время беременности показано консервативное лечение, включающее постельный режим, назначение спазмолитиков и тщательное наблюдение.
При выявлении неправильного расположения плаценты следует проводить динамическое исследование для контроля за ее «миграцией». Для этих целей целесообразно выполнение как минимум трехкратного эхографического контроля на протяжении беременности в 16, 24-26 и в 34-36 недель.
При полном предлежании плаценты кровотечение обычно впервые начинается на 28-31-ой недели беременности или в начале периода раскрытия; при боковом предлежании за 3-4 недели до родов или в начале родов. Женщину, у которой выявлено предлежание плаценты, госпитализируют, и она должна находиться в стационаре до конца беременности, так как в любой момент может начаться кровотечение. В том случае если беременность удалось доносить до 37-38 нед и сохраняется предлежание плаценты, в зависимости от сложившейся ситуации в индивидуальном порядке выбирают оптимальный способ родоразрешения.
Средняя продолжительность родов
Существует большое количество версий относительно факторов, влияющих на роды. Основным предположением является то, что на скорость деторождения оказывает влияние генетическая предрасположенность и физиология матери. Доказанным фактом является сокращение времени деторождения при появлении каждого последующего малыша.
Первые роды обычно длятся около 12 часов. Нормальным считается, если первородящая рожает в течение 18 часов. Повторные и последующие нормальные роды в среднем имеют продолжительность до 8 часов, но могут продлиться до 14 часов.
ИНТЕРЕСНО: как правильно себя вести при схватках?
Иногда процесс рождения малыша происходит быстрее или медленнее, чем установленные нормы. При ускоренном деторождении говорят о быстрых и стремительных родах. Если они затягиваются, называются затяжными. Классификация патологических родов в зависимости от временных показателей для первородящих и женщин, которые рожают повторно, представлена в таблице.
| Вид родов | Продолжительность, часов | |
| У первородящих | При вторых и последующих родах | |
| Быстрые | 6 | 4 |
| Стремительные | менее 6 | менее 4 |
| Затяжные | более 18 | более 14 часов |

В акушерстве замечена закономерность, связанная с временным промежутком между рождением детей. Если разница в возрасте детей менее 4 лет, деторождение проходит легче и быстрее. В том случае, когда между детьми разница более 10 лет, рождение младшего может происходить в таких же временных рамках или дольше. В таблице приведены сравнительные данные длительности периодов родов.
| Период | Средняя длительность | |
| Первые роды | Последующие роды | |
| Первый | 8 – 11 часов | 6 – 7 часов |
| Второй | 1 – 2 часа | около 60 минут |
| Третий | 10 – 15 минут | 20 – 30 минут |
Латентная фаза (фаза отдыха)
Латентная фаза, или фаза отдыха, второго периода характеризуется затишьем родовой деятельности, небольшим отдыхом для вас, паузой после интенсивных переживаний переходной фазы и возбуждением от неминуемого появления на свет вашего малыша. Схватки могут быть слабы и отделены одна от другой 10—20 минутами, опущение плода может быть медленным или временно остановиться, а позывов к потугам может не быть или они удовлетворяются небольшими усилиями. Фаза отдыха связана с тем, что головка ребенка проскользнула сквозь шейку матки, в результате матка, туго сжимавшая плод, слегка расслабляется. Требуется время, чтобы она сжалась вокруг оставшейся в ней части. После этого сильные схватки возобновляются, и позывы к потугам становятся непреодолимыми. Это временное затишье нормально и оказывается благоприятной возможностью отдохнуть и восстановить силы после переходной фазы; причин для беспокойства нет.
Если в начале второго периода ребенок оказался на очень низкой станции или опущение происходит очень быстро, фаза отдыха может оказаться слишком короткой, и вы перейдете к активной фазе, как только шейка матки полностью раскроется. Если латентная фаза длится более 15—20 минут, врач может попросить вас принять положение, в котором помогает сила тяжести, чтобы облегчить поворот, опущение и ускорить позывы к потугам.
Классификация новорожденных
С точки зрения перинатологии целесообразно классифицировать новорожденных в зависимости от массы тела при рождении:
— новорожденные, родившиеся с массой тела до 2500 г, считаются плодами с низкой массой при рождении;
— до 1500 г — с очень низкой массой тела;
— до 1000 г — с экстремально низкой массой тела при рождении.
Мы попытались представить подробную информацию о том, какая существует классификация родов и новорожденных. Материнство считается одним из наиболее сильных и эмоциональных опытов в жизни женщины. Положительные эмоции от появлением ребенка перекрывают все болевые ощущения и помогают очень быстро забыть о пережитом.
Предвестники и ложные схватки
Ближе к родам женщина начинает внимательнее прислушиваться к себе. Та дата, которую ставят акушеры в поликлинике, является лишь приблизительной. Ваш малыш может появиться на свет как раньше, так и позже. Организм сам подскажет, когда нужно начинать собираться в роддом. Примерно за 1-2 недели до родов живот опустится, и станет легче дышать. Зато сидеть, не наклонившись назад, станет сложно. Ребенок опускается к родовым путям, теперь основное давление приходится на мочевой пузырь и кишечник. Поэтому позывы в туалет станут весьма частыми. Обычно появляются боли в пояснице и ощущение тяжести, дискомфорта внизу живота. Теперь к родам начинают готовиться мышцы и связки.
В этот период отходит слизистая пробка, она напоминает сырой яичный белок. Самое время узнать, что собой представляют периоды родов, потому как до их начала осталось от несколько недель до нескольких часов. Самый явный признак того, что ваш малыш скоро родится, — это ложные схватки. Они являются тренировочными, подготавливают матку к сложной работе. Их основное отличие – это нерегулярность. Кроме того, при ложных схватках легко заснуть, они проходят, если немного походить или заняться каким-то делом (приготовить вещи для ребенка, почитать книгу).
Многие женщины отмечают, что в этот период они чувствовали необычайный прилив сил. Хотелось навести идеальный порядок, переклеить обои и переделать еще много вещей. Все мы индивидуальны: кто-то испытал все эти предвестники, а у кого-то роды начались совершенно внезапно, поэтому слушайте себя, свое тело и ощущения.