Как происходит оплодотворение яйцеклетки
Содержание:
- Созревание фолликула
- Созревание фолликула и овуляция
- Что такое овариальный резерв яичников?
- Ведущие специалисты по лечению бесплодия в Южном Федеральном Округе
- Несколько способов применения калькулятора зачатия
- Что делать после ЭКО?
- Поддержка лютеиновой фазы при ЭКО
- Гаметогенез
- Оплодотворение
- Дробление
- Обследования перед ЭКО
- Фолликулы в яичниках
- Протоколы ЭКО
- Как размер фолликула влияет на качество яйцеклетки и оплодотворение?
- В заключение
Созревание фолликула
Яичниковый фолликул — островок клеток, окружающих яйцеклетку. Так называемые примордиальные фолликулы мигрируют в ткани яичников ещё на этапе эмбриогенеза. Общее число примордиальных фолликулов в тканях яичников к моменту рождения ребёнка достигает 1-2 миллиона. Большая часть этих микроскопических зачатков яйцеклеток рассасывается, на момент начала полового созревания их остаётся 300 тысяч.
У женщин детородного возраста каждый менструальный цикл под влиянием фолликулостимулирующего гормона начинают созревать около десяти фолликулов. К началу выхода зрелой яйцеклетки (овуляции) формируется доминантный фолликул. Он постепенно увеличивается в размерах, при этом в тканях яичников образуется небольшая полость, заполненная жидкостью.
К моменту овуляции диаметр этой полости, которая называется граафов пузырёк, достигает 2 см. Чуть меньше в диаметре вторичные фолликулы. Яйцеклетка «плавает» в жидкости, содержащейся в граафовом пузырьке.
В процессе созревания фолликулов клетки, окружающие яйцеклетку, продуцируют эстрогены – женские половые гормоны. В среднем созревание фолликула продолжается в течение 2 недель. За день до овуляции уровень эстрогенов резко возрастает, что вызывает выброс лютенизирующего гормона. Доминантный фолликул при овуляции разрывается, из него выходит готовая к оплодотворению яйцеклетка. Оставшиеся фолликулы рассасываются.
Созревание фолликула и овуляция
В первую фазу цикла первичный фолликул растет, внутри образуется полость, наполненная жидкостью. В фолликуле образуется холмик, обращенный внутрь. Он называется яйценосным бугорком. В нем и находится яйцеклетка. Размер зрелого фолликула составляет около 18 мм в диаметре. В результате созревания и вскрытия фолликула яйцеклетка освобождается. Этот процесс называется овуляцией. После выхода из фолликула яйцеклетка живет не более 24 часов.
Освободившаяся яйцеклетка попадает в брюшную полость, где захватывается ворсинками маточной трубы. Яйцеклетка не обладает способностью к движению и передвигается по трубе благодаря перистальтике (ритмичному сокращению) стенок трубы и току жидкости. В трубе происходит встреча яйцеклетки со сперматозоидом и ее оплодотворение.
Что такое овариальный резерв яичников?
Если Вы когда-нибудь были на приеме у врача репродуктолога, то наверняка слышали это словосочетание, в оптимистичной интонации: «ну, резерв яичников у Вас вполне перспективный» или же с негативным оттенком: «низковат резерв яичников»…
Овариальный резерв или функциональный резерв яичников — так можно назвать предполагаемое количество яйцеклеток в яичниках женщины, которые могут в перспективе дать беременность.
Этот потенциал закладывается в яичниках девочки еще в утробе матери, после ее рождения в яичниках остается около 400 000 клеток. В дальнейшем же нас ждет печальная участь, в отличие от мужского репродуктивного резерва, который периодически обновляется всю жизнь, наш, женский запас в течение жизни только тратится, без возможности восстановления. Ежемесячно мы теряем не менее 20 клеток, независимо от образа жизни, наличия или отсутствия беременностей, приема контрацептивов и проч.
Таким образом, с возрастом в норме у всех женщин снижается количество клеток, способных дать беременность.

Кроме того, в течение жизни яичники подвергаются негативному воздействию множества факторов, которые снижают качество этих клеток (воспалительные реакции, новообразования, воздействие различных токсичных веществ и проч.). Оперативные вмешательства на яичниках (удаление кист яичников, резекция яичников и т. п.) может преждевременно уменьшить фолликулярный резерв до 0 у молодых женщин.
Ведущие специалисты по лечению бесплодия в Южном Федеральном Округе
Ермолаев Олег Юрьевич
Кандидат медицинских наук
Гинеколог-эндокринолог, физиотерапевт-курортолог, врач ультразвуковой диагностики Опытный специалист по выявлению причин бесплодия и лечению бесплодия с более чем 25-летним стажемСпособен видеть взаимосвязи, которые ускользают от остальных
Щепкин Пётр Сергеевич
Опытный врач гинеколог, специалист по диагностике и лечению бесплодия и невынашивания беременностиВрач ультразвуковой диагностикиК нему обращаются уставшие от длительного обследования и неэффективного лечения семейные пары
Ермолаева Эльвира Кадировна
Врач акушер-гинеколог, физиотерапевт-курортолог, врач ультразвуковой диагностикиВедущий специалист по невынашиванию беременности и ведению сложной беременностиК ней обращаются уставшие от ожидания, желающие забеременеть и благополучно выносить беременность девушки и женщины
 |
МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее… |
Мы работаем без выходных и праздничных дней:
понедельник — пятница с 8.00 до 20.00,
суббота — воскресенье с 8.00 до 17.00.
Диагностика причин бесплодия и лечение бесплодия в Пятигорске по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков).
Задать ВОПРОС ОНЛАЙН врачу гинекологу в Пятигорске можно по адресу info@kurortklinika.ru.
ЗАПИСЬ ОНЛАЙН на прием к опытному гинекологу в Пятигорске здесь.
С взаимным уважением к вероисповеданию и различным привычкам наших пациенток мы достигаем высокой эффективности и комфортности лечения.
Мы в ПОЛНОМ вашем распоряжении при возникновении любых сомнений или пожеланий.
Лечение женского бесплодия первичного и вторичного, дисгормонального и смешанного генеза является восстребованным направлением деятельности Курортной клиники женского здоровья.
- О Клинике
- Коллектив Клиники
- Почему нас выбирают?
- Отзывы о лечении бесплодия в нашей Клинике
Обследование и, при необходимости, лечение мужчин осуществляет уролог-андролог Курортной клиники мужского здоровья.
Несколько способов применения калькулятора зачатия
Калькулятор зачатия — это несложная программа, которая пригодится всем без исключения женщинам: совсем молодым девушкам с пока не установившемся менструальным циклом, тем кто планирует или наоборот хочет избежать наступления беременности, а также будущим мамам. Рассмотрим подробнее ситуации, в которых как нельзя кстати калькулятор зачатия рассчитать.
Наблюдение за менструальным циклом. Гинекологи не устают повторять о том, что каждая женщина должна вести календарь и безошибочно в нем отмечать даты менструации. Во-первых, это нужно для того, чтобы вовремя заметить какие-либо отклонения в репродуктивном здоровье (сокращение или наоборот удлинение цикла ни о чем хорошем не говорит). Во-вторых, вовремя понять, что возможно наступила беременность
Это важно и для тех, кто жаждет стать родителями и для их «противоположностей»
Калькулятор зачатия ребенка помогает вычислить овуляцию, если ввести правильную среднюю продолжительность своего цикла и первый день последней менструации. Кроме овуляции программка подсказывает какие дни также являются потенциально благоприятными для наступления зачатия. Именно тогда нужно особенно «постараться». Тем же, кто пока не хочет иметь детей, в отмеченные оранжевым и зелеными цветами дни лучше обойтись без половых контактов. Хотя, совсем не факт, что это поможет избежать беременности. Календарный метод предохранения от беременности уже давно назван низко эффективным. Так что, лучше использовать калькулятор зачатия онлайн в менее ответственных, если можно так выразиться, целях и совместно с другими средствами.
Более достоверно можно определить овуляцию, используя сразу 2 способа: к примеру, календарный метод и измерение базальной температуры. А еще проще и надежнее — тесты на овуляцию. В дни, которые наш калькулятор зачатия ребенка выделил зеленым и оранжевыми цветами следует сделать тесты. Но прежде внимательно ознакомьтесь с инструкцией. Она схожа с привычными тестами на беременность, но все же есть некоторая разница. Как, к примеру, тесты на овуляцию в наиболее вероятное для зачатия время, лучше делать 2 раза в сутки — утром и вечером, чтобы не упустить нужный момент.
Еще калькулятор дней зачатия сослужит хорошую службу для будущих мам, которые хотят узнать наиболее точную дату родов. Беременность длится порядка 280 дней. Так что, можно смело прибавлять ко дню, выделенному оранжевым цветом, 280 и получите приблизительную дату родов. Почему приблизительную? Дело в том, что продолжительность вынашивания ребенка зависит от множества факторов. Например, женщина может родить раньше срока из-за особенностей шейки матки, или околоплодные воды могут отойти преждевременно. Также врачи могут по медицинским показаниям вызвать роды немного раньше. Ситуации разные бывают.
Зная день зачатия, можно поставить себе и точный срок беременности. Он будет приблизительно на 2 недели меньшим, чем поставят врачи. Дело в том, что гинекологи высчитывают акушерский срок беременности, а для этого калькулятор зачатия онлайн не нужен. Необходимо только лишь знать первый день последней менструации, он и становится первым днем акушерского срока беременности. Но иногда нужно довольно точно знать срок беременности, например, когда врач начинает подозревать переношенную беременность, или если на раннем сроке матка слишком большая по размеру или наоборот маленькая. В общем, чтобы выявить возможную патологию, нужно знать приблизительный день зачатия. Но кто за этим следит? Вот и остается только калькулятор зачатия рассчитать.
Что делать после ЭКО?
Перенос эмбрионов в матку при ЭКО завершает эту процедуру, но для будущей матери начинается 9-месячный период вынашивания ребенка. Многие женщины опасаются, что после экстракорпорального оплодотворения необходимо в корне изменить свой образ жизни, отказаться от любой физической активности, обеспечить себе полный покой. Это не так – хотя некоторые аспекты действительно придется скорректировать, но какого-либо кардинального влияния данная процедура на повседневную деятельность не оказывает.
Женщинам, прошедшим процедуру экстракорпорального оплодотворения, нужно соблюдать следующие рекомендации:
Избегать стресса
После ЭКО важно максимально оградить себя от эмоциональных нагрузок. Сильный стресс может повысить тонус матки, из-за чего увеличивается риск отторжения эмбриона
Для устранения нервозности можно принимать успокаивающие препараты (глицин, валериану), также необходимо регулярно посещать гинеколога, чтобы отслеживать состояние беременности. Если профессиональная деятельность связана с высокой стрессовой нагрузкой, стоит скорректировать ее (например, перевестись в другой отдел) или взять декретный отпуск.
Исключить тяжелые физические нагрузки. Заниматься спортом в период лечения ЭКО и после этой процедуры можно, но с ограничениями. Противопоказаны подъем тяжестей, интенсивные тренировки в спортзале, нежелательна езда на велосипеде. Допускается легкий бег, ходьба, плавание. В то же время нужно поддерживать хотя бы минимальную физическую активность, чтобы обеспечить нормальный кровоток в органах малого таза – это повысит шанс на успешную имплантацию и развитие эмбриона.
Исключить перегрев и переохлаждение. Будущей матери противопоказан прием горячих ванн, поход в бани и сауны. Для соблюдения личной гигиены допускается теплый или горячий душ. Также необходимо защитить себя от переохлаждения в холодный сезон, исключить купание в проруби, в прохладных водоемах и бассейнах.
Скорректировать рацион. Важное значение для успешного наступления беременности после ЭКО имеет питание. Рацион необходимо изменить так, чтобы он не провоцировал расстройство пищеварения – в частности, исключить острые, жареные и копченые блюда, ограничить употребление бобовых, мяса и других продуктов, содержащих белки, есть побольше свежих овощей и фруктов с высоким содержанием клетчатки, кисломолочной продукции. При возникновении запоров, боли в животе, метеоризма стоит проконсультироваться с диетологом.
Ограничить сексуальную активность. В течение первого месяца после пересадки эмбрионов будущей матери необходимо полностью отказаться от половой жизни. Это поможет исключить нагрузки на органы репродуктивной системы и позволит зародышу лучше прижиться в матке. Однако, после этого сексуальная активность допускается с теми же ограничениями, что и при обычной беременности.
После прохождения ЭКО женщине необходимо регулярно посещать гинеколога для обследований и проведения поддерживающей гормональной терапии. При появлении таких симптомов, как кровотечение, боли в животе, тошноты, рвоты, нужно срочно обратиться в клинику.
Поддержка лютеиновой фазы при ЭКО
В естественном цикле менструации после овуляции вместо фолликула формируется временная железа (желтое тело). Она продуцирует небольшое количество гормонов (прогестерона и эстрогена), которые подготавливают организм женщины к вероятной беременности.

При ЭКО желтое тело продуцирует меньшее количество прогестерона в сравнении с «естественным» аналогом. Из-за этого изменения в организме женщины могут быть недостаточными для успешного наступления беременности. Поэтому сразу после пункции будущей матери назначаются дополнительные инъекции прогестерона, эстрогена или хорионического гонадотропина. Гормональная поддержка женщины осуществляется в течение всего первого триместра и направлена на поддержание нормального развития эмбриона после ЭКО.

Гаметогенез
Это процесс образования и формирования половых клеток. Различают процесс формирования яйцеклеток – оогенез и процесс формирования сперматозоидов – сперматогенез.
У млекопитающих первоначальные половые клетки выделяются среди соматических очень рано на эмбриональной стадии развития и имеют диплоидный набор хромосом. Они мигрируют к месту закладки половой железы. В яичниках развиваются женские половые клетки, в семенниках – мужские. Они проходят ряд последовательных стадий: размножения, созревания и формирования.
Стадия размножения
Путем митоза делятся первичные половые клетки, которые попали в половые железы. Образуется большое количество оогоний в яичниках и сперматогоний в семенниках. Имеют диплоидный набор хромосом.
Оогонии перестают делиться еще в эмбриональном периоде самки. Потом большинство из них дегенерирует.
Сперматогонии расположены в семенном канальце под соединительнотканной оболочкой.
Стадия роста
Клетки прекращают деление и растут. Они называются ооцитами и сперматоцитами первого порядка. Клетки в этот период накапливают большое количество веществ, увеличивают количество цитоплазмы, размеры ядра.
Сперматоциты I порядка расположены ближе к просвету семенника.
Стадия созревания
В этой стадии происходят два последовательных деления мейоза. Диплоидные клетки становятся гаплоидными.
После первого деления мейоза получаются один ооцит и одно полярное тельце (полоцит). К ооциту второго порядка отходит почти вся цитоплазма. После второго деления из полярного тельца получаются оотиды, которые почти не имеют цитоплазмы и быстро гибнут. После второго деления из ооцита образуется яйцеклетка и второе полярное тельце. Полярное тельце быстро разрушается. Яйцеклетка имеет почти всю цитоплазму.
После первого деления мейоза образуются сперматоциты второго порядка. Все клетки имеют равномерно распределенную между ними цитоплазму. После второго деления получаются четыре сперматиды с равным количеством цитоплазмы.
Стадия формирования
На этой стадии в яйцеклетке происходит формирование части внешних оболочек и созревание.
В сперматогенезе происходит преобразование сперматид в сперматозоиды. Этот процесс называется спермиогенезом. При этом ядро уплотняется, хромосомы конденсируются, становятся инертными. Перемещаются органеллы. Аппарат Гольджи прижимается к ядру, уплотняется и превращается в вакуоль. Эта вакуоль содержит ферменты, способные растворять оболочку яйцеклеток, межклеточное вещество, и называется акросомой. Одна из центриолей приближается к ядру, вторая – к периферии. Из второй центриоли начинает расти жгутик. В виде спирального чехлика вокруг основания жгутика расположены митохондрии. Они поставляют энергию для движения. Остальные все органеллы и цитоплазма исчезают. Зрелый сперматозоид почти не имеет цитоплазмы. Расположены зрелые сперматозоиды в просвете семенных канальцев.
Оогенез и сперматогенез у цветочных растений
Оогенез происходит в процессе формирования семенного зачатка, при формировании зародышевого мешка.
Сперматогенез происходит в пыльцевом зерне.
Оплодотворение
Не останавливаясь подробно на механизмах оплодотворения, стоит сказать, что при естественном оплодотворении, при ЭКО или же ЭКО+ИКСИ возможно несколько вариантов. В норме через 16-20 часов после оплодотворения внутри бывшего ооцита образуются оформленные проядра (пронуклеусы) – мужское и женское, которые хорошо видны под микроскопом. В этот же период ооцит делится, выделяя маленькую клетку с половинным набором хромосом – полярное тело. Еще одно полярное тело выделяется в период созревания ооцита, еще до оплодотворения. Возможны варианты патологии.
1) Пронуклеусов не образуется вовсе. Такое может случиться, если сперматозоид не смог по каким-либо причинам запустить механизм активации ооцита. Обычно это происходит в случае, когда ооцит не был готов к оплодотворению.
2) Образуется один пронуклеус.
3) Образуется три и более пронуклеусов – эмбрион может развиваться и даже давать беременность, которая потом замирает. Такая ситуация может возникнуть, если в ооцит проникло 2 и более сперматозоида, либо если отделившееся полярное тело слилось с зиготой.
4) Клетка не жизнеспособна и дегенерирует (погибает).
Пригодны только эмбрионы, имеющие два пронуклеуса.
Дробление
Стадия дробления – стадия быстрых клеточных делений зиготы (оплодотворенного ооцита/яйцеклетки), характеризующаяся отсутствием фазы роста у получаемых после деления клеток (бластомеров)
Также важно помнить, что в эту фазу эмбрион для своей жизнедеятельности расходует РНК, накопленную ооцитом, при этом свой геном эмбриона пока молчит. В норме на 2-е сутки после оплодотворения образуется 2-4 клетки, а на 3 сутки 6-8 бластомеров
Важным критерием оценки качества эмбрионов на этой стадии является образование безъядерных фрагментов – мембранных пузырьков с цитоплазмой, отделяемых клеткой. В норме этот процесс происходит с малой частотой и фрагменты, отделившиеся от клетки, через несколько часов втягиваются обратно. У слабых эмбрионов целые клетки могут распадаться на такие фрагменты – уходить в апоптоз, т.е. гибнуть. В зависимости от количества таких фрагментов эмбриону присваивается буква – A, B, C или D.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
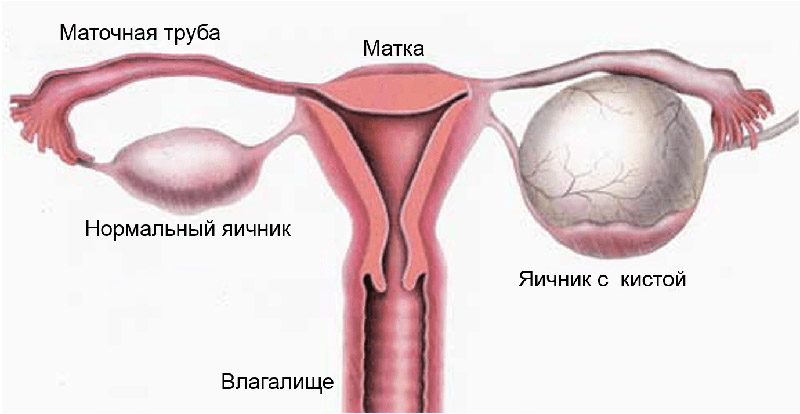
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
- Естественный (ЭКО в естественном цикле) – не включает прием гормональных стимуляторов яичников, яйцеклетка образуется в результате обычной овуляции;
- Короткий – в этом протоколе стимуляция яичников осуществляется с началом менструации, что сокращает время процедуры, но не позволяет управлять ростом фолликулов;
- Суперкороткий (Токийский) – заключается в минимальной стимуляции яичников для предотвращения осложнений, вызываемых гормональным дисбалансом, используется также при криоконсервации эмбрионов;
- Длинный – назначается до менструации и включает этапы управления работой гипофиза и яичников, стимуляции роста фолликулов и овуляции;
- Длинный с мягкой стимуляцией – включает несколько этапов стимуляции-торможения яичников для максимального созревания небольших яйцеклеток;
- Криопротокол – в нем для экстракорпорального оплодотворения используются замороженные половые клетки или эмбрионы.
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Как размер фолликула влияет на качество яйцеклетки и оплодотворение?
Очень интересное исследование провели McCulloh et al. (2020), тщательно измеряя каждый фолликул перед аспирацией и отделяя полученные яйцеклетки друг от друга. Затем эти ооциты оплодотворяли и контролировали развитие эмбрионов.
Считается, что более крупные фолликулы с большей вероятностью обеспечивают зрелые ооциты хорошего качества в сравнении с более мелкими фолликулами.
Вот краткие результаты этого исследования, относящиеся к соотношению размера фолликула и зрелости ооцитов:
Ооцит MI
Было получено 317 яйцеклеток от 22 доноров ооцитов в возрасте 24.5 года± 3.5 с диаметром фолликула:
- 255 были зрелыми (MII) (80,4%);
- 31 был глубоко незрелым (GV) (9,8%);
- 29 были незрелыми (MI) (9,1%).
Есть две стадии незрелости перед завершением созревания ооцита (GV – зародышевый пузырек и MI).
MII – это зрелые ооциты.
Эти 255 зрелых ооцита были оплодотворены методом ICSI:
Оплодотворены 228 (89,4%).
Ооциты GV
Ооцит GV
Размер фолликулов соответствовал разным яйцеклеткам. Каждую оплодотворенную яйцеклетку культивировали индивидуально, чтобы за ними можно было наблюдать во время культивирования эмбрионов.
Данные по среднему размеру фолликулов и зрелости яйцеклетки
- Незрелые (GV) ооциты были получены из диаметра фолликулов в среднем 12,5 мм.
- Незрелые (MI) ооциты были получены из диаметра фолликулов 15,3 мм.
- Зрелые (MII) ооциты получены из среднего диаметра 18,3 мм.
MII – зрелый ооцит
Пропорции этих ооцитов, исходя из диаметра фолликула:
- <12 мм: 100% GV;
- 12-14,6 мм: 48% GV, 29% MI и 23% MII;
- 14,7 – 21,8 мм: 5% MI, 95% MII.
Таким образом, чем больше размер фолликула, тем больше вероятность того, что ооцит внутри зрелый.
Оплодотворенные ооциты, происходящие из более крупных фолликулов (> 18,3 мм), с большей вероятностью развиваются в бластоцисты.
Выводы
Ооциты из фолликулов размером менее 12 мм с большей вероятностью будут GV (незрелые), а яйцеклетки из фолликулов размером > 17 мм с большей вероятностью будут MII (зрелыми).
В Reprolife мы понимаем важность точного диагноза. Мы используем научно обоснованный подход для создания индивидуального плана лечения, начиная с тщательной диагностической оценки каждого пациента
Эти тесты предоставляют важную информацию, которая поможет нам составить персонализированную и наиболее эффективную для Вас программу лечения.
В заключение
Экстракорпоральное оплодотворение, являясь эффективным методом борьбы с бесплодием, требует от обоих родителей максимальной ответственности. Перед процедурой семейные пары и одинокие женщины проходят предварительную консультацию с врачом, который информирует их о шансах на наступление беременности, возможных осложнениях, дает соответствующие рекомендации по подготовке к процедуре. Этот этап необходим в том числе по психологическим причинам – он дает будущим родителям возможность объективно оценить свою готовность к ЭКО.

Важное значение имеет также вопрос – где лучше делать ЭКО? Из-за высокой сложности этой технологии, а также строгого государственного регулирования в данной области такие услуги предоставляют только крупные медицинские центры, имеющие соответствующую лицензию. Однако, они различаются по уровню оснащения, подготовки персонала и другим параметрам, поэтому выбирать клинику для ЭКО необходимо тщательно
В медицинском центре «За Рождение» есть все необходимое для того, чтобы шансы на успешное наступление беременности были максимально высокими, а сама она протекла без осложнений. Чтобы узнать подробнее о наших услугах, звоните по телефону 8 (800) 555-39-66.


