Водяная мозоль: как быстро вылечить аптечными и народными средствами в домашних условиях
Содержание:
- Причины возникновения прыщей после бритья
- Можно ли прокалывать
- Причины возникновения водяной мозоли
- Можно ли вскрывать мозоль и в чем опасность процедуры
- Профилактика
- Кровавые мозоли
- Лазерная деструкция бородавок – выбор современных специалистов
- Лечение водяной мозоли
- Примеры лазеров для удаления волос в зоне бикини
- Хирургическое удаление бородавок
- Почему появляются атеромы за ушами?
- Что такое гипергидроз
- Разные виды диареи и их отличия
- Пузырь от ожога или волдырь от ожога – что у вас?
- Как вылечить межпальцевый грибок?
- Сроки заживления ран и последствия
- Профилактика мозолей и натоптышей
- Чем отличается мацерация от микоза?
- Причины появления водянистых мозолей
- Натоптыши: особенности и лечение
- Виды мозолей: сухие и мокрые
- Что делать, если мозоль нагноилась
- Что такое мацерация?
- Особенности лечения
- Как лечить водяную мозоль?
Причины возникновения прыщей после бритья
В погоне за идеально гладкими частями тела мМы часто сталкиваемся с неприятными последствиями бритья – покраснениями и высыпаниями. Происходит это потому, что бритва травмирует верхний слой эпителия, из-за чего сальные железы и поры теряют естественную защиту.
Дерматологи выделяют ряд наиболее частых причин, способствующих появлению сыпи после бритья:
· Тупая бритва. Даже самый дорогой станок, который после множества применений затупляется, может повредить кожу. Вместо того, чтобы сбривать волоски одним движением руки, приходится проводить по одному и тому же месту 3-4 раза. В результате такого воздействия кожа начинает зудеть, краснеть и воспаляться.
· Бритье против направления роста волос. Такой техникой можно добиться максимально эффективных результатов, однако именно оно увеличивает риск появления раздражения.
· Использование грязной бритвы. Каждый раз, когда мы бреемся, на лезвие попадают волоски, себум, микрочастицы кожи. Поэтому если не убрать этот «биологический мусор», то порез в следующий сеанс может обернуться инфицированием. Тоже самое касается и бритья грязной, не очищенной кожи.
· Удаление волос насухо. Если не использовать гели для бритья, которые улучшают скольжение бритвы и создают защитный слой, появление раздражения практически гарантировано.
· Пренебрежение средствами после бритья. Косметика после бритья разработана не только для того, чтобы от вас приятно пахло. Она снимает воспаление, зуд и успокаивает кожу.
· Гиперчувствительность к средствам для бритья. Кожа на лице и в интимной зоне отличается повышенной чувствительность. Поэтому может случиться так, что кожа будет сильно реагировать на конкретный вид геля.
· Сухость кожи. Если ваша кожа склонна к зуду и шелушению, то каждое движение станка будет приводить к раздражению и покраснению.
После неправильно проведенной процедуры бритья в обработанной зоне можно заметить:
— Зуд;
— Покраснение;
— Мелкие высыпания или их усиление;
— Нагноение отдельных прыщей;
— Общий дискомфорт.
Можно ли прокалывать
Маленький пузырь заживет и без прокалывания. А большая водяная мозоль, которая причиняет боль и дискомфорт, нуждается в проколе, чтобы она не лопнула в результате травмирования. В случае прокола заживление произойдет легче и аккуратнее, нежели при самопроизвольном разрыве.
Прокалывать пузырь можно самим в домашних условиях, соблюдая правила гигиены, но врачи, все же, советуют обратиться к ближайшему специалисту.
Как правильно проколоть
Чтобы избежать занесения инфекции и обеспечить быстрое заживление необходимо соблюдать ряд правил:
- Перед прокалыванием обработать поврежденную кожу и руки антисептическим раствором.
- Использовать стерильную иглу. Для дезинфекции можно подержать над огнем или поставить в спирт на несколько минут.
- Проколы производить по бокам мозоли, держа иглу параллельно коже.
- Если мозоль большая, проколоть в нескольких местах, для полного выхода жидкости.
- Мягкими движениями избавиться от жидкости внутри.
- Прокалывать лучше в первые сутки после образования волдыря.
- После прокола ни в коем случае не удалять покрывавшую кожу, по мере высыхания она сама отойдет.

Причины возникновения водяной мозоли
Наиболее частой причиной для натирания мозолей является тесная, неудобная, узкая, жесткая обувь, способствующая возникновению мозоли. Наиболее подверженные механическому воздействию кожные участки быстрее всего поражаются водянками.
То же самое касается и натирания кожи в результате ношения тесной одежды. Образованию мозолей активно способствует повышенная потливость или наличие отверстий на ткани, что позволяет коже свободно соприкасаться, например, с материалом обуви.
Часто водяная мозоль возникает во время физической работы. Что делать, если кожа чрезвычайно чувствительная? Ведь натереть ее может и черенок лопаты, и ручка молотка или кухонного ножа, и использование спортивного снаряжения. Необходимо сократить время работы с инструментом или оборудоватьего таким образом, чтобы защитить руки от натирания.
Можно ли вскрывать мозоль и в чем опасность процедуры
Чтобы понять, почему медики не рекомендуют прокалывать пузырь дома, нужно выяснить, какую функцию он выполняет.
- Под слоем отмершей кожи скапливается межклеточная жидкость, насыщенная лейкоцитами.
- Он надежно ограждает рану от проникновения инфекции, предупреждает воспалительный процесс и ускоряет регенерацию клеток.
- Если нарушить целостность пленки, внутрь могут попасть бактерии, провоцирующие нагноение.
При надавливании на крупный пузырь человека пронзает сильная боль. Стенки напрягаются и могут прорваться самостоятельно. Чтобы избежать этого, врачи советуют вскрывать волдырь в хирургическом кабинете. Там обеспечивается строжайшая стерильность, поэтому осложнения сводятся к минимуму.
Когда нет возможности посетить поликлинику, пострадавший может провести манипуляцию самостоятельно.
Профилактика
Моментально убрать мозоль у вас не получится. Придется как минимум несколько дней потерпеть
А вдруг в этот период у вас будет предстоять важное мероприятие? Именно поэтому нужно стараться всеми силами избегать мозолей. Сделать это можно следующим образом:
- Предотвращать потливость ног или рук. Для этих целей используются различные дезодоранты или обычный тальк.
- Не надевайте обувь, которая натерла вам мозоль до тех пор, пока она не заживет.
- Смажьте грубые швы или кожу в месте трения гигиенической помадой. Это поможет на некоторое время отстрочить появление мозоли.
- Носить удобную обувь.
- Не надевать новые босоножки, когда вам нужно целый день находиться на ногах.
- Закрытую обувь носить с носками.
Если вы не уверенны, как отреагируете на новую обувь, то лучше наклейте в возможные места трения обычный пластырь или специальные силиконовые накладки.
Кровавые мозоли
Кровавая мозоль на ноге – это не редкость. Хотя бы раз в жизни каждый сталкивался с этим неприятным явлением. Обычно кровавая мозоль натирается при ношении неудобной обуви. Данное образование может быть источником инфицирования организма. Ведь она появляется в том случае, где в натертом участке тела попался кровеносный сосуд. Этот вид мозоли походит на обычную мокрую. Однако вместо лимфатической жидкости пузырь наполняется кровью. Подобный кровавый пузырь может натереться не только на ногах, но и на ладонях при тяжелом и интенсивном физическом труде.
Отличие этих мозолей и в том, что они довольно длительное время не заживают, к тому же болят при прикосновении. Такую мозоль, также как и обычную мокрую, следует непременно вскрыть. Так как в жидкости, ее наполняющей, может развиваться болезнетворная инфекция и тогда начнется гнойный процесс.
Мозоль и тело возле нее нужно обязательно обработать антисептиком еще до вскрытия. Эффективнее всего протереть спиртом тело вокруг образования, ее же саму намазать йодом. И только после этого можно аккуратно проткнуть иголкой пузырек. Иглу следует также обработать спиртом или взять стерильную из одноразового шприца. Можно прокалить ее над огнем.
Втыкать иглу следует в горизонтальной плоскости, вдоль тела. Таким образом, верхушка пузырька будет целой, а содержимое уйдет вниз.
Не следует снимать кожицу, так как она будет прикрывать ранку от микробов. Так мозоль быстрее заживет.
Еще раз обмыть антисептиком мозоль следует сразу после вскрытия.
Если неграмотно обработать мозоль, она может инфицироваться и в тяжелом случае привести даже к ампутации ноги. Для того чтобы мозоль стала гнойной, необходимо не меньше 7 дней.
Категорически запрещено вскрывать уже гноящиеся мозоли. Это работа врачей!
При вскрытии кровавых мозолей следует тщательнейшим образом соблюдать стерильность. Так как если она напрямую сообщается с кровеносным сосудом, инфекция может попасть в кровоток. Желательно все-таки доверить процедуру профессионалам.
Лазерная деструкция бородавок – выбор современных специалистов
Оптимальным и наиболее прогрессивным способом избавления от бородавок на сегодняшний день однозначно является лазерное удаление.
Процедура занимает всего несколько минут, обеспечивая испарение атипичных клеток новообразования и минимизируя риск рецидива или формирования шрама на коже пациента. В отличии от прижигания бородавок азотом, лазер действует строго направленно и избирательно, не травмируя окружающие эпидермальные структуры. Кроме всего вышеописанного, к преимуществом лазерной методики можно отнести также следующие факторы:
- Безболезненность;
- Повышение регенеративных свойств кожи;
- Отсутствие необходимости подготовки и реабилитации;
- Простоту манипуляции;
- Эффективность.
Клиника «НЕОМЕД», придерживаясь концепции внедрения в практику новейших технологий, предлагает своим пациентам лазерную коррекцию бородавок, при помощи современного оборудования. Многолетний опыт и квалификация наших специалистов, индивидуальный подход и доступная стоимость процедуры, позволит Вам быстро и навсегда избавиться от доброкачественного новообразования любой локализации.
Лечение водяной мозоли
Как уже говорилось выше, если водяная мозоль небольшого размера, тогда можно оказать помощь самостоятельно, наложив на пузырь лейкопластырь, не вскрывая и не травмируя водянку.
Большую водяную мозоль нужно защитить от травм и попадания инфекции, отправиться к специалисту, желательно — в первые сутки после появления водянки на коже.
Прокалывание мозоли — это несложный процесс, который, однако, должен проводиться с особой аккуратностью
Чтобы предотвратить заражение и воспаление проколотого пузыря, необходимо уделить внимание должной стерилизации инструмента.. Место прокола смазывается антибактериальным, асептическим средством, таким, например, как йод, зеленый бриллиантовый раствор, спирт
Водяная мозоль ликвидируется с помощью стерилизованной иглы.
Место прокола смазывается антибактериальным, асептическим средством, таким, например, как йод, зеленый бриллиантовый раствор, спирт. Водяная мозоль ликвидируется с помощью стерилизованной иглы.
Водяная мозоль прокалывается сбоку для предотвращения травмирования дна пузыря и недопущения его отслоения. Если мозоль большая, то лучше сделать несколько проколов, чтобы выведение жидкости проходило постоянно и равномерно. Травмировать стенку пузыря нельзя, поскольку она охраняет нежную кожу от повреждения. Если начать отрывать оболочку водянки, то на месте мозоли образуется след.
После того как прокол выполнен, полость водянки аккуратно прижимается салфеткой или повязкой, что позволяет полностью вывести жидкость из пузыря. Чтобы после данных манипуляций ранка не воспалялась, не инфицировалась, на нее накладывают марлевую повязку, пропитанную мазью-антибиотиком. По завершении перечисленных процедур на место прокола дополнительно накладывается пластырь, защищающий рану от травм.
Необходимо применять антибактериальную мазь и при случайном разрыве водяной мозоли. Проведение манипуляций заключается в обработке раны асептиком и наложении повязки с мазью, а затем пластыря.
Инфицированная мозоль потребует более серьезного вмешательства. Врач должен вскрыть полость, очистив ее от гноя, инфекции и продуктов воспаления. Затем рана дренируется, а пациенту дополнительно назначается антибактериальное профилактическое местное лечение.
Очевидно, что прокол больших мозолей должен осуществлять доктор, поскольку самолечение в данном случае опасно. Можно повредить стенку пузыря, кожу, занести инфекцию или недостаточно дезинфицировать рану, допустив ее заражение или воспаление. Специалист же осуществит прокол так, что не заденет стенки водяной мозоли, тем самым обезопасив пациента от различных осложнений.
Примеры лазеров для удаления волос в зоне бикини
Лазерное удаление волос может быть вредно для кошелька и абсолютно неэффективно в плане решения проблемы надоевшей растительности в том случае, если неправильно выбран вид лазера. Это не проблема положить человека на кушетку и «пощелкать» ему волосики лазером. Только вот приходит клиент в клинику не за бесплатным кофе или приятной беседой с косметологом. И уверения в том, что «было сделано недостаточное количество процедур» уже, как правило, не действуют. Отсюда вывод: выбирая лазерное оборудование, необходимо учитывать не только стоимость процедур на нем, но также эффективность и безопасность. Давайте посмотрим, какие лазеры могут с успехом применяться для эпиляции.
Cynosure Cynergy
Инновационная система, которая позиционируется преимущественно как сосудистый лазер. Особенностью ее является комбинация в одной установке двух типов лазеров: импульсного на красителях (PDL, 585-597 нм) и неодимового (Nd:YAG, 1064 нм). Благодаря технологии Multiplex – два вида излучений (PDL и YAG) могут быть объединены в последовательный импульс в любом порядке. Сочетание двух длин волн в одной вспышке позволяет потенцировать полезный эффект и значительно снизить повреждающее действие лазерного луча на ткани.
Помимо удаления нежелательных волос, Cynosure Cynergy может быть использован для устранения различных видов сосудистых нарушений:
- расширенных сосудов на лице и нижних конечностях;
- гемангиом;
- винных пятен;
- симптомов розацеа.
Также он может с успехом применяться для обработки травматических и хирургических шрамов, удаления плоских бородавок, лечения акне в активной стадии и терапии симптомов псориаза.
Cynosure Elite+
Система оснащена неодимовым лазером с длиной волны 1064 нм и александритовым лазером с длиной волны 755 нм. Благодаря такому сочетанию Сайношур Элит плюс используется для тотального удаления волос любого цвета и структуры у людей со всеми фототипами кожи по шкале Фицпатрика с I до VI. Помимо этого, лазерная установка может применяться для удаления пигментных пятен, расширенных сосудов диаметром до 4 мм, проведения процедур лазерного омоложения кожи.
Cynosure Apogee+
Этот косметологический лазер целиком и полностью предназначен для проведения процедур удаления волос на лице и теле. Аппарат создан на основе александритового лазера, который считается «золотым стандартом» лазерной эпиляции. Особенностью данной модели является система ультракороткого импульса. Благодаря ей можно эффективно удалять любые волосы, в том числе лишенные меланина (седые, пушковые, светлые). С помощью Cynosure Apogee+ одновременно с эпиляцией можно удалить веснушки, старческий пигмент, очаги солнечного лентиго.
| Где пройти процедуру лазерной эпиляции на аппаратах Cynosure? |
Хирургическое удаление бородавок
Хирургическим путем чаще всего удаляют подошвенные бородавки. Как правило, они представляют собой доброкачественное новообразование, насыщенное кровеносными сосудами. По своей структуре такой нарост обычно напоминает цветную капусту. Иногда он может врастать в кожу, причиняя боль при ходьбе и трении об обувь. Подошвенная бородавка чаще всего становится источником распространения вируса папилломы человека.
Хирургический способ применяют только в том случае, если консервативная терапия оказывается неэффективной. Предварительно врач берет анализ для исследования на гистологию и делает прививку от столбняка. Сама операция включает в себя следующие этапы:
- Обработка подошвы мыльным раствором.
- Отделение гиперкератоза, покрывающего бородавку, с целью определения ее контуров.
- Обработка кожи повидон-йодом.
- Локальная анестезия с помощью мепивакаина (2 %) или другого препарата без использования сосудосуживающих средств.
- Легкий массаж марлей с целью быстрого распространения анестетика.
- Разрез кожи и полное иссечение патологического нароста.
- Очистка разрезанной области с использованием ложки Jansen.
- После остановки кровотечения очистка раны физиологическим раствором.
- Обработка участка повидон-йодом с последующим наложением бинтовой повязки.
После процедуры пациенту необходимо стараться держать прооперированную конечность в приподнятом положении. В течение 48 часов после операции рекомендуется относительный покой. В это время необходимо избегать открытых источников тепла и при необходимости принимать обезболивающие средства.
Почему появляются атеромы за ушами?
Исследование механизма возникновения атером продолжается до сих пор.
На сегодняшний день известно, что эпидермис (поверхностный слой кожи) состоит из слоев клеток, которые в процессе роста постоянно слущиваются с поверхности. В случае, когда клетки кожи перестают слущиваться и, накапливаясь, а также размножаясь, начинают продвигаться внутрь тканей — формируется стенка кисты — атеромы. Внутри сформировавшейся полости накапливаются мертвые клетки кожи, богатые протеинами — кератин, и кожное сало. Так формируется атерома.
На поверхности атеромы всегда можно найти расширенную пору, через которую киста может дренироваться. В этом случае мы можем заметить желтоватые массы с неприятным запахом, разлагающегося кожного сала.
На атеромы очень похожи по внешнему виду другие кисты, которые называются эпидермальными. Однако эпидермальные кисты образуются из потовых желез и содержимое их сильно отличается по составу от содержимого атером.
Что такое гипергидроз
Гипергидроз – повышенное потоотделение, которое приводит к формированию патологий кожи. В зоне стопы создается участок с постоянной повышенной влажностью и температурой, комфортной для размножения бактерий. Это становится причиной появления неприятного запаха, отслаивания кожи на больших участках.
Основные причины развития гипергидроза:
- нарушения в работе щитовидной железы;
- ношение неудобной обуви с плохой вентидяции;
- применение некачественных кремов на базе синтетических основ, формирующих воздухонепроницаемую пленку на поверхности кожи.
Основной проблемой при гипергидрозе становится плотная и набухшая кожа. Ее сложно обрабатывать аппаратными методами. Для снятия основных симптомов рекомендуется присыпать поврежденные участки детской присыпкой или тальком.

Для лечения гипергидроза используют антисептические составы на спиртовой основе. Обработку можно выполнить в косметическом салоне. После гигиенической обработки ноги вытирают и обрабатывают тальком. Подготовленные стопы обрабатывают аппаратными методами с использованием фрез с жесткостью 100-280 грит. После завершения процедуры мастер обязательно даст рекомендации.
Общие рекомендации:
использовать рекомендованный специалистом дезодорант;
носить обувь и одежду из натуральных материалов;
тщательно ухаживать за обувью;
регулярно выполнять гигиенические процедуры для ног не менее двух раз в день.
особое внимание уделить состоянию стелек.
Разные виды диареи и их отличия
Врачи выделяют 4 типа диареи, причем они различаются не только по механизму развития, но и по внешнему виду каловых масс:
- Секреторная. Возникает при избыточном попадании воды и солей в просвет кишечника под действием бактериальных токсинов, нарушений гормональной регуляции пищеварения, избыточном приеме слабительных препаратов. Проявляется обильным водянистым стулом без или с незначительным количеством примесей.
- Осмотическая. Наблюдается при медленном всасывании воды, электролитов и углеводов из кишечника вследствие недостаточности пищеварительных ферментов, дефицита желчных кислот, анатомо-функциональных дефектов ЖКТ. Проявляется обильным жидким стулом со зловонным запахом, часто сопровождается стеатореей — “жирным” калом.
- Экссудативная. Развивается при повреждении стенки кишечника воспалительным процессом при некоторых кишечных инфекциях (дизентерия, сальмонеллез), болезни Крона, неспецифическом язвенном колите. В этом случае стул будет жидким или кашицеобразным, скудным, с обилием слизи и примесями крови.
- Моторная. Возникает вследствие ускоренной перистальтики при нарушении нервной регуляции (синдром раздраженного кишечника), избыточной секреции гормонов, приеме некоторых лекарств. При дефекации выделяется умеренное количество жидкого кала без патологических примесей.
Пузырь от ожога или волдырь от ожога – что у вас?
Врачи-дерматологи классифицируют виды высыпаний на коже, вызванных ее раздражением и травмированием. Пузыри даже различают по размерам – пузырьками называют мелкие, похожие на небольшую сыпь элементы, более крупные мешочки с жидкостью, образовавшиеся при сливании нескольких мелких пузырьков, называют пузырями.
Если обратиться к определению волдыря, так называют подкожный пузырь, возникающий при аллергии или при механическом трении (например, если вам натерла обувь). Поэтому правильно называть появившиеся после ожога элементы пузырями.
Однако при описании врачу симптомов вы можете использовать любой термин – скорее всего, он вас поймет.
Как вылечить межпальцевый грибок?
Даже если все эти симптомы придут через долгие годы, начинать лечение грибка между пальцами нужно сразу, потому что это высокозаразная и трудноизлечимая инфекция.
Идем к дерматологу. Прежде, чем лечить, тот делает соскоб с пальцев и исследует его при помощи микроскопии, культурального посева или ДНК-анализа. При микроскопии обнаруживаются нити грибницы или споры.
Минус – системные препараты умеренно гепатоксичны (нехорошо воздействуют на слабую печень), и потому лечение нельзя применять людям с больной печенью, беременным, кормящим, маленьким и старым. Вид лекарства зависит от характера патогена. Если симптомы неясны и тип не установлен, назначают лечение препаратом широкого профиля. Применение системных лекарств – это все же риск, при запущенных стадиях ими нужно лечить долго.
Лечить можно и местными препаратами, которые накладываются на очаги поражения. Такие лекарства часто имеют широкий спектр воздействия, убивают и грибки, и бактерии. Лечение длительное и интенсивное, поэтому следует сразу сказать врачу, если ваши средства ограничены.
Домашняя терапия и профилактика грибковых инфекций. Самим лечить грибок бесполезно. Сведения позволяют говорить о его исключительной живучести и большом рецидивном потенциале.
Сроки заживления ран и последствия
Заживление хронической раны – долгий и сложный процесс, который может занять от 1 до 3 месяцев, в зависимости от глубины и размера раны. Следует иметь в виду, что эпителизация хронических ран идет очень медленно – не больше 1 см в месяц. После полной эпителизации «новая» кожа наращивает прочность еще в течение 6 месяцев.
Рекомендации по уходу за проблемной областью достаточно просты:
•беречь рану от сдавливания и механических повреждений;
•регулярно менять повязку (в зависимости от стадии заживления и вида повязки);
•на стадии грануляции – использовать повязки, ускоряющие заживление.
Профилактика мозолей и натоптышей
- Носить подходящую по размеру удобную обувь. — Использовать специальные подушечки при ношении обуви на каблуке. Вкладыши для обуви можно приобрести в аптеках.
- Применять защитные перчатки во время работ в саду, огороде, во время спортивных тренировок. — Обратиться к ортопеду при деформации пальцев стопы для определения тактики лечения, подбора ортопедических стелек или обуви.
- Ежедневно наносить на возможные зоны образования мозолей увлажняющий крем для ног, а не лосьон для тела.
- Стричь ногти на ногах вовремя, так как их рост может изменять положение стопы в обуви.
 Здоровое состояние стоп поддержит педикюр. Фото: smeilov / freepik.com
Здоровое состояние стоп поддержит педикюр. Фото: smeilov / freepik.com
Аппаратный педикюр поможет поддерживать кожу стоп в здоровом состоянии. Специальными насадками кожу шлифуют, причем специалист не травмирует здоровые участки, удаляет только ороговевшие наросты. Так как не используют воду для распаривания ног, риск возникновения грибковых инфекций снижается.
Чем отличается мацерация от микоза?
В отличие от мацерации микоз иногда вызывается trichophyton rubrum или trichophyton interdigitale. Микоз на стопах отличается от мацерации как внешним видом, так и запахом. Запах микоза очень характерен и легко распознается ортопедом.
Внешний вид микоза отличается желтовато-коричневым цветом и наличием дополнительных, еще не потрескавшихся, микроскопических пузырьков, появляющихся рядом с уже потрескавшимися и зазубренными. Везикулы заполнены жидкостью, содержащей споры грибка. Часто они настолько малы, что только опытный глаз подолога может увидеть их в увеличительное стекло. Отложения некротического, грибкового эпидермиса могут слипаться, становясь угрозой образования межпальцевых язв, очень болезненных и трудно поддающихся удалению и заживлению.
Причины появления водянистых мозолей
Возникновению водяной мозоли способствуют:
- тесная обувь;
- потливость ног;
- отек конечностей;
- обувь из искусственных материалов;
- песок или другие абразивы на поверхности кожи.
Механизм образования водяных мозолей
При малейшем прикосновении или сдавливании водяная мозоль причиняет значительную боль. Если трение о поверхность кожи продолжается, заполненный пузырь лопается, и на воспаленном участке остается красная мокнущая рана.
- повышение температуры;
- гнойные выделения из мозоли;
- расширение границ покраснения;
- изменение цвета водяной мозоли;
- возникновение желтых шелушащихся участков вокруг мозоли;
- болезненность воспаленного участка даже без механического воздействия.
Натоптыши: особенности и лечение
Натоптыши напоминают мозоли, но имеют неправильную форму, большой размер, неровные края и отличаются высокой плотностью. Основным средством борьбы с натоптышами является комбинированный педикюр. Косметологи используют кератолики, оказывающие смягчающее действие, и аппараты с насадками разной степени абразивности.
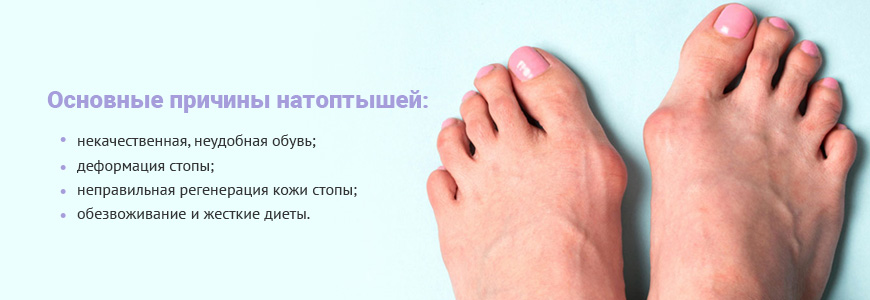
Основные причины появления натоптышей:
- некачественная, неудобная обувь;
- деформация стопы;
- неправильная регенерация кожи стопы;
- обезвоживание и жесткие диеты.
Регулярное появление натоптышей, независящее от используемой обуви, является поводом для посещения ортопеда.
Основные этапы устранения натоптышей:
- посещение мастера педикюра, который выполнит опил поврежденного участка. Процедура выполняется в несколько этапов;
- ежедневный домашний уход;
- ношение обуви с ортопедическими стельками;
- плановое посещение врача-подолога.
С помощью аппаратного педикюра можно удалить небольшой натоптыш за один сеанс. Большие и плотные удаляются постепенно, так как если за одну процедуру снимается значительный участок, то активируется процесс регенерации и натоптыш увеличивается в размерах.
Виды мозолей: сухие и мокрые
Итак, сухие мозоли на ногах представляют собой сильное утолщение кожи на небольшом участке кожи.
Мокрые мозоли появляются на ногах тогда, когда натирается влажная кожа. Первыми признаками будущих мозолей является покраснение и припухлостьСухие мозоли
Сначала на коже появляется потертость и покраснение, потом пузырь
Пузырь лопается и теперь очень важно удалить излишки кожи. Так как именно они и дают начало будущей мозоли.
Мозоль отличается от обычного утолщения кожи (натоптыша) тем, что она формирует своеобразный корень, довольно глубоко прорастающий в ткани
Очень много страданий такая мозоль может причинить человеку с ожирением, а также представительницам слабого пола, предпочитающим обувь на высоких и тонких каблуках. Таким образом, в продольном срезе мозоль похожа на воронку, широкая часть которой выходит на поверхность кожи, а узкая в глубину тканей. Именно этот острый конец и причиняет боль.
Чем дольше такая мозоль находится на теле, тем большие неприятности может принести.
Если сухая мозоль не доставляет боль или дискомфорт, можно не обращать на ее внимания. Ведь вся ступня с нижней части покрыта тонким слоем мозоли. Именно благодаря ей мы можем ходить по камешкам и песку. А вот если мозоль начинает болеть, если она груба и мешает носить обувь – это повод для лечения. Хотя, наличие мозолей довольно сильно уродует ноги, поэтому лучше всего от них все-таки избавляться.
Попытки удалить мозоли на ногах самостоятельно могут привести к еще большему их разрастанию, кроме этого, существует вероятность инфицирования. Вот почему желательно доверить свои ноги профессионалам.Мокрые мозоли
Мокрые мозоли очень часто появляются при ношении новой обуви. Поначалу обувь просто натирает, через некоторое же время натертые места начинают нестерпимо болеть, а на ноге появляется белый пузырь. Именно он и называется мокрой мозолью. Если оставить все как есть, то со временем пузырь лопнет и на этом месте начнет нарастать самая настоящая сухая мозоль с корнем.
Поэтому очень важно грамотно поступить с мокрой мозолью. Пока она еще не засохла, ее следует смазать перекисью водорода или раствором фурацилина, а также заклеить бактерицидным пластырем. Желательно тут же надеть другие туфли, которые не будут травмировать этот участок. Мокрая мозоль представляет собой раневую поверхность, которую следует защищать от болезнетворных микробов. Для этого раз в три часа следует промывать ранку перекисью водорода или фурацилином, а также клеить новый пластырь. Если же есть возможность, желательно не заклеивать ранку пластырем. Так она будет быстрее рубцеваться. До тех пор, пока ранка не затянется окончательно, следует избегать общественных бань, саун или бассейнов.
Что делать, если мозоль нагноилась
Нагноение водяной мозоли – это достаточно широко распространенная проблема. Люди обычно советуют в этом случае сразу ехать к врачу для вскрытия и обработки мозоли, однако если воспаление не сильное или нужно немного унять боль до посещения доктора, есть несколько проверенных народных средств:
- Гной хорошо вытягивается мазью Вишневского, либо специальной медовой лепешкой, которую делают из меда и муки и некоторое время носят на больном месте. Также с гноем неплохо справляется Левомиколь
- Если растворить в стакане воды столовую ложку соли и приложить к мозоли смоченную в этом растворе марлю, то мозоль быстро вскроется самостоятельно. После этого ее можно будет промыть перекисью водорода или хлоргексидином
- Красноту и отек вокруг мозоли очень хорошо убирает мазь Солкосерил
- Против мозолей люди советуют прикладывать к ним золотой ус – он ускоряет заживление и способствует снятию воспаления
Токсидермия – это воспаление слизистых оболочек и кожи, вызванное действием аллергических и токсических фактором, которые проникают в кожу гематогенным …
Читать далее >>
Что такое мацерация?
В жаркие летние дни потеют почти все ступни. Одна из задач пота — охлаждение тела, а потому летом он совершенно естественен. Затем происходит охлаждение всего тела, а, значит, и стоп. В конце концов, на подошвах наших ног более 500 потовых желез.
Однако слишком интенсивное выделение пота на ступнях может вызвать мацерацию, то есть размягчение эпидермиса
Мацерированный эпидермис теряет черты жизненно важной ткани и становится мертвой тканью
Мацерация в межпальцевых промежутках выглядит как потрескавшийся, неровный беловатый эпидермис. Если это происходит на коже с гипергидрозом, кожа вокруг мацерации становится сильно красной и заметно влажной.
Особенности лечения
Устранение образования может проводиться с использованием разнообразных видов терапии. Выбор определенного из них напрямую зависит от особенностей протекания болезни.
Метод прокола
Данный метод лечения применяется в том случае, если невозможно устранить соприкосновение нароста и обуви. Перед проведением процедуры рекомендовано продезинфицировать мозоль антисептическим раствором.
Прокалывается мозоль специальной иглой, которая также предварительно дезинфицируется. Прокол делается в месте стыка нароста со здоровой кожей. После этого специалист слегка нажимает на пузырь для устранения жидкости.
Далее мозоль обрабатывается препаратом с дезинфицирующими свойствами. Поверх накладывается стерильную повязку. После прокола образуется кожица, которую категорически запрещается срезать, так как она защищает место поражения от инфицирования.
Стоит ли прокалывать мокрую мозоль, расскажет это видео:
https://youtube.com/watch?v=VWh8M9-as_A
Для устранения заболевания достаточно часто используется лазеротерапия. Она заключается в выпаривании нароста лазером.
Как лечить водяную мозоль?
Что делать? Для предотвращения разрыва большого пузыря водянку прокалывают. Делают это только в том случае, если она сама может прорваться в любой момент, а также причиняет сильную боль и дискомфорт.
Чтобы избежать занесения инфекции и обеспечить быстрое заживление необходимо соблюдать ряд правил:
- Перед прокалыванием обработать поврежденную кожу и руки антисептическим раствором.
- Использовать стерильную иглу. Для дезинфекции можно подержать над огнем или поставить в спирт на несколько минут.
- Проколы производить по бокам мозоли, держа иглу параллельно коже.
- Если мозоль большая, проколоть в нескольких местах, для полного выхода жидкости.
- Мягкими движениями избавиться от жидкости внутри.
- Прокалывать лучше в первые сутки после образования волдыря.
- После прокола ни в коем случае не удалять покрывавшую кожу, по мере высыхания она сама отойдет.
После того, как из мозоли вышла вся жидкость, необходимо наложить стерильный бинт с антисептической мазью. Пластырь лучше использовать специальный для мозолей, обычный может распарить кожу на ране. На ночь лучше снимать повязку и дать высохнуть ране, это ускорит заживление.

Так как рана под мозолью очень чувствительна и имеет высокий риск инфицирования и воспаления, основное лечение состоит в поддерживании антибактериальной гигиены. Многих волнует вопрос, как быстро вылечить водяную мозоль. Это вполне возможно!
Вот наиболее эффективные мази для лечения ран от мозолей:
- Синтомициновая мазь – противомикробное средство, помогает избавиться от боли;
- Левомеколь – обладает выраженными противомикробными и заживляющими свойствами. Наносить на стерильный бинт и накладывать на рану. Менять повязку 3 раза в день;
- Салициловая 10% мазь – оказывает обезболивающее, заживляющее действие. Можно накладывать на ночь.
Если лопнула водяная мозоль, необходимо чистыми руками выдавить всю жидкость и обработать ватой, смоченной антисептиком. Лечение провести такое же, как и после прокола, соблюдая стерильность.


