Пиелонефрит хронический
Содержание:
- К каким докторам следует обращаться если у Вас Вторичный острый пиелонефрит:
- Признаки активности заболевания
- 3.Симптомы и диагностика
- Прогноз
- Причины возникновения пиелонефрита
- Хронический пиелонефрит: симптомы у женщин
- ЭПИДЕМИОЛОГИЯ
- Преимущества «СМ-Клиника»
- Методы диагностики пиелонефрита
- Прогноз
- Причины пиелонефрита
- Диагностика
- Виды пиелонефрита
- Возможные осложнения при пиелонефрите
- ПАТОГЕНЕЗ
- К каким докторам следует обращаться если у Вас Хронический пиелонефрит:
- Диагностика пиелонефрита почек
- Виды пиелонефрита
- Симптомы пиелонефрита
- Нижняя мочевыделительная система
- Что такое пиелонефрит?
К каким докторам следует обращаться если у Вас Вторичный острый пиелонефрит:
Уролог
Нефролог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Вторичного острого пиелонефрита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Признаки активности заболевания
Многоликость клинических симптомов и частое скрытное течение привело к определению активности процесса по объективным критериям состояния мочи и крови. Чем более выражены мочевые «находки», тем активнее воспаление в почках.
В мочевом осадке после центрифугирования мочи определяется число «мертвых» лейкоцитов и доля активных форм – «живых» и увеличенные в размере лейкоциты – клетки Штернгеймера – Мальбина, численность бактерий. В крови определяется титр антител, выработанных против бактерий, и скорость оседания эритроцитов, белковые токсины.
Для каждой фазы заболевания установлены определенные количественные критерии, при обострении их уровень максимален, в ремиссию – близок к норме. При невозможности определить стадию процесса прибегают к провокации, когда в ответ на использование определенного лекарства возникает воспаление.
3.Симптомы и диагностика
Сами по себе гиперурикемия и гиперурикозурия (аномальное содержание кристаллических уратов в крови и моче, соотв.) длительное время могут быть бессимптомными. Манифестирует уратная нефропатия, как правило, остро, на фоне приступа подагрического артрита. Отмечается почечная колика, симптоматика пиело- или гломерулонефрита, резкое сокращение объема выводимой мочи. Может измениться цвет мочи (на темно-бурый), лабораторный анализ иногда выявляет присутствие белка и крови в моче. Уратный нефролитиаз (наличие конкрементов, камней в почках и/или мочевых путях) является вторым по частоте симптомом, обнаруживаемым при подагрической почке. Острая форма уратной нефропатии легко переходит в хроническую и результирует пиелонефритом, гломерулонефритом, пионефритом с той или иной степенью почечной недостаточности.
Диагностика подагрической почки может быть весьма затруднена в том случае, если нет выраженного и специфического для подагры поражения суставов. Необходимо тщательное изучение анамнеза и, разумеется, «прицельные» лабораторные исследования состава крови и мочи. По показаниям назначается также УЗИ, рентгенография и другие визуализирующие методы диагностики.
Прогноз
Прогноз при дисметаболической нефропатии в целом благоприятен. В большинстве случаев при соответствующем режиме, диете и лекарственной терапии удается добиться стойкой нормализации соответствующих показателей в моче. В отсутствие лечения или при его неэффективности наиболее естественным исходом дисметаболической нефропатии является мочекаменная болезнь и воспаление почек.
Самым частым осложнением дисметаболической нефропатии является развитие инфекции мочевой системы, в первую очередь пиелонефрита.
Помните, что очень важно начать лечение на ранних стадиях болезни, так как НМО в почках является преимущественно обратимым состоянием, а в случае отсутвтия лечения итогом является развитие мочекаменной болезни, пиелонефрита
Причины возникновения пиелонефрита
У женщин, в связи с анатомическими особенностями, на первое место выходит восходящий (уриногенный) путь попадания инфекции в лоханки и почечную ткань – из-за цистита, уретрита, кольпита, колита, мочекаменной болезни и аномалий строения мочевыводящей системы, длительного нахождения катетера для выведения мочи. Также возможно гематогенное (с током крови) распространение инфекции, когда потенциальным источником может стать любой очаг – перенесенный гнойный мастит, ангина, панариций, воспаление уха и даже воспаление зубного канала (пульпит).
Факторами риска в возникновении пиелонефрита у женщин являются все затяжные патологические процессы любой локализации, протекающие со снижением общего иммунитета организма: сахарный диабет, заболевания костного мозга, неврологические проблемы (рассеянный склероз), ВИЧ-инфекция, состояние после химиотерапии или трансплантации органов.
Хронический пиелонефрит: симптомы у женщин
Классическая клиническая картина хронического воспаления мочевыделительной системы включает такие симптомы48:
- повышение температуры тела (37,1-38°С);
- быстрая утомляемость, слабость;
- тошнота, рвота;
- сухость и изменение цвета кожи;
- отсутствие аппетита;
- озноб;
- боль в области поясницы;
- нарушение мочеиспускания.
Выделяют несколько фаз течения заболевания (зависит от активности воспалительного процесса)33:
- Активная. Клиническая картина активной фазы идентична острому пиелонефриту. В анализе крови обнаруживаются признаки воспаления, а в моче – бактерии и лейкоциты. При отсутствии лечения активное воспаление становится латентным.
- Латентная. В клинической картине отсутствуют признаки хронического пиелонефрита у женщин либо проявляются очень скудно. Может присутствовать слабость, снижение работоспособности, отсутствие аппетита, дискомфорт в области поясницы. Признаки интоксикации обычно минимальные.
- Ремиссия. На этом этапе проявления заболевания отсутствуют, при этом наблюдаются признаки клинического выздоровления.
Обострение хронического пиелонефрита может случаться с разной частотой. При этом длительное течение воспалительного процесса приводит к постепенному рубцеванию почечных тканей, нарушению функций органа. На поздних стадиях в клинической картине наблюдаются такие симптомы обострения хронического пиелонефрита у женщин, как полиурия (выделение мочи до 3 л/сут.), сухость во рту, постоянная жажда.33
Клиническая картина заболевания часто приобретает признаки амилоидоза, гипоплазии, туберкулеза почек, интерстициального нефрита, некротического папиллита, гломерулонефрита
Поэтому важно дифференцировать обострение пиелонефрита с этими заболеваниями.48

ЭПИДЕМИОЛОГИЯ
Заболеваемость острым пиелонефритом составляет 15,7 случаев на 100 000 населения в год, распространённость хронического пиелонефрита — 18 на 1000 населения. Заболеваемость пиелонефритом имеет три возрастных пика.
• Ранний детский возраст (до 3 лет). Отмечают значительное преобладание заболевания среди девочек (8:1).
• Активный репродуктивный возраст (18-35 лет). Сохраняется преобладание женщин над мужчинами (в среднем 7:1).
• Пожилой и старческий возраст. С 60 лет соотношение болеющих мужчин и женщин выравнивается, а после 70 лет пиелонефритом чаще болеют мужчины, что связано с развитием гипертрофических и опухолевых процессов предстательной железы, приводящих к нарушению уродинамики.
Преимущества «СМ-Клиника»
В нашем медицинском центре работают одни из лучших специалистов Северной столицы: детские нефрологи, урологи, педиатры.
«СМ-Клиника» имеет современное оснащение, благодаря чему болезни диагностируются быстро и точно. Это дает возможность возвращать детей к нормальной жизни в короткие сроки. У нас нет очередей, подход к каждому ребенку всегда индивидуальный и деликатный. Если требуется стационарное наблюдение, предоставляются комфортабельные палаты.
- Н.И. Хлебовец. Тубулоинтерстициальный нефрит у детей // Журнал Гродненского государственного университета, 2014, №1, с.94-97.
- Lechon FC, Espi MT, Abal RP, Peiro JLE. Acute glomerulonephritis associated with pneumonia: review of three cases. Ped. Nephrol. 2010; 25: 161-164.
- Г.А. Маковецкая, Л.И. Мазур, В.Н. Баринов, Е.А. Баранникова, Е.М. Ромаданова, П.В. Моринец. Волчаночный нефрит у детей: манифестация, диагностика, лечение // Российский вестник перинатологии и педиатрии, 2017, №62(4), с.185-186.
Автор статьи
Лаврищева Юлия Владимировна
Врач первой квалификационной категории
Специальность: нефролог
Стаж: 13 лет
Методы диагностики пиелонефрита
Неявный характер хронического пиелонефрита способствует его распространённости (в хронической форме пиелонефрит встречается гораздо чаще, чем в острой).
Между тем, пиелонефрит, в том числе и хронический, – это серьёзное заболевание, которое нельзя оставлять без лечения. Каждое обострение пиелонефрита вовлекает в воспаление всё новые участки ткани почек. В результате воспаления ткань отмирает, и в этом месте возникает рубец. Чем больше таких рубцов, тем меньше остаётся нормально функционирующей ткани. Почка сморщивается и перестаёт работать.
Диагностика пиелонефрита проводится с применением лабораторных и инструментальных методов.
Общий анализ мочи
Общий анализ мочи выявит наличие воспалительного процесса. Для пиелонефрита характерно увеличение количества лейкоцитов, а также присутствие бактерий (в норме бактерии в моче не должны обнаруживаться). Вероятно также присутствие белка и глюкозы. Однако подтвердить диагноз пиелонефрит общий анализ мочи не может, так подобные результаты могут быть и при других заболеваниях.
Анализ мочи по Нечипоренко
При подозрении на пиелонефрит проводится анализ мочи по Нечипоренко. При пиелонефрите следует ожидать повышенное количество лейкоцитов и эритроцитов, а также присутствие цилиндров (в норме они отсутствуют).
УЗИ почек и надпочечников
УЗИ почек позволяет диагностировать пиелонефрит. С помощью УЗИ могут быть определены размеры почки (пораженная почка уменьшается в размере), обнаружены деформации чашечно-лоханочной системы и камни в почке.
Экскреторная урография
Урография также может использоваться диагностики пиелонефрита. По сравнению с УЗИ почек у неё есть ряд преимуществ, в частности, она покажет состояние не только почек но и мочевыводящих путей. При наличии опухоли и камня, урография даст возможность оценить, как они влияют на отток мочи.
Компьютерная томография (КТ)
Компьютерная томография почек используется, когда данных уже проведённых иных исследований недостаточно. В частности, она применяется для дифференциальной диагностики – при необходимости отличить одно заболевание от другого.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Прогноз
35–40% пациентов с острой почечной недостаточностью полностью выздоравливают, и у них восстанавливается функция почек. В 10–15% случаев происходит частичное выздоровление — сохраняются некоторые нарушения. 40–45% пациентов с ОПН погибают. У 1–3% пациентов острая почечная недостаточность переходит в хроническую, в настоящее время число таких случаев возрастает. У многих больных с ОПН развиваются такие осложнения, как пиелонефрит и инфекции мочевыводящих путей — они способствуют переходу процесса в хроническую форму.
При острой почечной недостаточности прогноз ухудшают следующие факторы:
- Первоначальное поражение почечной ткани — это так называемая ренальная (почечная) форма ОПН. Прогноз лучше, если нарушение функции почек вызвано нарушением притока крови к почкам или патологиями мочевыводящих путей.
- Пожилой возраст пациента.
- Сильное уменьшение количества мочи или ее отсутствие.
- Выраженное повышение уровня азотистых продуктов обмена веществ в крови.
- Присоединение сепсиса.
Хроническая почечная недостаточность неуклонно прогрессирует — с помощью лечения можно лишь замедлить скорость, но не остановить процесс. Тем не менее, у многих пациентов хронические болезни почек протекают в легкой форме, и их можно успешно держать под контролем. Почечная недостаточность развивается в одном из 50 случаев. На поздних стадиях требуется диализ.
При хронических заболеваниях почек повышается риск развития сердечно-сосудистых заболеваний, в том числе инфарктов, инсультов, и других серьезных патологий.
Прогноз при почечной недостаточности во многом зависит от того, насколько своевременно начато правильное лечение. В Международной клиникой Медика24 необходимое лечение проводится в полном объеме. Наши врачи применяют лекарственные препараты последних поколений, проводят все виды диализа на новейшем оборудовании. Мы готовы принять пациента и оказать помощь в любое время суток.
Материал подготовлен врачом-онкологом, урологом, хирургом Международной клиникой Медика24 Исаевым Артуром Рамазановичем.
Причины пиелонефрита
Пиелонефрит вызывается бактериальной инфекцией. Воспаление часто обусловлено одновременной деятельностью микроорганизмов различного вида, активизировавшихся на фоне действия предрасполагающих факторов.
Инфекция может попасть в почку восходящим путём – через мочеточник, например, из мочевого пузыря (в этом случае пиелонефрит является осложнением цистита) или из половых органов, что особенно характерно для женщин: мочеиспускательный канал (уретра) женщины короткий, что облегчает проникновение инфекции. Именно поэтому пиелонефрит в возрасте 18-30 лет встречается у женщин чаще, чем у мужчин.
Другой путь проникновения – с током лимфы или крови. С кровью инфекция может быть перенесена даже из отдаленных очагов воспаления (например, при тонзиллите, фурункулёзе, нагноении раны).
Факторы, способствующие развитию пиелонефрита
В большинстве случаев для развития пиелонефрита требуется влияние местных предрасполагающих факторов, среди которых:
- нарушение оттока мочи из почки;
- нарушение кровотока в почке;
- заболевания близлежащих органов (прежде всего, кишечника);
- системные заболевания (сахарный диабет и др.).
Среди этих факторов наиболее значимым является нарушение оттока мочи. Застой мочи создаёт среду, благоприятную для размножения бактерий, поэтому при нарушении оттока мочи из почки пиелонефрит является ожидаемым заболеванием.
Нарушение оттока мочи может быть следствием:
- простатита или гиперплазии предстательной железы (аденомы простаты). Подобные заболевания наблюдаются у многих мужчин в возрасте от 30 лет, и чем выше возраст, тем вероятнее заболевание;
- мочекаменной болезни;
- беременности
(рост матки приводит к сдавливанию мочеточника. Также сказываются и гормональные изменения).
Диагностика
Острый и хронический пиелонефрит диагностируется на основе жалоб пациента и клинической картины заболевания. Доктор выясняет, переносились ли атаки острого пиелонефрита, цистита, воспаления мочевыводящих путей и почек в детские годы или в период беременности у женщин.
При опросе мужчин особое внимание уделяется перенесенным травмам позвоночника, мочевого пузыря и воспаления мочеполовых органов. Врач выявляет наличие факторов, которые предрасполагают к возникновению пиелонефрита – наличие хронических заболеваний (аденома предстательной железы, сахарный диабет и др.)
Дифференциальная диагностика проводится с рядом таких заболеваний:
- Гипертония. Заболеванию подвержены пожилые люди, изменений в крови и урине нет.
- Хронический гломерулонефрит. При патологии нет активных лейкоцитов и болезнетворных микроорганизмов, но присутствуют эритроциты.
- Амилоидоз почек. Бактерии и признаки воспаления отсутствуют. Болезни характерно наличие очагов инфекции и скудный осадок урины.
- Диабетический гломерулосклероз. Сопутствует сахарному диабету, проявляется признаками ангиопатии.
Обследование больного с хроническим пиелонефритом таким способом поможет избежать врачебных ошибок и назначить эффективное лечение.
Виды пиелонефрита
Врачи делят заболевание на разные формы и способы протекания в зависимости от того, как развивается инфекция и откуда она появилась. Диагностируются такие виды пиелонефрита:
- Первичный — этот вид означает, что почка, в целом, находится в нормальном состоянии и ничего не препятствует ее работе в виде оттока мочи. Такая болезнь возникает у прежде здоровых людей, в том числе — детей.
- Вторичный — его провоцируют имеющиеся в организме, в частности — в почках, патологии. Появляется на фоне врожденных аномалий, нефроптоза — опущения выделительных органов, мочекаменной болезни. При этом состоянии всегда нарушается отток мочи, из-за чего состояние пациента более тяжелое, чем при первичной форме заболевания.
- Острый — как правило, сочетается с первичным. Клиническая картина ярко выражена, симптоматика характерная. Это состояние развивается быстро и протекает с различной тяжестью в зависимости от возраста, иммунитета человека и других факторов.
- Хронический — постоянный очаг инфекции, локализующийся в почечных лоханках. Может не проявляться симптоматически, оставаться фоновым состоянием, которое обостряется в результате переохлаждения, нарушения питьевого режима и других резких изменений в образе жизни человека. Он опасен тем, что изменяет структуру почек и приводит к общему ухудшению здоровья человека.
- Односторонний — поражена одна почка, такой вид встречается чаще.
- Двусторонний — оба органа оказались под воздействием инфекции. Более тяжелая клиническая картина, прогноз хуже, чем при односторонней форме болезни.
Помимо неспецифических инфекционных типов, которые распространены у 90% больных с пиелонефритом, существуют также редкие виды. Они вызваны неспецифической реакцией организма на бактериальный раздражитель. Среди таких патологий — ксантогранулематозный пиелонефрит, особое состояние, когда почки значительно увеличиваются в размерах на фоне обильного размножения макрофагов и холестериновых клеток. Процесс опасен появлением спаек и фиброзом, диагностируется при помощи УЗИ, на котором виден характерный желтоватый цвет пораженной ткани.
Апостематозный нефрит — самая опасная форма заболевания, характеризуется появлением карбункулов на месте воспаления. Также появляются мелкие абсцессы. Даже при благоприятном течении на месте пораженной ткани появляется заместительная, то есть, почка не может на 100% выполнять свои функции. Часто возникает так называемое сморщивание почки из-за атрофии её паренхимы. Этот злокачественный тип пиелонефрита характерен для маленьких детей, пожилых людей, может приводить к полной неспособности органа выполнять свои функции.
Возможные осложнения при пиелонефрите
Пиелонефрит может вызвать осложнения как со стороны почек, так и всего организма в целом. Наиболее частые последствия пиелонефрита:
- абсцесс и карбункул почки ー гнойное разрушение тканей органа с образованием полости;
- почечная недостаточность ー нарушение фильтрационной и секреторной функций органа, что ведет к отравлению организма аммиаком;
- паранефрит ー воспаление околопочечной клетчатки;
- сепсис ー распространение инфекции по крови, что ведет к серьезной интоксикации.
Если пиелонефрит сопровождается блоком оттока мочи (камнем, опухолью и т.д.), развивается гидронефроз ー растяжение лоханки и чашечек мочой, сдавление тканей почки, ее атрофия. В результате почка уже не выполняет функцию фильтрации, а просто становится резервуаром с мочой и подлежит удалению.
Многие из осложнений пиелонефрита являются угрожающими жизни больного. Поэтому, при появлении симптомов этой болезни необходимо обращаться за помощью нефролога или уролога. При своевременном обращении пиелонефрит легко выявить и вылечить. При хроническом течении возникают трудности в диагностике и подборе терапии.
ПАТОГЕНЕЗ
Возбудитель попадает в почки урогенным (восходящим), гематогенным (вторичное инфицирование почки из имеющегося очага инфекции) и лимфогенным (крайне редкий, например, при кишечной инфекции или ретроперитонеальном абсцессе) путями.
Развитию пиелонефрита способствуют следующие факторы.
• Обструкция мочевыводящих путей (в том числе и при катетеризации).
• Нейрогенная дисфункция мочевого пузыря (при сахарном диабете, повреждениях и заболеваниях спинного мозга). Задержка мочи при нейрогенной дисфункции требует повторной катетеризации мочевого пузыря, что сопровождается дополнительным риском его инфицирования.
• Сексуальная активность. У молодых женщин проникновению бактерий в мочевой пузырь способствуют массирование мочеиспускательного канала и сокращение мышц мочеполовой диафрагмы при половом акте.
• Беременность. Пиелонефрит обнаруживают у 3-8% беременных (у 70% — односторонний, чаще справа, у 30% — двусторонний). При первой беременности пиелонефрит обычно начинается на четвёртом месяце, при повторной — на шестом-седьмом месяце. Пиелонефриты беременных развиваются вследствие снижения тонуса и перистальтики мочеточников и функциональной недостаточности пузырно-мочеточниковых клапанов. Происходит изменение гемодинамики почки: снижается кортикальный почечный кровоток, развивается флебостаз в медуллярной зоне. Также играет роль сдавление мочеточников увеличенной маткой, особенно при анатомически узком тазе, многоводии, крупном плоде.
• Пузырно-мочеточниково-лоханочный рефлюкс обычно наблюдают у детей с анатомическими дефектами мочевыводящих путей или при рецидивирующих инфекциях мочевыводящих путей. В последнем случае он исчезает по мере взросления ребёнка.
К каким докторам следует обращаться если у Вас Хронический пиелонефрит:
Уролог
Нефролог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического пиелонефрита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика пиелонефрита почек
В типичных случаях диагностика не сложная. Острый пиелонефрит позволяет заподозрить ряд признаков:
- боли и напряжение мышц в поясничной области
- лихорадка
- лабораторные данные, указывающие на поражение почек
- интоксикационный синдром
Уточнение диагноза проводится с помощью таких методов:
- ультразвуковое исследование почек
- хромоцистоскопия
- МРТ
- компьютерная томография
- изотопное динамическое сканирование
В анамнезе важное значение имеют такие факторы:
- Обменные нарушения (почечнокаменная болезнь, сахарный диабет и т.д.)
- Рецидивы инфекций мочевыводящих путей
Другими факторами развития пиелонефрита почек являются:
- поликистоз почек
- нейрогенный мочевой пузырь
- длительное лечение ГК и цитостатиками
- беременность
Лабораторные исследования
Общий анализ крови показывает лейкоцитоз со сдвигом формулы влево. Общий анализ мочи выявляет щелочную реакцию мочи. Анализ мочи по Нечипоренко выявляет большое количество лейкоцитов, преобладающих над эритроцитами. Проба Зимницкого показывает преобладание ночного диуреза и снижение относительной плотности мочи. Бактериологическое исследование мочи помогает выявить инфицирование. В таких случаях обнаруживают 105 и более микроорганизмов в 1 мл мочи, которая собрана с соблюдением правил асептики в середине акта мочеиспускания. Культуральное исследование необходимо для определения вида микрофлоры и поиска подходящих для лечения антибиотиков.
При латентном пиелонефрите нужно провести преднизолоновый тест. Технология такова: на протяжении пяти минут внутривенно вводится 30 мг преднизолона в 10 мл 0,9% раствора натрия хлорида, затем через 1, 2, 3 часа и через сутки мочу собирают для исследования. Тест считается положительным, если на фоне введения преднизолона моча, собираемая на протяжении 1 ч, содержит более 400 тысяч лейкоцитов.
Инструментальные исследования при пиелонефрите почек:
- УЗИ
- Экскреторная урография
- Цистография
- Компьютерная томография
- Изотонная динамическая ренография
- Ангиография почечных артерий
- Урологические исследования
- Гинекологическое обследование женщин с инфекциями мочевыводящих путей
Дифференциальная диагностика
Инфекционные заболевания нижних отделов мочевыводящих путей могут быть при пиелонефрите, но могут быть и самостоятельными. При наличии антериальной гипертензии дифференциируют хронический пиелонефрит с гипертонической болезнью, вазоренальной и другими формами АГ
Тут важное значение имеет проведение рентгенографии
Туберкулез почек можно исключить при обнаружении изолированной лейкоцитурии. Делают посев мочи на специальные среды, что позволяет обнаружить наличие или отсутствие микобактерий туберкулеза. В начале острого пиелонефрита могут быть диспепсические явления, что путает болезнь с пищевыми токсикоинфекциями.
Требуется дифференциальная диагностика пиелонефрита с хроническим гломерулонефритом. При последнем поражение двухстороннее, в осадке мочи среди лейкоцитов преобладают лимфоциты. При бактериологическом исследовании мочи возбудитель не обнаруживается.
Очаговое образование в почке может говорить не только о пиелонефрите, но и о кисте, абсцессе или опухоли почки. Уточнить диагноз можно при помощи компьютерной томографии или ангиографии.
Виды пиелонефрита
Классификация пиелонефрита происходит следующим образом:
По течению:
Острый пиелонефрит — может протекать по следующему типу (формы):
- Серозный;
- Гнойный;
— очаговый инфильтративный;
— диффузный инфильтративный;
— диффузный с абсцессами; - с мезенхимальной реакцией.
Хронический пиелонефрит — может подразделяться на следующие формы:
- Бессимптомный;
- Латентный;
- Анемичный;
- Азометичный;
- Гипертензивный;
- Ремиссия.
Классификация хронического пиелонефрита с учётом разработок В.В. Серова и Т.Н. Ганзена:
— с минимальными изменениями;
— интерстициально-клеточный, который может иметь следующие формы:
- инфильтративный;
- склерозирующий.
— интерстициально-васкулярный;
— интерстициально-тубулярный;
— смешанная форма;
— склерозирующий пиелонефрит со сморщиванием почки.
Симптомы пиелонефрита
Различают острый и хронический пиелонефрит.
Симптомы острого пиелонефрита
Пиелонефрит, протекающий в острой форме, начинается внезапно. Основные симптомы следующие:
- высокая температура (39-40° C);
- обильный пот;
- озноб;
- общая слабость;
- боль, концентрирующаяся в области поясницы (при одностороннем пиелонефрите – с одной стороны). Боль носит тупой характер, но может быть очень сильной.
Пиелонефрит часто протекает на фоне затрудненного оттока мочи, но проблемы с мочеиспусканием не являются собственным симптомом данного заболевания.
Симптомы хронического пиелонефрита
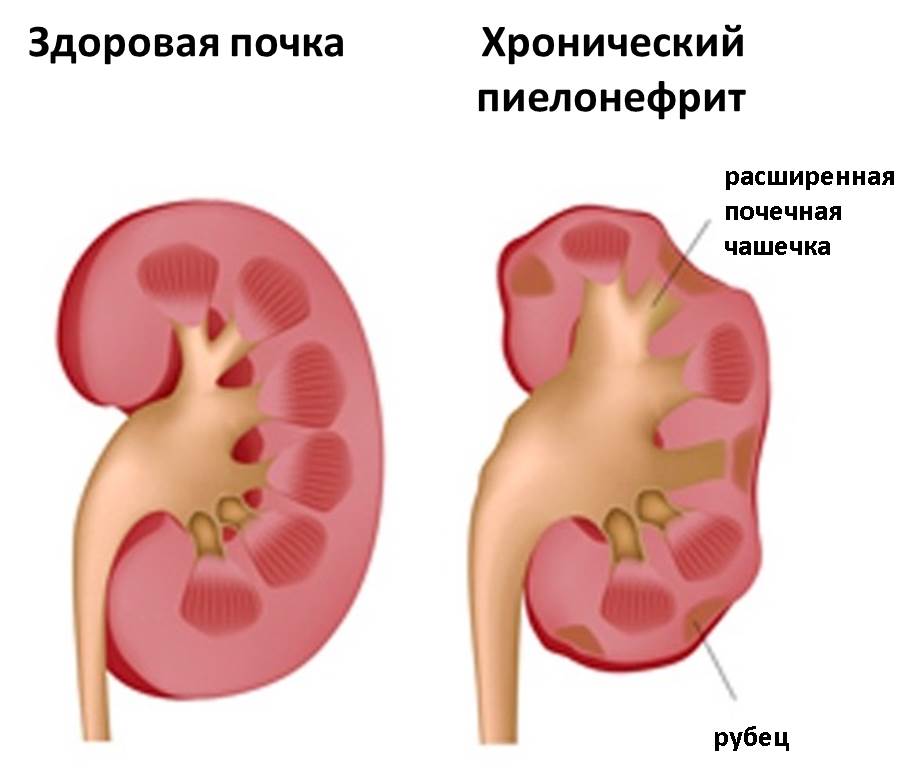
Если в процессе лечения остроту симптомов удалось снять, но воспаление полностью не прекратилось, пиелонефрит переходит в хроническую форму. Нередко хронический пиелонефрит развивается и без предшествующего ему острого процесса.
Хронический пиелонефрит проявляет себя ноющей тупой болью в области поясницы, особенно в холодную и сырую погоду. Возможны периоды обострения, в которые острота симптомов возвращается снова.
Часто хронический пиелонефрит протекает скрытно. Может держаться умеренно повышенная температура тела (37-37,5° C), причина которой долго остаётся неизвестной. Нередко хронический пиелонефрит случайно обнаруживается при врачебном обследовании, вызванном совсем другими жалобами пациента.
Не выявленный вовремя и оставленный без лечения хронический пиелонефрит приводит к развитию хронической почечной недостаточности, на ранних стадиях проявляющей себя увеличенным количеством ночных мочеиспусканий (от двух и более за ночь).
Нижняя мочевыделительная система
Мочевой пузырь
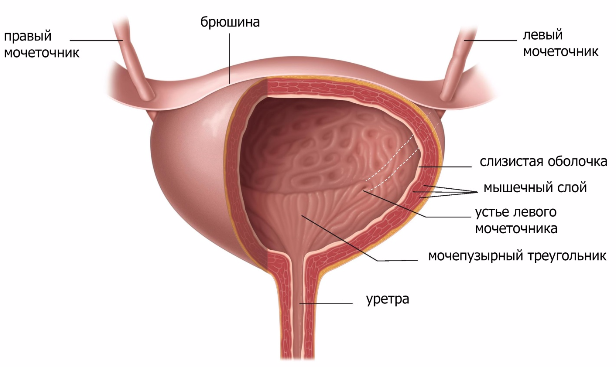
Мочевой пузырь — это полый мышечный орган, который служит резервуаром для мочи, находится сразу за лобковой костью. У мужчин к мочевому пузырю сзади прилежат семенные пузырьки, семявыносящие протоки, мочеточники и прямая кишка. У женщин между мочевым пузырем и прямой кишкой расположены матка и проксимальная часть влагалища.
Объем мочевого пузыря может значительно изменяться в зависимости от его наполнения. Физиологическая емкость мочевого пузыря в среднем составляет 250–350 мл, анатомическая — до 1000 мл.
Стенка мочевого пузыря представлена: слизистой, подслизистой основой, мышечной и наружной адвентициальной оболочкой. Серозная оболочка выстилает только дно мочевого пузыря.
Слизистая оболочка мочевого пузыря обладает способностью оставаться интактной при наличии в мочевом пузыре мочи – довольно агрессивной жидкости.
Мочевой пузырь состоит из верхушки, тела, дна и нижней узкой части – шейки. На дне мочевого пузыря находится треугольная область, известная как мочепузырный треугольник или треугольник Льето. Моча поступает в мочевой пузырь из мочеточников в самой верхней части треугольника и выходит из мочевого пузыря через уретру в самой нижней его части.
Шейка мочевого пузыря представляет собой воронкообразное расширение в нижней части мочевого пузыря, которое затем соединяется с уретрой. Она имеет длину 2-3 см и образует мышечную полосу вокруг уретры, известную как внутренний сфинктер. Сфинктер обычно плотно закрыт, и предотвращает утечку мочи из мочевого пузыря. Когда человек решает выпустить мочу, сфинктер расслабляется, и моча вытекает из мочевого пузыря в уретру.
Мужская уретра

У мужчин мочеиспускательный канал представляет собой трубку длиной 15–22 см, начинается от шейки мочевого пузыря и заканчивается наружным отверстием на головке полового члена (меатус). Уретра у мужчин несет функцию транспортировки мочи и выделения эякулята, который поступает через семявыносящие протоки.
Мужской мочевой канал состоит из нескольких отделов:
- Простатическая часть проходит через предстательную железу, его длина 3–4 см, на этом участке уретры расположен семенной бугорок, открываются семявыносящие протоки и протоки простаты.
- Мембранозная (перепончатая) часть уретры представляет собой участок от верхушки предстательной железы до луковицы полового члена, длина его составляет 1,5–2 см. Мембранозный отдел уретры окружен поперечнополосатыми мышечными пучками сфинктера.
- Губчатая или пенильная часть уретры проходит внутри губчатого тела полового члена, открывается на головке наружным отверстием, длина ее около 15 см.
В механизме удержания мочи участвуют два сфинктера: внутренний(1) и наружный(2). Внутренний сфинктер расположен на границе между шейкой мочевого пузыря и началом простатического отдела уретры, наружный сфинктер — перед семенным бугорком.
Женская уретра
Женская уретра намного короче мужской и составляет всего 4 см в длину. Моча выходит из организма через отверстие в мочеиспускательном канале, которое располагается над входом во влагалище.
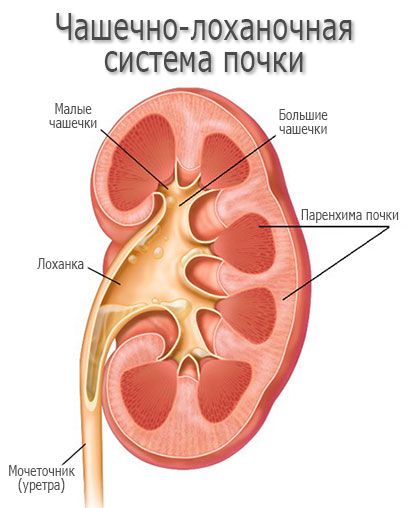
Что такое пиелонефрит?
Пиелонефрит – воспалительное заболевание почек, при котором поражаются преимущественно их чашечно-лоханочная система (чашечки, лоханки, канальцы и паренхима почек, чаще ее интерстициальные ткани).
 Основная причина пиелонефрита — инфицирование почек кишечной палочкой (Escherichia coli), стафилококками, энтерококками и другими болезнетворными микроорганизмами, но в большей мере, все-таки бактериями. Не редкостью является развитие болезни из-за одновременного поражения органа несколькими видами инфекции, особенно выделяется пара – кишечная палочка + энтерококки.
Основная причина пиелонефрита — инфицирование почек кишечной палочкой (Escherichia coli), стафилококками, энтерококками и другими болезнетворными микроорганизмами, но в большей мере, все-таки бактериями. Не редкостью является развитие болезни из-за одновременного поражения органа несколькими видами инфекции, особенно выделяется пара – кишечная палочка + энтерококки.
Синонимы пиелонефрита – пиелит (воспалительно-инфекционный процесс ограничивается только лоханкой почки).
Пиелонефрит характеризуется тяжелым течением и такими симптомами, как – сильные боли в области пораженной почки и повышенная, часто до высоких значений температура тела.
Если говорить о распределении по половому признаку, то пиелонефрит у женщин встречается почти в 6 раз чаще, нежели у мужчин, причем, это неравенство наблюдается даже среди детей.
Развитие пиелонефрита
Появление и развитие пиелонефрита, как мы и говорили, обусловлено инфекцией. Достижение чашечно-лоханочной системы болезнетворной микрофлорой происходит восходящим путем – от половой системы к мочевому пузырю и выше, к почкам. Такое явление обычно производит плохая проходимость мочи, например, при аденоме простаты (гиперплазия предстательной железы), простатите, снижению эластичности тканей из-за старения организма. Допускается также попадание инфекции нисходящим путем, когда человек заболевает тяжелым инфекционным заболеванием, и инфекция, попадая в кровеносное русло или лимфатическую систему разносится по всему организму.
Начало болезни преимущественно тяжелое – острый пиелонефрит. Почка при этом увеличивается в размерах, ее капсула становится утолщенной. После, поверхность почки может кровоточить, могут проявляться признаки перинефрита. В самой почке, во время острого пиелонефрита, к межуточной ткани наблюдается большое количество периваскулярных инфильтратов, а также тенденция к их абсцедирования (формирование абсцессов).
Гнойные образования в сочетании с бактериальной микрофлорой продвигается дальше и захватывают просвет канальцев и начинают образовывать гнойнички в мозговом веществе почки, которые уже в свою очередь образовывают серозно-желтоватые гнойные полоски, достигающие сосочков. Если процесс не остановить, в почке нарушается кровообращение и отрезанные от кровоснабжения, а соответственно и питания части органа начинают отмирать (некроз).

Если оставить все как есть, не обращаться к врачу, или же принимать без консультации какой-либо антибиотик, который полностью не купировал распространение инфекции, заболевание часто переходит в хроническую форму.
Острый пиелонефрит сопровождается высокой температурой тела, ознобом, острой болью, бактериурией, лейкоцитурией.
Хронический пиелонефрит характеризуется менее выраженной симптоматикой, однако периодически могут проявляться обострения болезни, особенно при воздействии на организм различных патологических факторов (переохлаждение организма и другие).
Пиелонефрит может быть первичным и вторичным.
Первичный пиелонефрит развивается как самостоятельное заболевание – при прямом инфицировании почек.
Вторичный развивается на фоне различных заболеваний, например, при мочекаменной болезни.
Распространение пиелонефрита
Заболевание пиелонефрит ежегодно диагностируется у 1% населения Земли (около 65 000 000 человек).
Большую часть занимает пиелонефрит у женщин, в соотношении 6 к 1 по сравнению с мужчинами.
Перевес замечен и между детьми, в сторону женского организма. Однако, в престарелом возрасте, пиелонефрит у мужчин встречается чаще, что связано с некоторыми мужскими заболеваниями, характеризующимися нарушениями уродинамики.
На пиелонефрит припадает 14% всех заболеваний почек.
Пиелонефрит у беременных в среднем, встречается у 8% женщин, причем тенденция увеличивается – за последние 20 лет количество случаев увеличилось в 5 раз.
Данное заболевание почек считается трудно диагностируемым. Так, вскрытия показывают, что пиелонефритом болел каждый 10-12 умерший.
При адекватной терапии, симптоматика минимизируется почти у 95% пациентов уже в первые дни от начала лечения.


