Хронический лимфолейкоз (хронический лимфоидный лейкоз)
Содержание:
- Лечение хронического лейкоза
- Лечение хронического лимфоцитарного лейкоза (лимфолейкоза) в зависимости от группы риска
- Прогноз при хроническом лимфоцитарном лейкозе
- Прогнозы
- Симптомы хронического лимфолейкоза
- Процедуры и операции
- Филиалы и отделения Центра, в которых лечат хронический лейкоз
- Диагностика хронического лимфолейкоза
- Патогенез
- Лимфома легких — это рак?
- Основные формы рака
- Что такое Хронический лимфоцитарный лейкоз —
- К каким докторам следует обращаться если у Вас Пролимфоцитарный лейкоз:
- Online-консультации врачей
- Последствия и осложнения
- Симптомы Хронического миелоидного лейкоза:
- Хронический миелолейкоз
- Причины возникновения хронического лимфоцитарного лейкоза
- Часто задаваемые вопросы
Лечение хронического лейкоза
Лечение больных хроническим лейкозом зависит от типа заболевания и прогностических факторов.
Лекарственный метод является основным при лечении хронического лейкоза.
Лечение хронического лимфоцитарного лейкоза (лимфолейкоза) в зависимости от группы риска
Выбор тактики лечения больных ХЛЛ зависит как от распространенности опухолевого процесса, так и от наличия определенных симптомов. С учетом этих факторов, а также клеточных и хромосомных изменений, больные подразделяются на группы риска.
Группа низкого риска.
Прогноз (исход) заболевания у пациентов этой группы благоприятный. Средняя выживаемость составляет 20-25 лет. Обычно лечение не назначается, а рекомендуется тщательное наблюдение. Лишь в случае дальнейшего развития болезни или появления неприятных симптомов применяется лечение.
Группа промежуточного и высокого риска.
У больных при отсутствии симптомов от лечения можно временно воздержаться. При появлении признаков прогрессирования заболевания или новых симптомов может быть назначена терапия.
Химиоптерапия проводится, как правило, противоопухолевым препаратом хлорамбуцилом. При появлении выраженных побочных эффектов этот препарат может быть заменен на циклофосфамид. Иногда используются стероидные препараты (преднизон).
У некоторых больных применяют комбинированную химиотерапию с включением циклофосфамида, доксорубицина, винкристина.
Флюдарабин применяется обычно при рецидиве (возврате) заболевания после лечения комбинацией препаратов. У молодых больных этот препарат можно применять в самом начале лечения. При увеличении селезенки или лимфатических узлов возможно назначение лучевой терапии в низких дозах. В случае появления выраженных симптомов, связанных со значительным увеличением селезенки, выполняется удаление селезенки.
Больным с большим количеством лейкоцитов, нарушающим кровоток, до химиотерапии показан лейкаферез (удаление избытка лейкоцитов, включая опухолевые клетки). Эффект наступает быстро, но бывает временным.
В редких случаях применяется трансплантация стволовых клеток, однако эффективность данного метода еще не доказана.
Иногда ХЛЛ может трансформироваться (превращаться) в острый лейкоз или агрессивную неходжкинскую лимфому (лимфосаркому).
Лечение хронического миелоидного лейкоза (миелолейкоза) в зависимости от фазы заболевания.
Выбор тактики лечения больных с ХМЛ зависит от фазы заболевания (хроническая, акселерации, бластный криз), возраста больного, прогностических факторов и наличия подходящего донора.
Хроническая фаза.
Применение препарата гливек (иматиниб) приводит к достижению полного эффекта у 90% больных ХМЛ.
До этого использовалась химиотерапия высокими дозами препаратов в сочетании с тотальным облучением и трансплантацией стволовых клеток.
Фаза обострения.
Применение гливека может привести к достижению ремиссии (отсутствию признаков болезни), однако период улучшения длится недолго. Использование интерферона также не позволяет получать длительные ремиссии. У 20% больных отмечается положительный ответ на химиотерапию, но он длится не более 6 месяцев.
Приблизительно 15% больных в этой фазе ХМЛ живут в течение нескольких лет после трансплантации стволовых клеток. Эту процедуру лучше выполнять молодым больным после эффективной химиотерапии.
Бластный криз.
В этой фазе болезни опухолевые клетки напоминают таковые при остром миелоидном лейкозе (ОМЛ), причем они мало чувствительны к химиотерапии. Если же и достигается положительный эффект, то он бывает кратковременным. В этом случае возможно применение трансплантации стволовых клеток.
У некоторых больных опухолевые клетки напоминают клетки острого лимфобластного лейкоза (ОЛЛ), которые более чувствительны к химиотерапии. Поэтому использование винкристина, доксорубицина и преднизона может привести к ремиссии.
При поражении центральной нервной системы у больных ХМЛ применяется цитарабин, вводимый в спинномозговой канал, или облучение головного мозга.
Прогноз при хроническом лимфоцитарном лейкозе
Хронический лимфоцитарный лейкоз на сегодняшний день является неизлечимым заболеванием. Однако возможности современной терапии позволяют существенно продлить жизнь таких больных, сохранив ее качество на приемлемом уровне. В целом продолжительность жизни таких пациентов стремится к общепопуляционным показателям.
В «Евроонко» лечение хронического лимфолейкоза проводится согласно современным стандартам с использованием новейших препаратов. Пациентами занимаются опытные врачи, в сложных случаях решение принимается коллегиально консилиумом специалистов. Благодаря такому подходу в каждом случае нам удается достичь максимально возможных результатов.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Прогнозы
Прогноз для пациентов с лимфомами зависит от стадии процесса, возраста и состояния больного, а также от результатов терапии. При лимфоме Ходжкина пациенты молодого возраста на ранних стадиях,как правило, полностью выздоравливают. У 8 из 10 удается добиться устойчивой ремиссии. Пятилетняя выживаемость при 1-й стадии составляет 95%, при 4-й – 65%.
При НХЛ селезенки, лимфоузлов и слизистых средняя пятилетняя выживаемость – порядка 70%. При НХЛ ЖКТ, слюнных желез, глазных орбит средняя пятилетняя выживаемость – около 60%. Менее благоприятный прогноз у агрессивных НХЛ молочных желез, яичников, ЦНС и костей – пятилетняя выживаемость в среднем меньше 30%.
Симптомы хронического лимфолейкоза
В начальной стадии ХЛЛ пациенты не предъявляют жалоб, их общее состояние удовлетворительное. У некоторых могут проявляться такие неспецифические симптомы как: сильная потливость, быстрая утомляемость, слабость, частые простуды. На данном этапе ХЛЛ выявляется, как правило, случайно на профилактическом осмотре или при обращении к доктору по поводу другого заболевания. Заболевание проявляется абсолютным лимфоцитозом в общем анализе крови и увеличением периферических групп лимфатических узлов (шейных, подмышечные, паховые). Увеличенные лимфоузлы при ХЛЛ пальпаторно мягко — эластичные, безболезненные, не спаяны с окружающими тканями, кожа над ними не изменена.
При медленном течении начальная стадия может длиться несколько лет, при прогрессирующем течении наблюдается быстрое ухудшение общего состояния, значительное увеличение лимфоузлов и селезенки.
Для развернутой стадии ХЛЛ характерна выраженность симптомов. К основным клиническим проявлениям относят:
- синдром интоксикации: выраженная слабость, быстрая утомляемость, снижение работоспособности, резкое снижение массы тела, значительная потливость в ночное время, необъяснимое повышение температуры тела;
- прогрессирующая лимфоаденопатия: увеличиваются практически все группы лимфатических узлов. На ощупь они мягко-эластичные, безболезненные, не спаяны с окружающими тканями, могут сливаться в конгломераты;
- инфильтрация опухолевыми клетками всех органов и систем со снижением их функции.
При этом наблюдаются:
- увеличение селезенки;
- увеличение печени, с чем связаны синдромы портальной гипертензии (расширение вен пищевода, скопление свободной жидкости в брюшной полости, печеночная недостаточность) и холестатической желтухи (боль в правом подреберье, тошнота, окрашивание кожи и склер в желтый цвет, кожный зуд, обесцвечивание кала, потемнение мочи);
- язвы ЖКТ, синдром мальабсорбции (нарушение всасывания в кишечнике, сопровождающееся болями в животе, диареей), диспепсические нарушения (тошнота, вздутие, чувство тяжести), как следствие инфильтрации ЖКТ;
- частые пневмонии и другие инфекции дыхательных путей, дыхательная недостаточность, вследствие накопления опухолевых клеток в легких.
В общем анализе крови — лейкоцитоз (50-200*109/л), лимфоцитоз (до 100*109/л или 80-90 % в лейкоцитарной формуле), анемия и тромбоцитопения, увеличение СОЭ, клеток Боткина — Гумпрехта (разрушенные лимфоциты).
Терминальная стадия ХЛЛ характеризуется:
- резким значительным ухудшением общего состояния;
- длительной высокой температурой тела;
- истощением;
- тяжелыми генерализованными инфекциями (стафилококковой, стрептококковой, герпетической, туберкулезом и др.);
- тяжелой почечной недостаточностью (характеризуется олигоанурией, повышением в крови мочевины и креатинина);
- выраженной анемией;
- выраженная тромбоцитопения;
- геморрагический синдром;
- в связи с инфильтрацией мозговых оболочек опухолевыми клетками возможно развитие нейролейкемии, проявляющейся сильной головной болью, рвотой, парезами и параличами, развитием менингеальных симптомов;
- инфильтрация спинномозговых корешков сопровождается интенсивными стреляющими «корешковыми» болями;
- возможно развитие тяжелой кардиомиопатии, проявляющейся прогрессирующей сердечной недостаточностью и нарушениями ритма сердца.
Процедуры и операции
Трансплантация стволовых клеток имеет важное значение в лечении больных. Может применяться аллогенная и аутологичной трансплантации
При аутологичной источником гемопоэтических стволовых клеток является сам пациент. Заготовка клеток проводится во время лечения, и они подвергаются криоконсервации. При аллогенной трансплантации клетки получают от родных братьев, сестер или от совместимого неродственного донора. Аллогенная трансплантация может привести к полному излечению, но недостатком ее являются осложнения вследствие отторжения трансплантата (реакция «трансплантат против хозяина»). Высокая токсичность аллогенной трансплантации ограничивает возможности его применения.
АллоТКМ имеет высокий излечивающий потенциал и позволяет длительно контролировать заболевание. Важным фактором, который влияет на решение о проведении аллоТГСК, является отсутствие ответа на терапию. У пациентов с хромосомными аберрациями (делеции р53 и делеции 17p13) аллогенная трансплантация проводится в первой линии лечения. После аллогенной трансплантации снижается частота рецидивов, в отличие от аутоТГСК.
АутоТГСК проводится для закрепления первой или второй ремиссии. Она не имеет существенного преимущества перед стандартной химиоиммунотерапией, поэтому не является стандартом оказания помощи. АутоТГСК может применяться отдельных случаях, например при синдроме Рихтера.
Филиалы и отделения Центра, в которых лечат хронический лейкоз
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
8 (494) 150 11 22
Диагностика хронического лимфолейкоза
Первый шаг в диагностике ХЛЛ — консультация онкогематолога Больницы израильской онкологии LISOD. Тщательный осмотр позволяет обнаружить признаки заболевания. Также врач расспросит пациента о личной и семейной истории заболеваний, обсудит факторы риска, порекомендует необходимые методы обследования.
Точности диагностики в LISOD уделяется особое внимание, ведь от этого зависят дальнейшие шаги. Чем больше информации об опухолевом процессе получают специалисты, тем выше шанс подобрать эффективные препараты и методы лечения
Мы можем быть уверены в правильности результатов исследований, поскольку они выполняются в одной из ведущих патологических лабораторий Германии.
Прежде всего назначаются анализы крови. О хроническом лимфолейкозе говорит значительное увеличение количества В-лимфоцитов до 5×109/л или более. Для подтверждения диагноза ХЛЛ при обнаруженном лимфоцитозе проводится иммунофенотипирование.
Также могут назначаться:
- биопсия лимфоузла или селезенки, иммуногистохимическое исследование биоптата — определяется экспрессия специфических антигенов В-лимфоцитов (CD5, CD23, CD19);
- цитогенетическое исследование — позволяет определить кариотип лейкозных клеток;
- пункция, биопсия костного мозга — такие исследования проводятся под обязательным анестезиологическим сопровождением, пациент не чувствует боли или неприятных ощущений;
- молекулярные и генетические исследования.
При необходимости дообследования могут назначаться УЗИ, КТ, ПЭТ-КТ и другие исследования.
Патогенез
Нормальные В-лимфоциты вырабатывают антитела, которые связывают антигены бактерий и вирусов. Чужеродные антигены микроорганизмов являются стимулами для развития лимфолейкоза. Субстратом опухоли являются клетки, которые контактировали с антигеном и превратились в клетки памяти. Постоянная антигенная стимуляция вызывает появление мутаций генов, в результате чего происходит неопластическая трансформация В-лимфоцитов и образование клона лейкемических клеток. Конечная стадия В-лимфоцита — плазматическая клетка, а при ХЛЛ вследствие мутаций лимфоциты не развиваются до плазматических клеток.
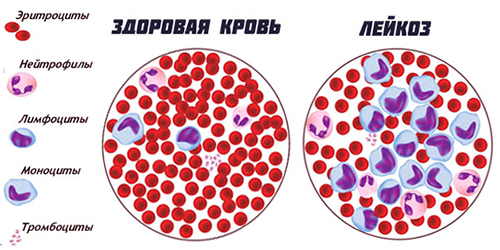
Клон измененных злокачественных клеток быстро пролиферирует. Пролиферация злокачественных клеток происходит в лимфатических узлах и в костном мозге в так называемых пролиферативных центрах. Образуется большое количество малых, зрелых лимфоцитов аккумулируется не только в костном мозге и крови, но и в лимфоузлах, селезенке, печени, вызывая лейкемическую инфильтрацию этих органов и нарушая их функции. При высокой скорости пролиферации болезнь будет иметь агрессивное течение. Однако установлено, что развитие ХЛЛ в большей части связано с накоплением малигнизированных лимфоцитов, которые долго живут, чем с их пролиферацией.
Лимфома легких — это рак?
Не всегда. Однако к лимфомам относятся преимущественно злокачественные новообразования лимфатической системы, которые формируются из-за бесконтрольного накопления патологически измененных лимфоцитов. Исключением могут быть индолентные лимфомы
Они не требуют лечения, однако наблюдать их тоже важно. Если при этом у пациента проявляется вышеописанная симптоматика (температура, лихорадка, боль в грудной клетке), то обследование и лечение таких лимфом должно проводиться обязательно
Злокачественные клетки-лимфоциты обладают формой, отличной от «правильных» клеток, и представляют собой фатальный «сбой» в работе организма. У таких клеток возникают совсем другие функции – они производят огромное количество белков и токсинов, при этом не уничтожаются клетками иммунной системы как враждебные.
Лимфомы не всегда являются первичным очагом онкологии. Патологически увеличенный узел или их группа (диссеминированная или локализованная в одном месте) часто бывает следствием метастатических процессов. Это происходит в связи с тем, что лимфатический узел выполняет функцию фильтра и накапливает в себе злокачественные клетки, отделившиеся от первично пораженного органа
В таком случае важно не только выявить лимфому, но и первичный очаг. Увеличение лимфоузлов легких может указывать на рак легких, молочной железы, средостения, желудка, то есть органов, расположенных в непосредственной близости
Уточнить диагноз относительно доброкачественного или злокачественного новообразования можно по результатам биопсии (гистологического исследования образца ткани). Также пациент сдает клинический и биохимический анализы крови.На КТ легких врачи выявляют новообразование, могут оценить его размер, распространенность увеличенных лимфоузлов, однако сделать точный вывод о разновидности опухоли без анализов не представляется возможным.
Основные формы рака
-
Основные формы рака
-
Рак полости рта и ротоглотки
-
Рак губы
-
Рак пищевода
-
Рак желудка
-
Опухоли двенадцатиперстной кишки
-
Рак толстой и прямой кишок рак толстой и прямой кишок
-
Опухоли заднего прохода
-
Рак печени
-
Рак поджелудочной железы
-
Рак желчного пузыря и протоков
-
Вторичные (метастатические) опухоли печени
-
Опухоли сердца
-
Рак полости носа и придаточных пазух
-
Рак гортани и гортаноглотки
-
Опухоли трахеи
-
Рак легкого
-
Метастатические опухоли легких
-
Опухолевые плевриты
-
Злокачественные опухоли костной и хрящевой тканей
-
Меланома
-
Родинки
-
Саркома капоши
-
Опухоли мягких тканей у взрослых
-
Злокачественная мезотелиома
-
Рак молочной железы
-
Рак влагалища
-
Рак матки
-
Трофобластическая болезнь
-
Рак яичников
-
Рак полового члена
-
Рак предстательной железы
-
Рак яичка
-
Злокачественные опухоли почек
-
Рак мочевого пузыря
-
Опухоли головного и спинного мозга у взрослых
-
Внутричерепные метастатические опухоли
-
Опухоли щитовидной железы
-
Рак коры надпочечников
-
Болезнь ходжкина (лимфогранулематоз) у взрослых
-
Неходжкинские лимфомы (лимфосаркомы) у взрослых
-
Множественная миелома
-
Острый лейкоз у взрослых
-
Хронический лейкоз у взрослых
-
Миелодиспластические синдромы
Что такое Хронический лимфоцитарный лейкоз —
Хронический лимфоцитарный лейкоз/мелкоклеточная лимфоцитарная лимфома (ХЛЛ/МЛЛ), по классификации ВОЗ опухолевых заболеваний кроветворной и лимфоидной тканей , представляет собой опухоль из мономорфных мелких круглых В-лимфоцитов, присутствующих в периферической крови, костном мозге и лимфатических узлах вместе с пролимфоцитами и параиммунобластами (псевдофолликулами) и обычно экспрессирующих CD5 (Т-клеточный антиген), CD23 и другие В-клеточные антигены (CD19, CD20) при невысоком уровне экспрессии поверхностных иммуноглобулинов.
Более трех четвертей людей, имеющих эту разновидность лейкоза, старше 60 лет; у мужчин он встречается в 2-3 раза чаще, чем у женщин. Хронический лимфоцитарный лейкоз редко встречается в Японии и Китае, а также у выходцев из Японии, переехавших в США, — это указывает на то, что в развитии болезни определенную роль играет генетический фактор. В России хроническим лимфоцитарным лейкозом заболевают 2 из 100 000 человек.
К каким докторам следует обращаться если у Вас Пролимфоцитарный лейкоз:
Гематолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пролимфоцитарного лейкоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Online-консультации врачей
| Консультация гастроэнтеролога детского |
| Консультация оториноларинголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация психоневролога |
| Консультация онколога |
| Консультация кардиолога |
| Консультация генетика |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация дерматолога |
| Консультация ортопеда-травматолога |
| Консультация пульмонолога |
| Консультация офтальмолога (окулиста) |
| Консультация психиатра |
| Консультация сурдолога (аудиолога) |
| Консультация нарколога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Последствия и осложнения
Осложнения делятся на аутоиммунные и инфекционные. Как первые, так и вторые могут развиваться в любом периоде заболевания. Среди аутоиммунных выделяют:
- Аутоиммунная гемолитическая анемия. Иногда бывает самым ранним симптомом и появляется задолго до других признаков. Но все-же чаще развивается уже при выраженной клинико-гематологической картине заболевания.
- Аутоиммунная тромбоцитопения (синоним идиопатическая тромбоцитопеническая пурпура). Встречается у 3% больных. Характеризуется быстрым снижением тромбоцитов (30×109/л). Если количество тромбоцитов быстро снижается вместе с развитием анемии, то вероятнее всего тромбоцитопения имеет аутоиммунный характер. Появляются признаки геморрагического диатеза: кожные кровоподтеки, носовые кровотечения и кровотечения из десен. Большую опасность представляют кровоизлияния в головной мозг, которые становятся причиной смерти.
- Парциальная красно-клеточная аплазия. Характеризуется тяжелой анемией.
Проблема инфекционных осложнений имеет решающее значение для течения и исхода хронического лимфолейкоза. Инфекционные осложнения возникают на любом этапе болезни и встречаются у 75-80% больных. У большей части больных они становятся причиной смерти. Чаще с инфекционными осложнениями врачи сталкиваются у больных с выраженными проявлениями основного заболевания. Нередко встречается наличие 2-3 инфекционных очагов. Лечение инфекционных осложнений у этих больных представляет большие трудности.
Среди инфекционных осложнений наиболее часто встречаются:
- Заболевания дыхательных путей: пневмонии, трахеиты, бронхиты, плевриты. У некоторых больных воспаление легких бывает два раза в год и протекают тяжело.
- Нагноительные поражения кожи — рожа, фурункулез, пиодермия. Если инфекционные очаги быстро не ликвидируются, часто процесс распространяется. На месте инъекции возникает абсцесс, потом нагнаиваются лимфатический узел, затем появляется абсцесс подкожной клетчатки, септикопиемия и тяжелая пневмония.
- Herpes zoster. Течение этого вирусного заболевания очень тяжелое. Начинается с повышения температуры и появления сильных болей в области грудной клетки или конечностей. Затем появляются кожные элементы (пузырьки) в этих местах, а у некоторых больных и на лице. Множественные пузырьки могут полностью покрывать кожу туловища, лица и конечностей. У некоторых больных бывает буллезная форма, когда размеры пузырей достигают 15-20 см.
- Инфекция мочевыводящих путей (цистит, пиелонефрит).
Симптомы Хронического миелоидного лейкоза:
Момент возникновения хронического миелоидного лейкоза, как и любого другого лейкоза, не имеет симптомов и всегда проходит незамеченным. Симптоматика развивается тогда, когда общее количество опухолевых клеток начинает превышать 1 килограмм. Большинство пациентов жалуются на общее недомогание. Они быстрее устают, и при физической работе у них может возникать одышка. В результате анемии кожа становится бледной. Пациенты могут испытывать дискомфорт в левой половине брюшной полости, вызванный увеличением селезенки. Нередко пациенты теряют в весе, отмечают усиленную потливость, похудание и неспособность переносить жару. При клиническом осмотре чаще всего единственным патологическим признаком является увеличение селезенки. Увеличения размеров печени и лимфатических узлов в ранней стадии ХМЛ практически не встречается. Примерно у четверти заболевших хронический миелоидный лейкоз обнаруживают совершенно случайно, во время планового медицинского обследования. Иногда диагноз ХМЛ ставится уже на более агрессивной стадии — акселерации или бластного криза.
Хронический миелоидный лейкоз (хронический миелоз) протекает в две стадии.
Первая стадия — доброкачественная, длится несколько лет, характеризуется увеличением селезенки.
Вторая стадия — злокачественная, длится 3-6 месяцев. Селезенка, печень, лимфатические узлы увеличены, появляются лейкозные инфильтрации кожи, нервных стволов, мозговых оболочек. Развивается геморрагический синдром.
Часто регистрируются инфекционные заболевания. Типичны признаки интоксикации — слабость, потливость. Иногда первым симптомом является небольшая боль, тяжесть в левом подреберье, что связано с увеличением селезенки, в последующем бывают инфаркты селезенки. Без видимой причины поднимается температура, появляются боли в костях.
В типичном случае характерен нейтрофильный лейкоцитоз (повышение уровня нейтрофильных лейкоцитов) с появлением молодых форм нейтрофилов, сопровождающийся увеличением количества тромбоцитов, уменьшением содержания лимфоцитов. По мере развития болезни нарастают анемия и тромбоцитопения. У детей чаще наблюдается ювенильная форма хронического миелолейкоза без увеличения количества тромбоцитов, но с повышенным содержанием моноцитов. Часто увеличивается число базофилов, имеет место повышенный уровень эозинофилов. В первую доброкачественную стадию клетки костного мозга по всем параметрам соответствуют норме. Во вторую стадию в костном мозге и крови появляются бластные формы, отмечается быстрый рост числа лейкоцитов в крови (до нескольких миллионов в 1 мкл). Характерными признаками конечной стадии является обнаружение в крови осколков ядер мегакариоцитов, угнетение нормального кроветворения.
Болезнь протекает хронически с периодами обострения и ремиссиями. Средняя продолжительность жизни — 3-5 лет, но известны отдельные случаи длительного течения хронического миелолейкоза (до 10-20 лет). Клиническая картина зависит от стадии заболевания.
Прогноз неоднозначен и зависит от стадии заболевания. В течение первых двух лет после постановки диагноза умирают 10% больных, каждый последующий год — чуть меньше 20%. Медиана выживаемости составляет примерно 4 года.
Для определения стадии заболевания и риска летального исхода используют прогностические модели. Чаще всего это модели, основанные на многофакторном анализе наиболее важных прогностических признаков. Одна из них — индекс Сокала — учитывает процент бластных клеток в крови, размеры селезенки, число тромбоцитов, дополнительные цитогенетические нарушения и возраст. В модели Тура и комбинированной модели Кантарджана учитывается число неблагоприятных прогностических признаков. К таким признакам относятся: возраст 60 лет и старше; значительная спленомегалия (нижний полюс селезенки выступает из левого подреберья на 10 см или более); содержание бластных клеток в крови или в костном мозге, равное или превышающее 3% и 5% соответственно; содержание базофилов в крови или в костном мозге, равное или превышающее 7% и 3% соответственно; уровень тромбоцитов, равный или превышающий 700000 1/мкл, а также все признаки стадии ускорения. При наличии перечисленных признаков прогноз крайне неблагоприятный; риск летального исхода в течение первого года заболевания втрое больше обычного.
Хронический миелолейкоз
– распространённой вид лейкоза, на его долю приходится около 20% всех лейкозов. В странах Европы и Северной Америки ХМЛ занимает 3-е место по частоте после острых лейкозов и хронического лимфолейкоза. Ежегодная заболеваемость составляет 1-1,5 случая на 100000 населения. Пик заболеваемости приходится на возраст 30-50 лет, около 30% составляют больные старше 60 лет.
ХМЛ возникает вследствие соматической мутации в гемопоэтической стволовой клетке, результатом которой является уникальная цитогенетическая поломка — транслокация t(9;22)(q34;q11) с удлинением длинного плеча одной из хромосом 9 и укорочением одной из хромосом 22. Укороченная хромосома 22 называется филадельфийской и обозначается как Ph-хромосома. Для установления диагноза ХМЛ обязательным диагностическим методом является цитогенетическое исследование крови и/или костного мозга.
В течении ХМЛ выделяют три фазы: 1. хроническую, 2. продвинутую, или фазу акселерации, 3. острую, или терминальную (бластный криз). Продолжительность фаз болезни у разных пациентов различается, ХМЛ может быть впервые диагностирована в любой из них.
Хроническая фаза характеризуется постепенно нарастающим лейкоцитозом – 15-20 х109/л в начале заболевания, иногда до 500-900 х109/л и более при развернутой клинической картине. Одновременно в крови появляются незрелые гранулоциты: миелоциты, метамиелоциты, иногда – промиелоциты, даже единичные бластные клетки. Характерно увеличение числа базофилов до 5-10% и нередко одновременно эозинофилов – эозинофильно-базофильная ассоциация. В большинстве случаев отмечается увеличение количества тромбоцитов. В начале заболевание может протекать почти бессимптомно, через несколько месяцев при осмотре обнаруживается увеличение селезенки, которая без лечения достигает огромных размеров. В таких случаях в ней часто бывают инфаркты, которые сопровождаются выраженным болевым синдромом (острой болью). При выраженной спленомегалии может быть увеличена печень.
Терминальная фаза у 80-85% больных характеризуется развитием бластного криза – появление в крови и костном мозге более 20% бластных клеток. Число лейкоцитов при этом может и не повышаться по сравнению с предыдущей фазой. Как правило, в этой фазе развивается не отмечавшаяся на предыдущих этапах анемия, зачастую одновременно и тромбоцитопения. У большинства больных появляются жалобы на повышение температуры тела, ноющую боль в костях, быстрое увеличение селезенки в размерах.
Цель современной терапии ХМЛ – максимальное подавление Ph-позитивного опухолевого клона. Стандартом в настоящее время является терапия ингибиторами BCR-ABL-тирозинкиназ (ИТК). Препараты из группы ИТК обладают механизмом таргетного действия на Ph-позитивные лейкемические клетки. В настоящее время в клинической практике доступны несколько препаратов (иматиниб, дазатиниб, нилотиниб). Для каждого конкретного пациента терапия может быть выбрана с учетом наибольшей эффективности и наименьшей токсичности. Терапия одним из ингибиторов тирозинкиназ должна быть начата сразу после подтверждения диагноза ХМЛ. Лечение может проводиться в амбулаторных условиях. Прием ИТК можно начинать при любом числе лейкоцитов. После начала приема ИТК число лейкоцитов начинает снижаться через 1-2 недели и нормализуется к 4-6 неделям. Уменьшение повышенного числа тромбоцитов обычно отстает на 1-2 недели. При лечении больных в хронической фазе ХМЛ при снижении числа гранулоцитов менее 1,0х109/л или тромбоцитов менее 50х109/л рекомендуется сделать перерыв в лечении и возобновить его при увеличении количества гранулоцитов до 1,5х109/л, тромбоцитов до 100х109/л.
Для правильной оценки эффективности терапии ингибиторами тирозинкиназ рекомендуется цитогенетическое исследование каждые 6 мес. После достижения полной цитогенетической ремиссии рекомендуется на протяжении всего заболевания каждые 3 мес. проводить молекулярное исследование на наличие BCR-ABL-транскрипта с помощью ПЦР в реальном времени.
Причины возникновения хронического лимфоцитарного лейкоза
Причины возникновения хронического лимфолейкоза до конца не ясны. Многие факторы риска, которые имеют ключевое значение при развитии других злокачественных новообразований и гемобластозов, здесь не актуальны (воздействие ионизирующего излучения, химических канцерогенов, хронических инфекций). В то же время обнаружено увеличение заболеваемости среди лиц, занятых в обслуживании высоковольтных линий электропередач. Также доказана роль наследственной предрасположенности. Риски развития ХЛЛ при наличии в семье родственника с такой патологий увеличиваются в 30 раз по сравнению со среднепопуляционными показателями.
Часто задаваемые вопросы
Как я могу попасть на консультацию к онкологу?В какое время принимают онкологи?В какие часы проводится обследование и лечение?На каком языке проходит консультация?В LISOD лечат детей?Можно, я буду не один/одна на консультации?Как подготовиться к первой консультации?Что нужно знать при обращении в LISOD?Существует ли возможность консультации без пациента, только по документам?Сколько врачей будут наблюдать меня?Как подготовиться к проведению исследований?Существуют ли программы для профилактики возникновения рака?Оформляете ли вы приглашение на консультацию для граждан других стран?В LISOD проводят все виды лечения?


