Иммунные реакции на пищу
Содержание:
- Пищевая аллергия у ребенка
- Что это такое?
- Основные «виновники» появления пищевой аллергии
- Виды и причины пищевой аллергии
- Как вылечить пищевую аллергию?
- Комплекс IgE-зависимой и независимой пищевой аллергии
- Профилактика
- Диагностика
- Что такое пищевая аллергия?
- Пищевая аллергия у детей
- Диета кормящей мамы при аллергии у ребенка
- Диета при аллергии: что можно и что нельзя кушать?
- Прекращение или уменьшение контакта с аллергеном — так называемые элиминационные мероприятия.
- Необходимо ли сразу идти к врачу? Какие обследования он может назначить?
- Профилактика
- Важно знать!
- Лечение пищевой аллергии у детей
- Пищевая аллергия желудочно-кишечного тракта зависит от IgE
- Общее описание
- Пищевая непереносимость и пищевая аллергия — сравнение
- Симптомы заболевания
Пищевая аллергия у ребенка
На сегодняшний день примерно у 10% детей встречаются различные проявления негативной реакции организма на пищу. Чаще всего причиной пищевой аллергии у детей становится употребление в пищу сладостей, цитрусовых и молочных продуктов. Один из наиболее часто встречающихся аллергенов у грудничков и детей первого года жизни – коровье молоко, а именно белки, содержащиеся в нем. Предотвратить аллергию несложно, родителям следует уделить максимум внимания рациону ребенка.
Опасность аллергических реакций несут в себе такие продукты, как:
- рыба;
- жирное мясо;
- копчености;
- продукты с высоким содержанием консервантов;
- орехи;
- цитрусовые;
- шоколад и мед и др.
Аллергию у ребенка сопровождают следующие симптомы:
- крапивница;
- зуд;
- сыпь;
- запоры;
- диареи;
- колики в желудке и кишечнике3.
На самом деле, такие заболевания отличают специфичные симптомы, которые можно установить и самостоятельно. Но если кожные реакции и проблемы с желудочно-кишечным трактом можно решить самостоятельно, то отеки требуют особого подхода.
Отечность, сопровождающая аллергию, может покрывать разные части тела: ноги, руки и даже гортань. В случае отека гортани рекомендуется незамедлительно обратиться в скорую помощь.
Что это такое?
Пищевая аллергия является одним из видов пищевой непереносимости. В основе ее развития лежат иммунологические механизмы, остающиеся пока до конца не расшифрованными. Именно пищевая аллергия оказывает огромное влияние на формирование и последующее развитие всех аллергических заболеваний у детей. Она может быть причиной острых состояний, таких как анафилактический шок, тяжелые формы бронхиальной обструкции (непроходимости), аллергические васкулиты, а также может поддерживать хронические и рецидивирующие поражения ЛОР-органов, желудочно-кишечного тракта, почек, нервной и сердечно-сосудистой системы.
Основные «виновники» появления пищевой аллергии
Основной причиной истинной пищевой аллергии у собак и кошек являются белки, причем масса их должна быть более 10 кДа, чем тяжелее белок – тем больше у него шанс «не понравиться» иммунной системе. Именно поэтому наиболее часто виновниками развития аллергии у собак являются белки говядины, молочных продуктов, курицы и пшеничного глютена, а у кошек: молока, говядины, рыбы и курицы. Это совершенно не значит, что ваша собака не может развить пищевую аллергию, скажем, на индейку, но шансов на это гораздо меньше. В гуманной медицине много хороших исследований о том, какие факторы являются предрасполагающими к развитию пищевой аллергии у людей. Например, доказана роль дисбактериоза и сопутствующих воспалительных заболеваний кишечника. У собак таких исследований практически нет, однако ясно, что переболевшие парвовирусным гастроэнтеритом собаки, более подвержены развитию пищевой аллергии в дальнейшем. Итак, на какие же продукты наиболее часто развивается пищевая аллергия у собак? (данные исследований за 2019 год):
- Говядина
- Молочные (даже кисломолочные) продукты
- Курица
- Пшеничный (реже других злаков) глютен
Виды и причины пищевой аллергии
Пищевая аллергия возникает из-за того, что иммунная система воспринимает безвредные вещества в определенных продуктах как вредные.
При наиболее распространенном виде пищевой аллергии антитело, известное как иммуноглобулин E (IgE), ошибочно нацелено на определенный белок, содержащийся в пище, как на угрозу. Иммуноглобулин участвует в выделении ряда химических веществ, формирующих аллергическую реакцию, наиболее серьезным из которых является гистамин. Он и вызывает большинство типичных симптомов аллергической реакции. Например, гистамин:
- заставляет мелкие кровеносные сосуды расширяться, вызывая пищевую аллергию на коже (кожа становится красной и опухшей);
- увеличивает количество слизи, вырабатываемой слизистой носа, что вызывает чихание, зуд и жжение.
Существует еще один тип пищевой аллергии, известный как не-IgE-опосредованная пищевая аллергия. Ее сложнее диагностировать, поскольку не существует теста, который бы точно ее подтвердил. Этот тип пищевой аллергии также проявляется на теле и вызывает сбои в работе пищеварительной системы (изжога, диарея, тошнота). У младенцев пищевая аллергия, не опосредованная IgE, тоже может вызывать диарею и рефлюкс, когда желудочная кислота просачивается в горло.
Пищевая аллергия у взрослых чаще всего вызывается следующими продуктами:
- орехи – грецкие, миндаль, арахис, фисташки;
- рыба;
- морские продукты – моллюски, крабы, омары и креветки;
- сельдерей;
- глютен – это аллергия на пищевой белок, содержащийся в злаках;
- горчица;
- фрукты и овощи – обычно пищевая аллергия у взрослого на них возникает только на коже вокруг ротовой полости;
- мясо – у некоторых людей аллергия только на один вид мяса, у других — на разные виды; основное проявление – пищевая аллергия на лице;
- алкоголь;
- нестероидные противовоспалительные препараты – аспирин или ибупрофен.

Как вылечить пищевую аллергию?
Лечение пищевой аллергии направлено на уменьшение симптомов аллергической реакции, выведение аллергена из организма и восстановление микрофлоры кишечника. Ускоряет выведение токсичных продуктов аллергической реакции приём сорбентов — чаще всего это привычный нам Энтеросгель.
Кроме того, назначаются антигистаминные препараты, а при тяжёлой форме аллергии — глюкокортикоидные гормоны.
После выявления причины аллергии назначается строгая гипоаллергенная диета.
Диета при пищевой аллергии предполагает полный отказ от продуктов, содержащих аллерген, а также копчёностей, маринадов и спиртных напитков. Продукты употребляются в отварном или тушёном виде. Что тогда можно ребёнку и взрослому? Запеканки, овощные супы, каши, несладкий чай, сухари, травяные отвары.
- Хорошо помогает от аллергии сорбент Энтеросгель: как уже говорилось выше, препарат безопасно связывает и выводит из организма аллергены, токсины и прочие вредные соединения, благодаря своей уникальной форме не затрагивая полезные вещества и микроэлементы;
- Взрослым таблетки от пищевой аллергии подбирает лечащий врач с учётом симптомов, сопутствующих заболеваний и формы аллергии, поэтому не стоит заниматься самолечением. Эффективными препаратами считаются антигистаминные средства продлённого действия;
- Защищают кишечник и восстанавливают микрофлору препараты-пробиотики;
- При тяжёлых формах пищевой аллергии, например, отёке Квинке, назначаются гормональные препараты.
Комплекс IgE-зависимой и независимой пищевой аллергии
Примеры такой ПА – аллергия на белок коровьего молока (АБКМ), эозинофильный эзофагит (EE) и эозинофильный гастроэнтерит (EG). IgE-зависимые и IgE-независимые аллергические заболевания VT поражают детей всех возрастов как новорожденных, так и подростков.
АКПБ представляет собой аномальный ответ на белки молока, возникающий в результате иммунного ответа, вызываемого одним или несколькими белками. Это один из наиболее распространенных вариантов пищевой аллергии у младенцев и детей раннего возраста. Аллергия может быть вызвана прямым потреблением детских смесей с молоком и косвенно использованием молочных продуктов матерью во время грудного вскармливания.
Молоко – основной источник питательных веществ в течение первых 6 месяцев жизни. Поэтому большинство смесей для младенцев изготовлено из КМ, поэтому такая аллергия чаще всего диагностируется у детей, которые получают искусственное питание. АКПБ диагностируется примерно у 0,5% малышей на грудном вскармливании и у 2-5% малышей на искусственном вскармливании. Например, в Нидерландах около 7% детей обращаются к семейному врачу по поводу симптомов, связанных с применением молока.
Функциональные расстройства определяются как различные возрастные, хронические или повторяющиеся симптомы, которые нельзя объяснить структурными или биохимическими нарушениями.
 Комплекс IgE-зависимой и независимой пищевой аллергии
Комплекс IgE-зависимой и независимой пищевой аллергии
Профилактика
Чтобы минимизировать вероятность появления на коже ребенка аллергии целесообразно придерживаться следующих профилактических мер:
максимально долго кормить ребенка материнским молоком, на которое у малыша не может развиться аллергическая реакция;
не спешить вводить в меню грудничка «нестабильные» продукты до тех пор, пока его иммунная система не укрепится;
кормящая женщина должна следить за своим рационом, вводя новые продукты постепенно и контролируя реакцию организма малыша;
если лактацию необходимо приостановить, то для грудничка важно грамотно подобрать сухую смесь;
минимум до 5 месяцев, а лучше до 12 месяцев не давать ребенку продукты животного происхождения (мясо, мед, яйца, сливочное масло);
до полутора лет не давать ребенку потенциальные аллергены — цитрусовые, шоколад, экзотические фрукты, клубнику, малину, помидоры, и продукты, содержащие краситель и ароматизаторы;
регулярно делать влажную уборку в помещении, бороться с грибком;
минимизировать контакты малыша с домашними животными.
При соблюдении таких несложных правил, ребенок будет реже соприкасаться с возможными аллергенами, а защитные силы его организма будут укреплены.
Диагностика
 Основными методами диагностики данной патологии являются:
Основными методами диагностики данной патологии являются:
1. Сбор анамнеза, опрос пациента. Доктора интересует, когда впервые у пациента появился кожный зуд, высыпания, отеки, выделения из носа, слезотечение и другие симптомы аллергии.
Далее специалист просит пациента вспомнить, какие продукты он употреблял перед возникновением аллергической реакции на пищу, и сколько времени прошло с момента употребления продукта до развития аллергической реакции. Также врача интересует, есть ли среди близких родственников пациента люди, страдающие пищевой аллергией.
2. Осмотр пациента. Специалист изучает кожные высыпания, осматривает отеки, выявляет другие характерные для аллергии симптомы.
Кстати, для выявления аллергена может быть назначена специальная диета. Ее суть заключается в постепенном исключении продуктов, которые входят в повседневный рацион пациента. Продукты исключают по одному и смотрят реакцию.
Если аллергия сохраняется, то продукт возвращают в рацион и исключают следующий и так до тех пор, пока не будет обнаружен продукт, который является причиной всех проблем со здоровьем.
После этого ждут, когда исчезнут симптомы аллергии и снова дают пациенту подозрительный продукт. Если аллергия возникает вновь, то значит это и есть тот самый аллерген.
3. Анализ крови (общий). Обнаруживают увеличение количества эозинофилов, что говорит о наличии аллергической реакции в организме.
4. Взятие мазка со слизистой носа с последующим изучением его содержимого под микроскопом. Выявляют отсутствие или наличие эозинофилии.
5. Анализ кала. Проводится для подтверждения наличия эозинофилии.
6. Анализ сыворотки крови на специфические иммуноглобулины Е. Выявляют продукты, на которые возникает пищевая аллергия у взрослых и детей.
7. Кожные аллергические пробы. Суть данного метода диагностики заключается в том, что на кожу пациента наносятся растворы аллергенов. После этого кожу под каплей аллергена прокалывают или повреждают скарификатором.
Если у человека имеется аллергия на продукты питания, то в месте нанесения аллергена образуется волдырь и гиперемия. Следует помнить, что подобные тесты можно проводить только в периоды ремиссии, когда у пациента нет видимых симптомов аллергии.
В ряде случаев возможна дополнительная консультация терапевта.
Что такое пищевая аллергия?
Истинная пищевая аллергия – негативная реакций организма, обусловленная чрезмерной активностью иммунной системы и проявляющаяся некоторым набором неспецифических симптомов
Важно понимать, что пищевая аллергия, связанная с действием иммунной системы, развивается некоторое время – от нескольких месяцев до нескольких лет. Именно поэтому неверно полагать, что если собака питается одним и тем же кормом какое-то время, то у нее никак не может быть пищевой аллергии – как раз наоборот, вполне может
На форумах мы можем отыскать множество причин, вызывающих пищевую аллергию у собак, в том числе антибиотики из курицы, консерванты в кормах и даже жиры. Верно ли это? Вот, что говорят нам последние исследования ведущих зарубежных ветеринарных иммунологов об истинных причинах этого заболевания.
Пищевая аллергия у детей
Детская пищевая аллергия поражает от 6 до 8 % детей в возрасте до 3 лет. Часто пищевая аллергия у детей без лечения проходит по мере взросления, однако не стоит ждать этого, пренебрегая медицинской помощью. Пищевая аллергия у ребенка может влиять на его рост и развитие, поэтому в любом случае нужно обратиться к врачу.
Пищевая аллергия у новорожденного может проявляться не высыпаниями на теле, а чрезмерным и безутешным плачем, даже если ребенок сыт и не нуждается в смене подгузников. Это возникает из-за колик в животе.
У детей аллергическую реакцию чаще всего вызывают следующие продукты:
- яйца;
- молоко (если у грудничка пищевая аллергия на любые виды молока, а также на детское питание и смеси, включающие молоко, нужно обязательно включить в его рацион другие продукты, содержащие кальций);
- соя;
- пшеница;
- арахис.
Диета кормящей мамы при аллергии у ребенка
Кормление ребенка грудью является одним из необходимых условий формирования иммунитета малыша. Вместе с материнским молоком кроха получает необходимые полезные вещества –иммуноглобулины, витамины, минералы, ферменты.
Если ребенок-аллергик находится на грудном вскармливании, ответственность за соблюдение диеты ложится на плечи мамы. До тех пор, пока женщина будет кормить малыша грудью, она должна исключить употребление высоко- и среднеаллергенных продуктов и напитков. Желательно соблюдать эти ограничения минимум шесть месяцев – в этот период иммунная система малыша является особенно уязвимой. Начиная с шестимесячного возраста можно постепенно вводить гипоаллергенный прикорм. При этом необходимо вести записи в дневнике питания, отмечая в нем реакцию ребенка на тот или иной вид прикорма.
Диета при аллергии: что можно и что нельзя кушать?
Все продукты делятся на три категории:
- Высокоаллергенные. В эту группу входят продукты, чаще других вызывающие нетипичную реакцию. К ним относится как животная, так и растительная пища: коровье молоко и продукты из него, мясо курицы, яйцо, морепродукты (особенно ракообразные), рыба; подсолнечник, орехи, пшеница, фрукты и овощи красного и оранжевого цвета, цитрусовые, грибы. Кроме указанных продуктов, повышенный риск развития или усиления аллергии отмечается при употреблении копченых, соленых и маринованных блюд, фаст-фуда, трансжиров, алкоголя, искусственных эмульгаторов, консервантов и ароматизаторов.
- Среднеаллергенные. В данную группу входит нежирная свинина, бобовые, бананы, гречка, персики и сливы, кукуруза.
- Низкоаллергенные. Диета против аллергии может включать в себя такие безопасные продукты, как кабачки, белую смородину, свежие огурцы, зелень, репу, капусту, нежирные сорта баранины, конину, кролик.
Прекращение или уменьшение контакта с аллергеном — так называемые элиминационные мероприятия.
В основе любого метода успешного лечения аллергии лежит, прежде всего, исключение контактов с аллергеном. В большинстве случаев этого бывает достаточно для того, чтобы полностью избавиться от симптомов аллергии или значительно снизить её проявления. Если же причину не устранить, то, к сожалению, даже самые лучшие лекарства против аллергии будут давать только временный эффект.
Если вы точно знаете аллерген — постарайтесь устранить его, что поможет избавиться от аллергии. В ряде случаев это сделать легко: всегда можно отказаться от экзотического фрукта или определённого вида косметики. Иногда это затруднительно: например, полностью избавиться от пыли или не контактировать с пыльцой цветущих растений. А в ряде случаев, особенно если у человека сразу несколько раздражителей, полностью исключить все просто невозможно
В этом случае контакт с аллергеном важно свести к минимуму
Наиболее частыми причинами развития аллергии являются бытовые аллергены и продукты питания, именно поэтому при лечении в первую очередь следует уделять внимание гипоаллергенному быту и особой диете. Самый распространённый бытовой аллерген — домашняя пыль
Это целый комплекс аллергенов, в состав которого входит эпидермис человека и животных, микроскопические споры плесени и дрожжевых грибков, продукты жизнедеятельности насекомых и т. д
Самый распространённый бытовой аллерген — домашняя пыль. Это целый комплекс аллергенов, в состав которого входит эпидермис человека и животных, микроскопические споры плесени и дрожжевых грибков, продукты жизнедеятельности насекомых и т. д.
О том, что помогает от бытовой аллергии, и о создании гипоаллергенного быта подробно написано здесь
Придерживаться гипоаллергенного быта важно не только тем, у кого выявлена аллергия на пыль, но и всем людям, страдающим любой аллергией, а также имеющим наследственную предрасположенность к аллергическим заболеваниям
Гипоаллергенная диета – один из методов лечения аллергии, играющий особую роль в лечении аллергических заболеваний, особенно если имеет место пищевая аллергия без четких указаний какого-либо вида продукта. В данном случае из рациона рекомендуется исключать все высокоаллергенные продукты: шоколад, клубнику, землянику, цитрусовые, помидоры, красные яблоки, рыбу, курицу, яйца и т. д. Необходимо также отказаться от продуктов с красителями и консервантами, острых и пряных блюд, алкогольных и газированных напитков, а также ограничить потребление соли. Подробно неспецифическая гипоаллергенная диета описана здесь. Придерживаться такой диеты рекомендуется всем аллергикам и лицам, предрасположенным к аллергическим реакциям.
Если имеется аллергия на пыльцу, то составляется специальная диета, учитывающая риск перекрёстных реакций с пыльцевыми аллергенами. Календарь пыления/цветения и таблицу перекрёстной аллергии вы можете найти по ссылкам выше.
Необходимо ли сразу идти к врачу? Какие обследования он может назначить?
Учитывая, что первые месяцы жизни являются критическими в формировании аллергических иммунных реакций ребенка, конечно следует как можно быстрее обратиться к врачу-педиатру. Возможно потребуется консультация врача аллерголога-иммунолога, дерматолога, гастроэнтеролога. Если врач заподозрит пищевую аллергию, первоначально будет назначена диагностическая элиминационная диета на 2–4 недели, ведение пищевого дневника. При подтвержденной на определенный продукт пищевой аллергии, длительность элиминационной диеты определяется индивидуально и должна составлять не менее 6–12 месяцев.
Для ребёнка с пищевой аллергией, находящегося на искусственном вскармливании, особенно важным является правильное назначение лечебной смеси. Информацией о видах, составе, показаниях для лечебного питания (высоко гидролизованная смесь, аминокислотная смесь) владеет врач. После купирования симптомов пищевой аллергии, вопрос о времени и правилах диагностического введения причинно значимого продукта находится в компетенции врача-педиатра, аллерголога-иммунолога.
Возможно, для выявления всего спектра причинно-значимых аллергенов потребуются дополнительные лабораторные и инструментальные методы исследования. Целесообразность и необходимость которых также определит и объяснит специалист.
Актуальным вопросом родителей младенца с пищевой аллергией, является, какие продукты прикорма можно вводить. Современные научные данные указывают, что строгие элиминационные диеты в младенчестве не имеет никаких преимуществ для ребёнка
В то же время, роль продуктов прикорма все еще исследуется и следует соблюдать осторожность при введении аллергенных продуктов прикорма ребёнку с отягощенным аллергологическим анамнезом, первичными проявлениями пищевой аллергии. Правильным является, определение времени, вида, дозы, схемы введения продукта прикома врачом с последующим контролем состояния ребёнка.
Для детей с клиническими проявлениями пищевой аллергии можно рекомендовать современные промышленные продукты прикорма, рекомендованные для первого выбора:
- Овощное пюре (кабачок, цветная капуста, брокколи)
- Зерновой прикорм (безмолочные рисовая, кукурузная, гречневая каши)
- Пюре из мяса кролика, индейки
- Фруктовое пюре (яблоко, груша, слива)
Профилактика
Основной мерой профилактики пищевой непереносимости является полное исключение из рациона потенциально опасных продуктов. В этом случае риск развития аллергической реакции снижается практически до нуля.
К дополнительным профилактическим мерам относят:
- нормализация режима труда и отдыха;
- укрепление иммунной защиты организма;
- отказ от малоподвижного образа жизни — ежедневные пешие прогулки, занятия физкультурой;
- недопущение развития дисбактериоза и других патологий ЖКТ;
- своевременное лечение инфекционных и аутоиммунных патологий;
- регулярное проведение санации очагов хронической инфекции в организме;
- соблюдение техники безопасности при работе на вредном производстве;
- прием поливитаминов осенью и весной, когда организм особенно слаб;
- отказ от употребления продуктов с истекшим сроком годности, а также продуктов, которые неправильно хранились;
- отказ от бесконтрольного приема лекарственных препаратов (особенно антибиотиков), все лекарственные средства должен назначать только лечащий врач;
- при появлении первых подозрительных симптомов необходимо обратиться к специалисту и пройти обследование — это поможет своевременно выявить пищевую аллергию, что существенно облегчит последующее лечение и улучшит прогноз заболевания.
Здоровья вам!
Важно знать!
- благодаря комплексному лечению пищевой аллергии наступает быстрое выздоровление;
- в дальнейшем пациент должен избегать пищи, которая вызывает у него аллергическую реакцию;
- если у вашего ребёнка есть пищевая аллергия, обязательно предупредите об этом работников дошкольного учреждения или школы, по возможности — документально зафиксируйте этот факт;
- позаботьтесь о том, чтобы ребёнок носил специальный браслет с информацией об аллергии;
- если у Вашего ребёнка раньше уже была острая аллергическая реакция, при Вас всегда должна быть аптечка с антигистаминным препаратом и эпинефрином (адреналином). При первых признаках острой реакции необходимо дать ребёнку эти лекарства и вызывать скорую помощь.
Лечение пищевой аллергии у детей
Зайдите на любой форум, посвящённый пищевой аллергии — там всегда живо обсуждаются симптомы пищевой аллергии у детей, методы лечения и профилактики… Но что говорят врачи?
Строгое соблюдение диеты и правильный уход за ребёнком позволят забыть, что такое пищевая аллергия. Комаровский считает, что первым делом необходимо избавиться от аллергенов, попавших в кровь, обеспечить регулярное опорожнение кишечника и удалить аллергены. Энтеросгель эффективно препятствует всасыванию «вредностей» и выводит их из организма. Кроме того, врач не рекомендует перегружать ребёнка едой.
Пищевая аллергия желудочно-кишечного тракта зависит от IgE
Большая поверхность слизистой оболочки кишечника постоянно подвергается воздействию посторонних веществ – от пищевых белков, естественной микрофлоры до болезнетворных микроорганизмов. Теоретически любой пищевой белок может сенсибилизировать организм и вызывать системные реакции быстрого типа.
Наиболее распространенные аллергены – водорастворимые гликопептиды.
- В 85% случаев ПА у детей вызывает коровье молоко (КМ), яйца, арахис, соевые бобы, орехи, рыба, моллюски и пшеница. Большинство детских аллергий развиваются с годами.
- Наиболее распространенные пищевые аллергены у взрослых – земля, фундук, грецкие орехи, фисташки, кешью, морепродукты.
 Пищевая аллергия желудочно-кишечного тракта зависит от IgE
Пищевая аллергия желудочно-кишечного тракта зависит от IgE
Симптомы ЖКТ обычно развиваются в период от нескольких минут до 2 часов после контакта с пищевым аллергеном. Симптомы ЖТ часто сочетаются с аллергическими симптомами других систем органов – кожи, дыхательных путей. Пациентов беспокоят тошнота, рвота, боли в животе. Брюшные колики обычно возникают через 1-2 часа, диарея – через 2-6 часов.
К врачу обычно больные обращаются по поводу плохого аппетита, плохого набора веса, периодических болей в животе. Часто с положительными кожными прик-тестами (ODM) на пищевые аллергены обнаруживаются в тестах повышенные уровни общего IgE и специфических антител IgE в сыворотке.
IgE-индуцированная локализованная пищевая аллергия называется синдромом оральной аллергии. Это форма контактной аллергии (эквивалент слизистой крапивницы), которая обычно поражает полость рта и горло. Основные аллергены – это фрукты и овощи – дыни, бананы, яблоки, киви, помидоры, лук-порей.
Клинические симптомы появляются очень быстро, часто во время еды, и длятся около 5-30 минут. Зуд губ, языка, неба, глотки, жжение, припухлость, покраснение, иногда зуд в ушах. Синдром оральной аллергии чаще всего встречается у подростков и взрослых с сезонным аллергическим ринитом, аллергией на пыльцу. Симптомы вызваны термостойкими аллергенами свежих фруктов и овощей, которые перекрестно реагируют с аллергенами пыльцы. Например, пациенты с аллергией на пыльцу березы.
Общее описание
В 21 веке аллергия стала одним из самых распространенных заболеваний. Постоянные стрессы, напряженный рабочий график, низкое качество продуктов, наличие в них различных искусственных примесей — все это привело к тому, что симптомы данного патологического состояния рано или поздно возникают у большого количества людей на планете.
Аллергия на пищевые продукты является одним из самых распространенных видов заболевания. Ее признаки крайне разнообразны. Со стороны ЖКТ аллергия проявляется диспепсическими расстройствами, со стороны кожи — зудом, различными высыпаниями. Иногда в результате аллергии возникает тяжелое состояние организма, которое угрожает жизни пациента — анафилактический шок.
Диагноз подтверждается проведением кожных проб, а также лабораторных исследований и тестов на пищевые аллергены. Терапия заболевания включает в себя исключение аллергена из рациона, соблюдение специальной гипоаллергенной диеты, прием лекарственных препаратов.
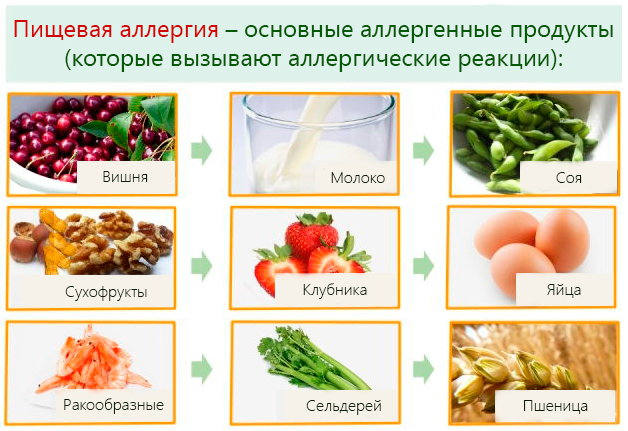 |
| Основные пищевые аллергены |
Пищевая непереносимость и пищевая аллергия — сравнение
Причины непереносимости и аллергии очень сложны — может быть несколько совпадающих причин или может быть только одна причина. Среди них выделяют:
- Генетические факторы. Некоторые люди имеют генетически обусловленную тенденцию к худшей переносимости определенных ингредиентов. В некоторой степени это относится к аллергии, но прежде всего к врожденной непереносимости;
- Неправильное питание младенцев. Короткий период кормления младенцев материнским молоком и слишком раннее введение новых ингредиентов в рацион младенцев — пищеварительный тракт младенцев не приспособлен к большому разнообразию пищи;
- Слишком строгая гигиена и частое употребление антибиотиков с раннего детства. Это препятствует развитию иммунитета, снижение иммунитета может проявляться пищевой непереносимостью;
- Загрязнение окружающей среды. Отравление тяжелыми металлами (алюминий, ртуть, свинец), или, например, выхлопными газами или сигаретным дымом может привести к развитию непереносимости. Чаще всего к глютену и молочным продуктам;
- Добавление в пищу искусственных ароматизаторов и консервантов.
И пищевая непереносимость, и пищевая аллергия зависят от аномальной реакции организма на потребляемую пищу, поэтому эти состояния часто путают друг с другом:
- Механизм пищевой гиперчувствительности. Пищевая аллергия имеет иммунологический фон, связанный с антителами IgE, в то время как непереносимость может быть связана с активностью антител IgG или дефицитом фермента, разлагающего данное соединение. Например, дефицит лактазы при непереносимости лактозы.
- Время наблюдения симптомов. При стандартной пищевой аллергии после приема пищи обычно возникает острая и немедленная (от нескольких минут до примерно 2 часов после приема) реакция иммунной системы. Среди обсуждаемых видов непереносимости только недостаточность лактазы связана с симптомами вскоре после употребления. Оставшаяся непереносимость приводит к распространению хронических симптомов с течением времени.
- Симптомы. Среди наиболее частых симптомов аллергии — чихание, насморк, сыпь, диарея и рвота. Пищевая аллергия также может вызвать анафилактический шок, который является опасным для жизни состоянием. В случае пищевой непереносимости симптомы обычно более сложные — мигрень, общая слабость тела, недомогание, боли в костях, анемия. И могут появиться даже через несколько дней после употребления ингредиента.
- Период диагностики. Пищевая аллергия чаще всего диагностируется у детей грудного и раннего возраста, а пищевая непереносимость – у подростков и взрослых.
Источники Аткинсон В. и др.; Исключение продуктов питания на основе антител IgG при синдроме раздраженного кишечника: рандомизированное контролируемое исследование. Кишечник. 2004; Дэн Ю. и др.: Непереносимость лактозы у взрослых: биологический механизм и диета. Питательные вещества. 2015. Ludvigsson JF: Диагностика и лечение целиакии у взрослых: рекомендации Британского общества гастроэнтерологов. 2014. Sicherer SH, Sampson HA Пищевая аллергия: эпидемиология, патогенез, диагностика и лечение. J Allergy Clin Immunol. 2014. Turnbull JL, Adams HN, Gorard DA: Обзорная статья: диагностика и лечение пищевой аллергии и пищевой непереносимости. Алимент Pharmacol Ther. 2015.
Показать все
Скрыть
Симптомы заболевания
Пищевая аллергия нередко проявляется уже через несколько минут с момента употребления продукта. Возникают сыпь, зуд, краснота, отечность кожи рук, лица и шеи. Многие жалуются на першение в горле, изжогу, вздутие живота. У детей и подростков высока вероятность анафилактического шока, острой крапивницы, экземы, астмы.
У взрослых чаще развиваются следующие проявления:
-
хроническая крапивница;
-
атопический дерматит;
-
ринит и конъюнктивит;
-
гастрит;
-
мигрень;
-
дерматит.
По статистике, кожные проявления наблюдаются значительно чаще. Высыпания обычно носят эритематозный характер. Элементы сыпи могут располагаться на любом участке кожи. Дерматологические проявления сохраняются от нескольких часов до нескольких дней, затем исчезают самостоятельно при условии отсутствия дальнейшего контакта с аллергеном.
При повторном попадании его в организм аллергия развивается вновь. Есть вероятность, что каждый эпизод будет протекать с более тяжелыми и интенсивными проявлениями.
Пищевая аллергия вызывает сбои со стороны ЖКТ уже в течение первых часов. Обычно отмечают следующие симптомы:
-
нарушения стула;
-
боли в животе, вздутие;
-
рвоту.
При высокой аллергической готовности эти симптомы развиваются уже в момент употребления аллергена. Бывает, что диспепсия сопровождается моментальным отеком слизистых оболочек рта, губ, языка; заложенностью носа.
Некоторые сорта рыбы, клубника, арахис вызывают наиболее сильные системные реакции — ангионевротический отек, анафилактический шок.
Люди, страдающие бронхиальной астмой, аллергией на пищу, нередко сталкиваются с приступом, развивающимся по типу перекрестной аллергии. Появляются головные боли, усталость, слабость после употребления потенциально опасных блюд.


