Почему желтеют ногти на руках
Содержание:
- Если ногти на руках пожелтели, то, возможно, в организме существуют:
- Стригущий лишай: грибок ногтей пальцев ног
- Причины гидраденита
- Причины появления экземы
- Классификация
- Желтизна ногтей при беременности
- Обработка ногтей пожилого человека. Педикюр в домашних условиях
- Профилактика желтизны ногтей
- Консервативное лечение
- Заболевания, вызывающие желтизну ногтевых пластин
- Почему желтеют ногти на ногах
- Виды хронической экземы
- Симптомы онихокриптоза
- Устранение симптомов
- Почему желтеют ногти?
Если ногти на руках пожелтели, то, возможно, в организме существуют:
- проблемы с печенью, легкими или почками;
- нарушения работы эндокринной (гормональной), сердечно – сосудистой систем;
- проблемы с обменом веществ, вызванные нехваткой витаминов и микроэлементов.
Курение, продолжительный прием лекарств, ногтевой грибок – также причины желтых ногтей на руках.
Кроме того, существует такое редкое заболевание под названием «синдром желтых ногтей». Первым признаком болезни является цветовое видоизменение ногтей на желтый цвет, затем образуются лимфатические отеки в разнообразных частях тела. При этом заболевании практически полностью перестают расти ногти. Синдром желтых ногтей в запущенном состоянии лечится очень долго.

Желтые ногти – это всего лишь «верхушка айсберга» — малая часть какой-то большой проблемы
И, если не обратить внимание на этот «первый звоночек», то вслед за пожелтением ногтя наступит его утолщение и изменение формы. Затем ноготь будет расслаиваться, что впоследствии приведет к полному разрушению ногтевой пластины
Чтобы убедиться, что с внутренними органами всё в порядке, или подтвердить свои догадки по поводу предполагаемой болезни, нужно:
- пройти флюорографическое обследование;
- сдать общий анализ крови;
- посетить эндокринолога.
Стригущий лишай: грибок ногтей пальцев ног
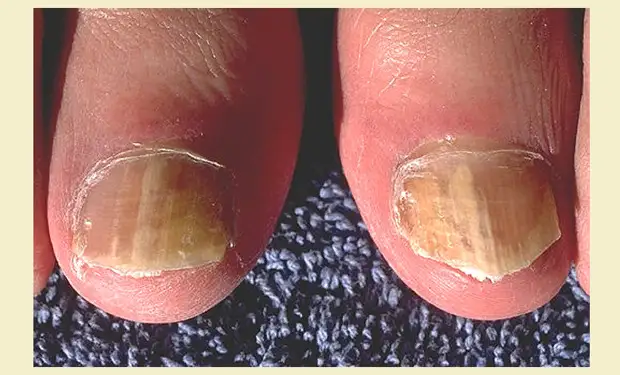
Стригущий лишай: грибок ногтей пальцев ног
Популярное заблуждение, что стригущий лишай проявляется исключительно на коже и на волосяных покровах. К сожалению, врачи говорят о существующей форме патологии, поражающей ногти пальцев ног.
- Заражение этим грибком передается от контакта с больным или через предметы его гигиены.
- Предполагающими факторами являются понижение иммунитета, авитаминоз, наличие хронических форм заболеваний.
Внешние признаки недуга схожи с другими грибковыми патологиями:
- Изменение внешнего вида ногтевых пластин
- Утолщение, расслоение и крошение ногтевого ложа
- Появление продольных бороздок на пластине
При запущенной форме ноготь начинает отделяться от ложа. В большинстве случаев, заболевание протекает изолировано, но иногда врачи отмечают одновременное поражение кожи и волосяного покрова.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно ;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Причины появления экземы
Условно причины появления экземы делят на внешние и внутренние. Внешние, влияющие извне,- красители, резиновые изделия, бытовая химия, бижутерия и украшения, лекарства, шерсть домашних питомцев и растения, укусы насекомых, влияние солнечного света. Внутренние причины экземы зависят от здоровья пациента. Ученые считают, что экзема является результатом сбоя работы иммунной, нервной и эндокринной систем организма. Помимо этого, экзема может быть следствием патологии кишечного тракта. Она может возникать при холецистите, гастрите, энтероколите, при запорах и даже при наличии глистов. Иногда экзема возникает на месте долго не заживающей инфицированной раны или ожога, так как микробы в ране поддерживают длительный воспалительный процесс. Причиной экземы может быть аллергия на пищевые или химические вещества, на пыль, у детей может возникать вследствие экссудативного диатеза. Экзема характеризуется хроническим течением болезни с такими сопутствующими заболеваниями, как тонзиллит, гайморит, микоз стоп. Не последнюю роль в появлении экземы играют сбои гормональной системы, стрессы, наследственная предрасположенность.
Экзема протекает длительно, с рецидивами. Часто болезнь, начавшаяся в детстве или юности, повторяется на протяжении всей жизни пациента. У одних больных экзема проявляется нечасто и кратковременно, у других — рецидив не успевает закончиться, а уже наступает другой, ремиссия неполная и недолгая.
Классификация
Современная медицина выделяет три основных вида грибковых заболеваний ногтей:
| Онихолитический | характеризуется такими признаками: пластина ногтя теряет гладкость и блеск, сереет; быстро развивается отставание ногтя от ложа; если ноготь отделяется полностью, обнажается рыхлое ложе. |
| Нормотрофический | проявляется изменением цвета пластины ногтя от молочно-белого до серовато-желтого оттенка. Также образуются полосы и пятна. |
| Гипертрофический | при этой форме заболевания край ногтя крошится, цвет пластины бледнеет и тускнеет, ногтевая пластина заметно утолщается. Есть выраженные болевые ощущения. |
Каждый тип грибкового поражения может протекать по-разному, выражаясь следующими заболеваниями:
| Онихомикоз | от него страдают околоногтевые валики и ногти целиком. Передается инфекционным путем — от больного человека. При этом достаточно одного прикосновения или даже примерки перчатки в магазине. Реже заболевание развивается после контакта с грибком, размножившимся на каких-либо плодах; |
| Кандидамикоз | грибок, являющийся причиной этого заболевания, постоянно живет в человеческом организме. Спровоцировать болезнь могут авитаминоз, прием антимикробных препаратов, дурные пищевые привычки, постоянное травмирование ногтей, частое и длительное пребывание их в условиях повышенной влажности. При этом поражаются не только ногтевые пластины, но и околоногтевые валики. В группе риска домохозяйки, мамы маленьких детей, работники пищевой промышленности и т. п.; |
| Дерматофития | данным словом объединяют несколько малоизученных заболеваний. Причины их возникновения до сих пор не выяснены. Лечение их основывается на результатах лабораторной диагностики. |
| Споротрихоз | подвержены любители животных и все лица, часто контактирующие с животными. Заражение происходит из-за попадания спор грибов в микротрещины кожи. Профессиональное заболевание ветеринаров. |
Желтизна ногтей при беременности
Период беременности характеризуется большими изменениями в организме женщины. Зачастую они обусловлены дестабилизацией гормонального фона. Это оказывает негативное влияние на состояние ногтей. Они не просто ломаются, но и желтеют. Следует проконсультироваться с врачом для исключения заболеваний, которые также провоцируют изменение цвета ногтей.
Своевременная диагностика позволит выявить истинные причины дисхромии.Из-за скачков гормонов ногти беременных женщин могут приобретать коричневатый оттенок.
По результатам анализов лечащий врач назначает лечение. Круг специалистов, определяющих суть проблемы:
- дерматолог;
- гинеколог;
- миколог.
Терапия для беременных пациенток проводится с применением щадящих средств. Если причиной пожелтения пластин является нарушенный гормональный фон, то проблема со временем решится сама собой.
Обработка ногтей пожилого человека. Педикюр в домашних условиях
Подстричь утолщенные ногти не простая задача. Поэтому перед этой процедурой ногти следует размягчить.
Для распаривания стоп и смягчения ногтей ног подойдут ежедневные ванночки. Самый простой способ – это подержать ноги в тазике с горячей водой 15-20 минут. Во время процедуры кипяток можно добавлять по мере остывания воды в тазике.
Хорошо размягчить и заодно продезинфицировать кожу и ногти ног помогут настои из целебных трав. Для этого следует заварить 5-6 столовых ложек сухой травы в двух литрах кипятка и дать настоятся в течение часа. Затем настой процедить и подогреть, подержать ноги в растворе около 20 минут. Подойдут следующие виды трав:
- Ромашка – избавляет от микробов, снимает воспаления, обладает заживляющими свойствами;
- Череда – борется с воспалениями и раздражениями кожи, снимает зуд;
- Шалфей – заживляет мелкие ранки и его аромат способствует снятию усталости ног.
Кроме настоя трав, ноги можно распарить в растворе соды. Сода обладает размягчающим, антисептическим, противогрибковым, противовоспалительным свойствами. Разводится сода в соотношении 1 литр воды на 2 столовые ложки соды. Держать ноги в растворе следует около 30 минут.
После процедуры распаривания ноги следует обсушить и приступить к обработке ногтей. Для стариков лучше всего подойдут не маникюрные ножницы, а ногтевые кусачки. Аккуратно обрезать ногти и обработать пальцы ног смягчающим кремом. Можно воспользоваться специальным средством для ног, кремом, в составе которого есть мочевина, пантенолом или обычным питательным кремом.
Профилактика желтизны ногтей
Самой главное правило – гигиена! Особенно нужно быть осторожным в общественных местах. При себе всегда должен быть противогрибковый крем.
Маникюр и педикюр лучше сделать у специалиста.
- В первую очередь – соблюдение гигиены во время маникюра.
- Во время нанесения лака для ногтей необходимо использовать защитное средство как базу.
- От некачественной косметики целесообразнее всего отказаться. При покупке внимательно изучите состав.
- Ногтям нужен отдых, поэтому по возможности подержите ногти в естественном виде.
- Консультироваться со специалистом по маникюру и педикюру о правильности ухода за ногтями.
Вышеперечисленные восстанавливающие методы можно использовать как профилактические. Вы поддержите не только ногти, но и руки в отличной форме.
Курящим людям, стоит почаще производить отбеливающие процедуры, чтобы не запускать желтизну.
Обувь должна быть удобной и комфортной, чтобы не допускать потливости.
И, конечно же, принимать витамины, преимущественно содержащие кальций и йод, которые непосредственно влияют на рост, цвет и структуру ногтя.
Наши ногти – это визитная карта. Наверняка вы не пойдете подписывать договор с желтыми ногтями. Потерять их здоровый вид можно очень быстро, а восстанавливать придется длительное время. С возрастом ногти теряют свой внешний вид от независящих от вас обстоятельств. Поэтому беречь и ухаживать за ними необходимо, пока они еще здоровы.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Заболевания, вызывающие желтизну ногтевых пластин
Все патологии, которые оказывают влияние на цвет ногтей, условно распределяются на два типа: приобретённые и врождённые. Одним из распространённых заболеваний врождённой формы является онихогрифоз. Характерные признаки:
https://youtube.com/watch?v=mm7_W7KjPVQ
- уплотнение пластины;
- изменение цвета на тёмно-жёлтый или коричневый;
- приподнятый ноготь, деформация поверхности.
Среди приобретённых патологий чаще встречаются:
- синдром «жёлтых ногтей»;
- дистрофия;
- псориаз;
- грибок;
- дистрофическая онихия;
- желтуха;
- дисфункция печени/сосудов/лёгких;
- авитаминоз.
Желтеть ногтевые пластины могут в период прохождения терапии, при которых принимаются антибиотики. У возрастных людей меняется цвет ногтей на фоне диабета, ревматизма, атеросклероза.
Пожелтение пластин на руках у женщин называют дисхромией. Своевременная диагностика и адекватное лечение помогает быстро устранить причину и косметический дефект.
Почему желтеют ногти на ногах
Если у вас появились желтые ногти на ногах, причины могут быть связаны либо с вашим
состоянием здоровья, либо с воздействием временных внешних факторов, что можно несложно
устранить.

Поскольку в кончиках пальцев находятся важные для организма человека точки, в том числе и
нервные окончания, качество натурального педикюра или маникюра напрямую зависит от
здоровья организма. Любые дисфункции и воспалительные процессы всегда отражаются на
качестве ноготков, волос, зубов, кожи.
Если желтый ноготь на большом пальце ноги появился из-за проблем со здоровьем девушки,
нужно уделить внимание его обследованию и лечению, так как устранение серьезных патологий
может занять до полугода. Воздействие внешних факторов более безобидное, так как оно носит
временный характер, женщина сама может найти их и нейтрализовать
Однако все возможные причины нужно учитывать, чтобы грамотно назначить схему лечения,
предотвратить возникновение рецидива
Внешние причины
Воздействие внешних агрессоров – вина девушки, поэтому после их нахождения важно уделить
внимание их устранению для восстановления качества ногтей. Есть несколько основных проблем, из-за которых на ногах может появиться желтизна:
Есть несколько основных проблем, из-за которых на ногах может появиться желтизна:
Несоблюдение правил личной гигиены
Нельзя пренебрегать ежедневной сменой носков,
а также мытьем ног, так как они часто потеют, что создает благоприятную среду для
развития патогенных микроорганизмов.
Прямой контакт с химическими веществами
Если дома вы используете для мытья
химические средства, важно уделять внимание их тщательному смыванию, чтобы
агрессивные вещества не попадали на чувствительную кожу и не поражали ее.
Частое посещение бассейна. Из-за высокого содержания хлора в воде, ноготки также
могут самопроизвольно пожелтеть.
Вредные привычки
Если вы часто грызете ногти, употребляете алкоголь или курите,
высока вероятность возникновения проблем из-за этого.
Неграмотное выполнение маникюра
Уделите внимание качеству работы по обработке
ног, даже если вы проводите ее в салоне. Мастер может пренебрегать дезинфекцией
инструментов, что переносит патогенную микрофлору на здоровое ногтевое ложе. К тому
же, есть вероятность использования красящих составов низкого качества.
Носка некачественной обуви, которая давит на пальцы и стесняет движение. Если
пальчики упираются друг в друга, в боковые стороны туфлей, они постепенно
деформируются, что сказывается на их цвете.
Механическое повреждение ногтя. При травме ногтевое ложе полностью деформируется,
поэтому может измениться цвет.
Учитывайте, что иногда причина пожелтения ноготков – возраст. Со временем обмен веществ
уменьшается, что сказывается на состоянии матрикса и качестве роста ногтевой пластины. Она
может становиться тоньше, менять цвет, структуру.
Иногда возникает пожелтение ногтей при недавнем нанесении ярких цветов обычного лака –
желтого, оранжевого или красного. Тогда краситель может не до конца смыться, остаться на
поверхности пластины, для его удаления используйте ацетон.
Внутренние причины
Опаснее всего, если причины возникновения желтого налета на ногах – проблемы со здоровьем
девушки, потому что диагностировать их достаточно сложно, а отсутствие лечения приводит к
осложнениям, побочным эффектам.

Подобных причин достаточно много:
- Гормональный сбой (например, во время критических дней, беременности, периоде
лактации или сильных стрессах). - Грибковая инфекция.
- Дисфункция печени, почек.
- Проблемы с эндокринной системой, состоянием щитовидной железы.
- Заболевания легких.
- Сахарный диабет.
- Проблемы с пищеварением, состоянием ЖКТ.
- Недостаток витаминов, микроэлементов в матриксе.
- Псориаз.
Иногда возникают проблемы с ногтями и общим состоянием здоровья при понижении
иммунитета. Часто появляется его снижение после недавнего перенесения инфекционной
болезни, сопровождающей воспалительными процессами.
Также учитывайте, что негативно воздействовать на весь организм и на ногти ног может
длительный прием сильных медикаментов, которые поражают всю иммунную систему, в том
числе и местную.
Грибок – одна из распространенных причин образования проблем с состоянием педикюра,
которая может сопровождаться бактериальной инфекцией. Его достаточно просто заметить, так
как он сопровождается многими признаками симптоматики:
- Утолщение ногтевой пластины;
- Появление неровностей на поверхности;
- Образование светлых, темных пятен;
- Появление отслоек;
- Постепенное разрушение ноготка.
При бактериальной инфекции также может врастать ноготь в боковой валик, вызывая сильное
воспаление.
Виды хронической экземы
- Атопический дерматит развивается в детском возрасте, и обычно прослеживается семейный характер. Это состояние склонно к хронизации.
- Контактный дерматит в хронической форме встречается при длительном или регулярном контакте кожи с аллергеном. Это происходит, если человек не сразу связывает изменения, происходящие с кожей, с воздействием какого-либо вещества. Например, пациент может не понять, что сыпь вызвана пряжкой ремня, или ремешком часов, или украшением, и продолжать носить этот предмет, что ведет к хронизации. При профессиональном контакте с водой, латексом, растворителями, также развивается хронический дерматит, так как сложно ограничить контакт с агрессивным веществом.
- Хроническая дисгидротическая экзема поражает кожу кистей рук и стопы, связана с нарушением потоотделения, а лечение бывает сложным, если не устранить факторы, влияющие на потливость. Выглядит она как пузырьки, заполненные жидкостью, на фоне воспаленной кожи.
- Нуммулярный дерматит
- Варикозная экзема возникает при хронической недостаточности вен ног, когда происходит отек и замедление кровообращения.
- Себорейная экзема связана с неправильной работой сальных желёз. Розовые зудящие пятна покрыты желтоватыми жирными корками и шелушением. Поражения располагаются на волосистой части головы, лбу, крыльях носа. Обычно течение этого дерматита хроническое.
Симптомы онихокриптоза
При онихокриптозе боковая часть ногтя упирается в околоногтевой валик и продолжает свой рост внутрь него. Сначала пациент чувствует общий дискомфорт, наблюдается покраснение кожи вокруг ногтя. Также возможно изменение формы ногтя. Постепенно меняются предпочтения в обуви, выбор отдается открытым вариантам, ношение тесной, узкой, а со временем и любой закрытой обуви становится затруднительным. В случае бездействия симптомы заболевания становятся более выраженными, появляются осложнения, со временем хирургическое вмешательство становится неизбежным.
К основным симптомам вросшей ногтевой пластинки относят:
·болезненные ощущения в области пальца, появившиеся в результате травмирования, после ношения обуви или без видимой причины
·отек и гиперемия (переполнение кровью сосудов кровеносной системы какой-либо области тела) околоногтевого валика
·образование гноя в области ногтевой пластинки
·образование избыточной соединительной ткани, выступающей из раны, визуально напоминающей сырое мясо
В медицине развитие онихокриптоза характеризуется тремя основными стадиями – легкая, умеренная и тяжелая.
Стадии онихокриптоза
Первая (легкая) стадия характеризуется покраснением околоногтевого валика и умеренным отеком. На данной стадии ногтевая пластина не имеет визуальных изменений, а болезненные симптомы проявляются, как правило, во время ходьбы в обуви.
Вторая (умеренная) стадия сопровождается признаками воспалительных процессов: околоногтевой валик становится красным, появляются гнойные выделения, в некоторых случаях наблюдается болезненная пульсация. Ноготь становится более плотный и тусклый.
Третья (тяжелая) стадия обусловлена гиперемией (повышенное кровенаполнение) околоногтевых валиков, образованием гипергрануляции (нарастание ткани в местах воспаления), увеличением объема фаланги, наличием гнойных выделений. Ноготь становится ломким и подвижным, кожа вокруг визуально напоминает сырое мясо (такой симптом в медицине называют «дикое мясо»).
Осложнения онихокриптоза
Затягивание болезни приводит к развитию инфекций, что, безусловно, усугубляет ситуацию. Открытые длительное время незаживающие раны – это отличная среда для размножения бактерий. Инфицированная рана заживает медленно, организм же пытается залечить пораженный участок, в результате на месте врастания ногтя образуется ярко-красная грануляционная ткань. Если не начать лечение или начать неправильное лечение, грануляция становится плотной, фаланга меняет форму, решить проблему консервативными методами становится невозможно. Кроме того, вероятно развитие воспаления мягких тканей не только пальцев, но и всей стопы, которое в случае бездействия может распространиться на кости и привести к остеомиелиту.
Осложнения онихокриптоза связаны в основном с развитием инфекционно-воспалительных процессов и включают:
·абсцесс (ограниченный воспалительный гнойный очаг, вызывающий интоксикацию) пальцев. Характеризуется наличием выраженного отека и покраснением кожного покрова. Требуется хирургическое вмешательство.
·лимфангит (острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов). Характеризуется распространением инфекции по всей лимфосистеме, поражает сосуды. Требуется комплексное лечение, включающее противовоспалительную и антибактериальную терапию.
·гангрена (отмирание живой ткани) пальца. Характеризуется процессами, приводящими к необратимому омертвению мягких тканей. Требуется ампутация пораженной фаланги либо всего пальца.
·остеомиелит (гнойно — воспалительный процесс, развивающийся в кости, в костном мозге и в окружающих мягких тканях) пальца. Инфекция поражает кости. Требуется медикаментозная терапия. Возможна ампутация фаланги пальца, если пациент обратился слишком поздно.
Риск развития осложнений увеличивается при наличии сопутствующих заболеваний, связанных с нарушением работы кровеносных сосудов, например, сахарный диабет и атеросклероз. В группу риска также входят люди с лишним весом и в возрасте после 60 лет.
Устранение симптомов
Сообщите своему врачу или медсестре/медбрату, если у вас появились любые симптомы изменения ногтей. Вам могут назначить лекарство для облегчения вашего состояния.
Соблюдайте приведенные ниже рекомендации для устранения этих симптомов.
Нельзя:
- принимать горячие ванны и погружать кисти рук или ступни в горячую воду;
- носить тесные перчатки, носки, колготки или обувь;
- делать что-либо, что оказывает трение или давление на ногти, например ходить на длинные расстояния или носить тесную обувь;
- грызть или отрывать ногти.
Нужно:
- Сообщить врачу, если у вас диабет, сосудистое заболевание, периферическая нейропатия или аутоиммунное заболевание. Это может увеличить риск нарушения кожного покрова, медленного заживления ран и инфекции.
- Спросить у своего врача или медсестры/медбрата, можно ли вам прикладывать охлаждающие компрессы на кисти рук и ступни во время прохождения химиотерапии. Если да, то начинайте использовать их за 15 минут до каждой инфузии химиотерапии и оставляйте на 15 минут после окончания инфузии.
- Поддерживать кисти рук и ступни в увлажненном состоянии с помощью кремов и мазей без ароматизаторов. Попробуйте наносить густые кремы или мази, например:
- Eucerin;
- Aquaphor;
- Vaseline;
- Bag Balm;
- Udderly Smooth;
- Cetaphil ;
- CeraVe;
- Vanicream ;
- Vaseline Intensive CareTM.
- Носить мягкую удобную обувь или тапочки. Например, тапочки Tempur-Pedic и Crocs.
- Носить мягкие и удобные хлопчатобумажные носки со всей обувью.
- Надевать белые хлопчатобумажные перчатки при переноске предметов, выполнении физической работы или занятиях спортом. Во время мытья посуды можно использовать виниловые перчатки.
- Коротко состригать ногти и подравнивать их края. Вы можете укорачивать их с помощью кусачек для маникюра и пилки.
- Поговорите с вашим врачом или медсестрой/медбратом о здоровье ногтей и спросите, можно ли вам делать маникюр и педикюр в салоне.
- Ваш врач может проверить, не вызваны ли симптомы бактериальной или грибковой инфекцией. Для этого врач может отстричь небольшую часть ногтя или соскоблить ее.
- Если симптомы не проходят или ухудшаются, ваш врач может удалить весь ноготь. Это позволит очистить ногтевое ложе и поможет вам справиться с болью.
Другие рекомендации
- Используйте biotin (Appearex) для ломких ногтей.
- При необходимости обратитесь к подиатру. Подиатр — это врач, занимающийся лечением ступней, щиколоток и ног.
- Если у вас появились какие-либо признаки или симптомы инфекции, по вечерам делайте 15-минутные ванночки для пальцев рук и ног со смесью белого уксуса и водопроводной воды в равных частях. Признаки и симптомы инфекции включают:
- покраснение;
- выделение жидкости, которая может иметь неприятный запах;
- горячую, твердую или болезненную кожу;
- температура поднялась до 100,4 °F (38 °C) или выше;
- озноб.
Позвоните вашему врачу, если у вас появились какие-либо признаки или симптомы инфекции.
Почему желтеют ногти?
 Нередкой причиной пожелтения ногтей является использование лака, содержащего красящий пигмент, обладающий высокой абсорбцией пористой структурой покрытия пластины. Применение средств, содержащих в покрытии формальдегидную смолу, дибутилфталат, толуол, может привести не только к изменению цвета ногтя, но и к появлению у человека заболеваний печени и рака. Данные токсичные вещества воздействуют на состояние печени, что влечет за собой пожелтение ногтей. Данные признаки могут проявиться не моментально, а после длительного использования определенного продукта.
Нередкой причиной пожелтения ногтей является использование лака, содержащего красящий пигмент, обладающий высокой абсорбцией пористой структурой покрытия пластины. Применение средств, содержащих в покрытии формальдегидную смолу, дибутилфталат, толуол, может привести не только к изменению цвета ногтя, но и к появлению у человека заболеваний печени и рака. Данные токсичные вещества воздействуют на состояние печени, что влечет за собой пожелтение ногтей. Данные признаки могут проявиться не моментально, а после длительного использования определенного продукта.
Причина пожелтения пластин может быть временной. К данной категории относятся следующие факторы:
Длительный прием определенных препаратов. Часто данная реакция у организма появляется от использования Ципрофлоксацина, Норфлоксацина,Тетрациклина, Аминарсона и других препаратов.
Вредная привычка – курение. Отличительной чертой этой причины является проявление желтых пятен на ногтях лишь нескольких пальцев одной руки.
Использование бытовой химии
Выявить какое именно средство способствуют пожелтению пластин можно, обратив внимание на то, какие новые химические средства приобретались в последнее время женщиной.
Некачественная жидкость для удаления лака. Ее составляющие могут вызвать появление этого феномена.
Очищение грецких орехов от скорлупы, нарезание продуктов, содержащих зеленый пигмент, может вызвать пожелтение ногтей, так как в выше указанных продуктах сдержится йод.
Чтобы устранить желтизну, возникшую по одной из этих причин, необходимо исключить ее влияние.


