Вакцина пентаксим (pentaxim)
Содержание:
- Причины коклюша
- Варианты вакцин
- Инфанрикс Гекса: минусы
- В каких ситуациях взрослым нужно задуматься о вакцинации
- Прививка от коклюша
- Нормальная реакция и осложнения после вакцинации
- Осложнения связанные с вакцинацией
- Когда прививать?
- Сроки возникновения реакций.
- Зачем прививать ребенка от столбняка
- Как проявляется
- Противопоказания к вакцинации Инфанриксом
- Обязательно ли прививать детей от коклюша
- Советы и рекомендации
- Особенности иммунизации
- Варианты вакцин
- Прививать или нет?
- Подготовка к прививке
- Что такое коклюш
- Профилактика коклюша у детей
- Обязательно ли делать
- Вакцинация детей в нашей клинике
- Особенности лечения
- Эффективность вакцинации
- Когда нужно делать прививку от столбняка?
- Вывод
Причины коклюша
Коклюш передаётся воздушно-капельным путём. Инкубационный период составляет от 3-х до 14-ти дней (как правило, 5-7 дней). Возбудитель коклюша быстро погибает во внешней среде. Поэтому, например, для помещения, где находился больной, никакой специальной обработки не требуется, – достаточно проветрить его как следует, а посуду и игрушки – просто помыть с мылом.
Однако при этом коклюш является очень заразной болезнью. При контакте с больным (критическим считается расстояние в 2 метра) вероятность заразиться весьма высока (более 70%). Мельчайшие частицы слизи, переносящие инфекцию, вылетают при кашле, разговоре, плаче (крике) ребёнка и с воздухом попадают в дыхательную систему.
Распространённости коклюша способствует и то, что заболевание часто встречается в смазанной форме. Подобным образом коклюш протекает у взрослых или на фоне прививки. Инфекция, вызывающая у взрослого привычный и нестрашный кашель, передавшись ребёнку, у которого нет иммунитета к коклюшу, способна вызвать у него типичную форму заболевания. Заболеть может даже новорожденный, поскольку антитела к возбудителю коклюша от матери к ребёнку не передаются.
Больной заразен с 1-го по 25-й день болезни. Однако при своевременно начатом лечении длительность заразного периода может быть сокращена.
Варианты вакцин
Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС). Вакцина отечественного производства содержит более реактогенный, но при этом и более иммуногенный цельноклеточный коклюшный компонент. Кроме того, выпускаются комбинированные препараты «Бубо-М», «Бубо-Кок» и «АКДС-ГепВ» отечественного производства, а также импортные вакцины «Пентаксим», «Инфанрикс Пента», «Инфанрикс Гекса», «Тетраксим», «Инфанрикс». Импортные вакцины АаКДС (Адсорбированные ацеллюлярные Коклюшно-Дифтерийно-Столбнячные вакцины) содержат бесклеточный коклюшный компонент, который переносится лучше цельноклеточного, но при этом обладает более низкой иммуногенностью. Импортные вакцины, а также, например, вакцина «БУБО-кок» часто комбинируются с вакцинами против гепатита В, полиомиелита (инактивированными) и гемофильной инфекции типа b.
Для возрастных ревакцинаций против коклюша детей старше 6 лет и взрослых, как правило, применяются комбинированные вакцины с беcклеточным коклюшным компонентом, в состав которых также входят дифтерийный анатоксин в уменьшенном содержании и столбнячный анатоксин (вакцина Адасель).
Инфанрикс Гекса: минусы
Основной минус Инфанрикс Гекса – из-за проблем с сертификацией она не всегда есть в свободном доступе в российских клиниках, а когда появляется, довольно быстро заканчивается благодаря своей популярности и хорошей репутации.
Есть и еще один момент: при внимательном изучении календаря нетрудно заметить, что график вакцинации против гепатита В не совсем совпадает с графиками вакцинации против остальных пяти инфекций. Если ребенка прививали точно в соответствии с Национальным календарем, к моменту первой прививки Инфанрикс Гекса от гепатита В он уже полностью привит, а значит, необходимость в шестом компоненте отпадает.
(По графику, логичнее было бы, если бы шестой компонентой была не вакцина против гепатита В, а вакцина против пневмококковой инфекции, но по ряду медицинских причин она реализована в виде отдельной вакцины – Синфлорикс у «ГлаксоСмитКляйн» либо Превенар-13 у «Пфайзер»).
Однако из всех прививок у детей до года наиболее часто встречается медотвод на несколько месяцев именно от гепатита В. Особенно часто его дают детям, у которых была отмечена затяжная физиологическая желтуха новорожденных. Кроме того, в первые 24 часа не прививают недоношенных новорожденных либо детей, появившихся в результате тяжелых родов, с осложнениями. Часто оказывается, что Инфанрикс Гекса является идеальным решением для детей с таким «сдвинутым» графиком вакцинации по гепатиту В, когда он как раз начинает совпадать с прививкой от 5 инфекций, включая КДС.
В каких ситуациях взрослым нужно задуматься о вакцинации
1. Вы не были привиты в детстве
Прививки от многих опасных заболеваний рекомендуется делать в детстве. Но если по каким-то причинам вакцинация не была проведена, обсудите с терапевтом возможность сделать прививку во взрослом возрасте. Это касается, например, вакцин от гепатита A, гепатита B, менингита, ветряной оспы и некоторых других заболеваний.
2. Прививка была сделана давно, необходима ревакцинация
После некоторых прививок иммунитет к возбудителю заболевания формируется не на всю жизнь, а лишь на определенный период: на год, пять или десять лет — в зависимости от типа вакцины. Потом прививку нужно сделать снова. Взрослым требуется ревакцинация, например, от гриппа и столбняка.
| От какого заболевания вакцина | 19-21 год | 22-26 лет | 27-49 лет | 50-64 года | старше 65 лет |
|---|---|---|---|---|---|
| Грипп | Ежегодно перед началом сезона заболеваемости | ||||
| Дифтерия, столбняк, коклюш | 1 доза каждые 10 лет | ||||
| Корь, краснуха паротит | 2 дозы за всю жизнь | ||||
| Ветряная оспа | 2 дозы за всю жизнь для пациентов, не переболевших в детстве | ||||
| Herpes zoster (опоясывающий лишай) | 1 доза для людей страше 55 лет | ||||
| Папилломавирус человека | 2 или 3 дозы за всю жизнь | ||||
| Гепатит А | 2 дозы за всю жизнь | ||||
| Гепатит В | 3 дозы за всю жизнь | ||||
| Пневмококковая инфекция | 1 доза каждые 5 лет | ||||
| Менингит (тип A, C, W, Y) | 1 доза за всю жизнь | ||||
| Менингит (тип В) | 2 или 3 дозы за всю жизнь |
Важно! В России зарегистрированы не все вакцины. Так, сделать прививку от некоторых типов менингита или от опоясывающего лишая можно только за границей.
3. Вы планируете путешествие
Перед поездкой спросите у врача, какие заболевания распространены в том или ином регионе и какие прививки лучше сделать (эта информация должна быть и у туроператора). Перед путешествием в Сибирь сделайте прививку от клещевого энцефалита, перед поездкой в некоторые страны Африки, Южной Америки, Азии — прививки от желтой лихорадки, брюшного тифа, дизентерии.
4. Необходима экстренная вакцинация
Если риск заразиться высок, вакцинацию нужно провести незамедлительно. Например, после укуса диких животных придется экстренно привиться от бешенства. Если был контакт с человеком, который заболел ветрянкой, в некоторых случаях тоже может потребоваться прививка.
5. Вы планируете беременность
Есть болезни, например, краснуха, которые могут плохо сказаться на развитии плода. Если вы планируете беременность, проконсультируйтесь с врачом и составьте список и график необходимых прививок.
В нашей стране есть отдельные категории граждан, которые прививаются регулярно. Это медицинские и социальные работники, военные, которые служат в отдаленных регионах, работники пищевой промышленности. График вакцинации для них определяет государство. Остальные взрослые часто даже не задумываются о прививках. И если за вакцинацией детей строго следят педиатры, то взрослым это нужно отслеживать самостоятельно.
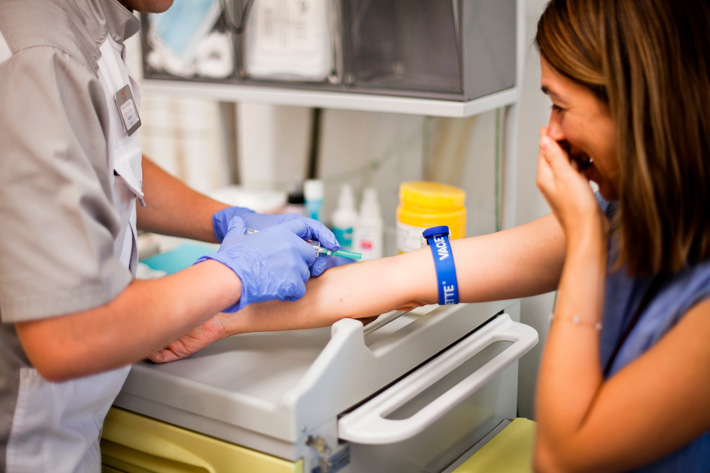
Прививка от коклюша
Первая вакцина от данного заболевания появилась в первой половине 20-го века в США и вскоре началась всеобщая вакцинация по всему миру. Стоит отметить, что до изобретения вакцины коклюшем болели все. После массовой вакцинации населения заболеваемость и смертность от коклюша резко уменьшились.
Вакцины, как отечественные, так и импортные, эффективны и прошли сертификацию. Вакцина от коклюша может быть:
| Вид вакцины | Описание | Название вакцины |
| Цельноклеточная | Содержит целые убитые клетки бактерии-возбудителя | · АКДС |
| Ацеллюлярная (расщепленная) | содержит только антигены возбудителя (коклюшный компонент расщеплен) | · Пентаксим
· Инфанрикс · Инфанрикс Гекса · Адасель |
Виды и описание вакцины от коклюша
Ацеллюлярная вакцина переносится легче, однако более надежный иммунитет против коклюша дает цельноклеточная АКДС.
Нормальная реакция и осложнения после вакцинации
Коклюшный компонент в составе АКДС часто вызывает у детей иммунные реакции. Они не опасны и считаются нормальными. Родителей предупреждают, чего ждать после прививки:
- повышения температуры тела до 37-38 градусов;
- общего недомогания;
- ухудшения аппетита;
- уплотнения и покраснения в месте инъекции.
Негативные реакции у детей сохраняются обычно не дольше 2-4 суток. Если через 5 дней самочувствие не улучшилось, требуется обратиться к врачу.
Признаки осложнений:
- температура тела более 39 градусов;
- аллергическая сыпь на теле;
- судороги;
- боли в мышцах;
- расстройство пищеварения и рвота.
Как лучше перенести прививку
Чтобы облегчить состояние ребенка, педиатры советуют после прививки не посещать людных мест. Маленькому пациенту нужно спокойствие. При повышении температуры тела и боли следует использовать жаропонижающие препараты.
Чтобы малыш хорошо перенес прививку, важно ответственно подойти к иммунизации и изучить все нюансы. Рекомендуется посоветоваться с педиатром и выбрать подходящую прививку
Осложнения связанные с вакцинацией
| Клиническая форма осложнений | Вакцины | Сроки |
| Анафилактический шок | Все кроме БЦЖ и ОПВ | Сразу и до 12 часов |
| Тяжёлые генерализованные аллергические реакции (отёк Квинке, с-м Лайелла, с-м Джонсона) | Все кроме БЦЖ и ОПВ | До 5 дней |
| Синдром сывороточной болезни | Все кроме БЦЖ и ОПВ | До 15 дней |
| Энцефалит | АКДС, АДС | До 3 дней |
| Коревая вакцина | С 5 по 15 день | |
|
|
|
|
Резидуальные судорожные состояния, афебрильные судороги, повторившиеся в течении 12 месяцев после прививки |
|
|
|
ОПВ |
|
| Тромбоцитопеническая пурпура | Коревая и краснушная вакцины | С 10 по 25 день |
| Артралгия, артрит | Краснушная вакцина | С 5 по 40 день |
| Генерализованная инфекция вызванная вакцинным штаммом | БЦЖ, БЦЖ-М | После 6 недель |
| Остеит (остит, остеомиелит) вызванный вакциной | БЦЖ, БЦЖ-М | После 6 недель |
| Лимфаденит, келоидный рубец | БЦЖ, БЦЖ-М | После 6 недель |
Когда прививать?
С 3 месяцев. Вакцинация проводится троекратно с интервалом 45 дней и однократной ревакцинацией через 12 месяцев после 3-й прививки, т.е. в 18 месяцев жизни.
Оптимальной стратегией контроля коклюшной инфекции является максимальный своевременный охват профилактическими прививками детей первых двух лет жизни в сроки, рекомендованные национальным календарём профилактических прививок (в 3-4,5-6-18 мес.); догоняющая иммунизация детей, не привитых своевременно; проведение возрастных ревакцинаций против коклюша детей в 6-7 лет, 14 лет, подростков и взрослых с 18 лет каждые 10 лет с момента последней ревакцинации.
Сроки возникновения реакций.
- Побочные действия вакцин, как правило, проявляются в пределах 4-х недель после иммунизации. лишь после БЦЖ-прививки остеомиелиты могут проявляться даже через 14 месяцев после вакцинации.
- Реакции на инактивированные вакцины обычно развиваются рано (в течение нескольких часов) и их проявления являются более кратковременными.
- При введении живых вакцин реакции (кроме аллергических немедленного типа) не могут проявляться раньше 4-го дня и более чем через 12-14 дней после введения коревой и 30 дней после введения полиомиелитной и паротитной вакцины. Это связано с тем, что общие реакции после прививок живыми вакцинами развиваются после «инкубационного периода», необходимого для размножения микроорганизма.
Зачем прививать ребенка от столбняка
Столбняк крайне опасен: смертность от этого заболевания достигает 80% от числа заболевших, среди новорожденных – 95%. Течение столбняка очень болезненно: известны случаи настолько сильных судорог, что у заболевшего ломались кости. Даже если пациент выживет, иммунитет к столбняку после перенесенного заболевания не формируется, и им можно заразиться повторно, а вот повреждения центральной нервной системы уже необратимы.
Возбудитель столбняка находится в кишечнике человека и животных, откуда попадает в землю вместе с испражнениями или телами умерших животных. Отсюда распространенное мнение, что столбняком заразиться невозможно, если не играть в местах массового захоронения людей или животных. Условие это вряд ли выполнимо: возбудитель столбняка может сохраняться в почве более ста лет, а захоронение домашних животных в России часто носит стихийный характер.
Как проявляется
Первичные симптомы, которые сопровождают болезнь, весьма схожи с симптомами ОРЗ и бронхита (небольшой насморк, сухой нарастающий кашель, незначительное повышение температуры тела). Поэтому диагностировать коклюш по этим признакам достаточно нелегко.
Далее появляется характерный коклюшный приступообразный кашель, когда между несколькими кашлевыми толчками нет паузы. Далее человек делает глубокий вдох, который сопровождается специфическим свистом. Лицо пациента краснеет. В конце приступа выделяется много слизистой стекловидной мокроты, может произойти рвота. Количество приступов во время болезни разное: у одних они редкие, у других доходят до 40-50 раз в сутки.
До года заболевание протекает очень тяжело, вплоть да летального исхода. У них приступы заканчиваются кратковременной остановкой дыхания. В связи с этим в головной мозг поступает недостаточно кислорода, что является причиной судорог и других неврологических осложнений. Еще одно осложнение – это пневмония.
Противопоказания к вакцинации Инфанриксом
Если ранее у ребенка уже проявлялись признаки аллергии на вакцину против коклюша, столбняка и дифтерии, это абсолютное противопоказание к дальнейшей вакцинации.
Если после препарата КДС у ребенка проявлялась энцефалопатия, из вакцинации необходимо исключить коклюшный компонент. В этом случае оставляют только вакцину от дифтерии и столбняка.
Если побочные явления носили сильно выраженный характер – температура поднималась до 40 °C, был сильный отек, судороги, от прививки тоже лучше отказаться.
Это не исчерпывающий список противопоказаний. Медотвод от прививки в любом случае должен давать невролог либо педиатр по итогам комплексного осмотра ребенка и анализа его медкарты.
Инфанрикс (Infanrix) вакцина для профилактики дифтерии, столбняка и коклюша GlaxoSmithKline Biologicals (Бельгия) — 2000 руб.
Обязательный осмотр перед вакцинацией — 1500 руб.
Обязательно ли прививать детей от коклюша
Прививка от коклюша входит в международный прививочный календарь. Малышей вакцинируют по графику, начиная с 3 месяцев. Прививка ставится бесплатно во всех государственных поликлиниках, но по желанию родители могут привить малыша в частных центрах иммунизации, выбрав определенную вакцину.
Ставить прививку рекомендуется всем детям, которые не имеют противопоказаний для этого. Однако родители могут отказаться от плановой иммунизации, подписав соответствующее заявление. Прививать ребенка принудительно никто не станет. Поэтому законные представители маленького пациента могут решать самостоятельно, нужна им эта вакцина или нет.
Педиатры настоятельно рекомендуют ставить прививку от коклюша. Вакцина формирует стойкий иммунитет и оберегает от инфекции. Эффективность прививки достигает 99%, а гарантия защиты от осложнений болезни оценивается в 100%.
Обязательно ли делать прививку от коклюша? — Доктор Комаровский
 Watch this video on YouTube
Watch this video on YouTube
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
Высокая температура в течение 3-х и более дней, одышка, судороги, частая рвота, сильная головная боль и другие заметные и постоянные отклонения от нормального самочувствия – повод вызвать врача.
Введение вакцины – это всегда дополнительная нагрузка на организм, иногда весьма значительная, поэтому в первые дни после вакцинации стоит больше отдыхать и избегать заметных физических и эмоциональных нагрузок.
При повышении температуры выше 38° используют жаропонижающие препараты в сочетании с физическими методами – холодные компрессы, обтирание влажной губкой
Особенно важно снижать температуру у детей, склонных к судорогам, с гипертензионно-гидроцефальным синдромом.
Внимательно следите за состоянием организма, если у привитого, особенно, ребенка высок риск аллергических реакций.
В течение первых 2-х недель перед прививкой и после неё лучше избегать продуктов – облигатных аллергенов: морепродукты, мёд и шоколад, яйца, клубника, малина, цитрусовые.
В первые 7-10 дней старайтесь избегать контакта с другими людьми для снижения риска простудных заболеваний. Особенно это касается людей с пониженным иммунитетом и хроническими заболеваниями.
Рекомендуется через 3 – 4 недели после прививки сделать общий анализ мочи для выявления возможных осложнений со стороны почек: это особенно важно для детей, имеющих заболевания органов мочевыделения
Анализ также позволит своевременно обнаружить отклонения и принять необходимые меры.
Особенности иммунизации
Прививку детям ставят в виде комбинированной многокомпонентной вакцины. В отечественной медицине распространена прививка против дифтерии, столбняка и коклюша. Детей прививают несколько раз, а также проводят ревакцинацию. Эта схема позволяет сформировать стойкий иммунитет у пациента по отношению к возбудителям серьезных патологий.
После 4 лет детям обычно не ставят прививку от коклюша, поскольку для них риск летального исхода минимален. Моновакцину против коклюша вводят по эпидемическим показаниям. В стандартной схеме вакцинации, рекомендованной ВОЗ, прививка ставится в комплексе с другими вакцинами.
Варианты вакцин
Все вакцины делятся на два вида:
- цельноклеточные – в их составе присутствуют ослабленные живые возбудители болезни, они чаще вызывают побочные эффекты, но являются более доступными;
- расщепленные – в их составе присутствуют расщепленные возбудители болезни, они менее реактогенны, но стоят дороже.
В отечественных поликлиниках детям обычно ставят цельноклеточные вакцины.
Названия вакцин:
- АКДС – прививка чаще всего используется для детей первого кода жизни. Она защищает от коклюша, дифтерии и столбняка одновременно. Нередко переносится тяжело, по сравнению с альтернативными вакцинами.
- Бубо-Кок – вакцина от дифтерии, столбняка, коклюша и гепатита В. В меньшем объеме используется отечественными поликлиниками, чаще ставится платно в частных центрах иммунизации.
- Тританрикс, Инфанрикс – прививки на основе живых и убитых возбудителей коклюша, соответственно. Формируют иммунитет к коклюшу, дифтерии, столбняку, гепатиту В и гемофильной палочке. Инфанрикс также защищает от полиомиелита. Считаются самыми востребованными вакцинами.
- Гексавак, Пентавак – многокомпонентные вакцины. Защищают от коклюша, столбняка, дифтерии, полиомиелита и гемофильной палочки.
Кроме того, в отечественной медицине применяются самостоятельные прививки от коклюша. Они ставятся детям, которые уже имеют иммунитет к столбняку и дифтерии или применяются при вспышке заболевания и неблагоприятной эпидемиологической обстановке.
Прививать или нет?
Вопрос детских прививок вызывает среди современных родителей едва ли не самые жаркие споры. «Прививочники» апеллируют к тому, что вакцинация – единственный доказанный способ обучить иммунитет борьбе со смертельно опасными инфекциями, причем заведомо более безопасный, чем перенесенное заболевание. «Антипрививочники» указывают на нежелательные побочные эффекты, которые возможны при вакцинации. На самом деле слепое следование всему, что выпишут в районной поликлинике, и категорическое отрицание всех достижений современной медицины одинаково бессмысленны. Большинство родителей все же хотели бы принять взвешенное, информированное решение. А значит, следует отдельно рассматривать каждую конкретную вакцину.
В данном случае мы говорим о прививке ребенка до года от коклюша, дифтерии и столбняка. Оправдана ли вакцинация, направленная на профилактику этих болезней?
Подготовка к прививке
В период (по несколько дней) до и после прививки от коклюша нельзя менять режим ребенка. Отложите новые мероприятия на другое время, не ходите в гости. Лишний стресс влияет на иммунитет. Ограничьте контакт с чужими людьми. Если проводите закаливающие процедуры, не уменьшайте температуру во время обтираний и купаний.
Вторым этапом является само проведение прививки. Прививка против коклюша, дифтерии и столбняка (АКДС) проводится внутримышечно (в бедро). После проведения процедуры, рекомендуется не уходить сразу, а подождать 20-30 минут в поликлинике: в случае возникновения аллергии немедленного типа требуется незамедлительная помощь.
Проводить вакцинацию можно импортными либо отечественными препаратами. Степень очистки импортной прививки выше, за счет этого она меньше вызывает побочные эффекты.
Что такое коклюш
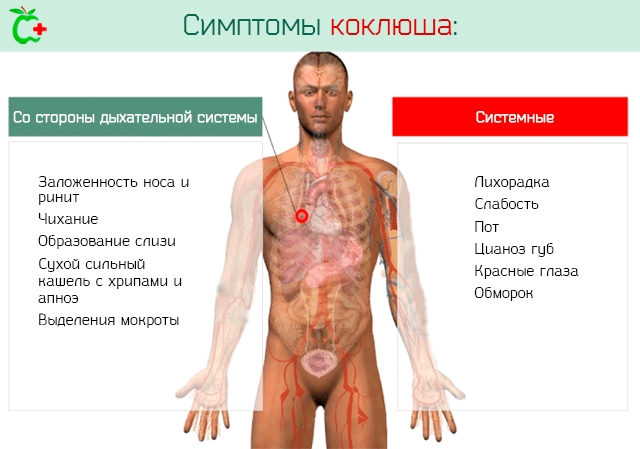
Заболевание у пациентов младшего возраста протекает в тяжелой форме. Патология сопровождается повышением температуры тела, ознобом, сильным сухим кашлем. Кашель при болезни мучительный, нередко приводит к рвоте, не приносящей облегчения. Пациенту становится тяжело дышать, а у малышей может даже случиться остановка дыхания. Поэтому коклюш считается опасным заболеванием, особенно для детей до 3-4 лет.

Bordetella pertussis – бактерия Борде-Жангу, коклюшная палочка
Коклюш – это бактериальное заболевание, заражение происходит воздушно-капельным путем. Болезнь имеет массовое распространение, особенно в больших коллективах – детских садах, школах, различных секциях. Инкубационный период составляет от одной до двух недель. После этого у человека появляются яркие клинические проявления.
Болезнь лечат симптоматическими средствами, облегчающими кашель и нормализующими показатели температуры тела. В качестве этиотропной терапии применяются антибиотики. Симптомы патологии схожи с проявлением вирусного простудного заболевания, поэтому часто не удается сразу поставить диагноз. Потерянное время играет не в пользу больного, поэтому у малышей коклюш приводит к осложнениям. Чем младше пациент, тем выше риск развития дыхательной недостаточности и летального исхода.
После перенесенного коклюша у человека формируется пожизненный иммунитет. Поэтому вакцинация требуется только тем пациентам, которые ранее не сталкивались с возбудителем этой болезни.
Профилактика коклюша у детей
Коклюш является очень заразным заболеванием, передающимся воздушно-капельным путем. Чтобы заразиться данной болезнью, не обязательно быть в тесном контакте с инфицированным, иногда достаточно просто пройти мимо.
Основной защитой от коклюша является своевременная вакцинация и ревакцинация. В то же время в некоторых случаях для профилактики заболевания достаточно соблюдать элементарные профилактические меры, такие как:
- регулярно мыть руки, желательно антибактериальным мылом;
- не трогать лицо руками в общественных местах;
- мыть продукты питания перед едой и т.д.
Профилактика при контакте с больным
Коклюш является тем заболеванием, для профилактики которого врачи настоятельно рекомендуют принимать антибактериальные средства. Особенно это актуально для не привитых людей, которые контактируют с инфицированным. Как правило, в данном случае для профилактики назначают антибиотик Эритромицин.
Важно! Стоит отметить, что данная мера профилактики нужна только в начале заболевания инфицированного, в первые пару недель. Позже самой бактерии в организме больного уже нет и, соответственно, он не заразен для других.
Карантин по коклюшу
Данное заболевание очень заразно и чаще всего им болеют дети. Поэтому при выявленном случае коклюша в образовательных учреждениях вводится карантин, чтобы предупредить распространения инфекции. Для этого достаточно одного заболевшего ребенка в детском саду или школе.
 При коклюше в образовательных организациях объявляют карантин
При коклюше в образовательных организациях объявляют карантин
Как правило, карантин при коклюше длится 21 день. Если в это время заболеет еще кто-то, то карантин продлевают.
Обязательно ли делать
Некоторые ситуации предполагают внеплановое введение противостолбнячной прививки. Как правило, вакцинация осуществляется после травмирования.
Данная мера крайне необходима для предотвращения проникновения бактериальных токсинов в организм через раневые кожные поверхности, что приводит к повышению рисков развития инфекционного заболевания.
Внеплановая вакцинация для профилактики столбняка проводится в следующих ситуациях:

- в ране обнаружена грязь, навоз, частицы земли;
- травма произошла в результате пореза о стекло, если человек наступил на ржавый гвоздь или загнал под кожные покровы деревянную занозу;
- получено обморожение;
- был подпольный аборт;
- когда женщина беременна;
- в раневой поверхности присутствуют посторонние предметы;
- была травма, при которой поврежденные ткани тесно соприкасались с твердым предметом или были зажаты между ними (к примеру, на ногу упала достаточно тяжелая конструкция);
- укусило животное или другой человек (подобные случаи тоже зафиксированы).
Вакцина необходима также при получении ожога второй или третьей степени, на фоне чего пострадавший подвергается повышенному риску заражения патогенными токсинами.
Обязательно вводят вакцину и при ранении с образованием некротических тканей. Поскольку возможность снабжения их кровью отсутствует, то вероятность инфицирования возрастает. К таким ситуациям относят гангрену, формирование гнойников и язв, заживление которых не происходит на протяжении длительного времени.
В целом столбнячная прививка делается даже при ранении абсолютно чистым предметом.
Такая мера необходима в том случае, когда последнее введение вакцины было больше десяти лет назад.
Для проведения внеплановой вакцинации используют следующие препараты:

- адсорбированный столбнячный анатоксин;
- лошадиная противостолбнячная сыворотка очищенная концентрированная;
- противостолбнячный иммуноглобулин человека;
- адсорбированный дифтерийно-столбнячный анатоксин с заниженным количеством антигенов.
Вакцинация детей в нашей клинике
Туберкулиновая пробу, которую часто еще называют реакция Манту
Диаскинтест — инновационный внутрикожный диагностический тест для определения туберкулезной инфекции
Профилактические прививки против дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции, гепатита В, пневмококковой инфекции)
Вакцинопрофилактика вируса папилломы человека, кори, краснухи, паротита, ветряной оспы, клещевого энцефалита, гемофильной инфекции, ротовирусной инфекции
Сезонная вакцинопрофилактика гриппа
Вакцинация детей в Москве в клинике Семейный доктор
Комплексные вакцины:
- Пентаксим (профилактика дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции)
- АДС-М (профилактика дифтерии, столбняка)
- ММR 2, Приорикс (профилактика кори, краснухи, паротита)
- АДС-М (профилактика дифтерии, столбняка)
- Инфанрикс (профилактика коклюша, дифтерии, столбняка)
- Тетраксим (профилактика коклюша, дифтерии, столбняка и полиомиелита)
- Инфанрикс Гекса(профилактика коклюша, дифтерии, столбняка, полиомиелита и Гепатита В)
Вакцины против кори, краснухи, паротита:
- Вакцина коревая живая (профилактика кори)
- Вакцина паротитная живая (профилактика паротита)
- Вакцина против краснухи
Вакцина для профилактики столбняка:
- АСАДС (DT) — вакцины против дифтерии и столбняка, применяющиеся при наличии тех или иных противопоказаний к АКДС-вакцинам, включая перенесенный коклюш.
- АДС-М (dT или Td) — вакцины для профилактики дифтерии и столбняка у детей старше 6 лет и взрослых, со сниженным содержанием дифтерийного компонента.
- АС (T) — моновакцина для профилактики столбняка.
- РотаТек
Вакцинация против гриппа
Когда проводить вакцинацию от гриппа?
Вакцинация от гриппа проводится по вашему желанию в любое удобное для Вас время. После проведения вакцинации иммунитет развивается примерно через 2 недели.
Грипп – это тяжелая вирусная инфекция, которая передается воздушно-капельным путем, обычно протекает с повышенной температурой, кашлем, насморком, слезотечением, слабостью и ознобом. Грипп -заболевание, которое достаточно тяжело переносится человеком и может сопровождаться серьезными осложнениями.
На сегодняшний день прививку от гриппа рассматривают как высокоэффективный способ защиты от заболевания (по данным Всемирной организации здравоохранения).
Запишитесь на прием к врачу-педиатру в клинику «Семейный доктор по телефону контакт-центра и сообщите, какую вакцинацию планируете. Уважаемые родители!
Обязательно уточняйте наличие той или иной вакцины перед обращением в клинику!На осмотр врача перед вакцинацией необходимо принести:
- данные о предыдущих вакцинациях;
- данные о последней диспансеризации ребенка (особенно осмотр невролога до 1 года);
- результаты последних анализов крови и мочи за последние месяцы (не более 6-ти месяцев) . Если ребёнок переболел в течение последнего месяца, желательно иметь при себе результаты анализа крови и мочи после выздоровления.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Когда нужно делать прививку от столбняка?
- травмах с повреждением кожи и слизистых оболочек;
- тяжелых ожогах (химических, термических) и обморожениях;
- укусах животных;
- проникающих ранениях внутренних органов, в особенности желудочно-кишечного тракта;
- внебольничных родах или абортах;
- гангрене, абсцессах и других нагноениях глубоких слоев кожи и жировой клетчатки.
Первую плановую прививку от столбняка, согласно национальному календарю профилактических прививок, делают детям в двухмесячном возрасте. Затем комбинированную вакцину от столбняка и коклюша (АКДС) ребенок получает в 4, 6 и 18 месяцев. В 6 лет делается ревакцинация (АДС), которую затем нужно проводить каждые 10 лет: в 16, 26, 36 лет и так далее (используется вакцина АДС-М). Если ребенок старше 7 лет или взрослый никогда раньше не прививались от столбняка, то сначала они должны получить три дозы вакцины АДС-М: сначала первую, минимум через 30 дней — вторую, а через полгода после второй — третью.
Вывод
По данным имеющихся исследований, вакцинация беременных против коклюша ведёт к синтезу защитных антител в организме матери, и их наличию в кровотоке ребёнка после рождения. По данным наблюдательных исследований, эффективность составляет 69—91%.
По данным наблюдательных исследований, частота серьёзных побочных реакций на вакцинацию (выкидыш, мертворождение, пороки развития плода и пр.) не превышает таковых в популяции в целом. Долгосрочные эффекты вакцинации в течение, например, 5 или 10 лет и более и эффекты повторной вакцинации (во время каждой беременности) всё ещё неизвестны.


