Чем отличается купероз от розацеа
Содержание:
- Лечение розацеа
- Стадии заболевания розацеа
- Средства лечения розацеа
- Причины акне: откуда берутся прыщи?
- Профилактика розовых угрей
- 1.Общие сведения
- Лечение розовых угрей
- Разновидности заболевания. Причины развития различных типов болезни
- Методы лечения купероза и розацеа
- Клиника розовых угрей
- Методы терапии.
- Розацеа и демодекс
- Розацеа глаз
- Симптомы розацеа
- Причины появления высыпаний на коже при розацеа
- Розацеа: что это такое и чем опасно, если не лечить?
- Механизмы развития розацеа
- Можно ли вылечить розацеа навсегда?
Лечение розацеа
Розацеа поддается коррекции, однако полностью излечить его не возможно. Ключевыми задачами лечения являются:
- снижение проявления симптомов заболевания;
- профилактика обострений заболевания;
- продление сроков ремиссии.
Медикаментозное лечение розацеа предусматривает пероральный прием пациентом антибактериальных препаратов (препараты тетрациклинового ряда, макролиды и инидазолы) сроком не менее 2 месяцев. Лечение антигистаминными средствами в аблетированной форме и в виде мазей при выраженном воспалении рекомендовано совмещать с аппаратными и иными формами лечения. В периоды обострений назначаются стероидные противовоспалительные препараты.
Также, важно включить в рацион витаминные комплексы, направленные на укрепление стенок сосудов (витамины С, Р). Местное лечение в домашних условиях должно предусматривать нанесение средств с азелаиновой кислотой, метронидазолом, а также противовоспалительные компрессы
Если у пациента обнаружен клещ Demodex, ему следует наносить и принимать антипаразитарные препараты
Местное лечение в домашних условиях должно предусматривать нанесение средств с азелаиновой кислотой, метронидазолом, а также противовоспалительные компрессы. Если у пациента обнаружен клещ Demodex, ему следует наносить и принимать антипаразитарные препараты.
Отдельной рекомендацией при розацеа является отказ пациента от гормоносодержащей и сосудорасширяющей уходовой косметики. Касательно ухода, женщинам следует исключить спирто-, маслосодержащую косметику, а также содержащую иные раздражающие ингредиенты. Вода для умывания должна быть комнатной температуры. В летний период рекомендовано использовать SPF-крема с фактором защиты 30 и более.
Диетическое питание. Щадящий рацион питания — необходимая составляющая жизни пациентов с розацеа, вызванным болезнями ЖКТ. В таком случае следует минимизировать прием острой, соленой, пряной и кислой пищи, а также алкогольных и табачных изделий, кофе и горячих напитков.
Лазерное лечение. Лазеротерапия розацеа признана эффективной физиотерапевтической методикой. Суть процедуры: луча лазера воздействует на эритему, папулы, пустулы и другие проявления заболевания без повреждения здоровых тканей. При воздействии луча происходит резкое нагревание кожи на участке обработки и коагуляция проявлений с одновременным улучшением кровотока. Луч обеспечивает необходимый антисептический и антибактериальный эффект.
Дерматолог клиники Diamond Laser Смольникова Екатерина Александровна отмечает:
Стадии заболевания розацеа
В следующей стадии болезни на фоне стойкой эритемы появляются ярко-красные папуло-пустулезные высыпания — розовые угри. Эти угри появляются группами, имеют, как правило, фолликулярный характер, существуют в течение нескольких недель. Постепенно стойкая папуло-пустулезная сыпь занимает всю поверхность лица, кожа которого становится отечной, пористой. Резко усиливается чувствительность кожи к инсоляции, развивается эластоз, солнечные комедоны и другие гелиодерматозы. В заключительной стадии кожа лица утолщается, приобретает синюшно-фиолетовую окраску, делается бугристой, появляются глубокие складки. Устья сальных желез расширены, зияют, поверхность пронизана крупными венозными сосудами. Особенно грубые фиброзные изменения отмечаются в области носа (ринофима).
Особой формой заболевания является люпоидная (грануломатозная) розацеа, при которой на фоне обычного розацеа появляются желтовато-бурые или коричневатые папулы, дающие при диаскопии симптом «яблочного желе». Одной из наиболее частых причин, способствующих развитию люпоидной розацеа является наружное лечение обычного розацеа кортикостероидными мазями. Ранее это заболевание описывали как розацеаподобный туберкулид Левандовского или микропапулезный туберкулид по Леверу.
Средства лечения розацеа
В большинстве случае опытному врачу достаточно визуального осмотра, чтобы определить вид заболевания. Иногда для уточнения диагноза может быть назначен бактериологический посев, позволяющий качественно исследовать кожные покровы.
Препараты для лечения может подбирать только опытный врач, в зависимости от сложности проблемы. Среди инновационных способов особой популярностью пользуется лазер. При помощи луча можно избавиться от крупных сосудистых образований. Данный метод отличается высокой эффективностью, количество процедур зависит от изначального состояния кожных покровов.
Не рекомендуется прибегать к народным средствам борьбы с заболеванием. При неправильном подходе вы можете только усугубить ситуацию. Лечение купероза и розацеа должны проводиться под тщательным контролем специалиста. Это обусловлено тем, что большинство народных методов не учитывают индивидуальных особенностей человека, что может привести к серьезным аллергическим реакциям.
Особое внимание нужно обратить на домашний уход. На время стоит забыть о привычных уходовых средствах
Врач поможет подобрать специальную гамму, которая будет способствовать уменьшению покраснений. Чтобы добиться желаемого результата, необходимо четко следовать рекомендациям специалиста.
Причины акне: откуда берутся прыщи?
Многие винят в этом бактерии, но на самом деле не все так однозначно: развитие угревой болезни – это многоступенчатый и многофакторный процесс.
Акне развивается при перепроизводстве кожного сала, блокирующего волосяные фолликулы и поры в коже. В таких случаях клетки кожи и кожное сало могут слипаться в «пробки», к которым «подселяются» бактерии Propionibacterium acnes, в результате чего развивается воспаление и появляются прыщи.
Propionibacterium acnes – пропионобактерии, являющиеся частью микрофлоры кожи и способствующие развитию прыщей – на самом деле опасны не во всех случаях. Исследования показывают, что тяжесть и частота обострений угревой болезни зависят от штамма пропионобактерий.
Зато существует ряд других факторов, однозначно усугубляющих течение акне. Первый: повышение уровня андрогенов – мужских гормонов, у женщин являющихся предшественниками эстрогена. Повышение уровня андрогенов приводит к повышению активности сальных желез – они производят больше кожного сала, что и повышает риск закупорок, о которых писалось выше.
Другие вероятные триггеры обострений акне:
некоторые лекарства, содержащие андрогены или литий неправильно подобранная косметика (комедогенная) плюс недостаточный уход за кожей гормональные изменения в организме, менструация эмоциональный стресс
Профилактика розовых угрей
Те лица, которые в группе риска заболевания розовыми угрями, должны, в первую очередь, избегать инсоляции, переохлаждения или перегрева организма, а также более внимательно подходить к чередованию работы и отдыха. Если человек до момента заболевания занимался бегом или горными лыжами, то для предотвращения начала заболевания розовыми угрями следует отказаться от этого спорта. Хорошей профилактикой будет и правильный режим питания, где присутствуют кисломолочные продукты, растительная еда, что улучшает работу кишечника и снижает риск заболевания розовыми угрями.
Правильный уход за кожей с применением нужных кремов, предназначенных для защиты кожи от ультрафиолета, помодет достичь продолжительной ремиссии или вовсе предотвратить возникновение розовых угрей.
1.Общие сведения
Ринофима (древнегреч. досл. «нарост на носу», «нарыв на носу») – доброкачественное разрастание мягких тканей в сочетании с фиброзом (замещение нормальных, паренхиматозных тканей рубцовой соединительной тканью), что приводит к прогрессирующему увеличению носа в размерах, его деформации, уплотнению и покраснению. В итоге формируется обезображивающий косметический дефект, практически недоступный консервативному лечению.
Ринофима упоминается в древнейших археологических источниках; по всей видимости, это заболевание сопутствует человечеству на всем протяжении существования в современном эволюционном виде. В качестве исторической иллюстрации чаще всего используется фрагмент «Портрета старика со внуком» кисти Д.Гирландайо (конец ХV века), где знаменитый флорентийский мастер запечатлел ринофиму, как говорят сегодня, с фотореалистичной точностью. Известна масса синонимов и образных определений; большинство из них связывает ринофиму с алкоголем: «нос пьяницы», «бутылочный нос», «винный», «ромовый», «бурдючный» и т.п., однако в различных языках встречаются неалкогольные метафоры ринофимы, напр., «картофельный нос», «шишкообразный» или «индюшиный нос».
У мужчин фиматозное разрастание тканей носа встречается, по разным источникам, от 5 до 30 раз чаще, чем у женщин. У европеоидов – чаще, чем у представителей двух других рас. Возраст наиболее частой первичной диагностики ринофимы начинается примерно с 40-45 лет, хотя истинное начало гиперпластического процесса приходится, вероятно, на более ранние этапы жизни.
Лечение розовых угрей
Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
— уменьшение выраженности симптоматики;
— минимизация косметических дефектов;
— профилактика обострений;
— продление сроков ремиссии;
— достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Противовоспалительные препараты.
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
-
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
-
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
-
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Разновидности заболевания. Причины развития различных типов болезни
В настоящее время дерматологи имеют четкое представление о четырех, основных видах болезни:
- эритема, тип акне розацеи, при котором происходит прилив крови в поверхностные слои кожи, наблюдается появление сосудистой сетки на щеках и в области носа.
- папилопустулярная розацеа, тип болезни, который часто путают с обычными прыщами. На участках кожи возникают покраснения, вызванные образованием папул и пустул;
- фимарная розацея, которая трансформируется в дальнейшем в ринофиму, поражение участков кожи на носу и подбородке. Зачастую этот тип болезни протекает параллельно с эритемой, вызывая локальные покраснения обширных участков кожи на лице, шеи и в области груди;
- окулярная розацеа, поражение слизистой оболочки глазного яблока.
Окончательная природа возникновения болезни красного носа, как еще называют розацею, не установлена. Медики сходятся во мнении, что одной из основных причин развития болезни является бледная кожа, обладающая повышенной чувствительностью к воздействию внешних факторов. В отличие от мужчин, имеющих в организме больше кожного пигмента, женщины со светлой кожей больше подвержены этому заболеванию. Внутренние проблемы в организме, приводящие к появлению розацеи на теле имеют ограниченные масштабы и относятся к микробиологическим факторам.
Под внешними факторами подразумевается, прежде всего, воздействие на кожу экстремальных значений температуры окружающей среды, прямые солнечные лучи в период повышенной солнечной активности и чрезмерные физические нагрузки. Под воздействие перечисленных факторов наблюдаются прилив крови в лицевую область, вызывающий интенсивное покраснение участков кожи. Состав продуктов определенной группы в нашем рационе так же могут вызвать кратковременное покраснение. Здесь следует отметить действие на организм алкоголя, употребление в пищу острых блюд. Чай и кофе могут спровоцировать аллергическую реакцию, вызвав местное покраснение кожи на лице.
К искусственным факторам, провоцирующим развитие розацеи можно отнести злоупотребление косметическими средствами, способными вызвать раздражение кожи. Химический пиллинг, косметические препараты против акне на основе метаболитов витаминов группы А при бесконтрольном использовании становятся активными помощниками в развитии болезни. Одной из разновидности болезни является стероидная розацея, которая возникает на фоне лечения себорейного дерматита.
Внешние факторы можно устранить самостоятельно, принимая во внимание рекомендации медиков. Внутренние причины, способствующие развитию этого заболевания, следует устранять системно, в процессе комплексного лечения
К ним относятся присутствие в коже демодекса, подкожного клеща-паразита. Продукты жизнедеятельности паразита являются благодатной почвой для образования акне розацеи.
К наиболее частым факторам внутреннего происхождения следует отнести активность кишечных бактерий и превышение уровня содержания в кожном покрове триптических ферментов. Негативно на состояние кожного покрова отражается избыточный рост кишечных бактерий, продуцирующий в высоких количествах метан и его компоненты. Нормализация питания и прием антибактериальных препаратов стабилизирует работу кишечника, снижая риск возникновения розацеи.
По статистическим данным ВОЗ и результатам многолетних исследований лидирующие позиции среди факторов, оказывающих влияние на развитие розацеи, занимают солнечный свет, перенапряжение центральной нервной системы и жаркий климат. Неправильный уход за кожей с использованием косметических препаратов занимает второе место. Реакция организма на лекарственные препараты определенной группы и неправильное питание соответственно занимают третье и четвертое место среди причин, способствующих развитию болезни.
Методы лечения купероза и розацеа
Сосудистые проявления на коже успешно лечатся. Существуют косметологические процедуры, которые эффективно воздействуют на расширенные и ломкие сосуды. Даже при наследственных патологиях.
Лазерное лечение купероза
Доктора «А Клиники» рекомендуют для эффективного устранения купероза процедуру фотоомоложения.
В основе методики — технология высокоинтенсивного импульсного света (Intensive Pulse Light), где источником является лампа-вспышка, производящая световое излучение в диапазоне волн от 500 до 1200 нм. Длина волны светового пучка зависит от результата, который планируется достигнуть. Существует три типа воздействия: на поверхностные, средние, глубокие слои кожи.
При фотоомоложении пучки света направляются на сосудистые образования, в результате чего застоявшийся в них гемоглобин разрушается (сворачивается), сосудистый рисунок исчезает.
Согласно результатам исследований медицинской школы Корнельского университета (США), удовлетворенность результатами фотоомоложения составила 92%, при этом пациенты прошли курс из пяти процедур с интервалом в 3 недели между каждой. Те же исследования показали, что при фотоомоложении уходят не только кожные дефекты, но и идет общее омоложение кожи. Так, упругость кожи повышается на 60%, происходит сокращение глубины морщин на 70% , поры сужаются на 65% .
Фотоомоложение устраняет также постакне, пигментные пятна, угревую сыпь. Этот дополнительный косметический эффект составляет одно из преимуществ данной процедуры.
Процедура фотоомоложения полностью безопасна, безболезненна, не оставляет никаких следов на коже. Фототерапия не требует реабилитационного периода – достаточно некоторое время избегать прямых солнечных лучей, загара.
Чтобы избавиться от купероза, достаточно 3-5 процедур фотоомоложения с интервалом три недели.
Клиника розовых угрей
Клинически принято выделять несколько форм розовых угрей:
| Форма розовых угрей | Симптоматика угрей |
|---|---|
| Глазная | Представлена целым рядом патологических состояний, поражающих анатомические структуры глазного яблока. Они проявляются следующими симптомами:
На вышеперечисленные проявления жалуется около половины пациентов с розовыми угрями. |
| Эритематозная | На коже лица появляются интенсивные ограниченные покраснения (эритемы), возникшие вследствие расширения кровеносных сосудов. Они не исчезают и сопровождаются многочисленными телеангиэктазиями на щеках. Последние представляют собой стойкое расширение мелких сосудов в виде сеточек или звёздочек, заметных невооружённым глазом. |
| Папуло-пустулёзная | На фоне эритем появляются целые группы маленьких папул, покрытых тонкими чешуйками. Сначала они поражают кожу на носу и в носогубных складках, а затем захватывают лоб и подбородок. Со временем они частично превращаются в гнойнички, т. е. пустулы. Возможно развитие инфильтрации кожного покрова и отёчность. |
| Фиматозная | Угри проявлены узлами и бляшками, склонными к увеличению и слиянию поражённых областей. |
Методы терапии.
Базовая схема: если есть микробный фактор, используются антибиотики и метронидазол. При избыточной пролиферации и «разрастании» кожи используются ретиноиды. Эти средства — самые распространенные.
Для выявления пищевой непереносимости может понадобиться консультация нутрициолога.
Препараты для нанесения на кожу применяются с содержанием азелаиновой кислоты, метронидазолом, ретиноидами, пимекролимусом. Ранее широко использовались мази и пасты с ихтиолом, дегтем, серой, салициловой кислотой, но они сушат кожу и вызывают раздражение.
Для восстановления нормального состояния сосудов и кожи, необходимо:
- выявить и устранить фактор, провоцирующий прилив крови
- снять воспаление сосудистой стенки и нормализовать тонус сосудов
Что может сделать сам пациент: диета и образ жизни с ограничением провоцирующих факторов, согласно рекомендациям врача.
Розацеа и демодекс
Еще некоторое время назад считалось, что причиной розацеа является микроклещ — демодекс, живущий на коже лица в сальных железах волосяных фолликулов, а также в волосяных мешочках ресниц и бровей. Предполагали, что именно этот микроклещ вызывает особое заболевание – демодекоз, которое провоцирует розацеа. Казалось, что может быть проще – если есть болезнетворный клещ в коже, нужно его уничтожить, и заболевание пройдет. Однако, все гораздо сложнее. Многолетние научные исследования отечественных и зарубежных ученых убедительно доказали, что этот микроклещ есть у каждого человека. Большинство дерматологов придает демодексу второстепенное значение в развитии розацеа. Обнаружение Demodex может быть не причиной, а следствием кожных изменений. Существование такого заболевания, как демодекоз, у человека давно оспорено, однако некоторые врачи по-прежнему продолжают борьбу с клещом, пытаются «замазать» проявления болезни различными наружными препаратами, что может привести к постепенному переходу заболевания в более тяжелую форму.
Розацеа глаз
В заболевание могут вовлекаться и глаза – офтальморозацеа.
Причем примерно в 20% случаев поражение глаз может быть без кожных проявлений на лице. Проявляется офтальморозацеа жжением, болезненностью, светобоязнью, ощущением инородного тела. В тяжелых случаях, редко возможно развитие розацеа-кератита: из-за стойкого помутнения роговицы процесс может привести к значительному снижению зрения.
К особой форме относится стероидная розацеа, развивающаяся у пациентов, длительное время пользовавшихся гормональными мазями.
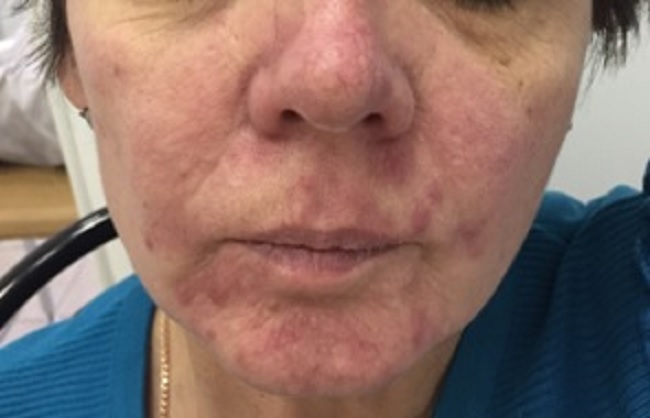
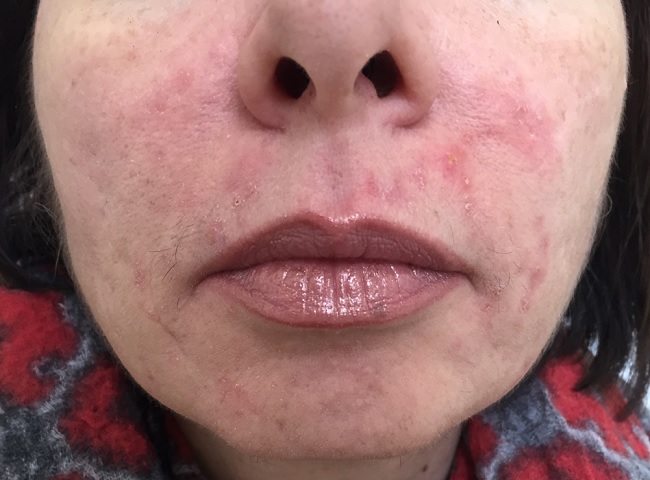
Подробнее об этом вы можете прочитать в статье и посмотреть ролик на моем канале – «Гормональные мази – могут ли они навредить».
Диагноз заболевания ставится клинически, то есть по внешним проявлениям, ни каких лабораторных исследований для его подтверждения обычно не проводят.
Важно! Не пытайтесь самостоятельно ставить себе диагноз, его поставить должен только врач и только врач может отличить розацеа от других заболеваний кожи. Например, такого «неприятного» заболевания как красная волчанка!. В некоторых случаях для того чтобы отличить розацеа от другого заболевания может потребоваться проведения диагностической биопсии
Что это за процедура вы можете прочитать в моей статье или посмотреть ролик – «Просто о диагностике кожных болезней»
В некоторых случаях для того чтобы отличить розацеа от другого заболевания может потребоваться проведения диагностической биопсии. Что это за процедура вы можете прочитать в моей статье или посмотреть ролик – «Просто о диагностике кожных болезней».
Симптомы розацеа
сыпьюсосудистыми звездочкамизудгнойничков Степени тяжести розацеа
| Степень тяжести | Внешние проявления | Гистологическая картина |
| Прерозацеа, розацеа-диатез | Незначительное покраснение кожных покровов в виде сети под влиянием факторов, провоцирующих их полнокровие. Прерывание действия провоцирующих факторов ведет к исчезновению покраснения. | Гистологическая картина на данной стадии практически неотличима от гистологической картины здоровой кожи. |
| Розацеа I степени(эритематозно-телеангиэктатическая) | Покраснение кожи становится постоянным. Характерной является локализация в области щек, лба, подбородка и шеи. Области покраснения не возвышаются над поверхностью кожи. Отмечаются единичные телеангиэктазии (сосудистые звездочки). | В гистологическом срезе на данной стадии отмечаются расширенные кровеносные и лимфатические сосуды, вокруг которых могут скапливаться лимфоциты. |
| Розацеа II степени(папуло-пустулезная) | Площадь и интенсивность покраснения больше, чем при первой стадии заболевания. Участки особенно сильного застоя крови и лимфы отличаются синюшной окраской. Количество и размер телеангиэктазий увеличивается, причем они могут формировать подобие капиллярной сети. В наиболее красных и синюшных областях появляются единичные или сгруппированные возвышения (папулы), которые со временем наполняются жидкостью и превращаются в пустулы (гнойнички). | Отмечаются многочисленные скопления лейкоцитов вокруг волосяных фолликул и расположенных рядом с ними сальных и потовых желез. Определяются участки разрушенных соединительнотканных волокон, свидетельствующие о процессе разрушения стромы кожи. Расстояние между клеточными элементами увеличивается за счет тканевого отека. Содержимое пустул может быть гнойным или стерильным. |
| Розацеа III степени(пустулезно-узловатая) | Присутствуют внешние признаки предыдущей стадии заболевания. Отмечается значительное уплотнение кожи в области воспаления за счет скопления соединительнотканных узлов, сформировавшихся вокруг волосяных фолликул. Сами фолликулы атрофируются, как и прилегающие к ним сальные и потовые железы. Устья желез расширяются и принимают форму воронок. При надавливании на данные железы и узлы из измененных фолликул выделяется белый густой секрет. В результате вышеперечисленных изменений формируются фимы – области ассиметричной деформации определенного участка лица. В области носа развивается ринофима, в области подбородка – гнатофима, лба – метафима, ушей – отофима, век – блефарофима и др. | На данной стадии вдобавок к вышеперечисленным изменениям присоединяются многочисленные соединительнотканные узлы, располагающиеся вокруг волосяных фолликулов. Сами фолликулы атрофируются. |
Атипичными формами розацеа являются:
- офтальморозацеа;
- люпоидная (гранулематозная) розацеа;
- стероидная розацеа;
- конглобатная розацеа;
- грамнегативная (грамотрицательная) розацеа;
- розацеа-лимфедема (болезнь Морбигана).
https://youtube.com/watch?v=kyF3F-NzojA
Причины появления высыпаний на коже при розацеа
угрейВ качестве причин розацеа рассматривают:
- регулярное нахождение в среде с высокой или низкой температурой;
- физическую нагрузку;
- лекарственные препараты;
- определенные компоненты косметики;
- употребление пикантных и горячих блюд, а также горячительных напитков;
- заболевания верхнего отдела желудочно-кишечного тракта;
- иммунные нарушения;
- кожного клеща Demodex folliculorum (демодекоз);
- заболевания эндокринной системы;
- физиологическую гормональную перестройку (перименопаузальный период, беременность и др.);
- карциноидный синдром и др.
https://youtube.com/watch?v=Go6Wx2IP0aw
Розацеа, вызванная лекарственными препаратами
нестероидных противовоспалительных препаратоввитаминовгормональныегормональные препаратыринофима – нос, отофима – ухо, гнатофима – подбородок и др.
Розацеа при заболеваниях верхнего отдела желудочно-кишечного тракта
гастритоязвхолециститомжелчекаменной болезньюрефлюкс-эзофагитомпанкреатитомэнтероколитом
Розацеа: что это такое и чем опасно, если не лечить?
Это заболевание, которое поражает сосуды и характеризуется покраснением лица или отдельных его участков. Его появление приводит к ухудшению внешнего вида из-за возникших косметических дефектов, а также к связанным с этим психологическим проблемам. Кроме того, розацеа (розовые угри) на лице, если поражены глаза, может спровоцировать кератит и изъязвление роговицы.
Также к осложнениям относятся:
- утолщение кожи подбородка с приобретением кожей синюшного или бордового оттенка (встречается крайне редко и появляется преимущественно у мужчин);
- утолщение мочки уха (также встречается редко и может вызвать снижение слуха);
- утолщение кожи лба, что приводит к сильной асимметрии лба, особенно на фоне хронического воспаления и застоя крови;
- утолщение кожи век, при котором сужается глазная щель в горизонтальном направлении и опускается верхнее веко (вызывает чувство серьезного дискомфорта);
- склерит (воспаление склеры глаза), который сопровождается болью, ухудшением зрения, раздражением глаз; возможна полная потеря зрения.
Заболевание протекает в несколько стадий, и раннюю форму развития лечить и остановить намного легче, поэтому при первых признаках необходимо сразу же обратиться к дерматологу.
Как лечить розацеа на лице и можно ли вылечить его навсегда?
Эффективное, качественное и с длительным результатом лечение возможно только под контролем специалиста, который определит причину и стадию болезни и назначит курс лечения согласно индивидуальным особенностям пациента (пол, возраст, клиническая картина и т.д.).
В очень редких случаях заболевание может проходить самостоятельно, но в основном розацеа (розовые угри) – болезнь, которая носит хронических характер и с возрастом может прогрессировать. Этим розацеа отличается от акне (угревой сыпи), часто исчезающей сама по себе при выходе из подросткового возраста. Поэтому лечение должно быть таким, чтобы увеличить время ремиссии, и уменьшить частоту возникновения рецидивов и их продолжительность. Лечение, как и профилактика, должно носить комплексный характер и, как уже говорилось, проводиться только под контролем врача.
Розацеа: симптомы и формы
Основные симптомы:
- покраснение кожи лица преимущественно в Т-зоне (лоб, нос, подбородок) и на щеках (покраснение стойкого характера);
- распространение покраснения возможно на область спины и груди;
- появление розовых бугорков без лечения переходит в гнойнички, угри и прыщи;
- кожа на пораженных местах уплотняется;
- обильное слезотечение на последних стадиях;
- ринофима (покраснение и уплотнение кожи в области носа, чаще всего у мужчин);
- покраснение, сухость, зуд и шелушение вокруг глаз.
Есть разные определения стадий розацеа, как и их симптомов. Согласно этому определяется и степень тяжести заболевания, и методы и сроки его лечения. Для избавления от симптомов необходим целый комплекс мер, которые должны быть подобраны индивидуально.
Стадии розацеа
Как правило, первые стадии протекают незаметно для пациента. Но нужно обратиться к врачу, если вы заметили:
- появление красных длительно не исчезающих пятен после контакта с горячей или холодной водой, а также после горячих напитков или алкоголя;
- стойкое расширение капилляров при местном повышении температуры;
- появление бугорков и образование неровностей на коже с дальнейшим их превращением в гнойнички;
- расширение сосудистой сетки, то есть появление покраснений и бугорков без провоцирующих факторов;
- образование буровато-красных папул и узелков с утолщением мест покраснений.
Как правило, усиление признаков происходит постепенно, но в некоторых случаях заболевание розацеа развивается стремительно, например, при беременности или после родов. Если вовремя не начать лечение, то последующие беременности могут осложняться более интенсивными формами болезни и требовать более длительного лечения.
Механизмы развития розацеа
Существует несколько патогенетических теорий возникновения розацеа227:
- Нарушения врожденного иммунного ответа. Эта функция обеспечивает защиту организма от микробных инфекций. Когда врожденный иммунитет активируется, происходит секреция противомикробных молекул и цитокинов. При розацеа повышена продукция кателацида (одной из противомикробных молекул).
- Сосудистые изменения. При розацеа в пораженных областях усиливается кровоток, поэтому пациенты часто краснеют, особенно под воздействием тепла. Также повышена экспрессия маркеров эндотелия лимфатических сосудов.
- Воздействие ультрафиолета. УФ стимулирует ангиогенез – образование новых кровеносных сосудов. Также ультрафиолет повреждает межклеточное вещество дермы и сосуды, увеличивает выработку химически активных частиц кислорода.
- Нарушение эпидермального барьера. Происходит трансэпидермальная потеря воды, снижается порог раздражительности кожи.
- Бактерии. При розацеа наблюдается повышение колонизации клещей Демодекс. В развитии болезни также играет роль стафилококковая микрофлора.
- Нейрогенное воспаление. Сенсорные нервы в местах воспаления вырабатывают нейромедиаторы, что приводит к расширению сосудов, попадание в подкожные ткани плазменных белков.
Чтобы лечение было эффективным, необходимо уменьшить выраженность симптомов, продлить сроки ремиссии и предотвратить обострения болезни. При этом у каждого типа розацеа свои симптомы.

Можно ли вылечить розацеа навсегда?
Независимо от того, телеангиэктазия, купероз или розацеа, лечение должно быть комплексным. Особенность розацеа в том, что несмотря на внешние признаки, причины скрываются глубоко в организме. И чтобы избавиться навсегда от розацеа, нужно установить и устранить причину заболевания.
Лечение розацеа и купероза проводят в нескольких направлениях. Как правило, эндокринолог и косметолог разрабатывают комплексный план терапии, который нацелен на быстрое устранение внешних проявлений заболевания и глубокое лечение причин розацеа.
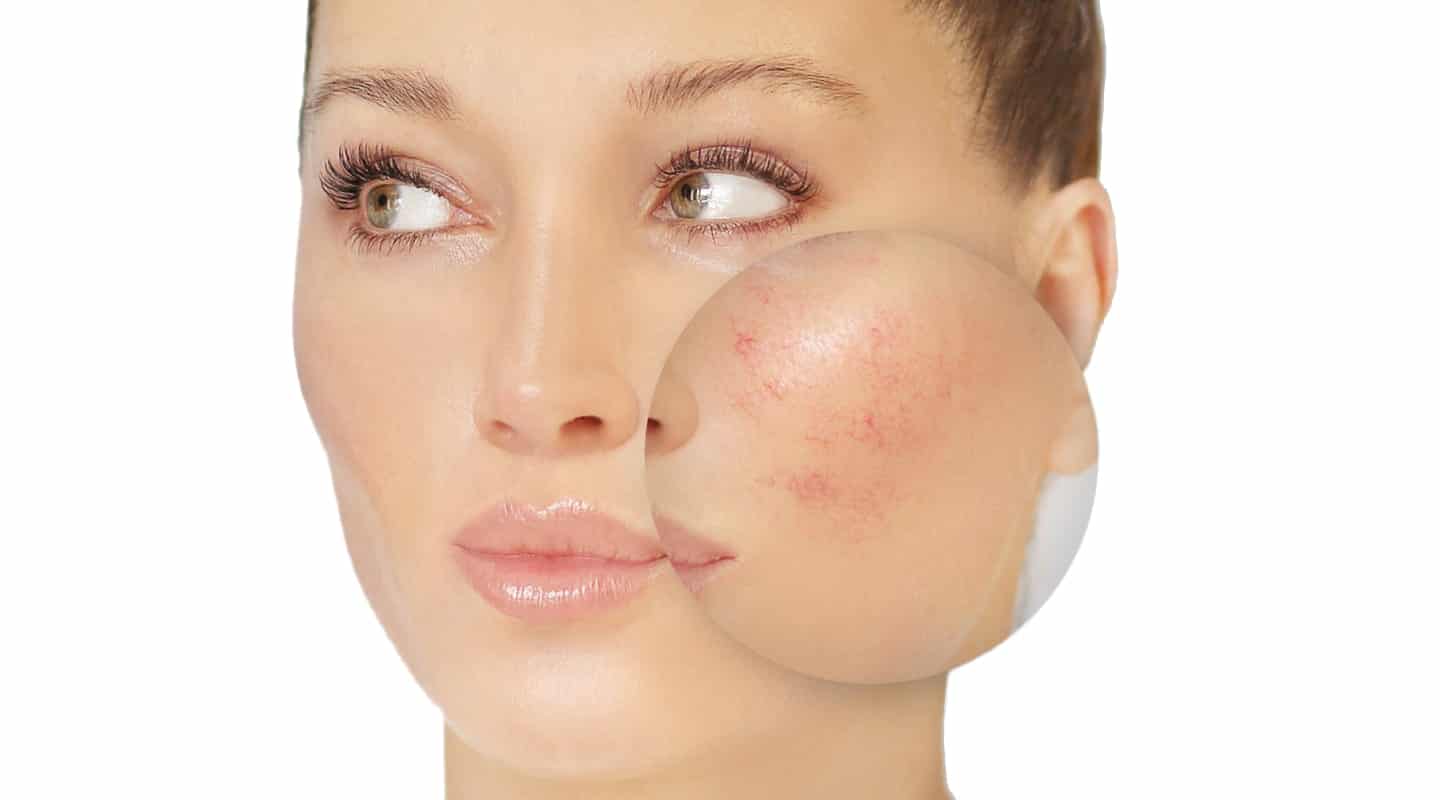
Лечение розацеа и купероза состоит из следующих этапов:
- Правильный уход за кожей. Тщательная гигиена, подбор косметических средств, ежедневное использование крема с SPF защитой. Кислотные пилинги, средства, содержащие спирт, грубые скрабы противопоказаны при розацеа.
- Терапевтическое лечение. Основано на использовании антибактериальных и антисептических средств, которые устраняют причины и последствия акне.
- Медикаментозное лечение. В зависимости от показаний пациенту могут быть назначены медикаменты, гормональные препараты и т.д.
- Аппаратное лечение. Устранение сосудистых звездочек аппаратными методами.


