Санация полости рта
Содержание:
- Препараты для местной анестезии
- Показания и противопоказания
- Как зубные протезы меняют микрофлору полости рта?
- Особенности проведения у детей
- Сколько стоит?
- Какие бывают виды шинирования зубов
- Можно ли обойтись без операции?
- Переломы верхней челюсти
- Этапы проведения санации
- Для чего нужна санация полости рта перед удалением или имплантацией
- Осложнения абсцессов и флегмон
- Как отличить гингивит, пародонтит и пародонтоз друг от друга?
- Противопоказания
- Лечение гнойника на десне в Харькове
- Какой бывает местная анестезия
- Из каких процедур состоит?
- Седация ксеноном или ксенонотерапия для подготовки к основной анестезии
Препараты для местной анестезии
В клинике Smile-at-Once используются современные анестетики последнего поколения – эффективные, нетоксичные и абсолютно безопасные, даже для беременных женщин, пожилых людей или детей. Мы не применяем препараты на основе новокаина или лидокаина из-за токсичности и высокого риска развития аллергических реакций. К тому же средства артикаиновой группы, которые сегодня применяются для местной анестезии, превосходят по эффективности лидокаин в 5-6 раз.
«Ультракаин» для всех групп пациентов
Оригинальный препарат французского производства, который используется для проведения как инфильтрационной, так и проводниковой анестезии. Он безопасный, применяется даже при наличии аллергических реакций, подходит пациентам с заболеваниями сердца, беременным женщинам. Его эффективность очень высокая, при этом он моментально выводится из организма и не оказывает совершенно никакого вреда.
Основное действующее вещество – артикаин, к которому для усиления анестетика и продления его действия добавляется эпинефрин. Он обеспечивает локальное сужение сосудов, что значительно сокращает период реабилитации после проведения лечения. В зависимости от концентрации эпинефрина существует три типа препарата – для разных манипуляций и категорий пациентов.
«Ультракаин-форте» (концентрация 1:100.000) – препарат с высокой дозой эпинефрина, применяется при проведении хирургических операций. «Ультракаин ДС» с низкой концентрацией (1:200.000) – используется для проведения терапевтического лечения, в том числе у пациентов с заболеваниями сердечно-сосудистой системы, повышенном артериальном давлении, подходит беременным и кормящим женщинам. В «Ультракаин Д» эпинефрин не добавляется. Действие препарата короткое, но его можно применять при аллергических реакциях, бронхиальной астме, при ярко выраженных сердечно-сосудистых патологиях.
«Убистезин»
Более дешевый, но не менее качественный аналог «Ультракаина», выпускаемый немецкой компанией 3M. В его составе – аналогичные действующие вещества: артикаин гидрохлорид и эпинефрин. Имеет две формы выпуска, в зависимости от концентрации последнего (1:100.000 или 1:200.000). Применение допускается при грудном вскармливании, сердечно-сосудистых патологиях.
«Артикаин»
Раствор для инъекций, который состоит непосредственно из основного действующего вещества – артикаина. Недорогой препарат российского производства. Применяется для проведения инфильтрационной или проводниковой анестезии. Может использоваться в чистом виде, либо с добавлением в определенной пропорции эпинефрина/раствора глюкозы. Не применяется при бронхиальной астме и ярко выраженных аллергических реакциях.
«Скандонест» для пожилых людей
Основное действующее вещество данного препарата французского производства – мепивакаин гидрохлорид. Не применяется при беременности и бронхиальной астме, но использование допускается у пациентов с сердечно-сосудистыми патологиями, поскольку препарат не содержит в составе эпинефрин, адреналин и консерванты. Подходит для пожилых людей, особенно при наличии повышенного давления. Является одним из самых безопасных анестетиков для проведения как инфильтрационной, так и проводниковой анестезии. Его недостаток – в коротком сроке действия, что требует повторного введения препарата примерно каждые 30 минут при проведении длительных процедур.
«Ораблок»
Еще один препарат, основные действующие вещества которого – это артикаин и эпинефрин с различной концентрацией последнего, что влияет на действие и длительность обезболивания. Не применяется при беременности и ярко выраженных сердечно-сосудистых патологиях.
«Наропин» для сложных хирургических операций
Анестетик длительного действия, основное действующее вещество которого – ропивакаина гидрохлорид. Продолжительность обезболивания зависит от дозировки. Очень часто данный препарат применяется для проводниковой анестезии при проведении сложных хирургических операций и установки большого количества имплантатов. Среди противопоказаний – лишь индивидуальная непереносимость анестетиков амидного ряда.
Показания и противопоказания
Ключевыми показаниями для процедуры являются:
- Страх и нервозность перед зубными врачами.
- Повышенная возбудимость организма на внешние раздражители.
- Аритмия, стенокардия и другие сердечнососудистые нарушения.
- Аллергия на стандартные анестетики.
Противопоказания связаны со специфическими реакциями организма:
- Возраст до 3-х лет – врачу необходимо поддерживать словесный контакт с маленьким пациентом на протяжении всей процедуры.
- Респираторные и ЛОР заболевания в острой фазе – даже такая мелочь, как заложенный нос, может привести к серьезным последствиям.
- Беременность и период кормления грудью – разрешается использовать только после разрешения акушера-гинеколога, который наблюдает будущую маму. Действия препаратов могут непредсказуемо отразиться на плоде.
- Недавние сотрясения и черепно-мозговые травмы – сосудам необходимо некоторое время, чтобы нормализовать работу.
- Невриты и мышечные спазмы – седативные компоненты провоцируют судороги, прикусывания языка и другие осложнения.
- Состояние алкогольного или наркотического опьянения.
Пациентам с особенностями развития и неврологическими отклонениями, включая ДЦП, аутизм и эпилепсию, проводить седацию не разрешают. С другой стороны, она может оказаться единственным способом успокоить человека в стрессовой обстановке.
Как зубные протезы меняют микрофлору полости рта?
Наличие протезов в полости рта, как мы уже говорили, неизбежно ведет к изменению количественного и качественного состава микрофлоры. Приведем несколько примеров влияния зубных протезов на микрофлору полости рта.
- Хромоникелевые металлы провоцируют снижение общего количества полезных бактерий уже через 14 дней после установки конструкций.
- Практически любой съемный протез приводит к удвоению количества микрофлоры во рту уже через 6 месяцев.
- При полном съемном протезировании отмечается значительное изменение состава привычной микрофлоры. Во рту в большом количестве появляются грибки рода кандида, кишечная палочка, сарцины, актиномицеты. Во рту диагностируются клебсиеллы, нетипичные бактерии, которые провоцируют развитие многих неприятных заболеваний. Кроме того, съемные протезы способствуют снижению количества лактобактерий во рту, и, следовательно, снижают сопротивляемость организма инфекциям.
- При изучении протезных бляшек с помощью микроскопов ученые обнаружили, что эта чужеродная часть полости рта состоит преимущественно из бактерий, схожих с зубными бляшками при гингивитах. Как правило, на протезах, в виде одиночно разбросанных клеток среди палочковидных и нитевидных бактерий, всегда высеваются грибы кандида.
Особенности проведения у детей
Полость рта у ребенка чаще подвержена стоматологическим заболеваниям, чем у взрослого человека. Именно поэтому детская санация отличается большей частотой посещений стоматолога.
Успешное устранение проблем полости рта в детском возрасте возможно только при исключении полного ортодонтического лечения, так как оно весьма длительное.
В среднем установка конструкций такого типа производится на 1,5–2 года. За это время ребенку может понадобиться санация от 1 до 8 раз.
Для своевременного устранения стоматологических патологий была определена санация планового характера. Ее регулярно проводят в учреждениях дошкольного и школьного образования.
Кроме этого, предусмотрен регулярный осмотр у стоматолога в учреждениях, организующий отдых и лечение детей (лагеря, санатории и т. д.). На основании проведенных осмотров ребенку может быть назначен дополнительный комплекс процедур и определена их регулярность.
 При поражении зубного ряда кариесом выделяют следующие сроки проведения санирующих процедур, которые позволяют свести риски развития осложнений к минимуму:
При поражении зубного ряда кариесом выделяют следующие сроки проведения санирующих процедур, которые позволяют свести риски развития осложнений к минимуму:
- первая степень кариеса – 1 год;
- вторая степень – 6 месяцев;
- третья – 3 месяца.
Перед процедурами желательно провести премедикацию ребенка. Для этого за несколько суток до санации назначаются препараты стабилизирующего и седативного действия. При повышенном возбуждении нервной системы для лечения зубного ряда ребенка может быть использована общая анестезия.
Санация полости рта ребенка считается полностью законченной в случае полного устранения очагов поражения кариеса или дефектов с их пломбировкой, а также купирования воспалительных проявлений тканей пародонта.
Соблюдение сроков санации увеличивает шансы на нормальное развитие крепких здоровых зубов и всего организма в целом.
Сколько стоит?
. В других случаях самостоятельное обращение может потребовать некоторых затрат.
Стоимость санации зависит от комплекса процедур, включенных в план лечения после детального обследования.
В зависимости от состояния зубов и пародонтальной ткани, степени активности развития и объема распространения патологий могут применяться самые различные процедуры, средняя стоимость которых составляет:
- исследование с применением радиовизографа или панорамного рентгена будет стоить 300–500 рублей;
- проведение профессионального удаления налета и камня – от 2000 рублей.
По желанию пациента здесь же может быть оказана услуга по восстановлению цвета коронок, которая варьируется от 3000 до 20 000 руб.;
- лечение кариеса поверхностного типа одного зуба – 1000 руб.;
- лечения кариеса, осложненного пульпитом – от 1500 руб.;
- устранение заболеваний пародонта – от 700 рублей и выше;
- удаление пораженного зуба – от 600 до 2500 руб.
Кроме перечисленных услуг, могут потребоваться услуги ортодонта и протезиста. В этом случае в цену будет включена используемая конструкция и услуга по установке.
Объем вмешательства стоматолога при санации и ее стоимость полностью зависят от состояния полости рта. Придерживаясь всех правил гигиены и соблюдая рекомендации врача, вы сводите эти два показателя к минимуму.
Какие бывают виды шинирования зубов
Специалисты выделяют несколько способов классификации. По характеру крепления шины делят на съёмные и несъёмные. Съёмные чаще используют в качестве части конструкции для крепления протеза. Их применяют, когда некоторые зубы уже утеряны и в основном на время восстановления зубного ряда. Например, после травмы зубов и дёсен, переломов челюсти. В качестве материала используют металл или пластик. Несъёмные — это постоянные протезы и коронки.
В зависимости от срока использования шины делят на временные и постоянные. Временное шинирование зубов применяют на срок до года при острых воспалительных заболеваниях или при подготовке к проведению операций. Постоянное — это преимущественно несъёмные опоры, которые применяют при атрофии костной ткани и хронических заболеваниях (например, пародонтите).
Отдельно стоит сказать о материалах шин. Если это нить, то используют шёлк, полиэтилен, стекловолокно, арамид. Эти материалы прочно фиксируют зубы и не выделяются на фоне эмали. Материал нити должен обеспечивать плотную фиксацию, хорошую эстетику, устранять подвижность зубов, не допускать дискомфорт в повседневной жизни. Если шинирование предполагает установку протеза, шина будет выполнена из пластика или металла.
Типы зубных шин по креплению и материалам:
- Нить из стекловолокна. Её крепят путём засвечивания, благодаря которому конструкция становится твёрдой и неподвижной.
- Бюгельный протез. Применяют при подвижности и частичном отсутствии зубов. Металлическая дуга фиксирует имеющиеся зубные единицы, крепится к ним с помощью специальных крючков, на место пустых лунок ставятся искусственные зубы. Такой метод шинирования предотвращает выпадение зубов и восстанавливает жевательные функции.
- Вантовый метод. В качестве шины используют арамидную нить, она выполнена из прочного, долговечного и безопасного для организма материала, нить по внешнему виду не выделяется на фоне эмали.
- Адгезивный мост. Такой протез используют при отсутствии нескольких зубных единиц и наличии устойчивых опорных зубов. Адгезивный мост является бюджетным вариантом и в некоторых случаях может вызывать дискомфорт.
- Коронки. Используются при значительном разрушении зуба и требуют его предварительной обточки. Зачастую используют коронки из металлокерамики, которые спаяны между собой.
.jpg)
Можно ли обойтись без операции?
Объем десны можно частично или полностью восстановить с помощью инъекционной терапии с использованием современных препаратов. И даже без хирургического вмешательства (но не всегда, разумеется). Они вводятся или накладываются на пораженную область. В основе этих средств – факторы роста и питательные вещества, которые создают благодатную «почву» для регенерации и разрастания здоровых клеток.
Например, десну и ткани периодонта можно восполнить с помощью биогеля Emdogain от компании Straumann. Под действием препарата восстанавливаются цемент зуба и периодонтальные связки. Согласно исследованиям, глубина десневого кармана через год уменьшается до 5 мм. Таким образом, здоровые ткани десны постепенно закрывают дефект без оперативного вмешательства.
Для восстановления кости под десной применяют другие препараты – костнозамещающие материалы BoneCeramic или Bio-Oss от Straumann или барьерные коллагеновые мембраны Creos от Nobel.
Переломы верхней челюсти

Рис 20. Перелом верхней челюсти справа, гемосинус справа
Переломы верней челюсти практически всегда сопровождаются кровоизлиянием в пазуху — гемосинус (син. гематосинус). При хорошем дренаже сгусток может самостоятельно выйти из верхнечелюстной пазухи в течение месяца. Смещение костей, отек слизистой оболочки могут вызвать блокаду естественного соустья. В этом случае сгусток начинает нагнаиваться на 5-8 сутки, что приводит к посттравматическому гаймориту. Для предупреждения воспалительных осложнений необходимо эвакуировать кровь в первые несколько дней. Удаление сгустка осуществляется под контролем эндоскопа через естественное соустье.
Этапы проведения санации
1 этап: диагностический.
На данном этапе стоматолог осматривает полость рта и выявляет дефекты, которые требуется устранить. В некоторых ситуациях доктор может назначить дополнительное обследование – сдачу анализов, проведение рентгенографии или УЗИ-диагностики, чтобы выявить скрытые проблемы.
2 этап: терапевтический.
Данный этап всегда индивидуален. Его длительность, интенсивность и стоимость зависят от выявленных патологий и от выбора метода их устранения. Если состояние полости рта запущенное, то санировать начинают с удаления разрушенных зубов, «пеньков» и восстановления десен. Далее доктор следует индивидуальной клинической картине,
3 этап: профилактический.
С целью профилактики врач обязательно рекомендует пациенту проводить профессиональную чистку зубов, в рамках которой удаляет все отложения, а следом наносит на эмаль укрепляющие или защитные препараты, проводит отбеливание при необходимости. Иногда этот этап предшествует лечению и даже диагностике. Делается это для того, чтобы было легче выявлять проблемы, потому что кариозные поражения и другие очаги инфекции могут быть скрыты под слоем налета. А профгигиена снижает риск повторного заражения кариесом во время лечения.
Помните! Терапевтический этап можно пропустить, если ежедневно уделять гигиене полости рта должное внимание, соблюдать рекомендации врача и отказаться от вредных привычек. Профилактика кариеса позволяет избежать более серьезных проблем со здоровьем и сэкономить бюджет
Для чего нужна санация полости рта перед удалением или имплантацией
«Чистота – залог здоровья!» — эта прописная истина хорошо знакома нам с детства. Но, тем не менее, многие пациенты стоматологических клиник искренне удивляются, когда врач-стоматолог перед началом лечения или протезирования назначает профессиональную чистку зубов. Для чего нужна эта процедура? Ответ прост – для того, чтобы максимально полно удалить всю патогенную микрофлору из ротовой полости.
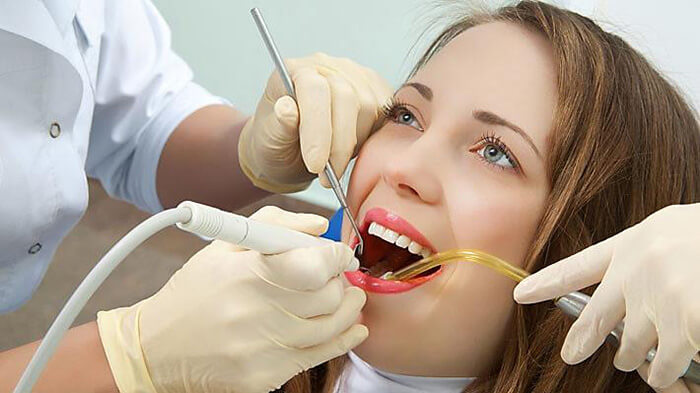
Ежедневная чистка зубов не способна полностью предотвратить возникновение зубного налета, ведь возможность тщательно чистить зубы после каждого приема пищи есть далеко не всегда. Мягкий зубной налет состоит из микроэлементов, которые содержатся в слюне, микрочастиц пищи и отмершего эпителия слизистой – они оседают на зубах и межзубном пространстве, образуя тонкую липкую пленку, в которой проходят процессы разложения и гниения органических веществ. В этой среде активно размножаются болезнетворные микробы и бактерии, которые способствуют появлению различных заболеваний зубов и десен – кариеса, пародонтоза, гингивита и пр.
Одним из самых распространенных заболеваний, которые возникают после удаления зуба является альвеолит. Он развивается в том случае, если после удаления зуба в лунке отсутствует защитный фибриновый сгусток (он не сформировался или был удален пациентом в процессе неправильного ухода за лункой) и присутствует очаг инфекции. К потенциальным угрозам можно отнести:
- Кариес, пульпит, периодонтит и пр. заболевания зубов;
- Гингивит, пародонтоз, пародонтит и т.д.;
- Зубной налет и зубной камень.
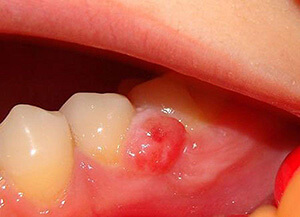
Альвеолит развивается с участием той патогенной микрофлоры, которая обитала в ротовой полости до начала операции. И, даже если до удаления было проведено лечение зубов и десен, но при этом не был удален зубной камень, то риск развития альвеолита или других воспалительных процессов повышается в разы.
Санация полости рта перед любым серьезным вмешательством в ротовую полость – это залог дальнейшего успешного лечения и быстрого выздоровления.
Осложнения абсцессов и флегмон
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
Сепсис – это тяжелое состояние организма, которое вызвано проникновением бактериальной инфекции в кровеносную систему. Лечение такого осложнения сложное из-за развития устойчивости организма к антибиотикотерапии. Сепсис часто выступает причиной летальных исходов. Медиастенит в виде гнойного воспаление клетчатки средостения, где находятся сердце, легкие и бронхи. Менингит. Воспалительное поражение мозговых оболочек развивается в результате распространения гнойной инфекции по лимфатическим и кровеносным сосудам головы.
Как отличить гингивит, пародонтит и пародонтоз друг от друга?
Данные заболевания непосредственно связаны с воспалением дёсен, так что ряд специалистов даже считает их сменяющими друг друга стадиями одной болезни ротовой полости. Они отличаются друг от друга прежде всего степенью поражения десны.
Гингивит можно считать начальной стадией развития воспаления. Тем не менее уже при ней пациент может ощущать дискомфорт. При гингивите дёсны опухают, чешутся, болят и кровоточат даже при лёгком нажатии. Если запустить заболевание, оно может перерасти в более тяжёлую стадию.
Основная причина развития гингивита у взрослых — скопление зубного налёта в местах, плохо доступных для чистки. Также, помимо перечисленных выше общих причин воспаления дёсен, гингивит может развиваться при недостатке в организме витаминов групп B, C и E, заболеваниях сердечно-сосудистой системы и длительном приёме некоторых видов лекарственных препаратов. Первичное воспаление дёсен могут вызывать их травмы, связанные с внешними повреждениями, неправильной установкой коронок, протезов или брекетов, химическими и термическими ожогами полости рта, частым курением или употреблением спиртных напитков.
Гингивит бывает гипертрофическим, распространённым в подростковом возрасте, катаральным, наиболее распространённым видом заболевания, язвенно-некротическим и атрофическим. Последние два вида возникают, когда болезнь крайне запущена. Характеризуются обильным слюноотделением, повышением температуры тела и общей слабостью организма, сильной болью при приёме пищи и чистке зубов. Атрофический гингивит может возникать при неправильной установке инородных конструкций в полости рта (брекетов, коронок, имплантов), когда дёсны пережимаются и происходит нарушение кровообращения в них. Это чревато некрозом мягких тканей ротовой полости и выпадением зубов.
Следующей стадией развития воспаления дёсен и заболевания полости рта можно считать пародонтит. Он характеризуется не только отёчностью, краснотой дёсен и болью в них, но и постепенным разрушением связок зуба и костной ткани. В результате могут образовываться пустые полости между зубом и десной, гнойные выделения из мягких тканей ротовой полости, происходит расшатывание зубов.
Так как пародонтит является второй стадией гингивита, то причины его возникновения те же. Заболевание может ухудшаться под воздействием сильных лекарств, таких как антидепрессанты, препараты против судорог, которые могут вызывать гиперплазию дёсен и значительно затруднять уход за полостью рта, что приводит к развитию зубного камня. Также заболевание может стремительно прогрессировать у заядлых курильщиков, так как табак ослабляет защиту иммунной системы и снижает регенеративную способность клеток. Нарушение секреции слюны и употребление чрезмерно мягкой пищи тоже могут вызывать пародонтит, так как зубы не получают должной нагрузки и недостаточно очищаются естественным путём.
При несвоевременном лечении и недостаточной профилактике заболевание стремительно прогрессирует. В настоящее время активно практикуется лечение пародонтита при помощи аппарата Вектор, который оказывает щадящее воздействие на зубы. Если лечение не проведено вовремя, существует огромный риск развития пародонтоза.
Данная стадия воспаления полости рта является наиболее тяжёлой и опасной. Пародонтоз раньше был широко распространён, особенно среди бедного населения и солдат, которые не уделяли должного внимания гигиене и недополучали витаминов с пищей. В настоящее время главной причиной развития заболевания является недолеченный парадонтит. При этом их симптоматика существенно различается. При пародонтозе не происходит выделений из дёсен, на них не скапливается большое количество зубного налёта. Главные внешние признаки болезни — сокращение размеров десны и широко отстоящие друг от друга зубы.
Пародонтоз приводит к разрушению костной ткани, атрофии дёсен, в результате чего человек лишается возможности употреблять в пищу многие продукты. Поэтому происходит недополучение многих видов питательных веществ, витаминов и микроэлементов, что приводит к развитию гастрита, язвенной болезни и других заболеваний желудочно-кишечного тракта, болезням печени и почек.
Противопоказания
Некоторые методы санации противопоказаны при тех или иных состояниях. Так, промывание гланд не показано при острых инфекционных процессах, активном туберкулезе легких, выраженных нарушениях функций вегетативной нервной системы. Промывание околоносовых пазух методом «Кукушка» противопоказано при эпилепсии, частых носовых кровотечениях, в детском возрасте.
Санация носовых пазух и носовых ходов — такая же обязательная и необходимая процедура, как умывание по утрам, ежедневный приём душа или чистка зубов. Ведь носовая полость выполняет массу важных функций: от согревания и очищения вдыхаемого воздуха до участия в формировании тембра голоса. Каждая околоносовая пазуха и каждый носовой ход — это место скопления гнойных масс и выделяемого слизистого секрета, которые необходимо удалять для поддержания полноценной работы носовой полости и пазух носа. Инфекции поджидают нас везде: на работе, в школе, в детском саду, в транспорте… А путь, по которому попадают в организм бактерии и вирусы, ведёт через слизистую оболочку носовой полости. Именно слизистая выступает как своеобразный фильтр, на котором задерживаются болезнетворные микроорганизмы, инородные частицы и аллергены. По статистике на слизистой оседает до 80% патогенной микрофлоры, содержащейся во вдыхаемом воздухе. Необязательно проводить промывание каждого носового хода или пазухи ежедневно. Достаточно проводить санацию полости носа на регулярной основе, не забывая, насколько важны для организма здоровые пазуха и слизистая носа.
Также санация носового хода и около-носовых пазух проводится при таких заболеваниях и состояниях, как: острый и хронический гаймориты; острый и хронический риниты; различные виды синуситов; выделения гнойных масс из носовых ходов; затруднённость носового дыхания; болевые ощущения в области носа.
Санация наружного слухового канала (НСК) — гигиеническая процедура, преследующая несколько целей:
- Удаление из слухового канала биологических загрязнений (ушная сера).
- Обработка слухового канала антимикробными, противовоспалительными, обезболивающими лекарственными средствами.
Небные миндалины — это скопления лимфоидной ткани, которые расположены в углублении между языком и мягким небом.
Они состоят из множественных протоков, которые в медицинской практике называются «лакунами». Именно в них накапливается патологическое содержимое, являющееся средой для деления вредных микроорганизмов. Их активное размножение в свою очередь приводит к усугублению хронических патологий глотки.
В том случае, если у человека диагностирован тонзиллит в хронической форме, врач осматривает всю слизистую оболочку ротовой полости пациента. Цель терапии — это восстановление структуры миндалин и обязательная стабилизация иммунитета.
Лечение гнойника на десне в Харькове
 Если Вам нужна качественная помощь квалифицированных зубных врачей, мы приглашаем Вас в стоматологическую клинику «Мiсто Дент». У нас Вы сможете получить профессиональную консультацию стоматолога-терапевта, пародонтолога, дантиста хирургического направления и специалиста в любой другой стоматологической сфере. Весь наш персонал имеет высокую квалификацию и богатый опыт работы.
Если Вам нужна качественная помощь квалифицированных зубных врачей, мы приглашаем Вас в стоматологическую клинику «Мiсто Дент». У нас Вы сможете получить профессиональную консультацию стоматолога-терапевта, пародонтолога, дантиста хирургического направления и специалиста в любой другой стоматологической сфере. Весь наш персонал имеет высокую квалификацию и богатый опыт работы.
Диагностика стоматологических заболеваний в «Мiсто Дент» осуществляется оперативно и точно благодаря новейшему оборудованию, установленному в нашей клинике. Доверяя нам здоровье своих зубов, Вы можете не сомневаться в том, что все диагностические и лечебные процедуры будут безопасными, безболезненными и эффективными. Мы делаем все для комфорта наших клиентов!
Автор статьи: Житомирский Артур Александрович — хирург-имплантолог
Какой бывает местная анестезия
Местная анестезия позволяет обезболить определенную область, где планируется вмешательство. Пациент находится в сознании. И этого на самом деле более чем достаточно даже для проведения сложных хирургических операций.
При местном введении всех типов анестетиков используются специальные многоразовые шприцы, которые имеют выемку для введения карпулы – это герметично запечатанная ампула с анестетиком. В отличие от одноразовых, карпульные шприцы имеют более тонкую иглу, что позволяет вводить препарат медленно и исключить таким образом болезненность. Все шприцы для многоразового использования обязательно проходят антисептическую обработку и стерилизацию с помощью современного ультразвукового и температурного стерилизационного оборудования.
Из каких процедур состоит?
Все мероприятия, проводимые при санации, направлены на устранение:
- очагов поражения зубов кариесом;
- дефектов коронок;
- патологий пародонтальной ткани;
- мягких и твердых отложений;
- нефункциональных зубов с объемным разрушением коронки или корня;
- ортопедических и ортодонтических проблем.
Так как санация предусматривает решение сразу большого количества проблем, то план по лечению будет зависеть от состояния полости рта пациента.
 С учетом перечисленных проблем санация рта проводится определенным образом:
С учетом перечисленных проблем санация рта проводится определенным образом:
- Детальное обследование полости рта с применением современных методов обследования.
- Удаление отложений: налета и камня. На этом же этапе может быть произведена процедура восстановления природного оттенка коронок.
- Устранение очагов кариозного поражения. На этом же этапе проводят лечение пульпита с пломбировкой каналов и реставрацией пораженного зуба.
- Работа по восстановлению коронок в случае их дефекта или патологий развития (сколов, трещин, гипоплазии и т. д.).
- Проведение терапии противовоспалительного характера заболеваний тканей пародонта (гингивита, стоматита, пародонтита и т. д.).
- Удаление зубов в случае невозможности их восстановления или неправильного расположения.
- Восстановление зубного ряда и исправление аномального развития прикуса с помощью протезирования и ортодонтических систем.
В запущенных случаях санация проводится в несколько посещений с участием стоматологов различной квалификации. После проведенных процедур врач дает рекомендации по поддержанию гигиены рта на высоком уровне.
Санацию можно проводить не только по требованию работодателя или во время беременности, но и в качестве профилактической меры. С этой целью необходимо посещать стоматолога раз в 6 месяцев.
Какие симптомы кисты зуба — смотрим фото.
Расскажем тут, как исправить дистальный прикус.
По этой ссылке: http://zubovv.ru/krasota-i-uxod/zubnyie-pastyi/roks-otzyivyi-vidyi-preimushhestva.html — отзывы о зубной пасте РОКС Бионика.
Седация ксеноном или ксенонотерапия для подготовки к основной анестезии
Это отдельный тип обезболивания, который может применяться в комплексе как с местной, так и с общей анестезией (по необходимости). Ксенон – это инертный газ, который быстро начинает действовать и точно также быстро выводится из организма. Оказывает расслабляющее воздействие: уменьшается тревожность, пациент расслабляется. При этом во время операции он находится в полном сознании, может общаться с врачом, понимает все, что происходит вокруг. Процедуру можно прервать при необходимости, если есть дискомфорт. Одновременно используются местные анестетики, поскольку сам по себе ксенон не имеет ярко выраженного обезболивающего воздействия.
Среди приятных «бонусов» – насыщение клеток кислородом, восстановление обменных процессов. То есть это не только снижение стрессовой нагрузки, но и общее оздоровление организма.


