Почему во рту соленый привкус?
Содержание:
- Заболевания ротоглотки и зубов
- Лечение диспепсии
- Гемосорбция
- Причины почему бывают соленые губы?
- Причины ночного повышенного слюноотделения у взрослых
- Как избежать кислотного рефлюкса
- Диагностика постхолицистэктомического синдрома
- Опасность кишечного коронавируса
- Причины плохой работы почек
- Онкологические заболевания
- Прочие симптомы
- Как быстро восстановить обоняние в домашних условиях
- Лечение на разных стадиях
Заболевания ротоглотки и зубов
Соленый вкус во рту также может появиться на фоне хронический или запущенных воспалительных процессов в ротовой полости. Подобное явление может наблюдаться при следующих заболеваниях:
- кариес зубов;
- гингивит;
- пародонтит;
- зубной камень;
- свищ десны;
- хронический тонзиллит.
Возбудители инфекционных воспалительных процессов в ротовой полости и глотке активно размножаются и выделяют продукты своей жизнедеятельности, в результате чего у пациента может появиться неприятный запах изо рта и соленый привкус. Сопутствующими клиническими симптомами патологических процессов являются:
- кровоточивость десен;
- зубная боль;
- налет на зубах и языке;
- выделение гноя из свищей в десне;
- боль в горле;
- покашливание;
- отхаркивание мокроты с неприятным запахом (наблюдается при хроническом тонзиллите).
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой — капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины — аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Гемосорбция
Процедура состоит в очищении крови от токсинов с помощью сорбентов. Для этого делается забор крови из венозного русла. После этого она пропускается через аппарат, где находится сорбент, впитывающий токсины. Обычная длительность процедуры составляет около часа. Для снятия интоксикации требуется проведение нескольких процедур.
Применение этих и других методов снятия интоксикации организма после химиотерапии (как и само проведение химиотерапевтического лечения) требует постоянного мониторинга состояния пациента. Лучшие условия для этого — стационар международной клиники Медика24.
Здесь пациент находится под постоянным контролем лечащего врача, который в любой момент может скорректировать курс, чтобы повысить его эффективность и избежать побочных эффектов.
Длительность лечения после химиотерапии зависит от количества и типа препаратов, вида рака, общего состояния, возраста больного.
Еще одно преимущество стационарного лечения после химиотерапии в международной клинике Медика24 состоит в том, что одновременно с детоксикацией организма проводится восстановление иммунитета, работы внутренних органов, картины крови (показателей лейкоцитов, эритроцитов, тромбоцитов).
Материал подготовлен врачом-анестезиологом, реаниматологом, нейрохирургом, заведующим отделением анестезиологии и реанимации международной клиники Медика24 Шишовой Кристиной Михайловной.
Причины почему бывают соленые губы?
Недостаточный уход за полостью рта
Железы во рту человека выделяют слизь, которая без регулярного очищения полости рта превращается в налёт. Именно он даёт солёный привкус.
Кроме этого он вызывает кровоточивость дёсен и неприятный запах изо рта.
Трещины на губах, кровь в ротовой полости
Иногда вкус соли на губах – это вкус крови из микротрещин. Такое бывает с обветренными, сухими и покусанными губами.
Сухие губы часто трескаются. Причины сухости, в свою очередь, также многочисленны: погода, авитаминоз, болезни почек, диабет и т. Д.
Солёный привкус во рту может также возникать из-за механических повреждений слизистой едой, зубочисткой или слишком жёсткой щёткой.
Инфекционные процессы, ринит
Привкус соли на губах и во рту может быть вызван действием инфекции в организме. Чаще всего это инфекции в синусах.
В результате воспалительных процессов в синусах возникает слизь солёного вкуса, она спускается по задней стенке горла в ротовую полость и вызывает этот симптом.
Такой же механизм возникновения солёного привкуса при рините, когда слизь накапливается в носовых пазухах и стекает вниз по горлу.
Подобная картина может возникнуть у людей с искривлением носовой перегородки и похожими патологиями.
Одна из инфекций, вызывающих солёность и на губах – молочница. Её другим явным признаком являются белёсые пятна в ротовой полости. Она же может вызывать привкус металла и горький привкус.
Болезни ЖКТ
В частности, существует гастроэзофагиальная рефлюксная болезнь (ГЭРБ), при которой часть желудочного сока не сдерживается сфинктером и попадает в пищевод.
Болезнь слюнных желёз
Иногда возникновение солёного привкуса во рту – следствие изменения качества слюны.
Это бывает вызвано заболеваниями слюнных желёз: такой симптом есть у синдрома Шегрена и вирусных и бактериальных болезней.
Приём медикаментов
Часто солёность появляется из-за антибиотиков и противораковых препаратов.
Оральные средства контрацепции и препараты для лечения повышенного артериального давления не искажают вкусовые ощущения, зато вызывают упомянутое течение слизи по горлу.
Результат тот же – солёная слизь во рту и привкус на губах.
Беременность
Солёность губ и ротовой полости иногда испытывают беременные женщины.
Это явление называется дисгевзией.
Дисбаланс гормонов во время менопаузы также может сопровождаться вкусом соли на губах и во рту.
Хроническое обезвоживание
Солёные и сухие губы – явный признак обезвоживания.К такому состоянию ведёт слишком активное употребление кофе, энергетиков, чая и других напитков с кофеином, сладких напитков, спиртного. Обезвоживание бывает и при диарее.
Плач, офтальмологические и эндокринные болезни
Известно, что ухо, горло и нос связаны между собой. Во время плача слёзы попадают в горло и становятся причиной солёного вкуса во рту и на губах.
Причины ночного повышенного слюноотделения у взрослых
Во время сна процессы в организме идут медленнее, в том числе и выделение слюны. Но могут происходить сбои. Вот основные факторы, приводящие к тому, что во сне выделяется слишком много слюны:
● дыхание через рот, а не через нос – часто бывает, когда человек спит на спине;
● нарушение прикуса – рот остается открытым во сне, язык пересыхает и организм решает, что нужно больше слюны;
● плохой сон – слишком крепкий сон, когда человек не уверен, что спит. Это может привести к тому, что организм посчитает сон за реальность и будет выделять слюну как днем.
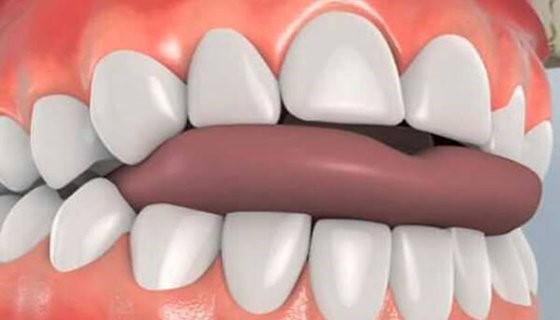
Так выглядит открытый прикус – язык выступает вперед
Как избежать кислотного рефлюкса
Можно избежать кислотного рефлюкса, если вовремя обращать внимание на следующие признаки:
- Когда у вас возникает отрыжка.
- После употребления какой пищи или напитков вы почувствовали изжогу.
- Что вы уже сделали или делаете в тот момент, когда появляются первые признаки.
Изжога может начаться ночью в случае поздней трапезы или слишком острого или жирного ужина. Возможно, вы просто переели. Острая или жирная пища – известный фактор появления кислотного рефлюкса. Постарайтесь сократить потребление подобной еды или вообще от нее отказаться, если это окажется действенным для вас. Старайтесь заканчивать ужин не позднее, чем за два часа до сна. Если вы отправитесь спать с переполненным желудком, в котором пища только начала перевариваться, шансы на попадание кислоты из желудка в пищевод значительно увеличиваются в связи с горизонтальным положением.
Старайтесь питаться часто, небольшими порциями. Адекватный объем пищи в желудке способствует правильной циркуляции желудочной кислоты.
Другими серьезным фактором появления изжоги является злоупотребление алкогольными и кофеиносодержащими напитками.
Сильные физические нагрузки сразу после принятия пищи или неправильно подобранные упражнения также могут стать причиной изжоги. Если вы решили позаниматься спортом, не начинайте сразу после еды. Дайте пище сначала перевариться. Скручивающие упражнения, наклоны или занятия, вызывающие резкое изменение положения тела, также могут внести свой вклад в развитие кислотного рефлюкса. Учтите это при подборе типа нагрузки.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют
тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к
появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное
внимание дооперационной диагностике и протоколу проведенной операции;
клинический осмотр пациента;
лабораторные исследования — клинический и биохимический анализ крови, анализ кала на простейших и яйца глист,
общий анализ мочи;
ультразвуковое исследование;
эндоскопию желчных протоков;
магнитно-резонансная томография или компьютерная томография брюшной полости6.
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования
Во внимание берется характер жалоб пациента
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею
Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
09.03.2021
86989
48
/ Доктор Стимбифид
Причины плохой работы почек
Причины нарушений в работе почек могут быть разными:
- Нарушение кровоснабжения. Моча образуется в результате клубочковой фильтрации. При этом вода с растворенными в ней веществами поступает из крови. Если давление падает, то крови в почки поступает недостаточно и образование мочи сокращается. Давление может упасть из-за травмы, инфаркта, кровотечения, септического или анафилактического шока. Состояние острое и требует немедленной реакции.
- Поражение почечной паренхимы. Речь идет о ткани, которая покрывает поверхность почек. Внешний слой – это клубочки, которые фильтруют кровь, внутренний слой – канальцы, по которым проходит жидкость, прежде чем попасть в чашечки и лоханки. Здесь в кровь попадают необходимые вещества, то есть происходит реадсорбция. Таким образом, при поражении паренхимы возникает нарушение в процессах фильтрации и реадсорбции. Каким образом может повреждаться паренхима? При нефрите, пиелонефрите, гломерулонерите, мочекаменной болезни паренхима может перерождаться в соединительную ткань. В результате функция нарушается и возникает почечная недостаточность. Такой процесс будет не острым, а хроническим. Если же паренхима повреждается из-за травмы, инфаркта почки, то почечная недостаточность будет острой.
- Непроходимость мочевыводящих путей. Из-за различных процессов может возникать обструкция мочеточников, то есть их непроходимость. В результате отток мочи из почек нарушается. Непроходимость может быть вызвана закупоркой конкрементом, то есть камнем, гематомой или в результате сдавливания опухолью. Обычно закупорка возникает в одном мочеточнике.
Онкологические заболевания
Часто больные с онкологическими опухолями жалуются на появление соленого привкуса во рту, который не исчезает даже после чистки зубов. Это в большинстве случаев связано не с самим заболеванием, а с лечением, которое больной получает. Препараты для химиотерапии и лучевой терапии способны оказывать довольно агрессивное воздействие на все ткани и клетки организма, в том числе и на вкусовые рецепторы. Угнетение рецепторов приводит к тому, что вкус искажается и пациента может возникать солоноватый привкус во рту. Среди препаратов, которые способны вызвать такие изменения вкуса, отмечают Метотрексат и Винкристин.
Прочие симптомы
Часто солёность губ появляется не одна. Солоноватый привкус на губах и во рту может сопровождать огромное множество других симптомов, которые могут указывать на те или иные заболевания. Среди них:
- сухость во рту,
- белые пятна на языке,
- кровоточивость дёсен,
- боли в животе,
- неприятный запах изо рта.
Однако не стоит самостоятельно ставить себе диагноз: без помощи врача это практически невозможно сделать адекватно.
Болезни ротовой полости
- кровотечением из дёсен,
- расшатыванием зубов,
- гноем у зубов,
- неприятным запахом изо рта,
- открытыми язвами на дёснах,
- болью в дёснах.
Все эти симптомы относятся к гингивиту и парадонтиту.
Болезни ЖКТ
Боли в кишечнике сопровождают солёность на губах в случае воспаления ЖКТ. ГЭРБ сопутствуют:
- кислый, горький или солёный привкус во рту,
- появление отрыжки,
- изжога,
- переполненность и жжение в верхней части живота,
- тахикардия,
- кашель и приступы астмы (иногда)
Как и при рините и инфекциях, ГЭРБ сопровождается течением слизи по задней стенке глотки.
При молочнице на слизистой полости рта появляются белые пятна. Привкус во рту в этом случае может быть не солёным, а горьким или металлическим.
Обезвоживание
Если в организме обезвоживание, то его симптомы:
- постоянная жажда,
- необычный вкус слюны и её густотота,
- сухость рук,
- шелушение кожи в области мизинца,
- тёмно-жёлтый или коричневый цвет мочи,
- редкое мочеиспускание,
- утомление,
- головокружение.
Малокровие
- Побледневшей коже (иногда с желтоватым оттенком),
- слабости,
- шуму в ушах,
- мельканию «мушек» перед глазами,
- частой усталости,
- одышке,
- частому сердцебиению,
- покалыванию в конечностях.
Бактериальные и вирусные болезни слюнных желёз сопровождаются набуханием желёз, их воспалением.
В тяжёлых случаях, когда выводные каналы желёз закупориваются камнем, образующимся в ротовой полости, может начаться боль в виде покалываний во рту.
Синдром Шегрена
- сухость слизистых полости рта и глаз,
- стоматит,
- паротит (свинка),
- кариес,
- проблемы с глотанием пищи.
Проблемы со слюнными железами нельзя оставлять без внимания, так как они имеют много опасных осложнений и последствий.
Другие заболевания
Офтальмологические болезни и заболевания эндокринной системы не выдают себя ничем кроме солёных губ и сухости во рту.
При опухоли головного мозга солёность на губах дополняется головными болями, рвотой.
Рассеянный склероз выдаёт:
- тремор конечностей,
- нарушение координации.
В целом, патологии мозга и нервов дают о себе знать многими другими симптомами, такими как:
- нарушение координации,
- судороги,
- галлюцинации,
- сложности в распознавании речи,
- нарушение слуха,
- изменение интеллекта и эмоций.
Как быстро восстановить обоняние в домашних условиях

Восстановление обоняния практически всегда происходит естественным путем. Проходит какое-то время и человек снова обретает способность улавливать запахи, вкусы. Но есть способы, позволяющие ускорить этот процесс
При этом важно осознавать, что стало причиной аносмии или гипосмии
Лекарственными препаратами
В настоящее время врачи признают, что специальных препаратов, которые помогают вернуть обоняние очень быстро, не существует. Лечение можно назвать скорее симптоматическим. Если гипосмия или аносмия вызвана отеком слизистых — это самый простой случай. Чтобы вернуть обоняние, нужно снять отек носоглотки, устранить воспаление слизистой. Для этого можно использовать:
- назальные спреи или капли «Аква Марис», «Грипп Ферон» (прием препаратов, содержащих фероны, необходимо согласовывать с врачом);
- антигистаминные лекарственные средства «Супрастин», «Фенистил» (хорошо снимают отек);
- препараты, улучшающие кровообращение (бальзам «Звездочка»).
Для восстановления работы обонятельных рецепторов врачи рекомендуют вдыхать какие-нибудь насыщенные, сильные ароматы. Бальзам «Звездочка» не только согревает, улучшает кровообращение, но и способствует тренировке работы рецепторов.
Больным с аносмией назначают специальную диету, а также прием комплексных витаминов. Правильное питание и достаточное количество витаминов способствует восстановлению нейронных связей.
Народными средствами

Для восстановления обоняния можно воспользоваться и народными методами лечения
Самой простой рекомендацией, но при этом наиболее важной является промывание носовых пазух соляным раствором. Для приготовления раствора нужно размешать 1 ч
л. поваренной соли в 0,5 л воды. Далее следует набрать его в какую-нибудь неглубокую емкость и, закрывая одну ноздрю, попытаться втянуть жидкость другой. Важно, чтобы вдохи были глубокие и раствор доходил до гортани. Каждой ноздрей нужно втянуть жидкость 2-3 раза. В день необходимо делать не менее 3 таких процедур.
Хорошо помогает восстановить обоняние вдыхание сильно пахнущих веществ. Для выполнения простой процедуры нужно вскипятить в эмалированной емкости 1 стакан воды, влить 1 ст. л. сока лимона, добавить 1-2 капли эфирного масла лаванды или мяты. Далее требуется глубоко дышать над полученным раствором, поочередно прикрывая каждую ноздрю. Для получения желаемого эффекта желательно провести не меньше 10 процедур.
Для вдыхания подойдут эфирные масла хвойных деревьев. Но над чистыми концентратами дышать категорически запрещено. Это может привести к ожогу слизистых оболочек. Масла нужно разводить в воде, добавляя по несколько капель на стакан, или использовать аромалампы.
Для лечения гипосмии врачи рекомендуют проводить 2 раза в день простую процедуру: смешать 1 часть прополиса с 5 частями растительного масла, которое предварительно следует подогреть. Небольшие ватные тампоны смачивают в полученном составе и вставляют в ноздри на 5-10 минут. Длительность курса составляет 10 дней, но процедуры можно выполнять и через день.
Рекомендуется сочетать методы, направленные на восстановление обоняния, с проведением общеукрепляющих процедур, приемом витаминов. Нужно избегать переохлаждения. Рекомендуется пить настои и отвары, укрепляющие иммунитет. Хороший эффект дают отвары из шиповника, травяные сборы.
Потеря обоняния при коронавирусе встречается не у всех зараженных, но достаточно часто. Гипосмия или аносмия проходит самостоятельно, но есть способы, позволяющие в некоторых ситуациях ускорить этот процесс. Аносмия не должна вызывать панику, особенно если болезнь протекает легко или это единственный симптом. Обоняние вернется, когда организм начнет побеждать вирус.
Подозреваете ли у себя коронавирус на данный момент?
Да, все признаки имеются 27.77%
Да, и это уже точно 16.07%
Да, но больше склоняюсь к тому, что это обычная простуда 22.41%
Нет 33.74%
Проголосовало: 13899
Читайте далее:

Как и чем лечить кашель при коронавирусе у детей

Пропало обоняние при насморке – это коронавирус или нет?

Почему возникают пятна на теле при коронавирусе
Мне нравится12Не нравится1
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Переносят ли комары коронавирус?
Фёдор Исаев 10 месяцев
56263 просм.
12 ответ.
-4 голос.
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 10 месяцев
51045 просм.
8 ответ.
-17 голос.
Можно ли заразиться через открытую рану?
Мария 10 месяцев
48994 просм.
9 ответ.
1 голос.
Лечение на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

Симптомы рака почки: когда нужно посетить врача?
В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.


