Ретикулярный варикоз
Содержание:
- Виды пятен
- Причины флебита
- Причины красного плоского лишая
- Пигментация (гиперпигментация) у взрослых и детей
- Симптомы и проявление
- Сосудистые звездочки и гемангиомы
- Причины появления пятен на ногах при варикозной болезни
- Можно ли навсегда избавиться от псориаза на лице?
- 1.Что такое депигментация кожи?
- 3.Диагностика и лечение болезни
- Симптомы
- Как вылечить цирроз печени
- Симптомы цирроза печени у женщин
- Опасность диабетической стопы
- Как облегчить варикоз при беременности
- Отёки ног при заболеваниях лимфатической системы конечностей
- Причины возникновения
Виды пятен
Все красные пятна на ногах принято делить на две группы:
сосудистые (отечные, воспалительные). Формируются при наличии воспаления в сосудах, со временем увеличиваются в размерах. На фоне инфекции, аллергии, дерматита, экземы шелушатся и чешутся. Эритемы — большие сосудистые пятна неправильно формы, возникающие вследствие дерматитов, таксидермии, экземы. Они очень зудят, очаг поражения имеет красный и воспаленный вид;

геморрагические. Образуются из-за нарушения проницаемости сосудов, возникающего при травмах и воспалительных процессах.
Причины появления (фото)


Системные болезни:
- сахарный диабет. Дермопатия при диабете появляется симметрично на обеих ногах. Пятна имеют красно-коричневый цвет и небольшой диаметр (до 1 сантиметра). В 10-15% случаев у больных развивается кольцевидная гранулема Дарье — высыпания сосредотачиваются на туловище и ногах, на первом этапе выглядят как розоватые припухшие пятна, на втором — начинают сливаться, образуя своеобразные узоры;
- варикозное расширение вен. Первый признак варикоза — красные пятна и тяжесть в ногах. Запущенная болезнь приводит к тромбофлебиту и трофическим язвам, трудно поддающимся традиционному лечению;
- васкулит. Заболевание мультфакторной природы, характеризующееся воспалением подкожной клетчатки и кровеносных сосудов дермы. Клиника кожного васкулита: образование красных пятен папулезно-геморрагического характера на ногах и ягодицах, болят суставы — суставной синдром (боль в голеностопных/коленных суставах), лихорадка, кровь в стуле, болезненность живота, рвота.

- Вегетативная дисфункция. Может быть латентной (протекать скрытно) приступообразной или постоянной. Проявляется паническими атаками, расстройствами пищеварительного тракта, головокружениями, скачками артериального давления, появлением красных пятен на нижних/верхних конечностях. Лечение вегето-сосудистой дистонии требует назначения медикаментов различных фармакологических групп — нейролептиков, антидепрессантов, ноотропов, транквилизаторов.
- Крапивница. Возникает при непосредственном контакте с крапивой. Типичная симптоматика: красные пятна на конечностях, напоминающие волдыри, синяки, интенсивный зуд. После выяснения причины, спровоцировавшей подобную реакцию, следует устранить контакт с аллергеном, иначе не исключено дальнейшее развитие процесса, приводящее от зуда к отеку Квинке, удушью, летальному исходу.

- Телеангиэктазия (сосудистые звездочки). Синдром, характеризующийся расширением сосудов, образованием синюшно-красных пятен на коже ног, реже — туловища, лица. Самые эффективные способы лечения телеангиэктазии нижних конечностей — лазерная фотокоагуляция и склеротерапия.
- Тромбоцитопеническая пурпура (болезнь Верльгофа). Отличается двумя взаимоисключающими признаками: с одной стороны, происходит образование тромбов в мелких сосудах, что приводит к остановке кровотока, с другой — тромбы не образуются и начинается кровотечение. В итоге поверхность конечностей и туловища покрывается пурпурными пятнами. Прогноз обычно благоприятный, смертность составляет 4% после первичной геморрагической атаки, 8% — после многократных атак.
- Алкоголь также может стать причиной пятен.
Красные пятна на ногах у ребенка
- аллергия. Красные пятна при пищевой аллергии концентрируются на стопах и в зоне голени, сопровождаются гиперемией кожи, жжением, выраженным зудом, отечностью, ощущением сухости. Сыпь, которая локализуется между ног, указывает на нарушения в режиме питания; на ягодицах и бедрах — на непереносимость отдельных продуктов;
- инфекционные и вирусные болезни. Красные пятна возникают на фоне классических симптомов простуды — высокой температуры, заложенности носа, кашля;
- паразитарные болезни;
- патологии сосудистой и кровеносных систем;
- нарушения функционирования органов пищеварительной системы, почек, поджелудочной железы;
- укусы насекомых, неудобная тесная обувь и одежда.

Красные пятна на ногах: лечение
Для адекватной диагностики необходимо пройти комплексное медицинское обследование: сдать общий и биохимический анализы крови, биохимию крови с печеночными пробами, флебографию, анализ крови на сахар, соскоб эпидермиса для определения грибковых заболеваний, бактериальный посев клеток эпидермиса. Любые высыпания на коже ног нуждаются в тщательной диагностике и врачебной терапии. Красные пятна на ногах у малышей обязательно нужно лечить под контролем доктора во избежание побочных эффектов и неприятных ошибок, которые могут повлиять на здоровье ребенка самым негативным образом.
Источники
Причины флебита

Замедление кровотока является наиболее распространенной причиной развития флебита, особенно при ослабленной, предрасположенной к варикозному расширению венозной стенке. Также флебит может развиться если вена длительно сдавливается тесной одеждой или, например, передавливается краем стула. Другой распространенной причиной являются венозные катетеры, которые находятся в вене в течение нескольких дней для проведения инфузий или введения лекарств. Также флебит может быть вызван механическим повреждением венозной стенки или проникновением бактерий после операций и при длительном постельном режиме.
Другой распространенной причиной воспаления вен является повреждение стенки сосуда. Такое повреждение может быть вызвано:
- Инфузии, например, во время или после операции,,
- забор крови,
- венозный доступ (катетер) или
- укус насекомого
Попадание бактерий может вызвать развитие воспаления инфекционного флебита. Состав крови также играет важную роль в развитии флебита. Свертываемость крови может повыситься из-за заболеваний или дефицита жидкости в организме. Это может привести к развитию тромбов.
Причины красного плоского лишая
Наиболее распространенные теории возникновения
- Неврогенная Основана на том, что дерматоз внезапно развивается или происходит его рецидив (период ухудшения) после психической травмы. К тому же большинство больных этим дерматозом страдают от того или иного расстройства нервной системы (неврастения, вегетоневроз и другие). Кроме того, нередко высыпания располагаются по ходу нервных ветвей при наличии невритов. У некоторых больных имеются нарушения иннервации кожи и её питания, которые обусловлены поражением узла спинного мозга по совершенно иной причиной. Например, травма, наличие грыжи межпозвоночного диска или радикулит.
- Вирусная или инфекционная Согласно ей, вирус или болезнетворный микроорганизм находится в неактивном состоянии в нижних рядах клеток эпидермиса (наружный слой кожи). Однако под воздействием определенных факторов активируется и стимулирует деление клеток верхнего слоя кожи. В ответ иммунная система начинает вырабатывать антитела, которые попросту «съедают» собственные клетки. В данном случае — это клетки эпидермиса.
- Наследственная Считается, что существует ген — носитель болезни, который передается по наследству. Однако до определенного момента он «спит» (находится в неактивном состоянии), но под воздействием некоторых провоцирующих факторов «просыпается». В пользу этой теории свидетельствует тот факт, что в семье у 0,8 -1,2% больных с красным плоским лишаем страдали от этого недуга несколько поколений. В этих случаях отмечается ранее начало заболевания (иногда даже в детском возрасте), большая продолжительность обострений, а также частые рецидивы (ухудшение общего состояния и возврат симптомов недуга).
- Интоксикационная В её основе лежит токсическое воздействие целого ряда веществ на организм:
- Лекарственных препаратов (по типу аллергической реакции) Известно около 27 лекарственных средств, способных вызвать развитие дерматоза:
- препараты золота (лечение ревматоидного артрита), сурьмы, йода, алюминия, мышьяка.
- антибиотики: тетрациклины, Стрептомицин.
- противотуберкулезные препараты: Фтивазид, пара-аминосалициловая кислота.
- хинин и его производные.
- и другие.
Однако парадокс заключается в том, что некоторые из этих препаратов применяются для лечения красного плоского лишая. Например, препараты мышьяка наружно (мышьяковистая кислота), антибиотики. По-видимому, в отдельных случаях эти лекарственные средства действительно могут вызвать дерматоз. Либо они приводят к токсическому поражению кожи по типу красного плоского лишая.
- Аутоинтоксикации Возникают за счет накопления в организме токсинов при нарушении функции печени (цирроз, гепатит), заболеваниях желудка и кишечника (гастрит, язвенная болезнь), сахарный диабет, артериальная гипертензия. Предположительно на клетки печени, желудочно-кишечного тракта, поджелудочной железы, сердца и сосудов повреждающее воздействуют те же факторы, что и на клетки кожи. Согласно проведенным исследованиям у части больных с красным плоским лишаем имеются изменения в функциональных пробах печени (биохимический анализ крови). У остальных нарушен углеводный обмен, поэтому нередко дерматоз сочетается с сахарным диабетом. Причем в этом случае заболевание протекает особенно тяжело.
- Лекарственных препаратов (по типу аллергической реакции) Известно около 27 лекарственных средств, способных вызвать развитие дерматоза:
- Иммуноаллергическая Считается ведущей. По сути, она объединяет все теории, поскольку в основе каждой их них лежат нарушения в работе иммунной системы. Согласно исследованиям у больных в крови и на месте высыпаний нарушается соотношение Т-супрессоров (клетки, понижающие иммунный ответ) и Т-хелперов (клетки, отвечающие за активный иммунный ответ), за счет увеличения последних. В тоже время в крови обнаруживаются циркулирующие иммунные комплексы, состоящие из антител (белки, вырабатываемые иммунной системой) и части стенки «чужака» (в данном случае клетки кожи). То есть, иммунная система «не узнает» собственные ткани. Поэтому вырабатывает и направляет против них своих «солдат» (антитела, лимфоциты, лейкоциты, иммуноглобулины и так далее), которые повреждают клетки кожи и слизистых оболочек. Поэтому в пораженном участке кожи начинают вырабатываться вещества вызывающие воспаление: простагландины, интерлейкины. В результате развивается иммунное воспаление (аллергическая реакция замедленного типа). Оно ведет к гибели клеток верхнего слоя кожи и слизистых оболочек или их неспособности выполнять свои функции в области поражения.
Классификация
- острым — до одного месяца
- подострым — до шести месяцев
- хроническим — от шести месяцев до нескольких лет
https://youtube.com/watch?v=TJgpzb1XKKo
Пигментация (гиперпигментация) у взрослых и детей
Часто люди задаются вопросом, почему и от чего появляются пигментные пятна на теле. Причин может быть довольно много, на большинство из них как раз и ответит наша статья. Основным фактором может стать наследственность. В таких случаях проявляются визуальные дефекты с самого рождения или в совсем юном возрасте, ведь информация о них заложена в ДНК.
Потому большой разницы, когда человек решит бороться с проблемой, нет. В самых крайних ситуациях, когда это всерьез портит внешность, а, следовательно, и качество жизни, показано лечение современными хирургическими методиками, к примеру, лазерной шлифовкой. Однако это крайние меры, и всегда можно найти альтернативные варианты. Laennec Skincare – LNC предлагает преобразить кожу на клеточном уровне, предотвратить и полностью избавить от гиперпигментации.

Симптомы и проявление
Паутинка – это так называемый косметический тип хронических заболеваний вен. Сетка не приводит к появлению отеков, гиперпигментации и трофических язв на ногах. Пациент зачастую не испытывает никакого физического дискомфорта, все жалобы сводятся к наличию темного поверхностного сосудистого рисунка. Лишь некоторые отмечают непостоянный несильный зуд в области сетки.
Если анамнез выявляет быструю утомляемость ног, склонность к судорогам икр, легкую пастозность стоп и области голеностопных суставов по вечерам, речь скорее всего идет о сочетанной венозной патологии. Ведь эти симптомы являются признаками хронической венозной недостаточности, а локальный дефект ретикулярных и субэпидермальных вен не приводит к ее развитию.
Варикозная сетка проявляется в виде выбухающих в вертикальном положении, четко контурированных, безболезненных вен. Они могут быть голубыми, темно-синими, багровыми или фиолетовыми, то есть отличаются по цвету от нормальных (неизмененных) сосудов. Такие вены обычно нитевидные, извитые, неравномерные. Располагаясь тесно друг к другу, пересекаясь и нередко выходя из одной точки, они образуют локальные сеточки.
Распространенная локация сетки – подколенная ямка, задняя поверхность голеней, область голеностопного сустава, нижняя треть бедра с медиальной стороны, верхненаружная часть бедер.
Сосудистые звездочки и гемангиомы
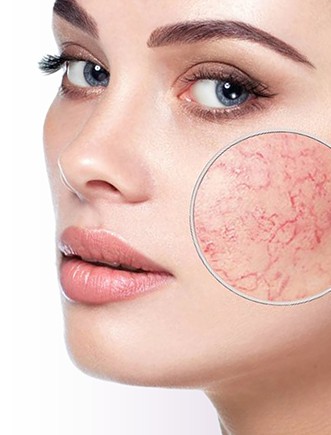
Расширенные сосуды, «винные пятна», сосудистые звездочки (гемангиомы), розацеа – очень часто встречаются у взрослого населения. Из-за расширенных сосудов на лице и теле человек выглядит непривлекательно, старше своего возраста, и поэтому может испытывать комплекс неполноценности. Чаще, чем на лице сосудистые звездочки встречаются на нижних конечностях.
Сосудистые звездочки (телеангиоэктазии, телеангиэктазии), внутрикожный варикоз, «ветвистые» вены — все это разные названия одной и той же проблемы, которая среди пациентов называется «сосудистые звездочки». Единичные или множественные звездочки встречаются у каждой четвертой женщины в возрасте 25-35 лет, а после родов – у 80% женщин. В целом ряде случаев это проявление начальных стадий варикозной болезни вен нижних конечностей.
Пациенты с «сосудистыми звездочками» иногда жалуются на боли, покалывание, чувство жара и судороги в ногах. Эстетический (косметический) дефект — синюшная, красноватая паутина на голенях и бедрах.
Причины появления пятен на ногах при варикозной болезни
Обычно кожные покровы бледнеют или темнеют, когда ткани не получают достаточное количество кислорода и питательных веществ. При изменённых венах эта проблема возникает часто.
Белые или тёмные пятна на ногах при варикозе указывают на скопление венозной крови в соседних тканях. Так что артериальная кровь до них не добирается. В результате кожа медленно умирает. Сначала она темнеет, а потом в центре появляется белое пятно — здесь в дальнейшем может возникнуть трофическая язва.
То есть потемнения образуется из-за недостаточного питания тканей.
У красных пятен на ногах при варикозе несколько иная природа. Покраснение указывает на воспаление. Поэтому чаще всего такие пятна встречаются у людей, у которых развился тромбофлебит в изменённых сосудах. При этой патологии формируются сгустки крови, и воспаляется венозная стенка. Покраснение распространяется вдоль сосуда.
Изменение окраски кожных покровов в этих случаях указывает на нарушение работы вен. Так что с этим симптомом нужно обратиться к доктору. Он поставит точный диагноз. Если внешние признаки вызваны изменёнными сосудами, то для их полного устранения необходимо победить саму болезнь.
Можно ли навсегда избавиться от псориаза на лице?
Вылечить лицевой псориаз навсегда с гарантией отсутствия обострений невозможно. Следует помнить, что заболевание нужно начинать лечить на ранней стадии. Лучше этого не делать самостоятельно: справиться с псориазом под силу только специалисту. Современный подход к терапии позволяет предупреждать развитие обострений в течение длительного времени. Для этого необходимо:
- вести здоровый образ жизни;
- больше двигаться – это активизирует обмен веществ, предупреждает появление обострений;
- избавиться от курения, не употреблять спиртные напитки;
- правильно питаться;
- избегать затяжных стрессов, высоких физических, эмоциональных нагрузок;
- постоянно наблюдаться у дерматолога, периодически проводить профилактические курсы лечения;
- при появлении первых высыпаний сразу же обращаться к врачу.
Красные пятна на коже после стресса
Диагностика кожных заболевания
Чем поможет врач? Он назначит комплексное лечение, которое будет включать в себя:
- правильное питание;
- медикаментозную терапию;
- немедикаментозное лечение;
Дерматолог разрабатывает план профилактических мероприятий в соответствии с формой псориаза, особенностями его течения у конкретного больного.
Лекарственная терапия
Лекарственную терапию начинают с назначения препаратов для наружного применения. При легкой форме псоиаза на лице они способны остановить процесс прогрессирования. К таким препаратам относятся:
- Гормональные средства в состав которых входят кортикостероиды. Активными действующими веществами в них являются: мометазон (кремы Элоком, Унидерм), бетаметазон (Целестодерм, Акридерм),триамцинолон (мазь Фторокорт). Эти средства применяют, чтобы снять воспаление, отек, зуд на пораженных участках кожи лица в начальной стадии.
- Искусственно синтезированные аналоги витамина D (кальципотриол); нормализуют обмен веществ, подавляют аутоиммунные реакции;
- Комбинированные лекарства: кортикостероиды, кератолитики (средства, рассасывающие поверхностные клетки эпителия), например, Дипросалик (бетаметазон плюс салициловая кислота); такие мази начинают применять в стационарной стадии псориаза (в прогрессирующей стадии они могут вызывать раздражение); кортикостероиды плюс кальципотриол (Дайвобет).
- Кремы, мази с активным цинком; хорошо снимают воспаление и отек лица, подавляют действие инфекционных факторов;
- Размягчающие, кератолитические средства – способствуют очищению кожи лица от чешуек; самым популярным кератолитиком является салициловая кислота; ее назначают в стационарной, восстановительной стадиях; применяю также размягчающие средства на основе дегтя.
Если прогрессирование остановить не удается, больной лечится в условиях стационара, где ему проводят системную терапию.
Лечебная косметика
При появлении псориатических высыпаний на лице больным требуется специальная косметика для ухода за кожей. Подойдут аптечные «программы по уходу за кожей псориатика». Эти средства могут дополнять лекарственную терапию, а также применяться во время ремиссии.
Хороший эффект оказывают программы, разработанные французскими производителями (А-Дерма, Авен, Урьяж и др.). Все они обладают гипоаллергенными свойствами, подходят для чувствительной кожи, содержат термальную воду. Постоянное применение лечебной косметики позволяет значительно снизить риск обострений псориаза на лице.
| Наименование косметического средства | Действующее вещество | Как действует | Лаборатория-производитель |
|---|---|---|---|
| Топикрем | Мочевина, глицерин | Увлажняющий гипоаллергенный крем. Применяется, как во время обострения, так и во время ремиссии по назначению врача | Лаборатория Нижи – Шарлье, Франция |
| Линия Экзомега дермалибур | Экстракт овса, комплекс Омега-6 жирных кислот | Для ежедневного ухода за сухой чувствительной кожей; увлажняющее, антиоксидантное действие | Лаборатория А – ДЕРМА, Франция |
| Пурисед крем и гель | Эмульсия «вода в масле» | Противозудное средство | Лаборатория Урьяж, Франция |
1.Что такое депигментация кожи?
Депигментация кожи (витилиго) — заболевание, проявляющееся белыми пятнами на коже. Чаще всего начинается оно на тех участках тела, которые подвергаются солнечному излучению (руки, ноги, лицо). На чётко очерченных участках кожи прекращается выработка пигмента меланина. Депигментированные пятна со временем увеличиваются в размере, могут сливаться и образовывать узоры.
Нарушение пигментации кожи может быть симметричным, односторонним или беспорядочным. Первые пятна обычно возникают до тридцатилетнего возраста. Депигментация может затрагивать не только кожу, но и волосы, ресницы, внутренние части рта. Присуще витилиго представителям всех рас и оттенков кожи. Известны случаи, когда образование пятен самопроизвольно прекращалось в течение жизни. Однако, часто потеря цвета распространяется и может захватить всё тело. Предполагается, что процесс затрагивает даже сетчатку глаз и мягкие мозговые оболочки.
3.Диагностика и лечение болезни
Поскольку признаки заболевания очевидны, в т.ч. и самому пациенту, диагностика не вызывает сложности. В остальном, самочувствие больного никак не меняется. Проблема здесь видится, прежде всего, как косметическая: пятна возникают, напомним, преимущественно на открытых участках тела. Лечения от витилиго не существует. Возможности медицинской помощи ограничены снижением темпа депигментации кожи и расширения пятен. Необходим комплексный подход к решению этой проблемы, особенно если первые признаки заболевания возникли в результате конкретных, заведомо известных провокаций. В одних случаях назначают приём витаминов или микроэлементов, в других необходимы препараты для поддержания нервной системы; применяется также фотохимиотерапия, лекарственные препараты фотосенсибилизирующего действия, стимулирующие выработку меланина, облучение ультрафиолетом.
Само по себе заболевание порой ведёт к психоэмоциональному напряжению из-за невротической фиксации больного на видимых проявлениях болезни. Иногда больному даже требуется психологическая помощь или обучение приёмам аутотренинга, чтобы предотвратить «зацикливание» заболевания в лавинообразную цепную реакцию, где витилиго провоцирует само себя на дальнейшее развитие. Иногда человек настолько угнетен изменениями в своей внешности, что настаивает на пересадке участков пигментированной кожи на видимые обесцвеченные места; также практикуется метод татуирования, при котором светлые пятна тонируются подходящим по цвету пигментом.
Депигментация кожи — заболевание, известное с давних времён, и у различных народов в ходу многочисленные способы восстановления цвета кожи. К примеру, в ряде африканских стран практикуется обезвоживание и строгая диета, приводящие порой к опасному истощению. Известны случаи, когда такое «лечение» оказывалось эффективным. Возможно, это следствие действия чисто психологических, аутосуггестивных механизмов регуляции, однако более вероятным представляется то, что в условиях жесткого ограничения в пище и воде погибают паразиты, живущие в организме и являющиеся причиной депигментации кожи; однако, заболевание может быть вызвано и совершенно иными причинами. В других культурах выработаны менее радикальные «народные» способы замедления депигментации и восстановления цвета кожи: мази, инсоляция, отвары и настои трав для приёма внутрь и наружного применения.
Симптомы
Главный и самый очевидный симптом патологии – это сыпь. Чаще всего высыпания появляются на голове, груди, спине, в области паха, подмышек, ягодиц. Сыпь выглядит как рассеянные пузырьки с прозрачным, белым или желтым содержимом, либо как мелкие зернышка с воспалительным контуром.
В течение дня сыпь может усиливаться или уменьшаться, а сила ее проявления зависит от смены температуры и ухода за кожей малыша. В некоторых случаях ребенок не выказывает беспокойства, но иногда может испытывать зуд, боль и демонстрировать дискомфорт капризами, нестабильным сном, отсутствием аппетита.
При легких формах заболевания другие симптомы могут не возникать. Но в более запущенных вариантах, которые сопровождаются осложнениями и инфекцией, клинические проявления могут дополняться:
- повышенной температурой до 38 градусов;
- появлением светлого налета, гнойников, язвочек;
- формированием мокнущих трещин с неприятным запахом;
- общим ухудшением состояния.
Как вылечить цирроз печени
Терапевтическая тактика зависит прежде всего от стадии, на которой диагностирована патология. Услышав диагноз, пациенты спрашивают: как можно вылечить цирроз печени? Единственным эффективным методом устранения недуга является пересадка донорского органа. Однако такой способ лечения стоит больших денег и подходит не всем больным.
 Как вылечить цирроз печени? Этим вопросом занимается специалист, исходя из результатов исследований, стадии запущенности заболевания и общего состояния здоровья пациента. Лечение включает следующие этапы:
Как вылечить цирроз печени? Этим вопросом занимается специалист, исходя из результатов исследований, стадии запущенности заболевания и общего состояния здоровья пациента. Лечение включает следующие этапы:
- исключение вредных привычек — курения, приема алкоголя;
- коррекция рациона;
- отказ от чрезмерных физических нагрузок;
- медикаментозное лечение — назначение бета-адреноблокаторов, препаратов урсодезоксихолевой кислоты, нитратов.
В каждом клиническом случае врач индивидуально решает, как можно вылечить цирроз печени и достичь стойкой ремиссии
Важно отметить, что при ранней диагностике и правильно подобранной терапевтической схеме удается приостановить прогрессирование недуга и избежать его осложнений
Как вылечить цирроз печени полностью? Для достижения такого результата проводится пересадка донорского органа. Это сложное хирургическое вмешательство, которое применяется при отсутствии эффекта от консервативной терапии или стремительном прогрессировании болезни. Успешно проведенная операция позволяет избавиться от недуга и достичь полного выздоровления.
Симптомы цирроза печени у женщин
Клинические симптомы цирроза печени у женщин и мужчин проявляются одинаково. Стоит также отметить, что у некоторых больных начальные признаки заболевания вовсе отсутствуют. Первые симптомы при циррозе печени могут быть следующими:
- боль в области правого подреберья — на начальных стадиях возникает после употребления жареной, жирной пищи или вследствие интенсивного физического труда;
- горечь и сухость во рту — такие симптомы цирроза печени чаще беспокоят в утреннее время;
- нарушение работы пищеварительного канала — появляется метеоризм, расстройства стула;
- беспричинная потеря веса — происходит вследствие недостаточности печеночных ферментов, которые необходимы для полноценного переваривания пищи;
- повышенная раздражительность.
- По мере прогрессирования патологического состояния симптомы цирроза печени у женщин, как у мужчин, проявляются в следующих изменениях:
- боли становятся постоянными, нередко наблюдаются печеночные колики;
- кожный зуд — обусловлен накоплением желчных кислот в крови;
- выраженная тошнота, которая часто заканчивается рвотой;
- общее истощение, атрофия мышц;
- возникновение ксантелазм — пятен на веках, которые образуются в результате скопления липидных клеток;
- сухость, шелушение и желтушность кожных покровов;
- припухлость и боль в суставах;
- пальцы становятся похожими на «барабанные палочки» — их кончики утолщаются, кожа возле ногтей краснеет;
- отечность языка, приобретение им малинового оттенка;
- покраснение ступней и ладоней;
- «голова медузы» — типичный симптом цирроза, проявляющийся расширением вен на животе, которые располагаются в области пупка и расходятся в разные стороны;
- образование сосудистых звездочек на разных анатомических участках.
Симптомы цирроза печени у женщин, связанные с повышенной концентрацией эстрогена в крови, проявляются снижением либидо, нарушением менструального цикла. На поздних стадиях развивается асцит — скопление жидкости в брюшной полости. Также возможны нарушения со стороны нервной системы — проблемы с памятью, сном, раздражительность, тремор конечностей.
Опасность диабетической стопы
Диабетическая стопа при диабете опасна тем, что развивается латентно на первой стадии. Больной не ощущает изменений, внешние симптомы отсутствуют, боли нет. Это объясняется отмиранием нервных окончаний голеностопа. Постепенно болезнь усугубляется, а признаки нарастают уже на поздних стадиях, когда лечебная терапия неэффективна. Если больной затянул с визитом к врачу, возникает риск гангрены. Из-за этого проводится хирургическое вмешательство вплоть до ампутации конечности.
Нейропатическая диабетическая стопа наиболее опасна. При осложнении быстро развивается флегмона.
Как облегчить варикоз при беременности
Есть ряд советов по профилактике варикоза у беременных, соблюдение которых помогает облегчить течение болезни и уменьшает неприятные ощущения:
- Не скрещивайте ноги. Сидение, с закидыванием одной ноги на другую блокирует поток крови через и вены и может вызвать повышение давления.
- Поменяйте положение. Если нужно сидеть или стоять весь день на работе, нужно менять позу так часто, как это возможно. Это предотвращает скопление крови в ногах.
- Спите на левом боку. По мере того, как живот становится больше, лежать на спине будет тяжело. При варикозном расширении вен, постарайтесь спать на левом боку, а не на правом. Это препятствует давлению матки на вены брюшной полости, и помогает крови в ночное время оттекать от нижних конечностей.
- Поднимайте ноги. В течение дня чаще приподнимайте ноги. В идеале, они должны быть выше уровня сердца, чтобы сила гравитации помогала крови активнее течь. Лежа в постели, можно положить ноги на подушку, чтобы помочь кровотоку во время сна.
- Следите за употреблением соли. При приеме большого количества соли в кровеносные сосуды поступает больше жидкости, что может увеличить давление в венах. Избыток жидкости проникает в ткани и приводит к отекам. Пейте много воды, чтобы помочь вашему телу поддерживать правильный баланс жидкости.
- Следите за своим весом. Женское тело во время беременности меняется, будущая мама набирает вес. Чем выше масса тела, тем большее давление вес оказывает на вены нижних конечностей. Врач оценит прибавки и уточнит нормы веса 4.
Отёки ног при заболеваниях лимфатической системы конечностей
Поражение лимфатических сосудов и узлов возможно при некоторых острых инфекциях и злокачественных опухолях, травмах пахово-бедренной области, а также после хирургического или лучевого лечения периферических лимфатических коллекторов, «насасывающих» лимфатическую жидкость из определённой анатомической зоны. Поражение лимфатической системы нижней конечности часто называют «слоновостью» из-за схожести формы ноги. Лимфатические отёки отличаются высокой плотностью и устойчивостью, односторонним поражением. При генетической неполноценности лимфатической системы — идиопатической лимфедеме поражение ног двустороннее, но всегда асимметричное.
Отёчность нарастает постепенно, начиная с лимфедемы — мягкого увеличения тыла стопы, которая со временем становится похожей на подушечку, пальцы при этом совершенно нормальных размеров. Постепенно происходит прорастание кожи и клетчатки соединительной тканью с постепенным замещением их рубцовой структурой. Нога как будто одета в небрежно пошитую ватную штанину с разрыхлениями и перемычками, грубыми складками, неправильной формы подушками и мелкими впадинами. Небольшая ранка кожи заживает неделями, из неё сочится прозрачная лимфа, инфицирование стафилококком может привести к рожистому воспалению, существенно усугубляющему имеющийся лимфостаз. Рожистое воспаление часто рецидивирует и каждое обострение дополняет дефекты мягких тканей ноги.
Острый лимфатический отёк — лимфедема развивается при опухолевом поражение паховых, бедренных и забрюшинных лимфатических узлов, а также при большой опухоли органа малого таза. Это очень болезненный, быстро нарастающий отёк ноги, которая становится похожей на столб с мраморными разводами на бледной синюшной коже. При острой блокаде лимфатического оттока отмечаются выраженные трофические нарушения мягких тканей и мелкие тромбозы вен нижних конечностей, нога холодная «как лёд» и пульсация сосудов ослаблена.
Отёк приносит невыразимо болезненные страдания, движения в суставах невозможны из-за запредельного напряжения мягких тканей, больному кажется, что при движении кожа разорвётся. Восстановить функцию поражённого опухолью лимфатического коллектора практически невозможно. Регрессия лимфатического отёка возможна при высокочувствительных к химиотерапии злокачественных опухолях лимфатической системы и злокачественных опухолях яичка, но не при метастазах рака в лимфатические узлы.
Причины возникновения
С жалобами на потницу у малыша чаще всего к врачам обращаются родители, которые не придерживаются базовых правил ухода за ребенком: каждый день купают его с мылом, чрезмерно укутывают без учета реальной температуры окружающей среды. В группе риска также дети с кожной аллергией, сахарным диабетом, рахитом, себорейным дерматитом или частой диареей. Особо подвержены риску развития высыпаний пухлые малыши с лишним весом и на искусственном вскармливании.
Среди прочих причин развития потницы у детей выделяют:
- несоблюдение нормального температурного режима;
- слишком жаркая, тесная одежда или обувь, которая не пропускает воздух и не создает естественной вентиляции;
- чрезмерное использование косметических средств для кожи, которые нарушают кислотный баланс и вызывают повышенную чувствительность (мыла, детских кремов, масел и др.);
- редкая смена подгузников или их низкое качество, недостаточность ухода;
- вирусные болезни, которые сопровождаются повышенной температурой.


