Солнечная опухоль
Содержание:
- Лечение липомы
- В чем причина возникновения базалиомы?
- Ошибка страуса
- Этиология и симптоматика болезни
- Методы лечения рака кожи
- Диагностические мероприятия
- Классификация
- Приступаем к лечению
- Лечение Базальноклеточного рака кожи (базалиомы):
- Виды рака кожи
- Противопоказания к ФДТ
- Основные симптомы базалиомы
- Методы диагностики базальноклеточной опухоли кожи
- Осложнения и прогноз заболевания
- Методы лечения
- Общие правила хирургического удаления
- Мезенхимальные опухоли
- Что провоцирует / Причины Базально-клеточного рака (базалиомы):
- Причины рака кожи
- Прогноз
- Форма может быть не только военной
- Преимущества удаления базалиомы лазером с фотодинамической терапией
Лечение липомы
В медицинском центре «СМ-Клиника» липома лечится единственным способом – хирургическим удалением. Специалисты клиники назначают оперативное вмешательство, если опухоль:
- быстро растет, вовлекая в патологический процесс окружающие ткани и органы;
- влияет на внешний вид, вызывает эстетические дефекты;
- вызывает болевые ощущения;
- нарушает работу внутренних органов.
Только оперативное вмешательство позволяет избежать в будущем осложнений и предотвратить трансформацию патологии в злокачественную.
В зависимости от особенностей опухоли и с учетом индивидуальных характеристик организма, врачи «СМ-Клиника» выбирают один из наиболее действенных методов удаления уплотнения:
- эндоскопический метод – преимущество заключается в небольшом разрезе, однако возможно возникновение рецидивов;
- иссечение липомы – вероятность рецидивов практически полностью отсутствует;
- липосакция – щадящий метод с хорошим косметическим эффектом и очень частым рецидивированием.
Специалисты «СМ-Клиника» изначально проводят комплексное обследование, после которого устанавливают точный диагноз и проводят консультацию касательно оперативного иссечения опухоли. Перед тем как удалить липому, специалисты обязательно предоставляют подробную информацию о возможных рисках операции, а также о последствиях невмешательства. Вмешательства проводят исключительно опытные хирурги с многолетним стажем.
Врачи предупреждают что, несмотря на кажущуюся безобидность патологии и доброкачественное течение, затягивать с ее лечением не стоит
Важно помнить, что вместе с увеличением новообразования существенно повышается риск развития злокачественных процессов и возникновения сопутствующих патологий внутренних органов
- Врождённые липомы головного и спинного мозга: клиническая и МРТ диагностика. Бейн Б.Н., Сырчин Э.Ф., Якушев К.Б. Медицинский альманах, 2013
- Случайное выявление липомы сердца. Алексеева И.В., Гордова В.С. Вестник Балтийского федерального университета им. И. Канта. Серия: Естественные и медицинские науки, 2018.
- Редкая врожденная аномалия: липома головного мозга, соединяющаяся с подкожной липомой через дефект лобной кости. Милосердов М.А., Корнева Ю.С., Гельт Т.Д., Руденко Я.А. Трудный пациент, 2020.
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин, и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Лечение базалиомы должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение.
Ошибка страуса
Известна нелепая привычка этой птицы: при опасности зарывать голову в песок. Как ни парадоксально, но многие люди поступают точно также: предпочитают не слышать об онкологических заболеваниях, считая, что если уж что и суждено, того не миновать. Так зачем же заранее думать о неприятном?
Но именно раннее обнаружение злокачественных образований — путь к излечению. Что же нужно знать о симптомах базально-клеточного рака? Опасная опухоль в 80-98% случаев локализуется на коже головы и шеи. Ее излюбленные места — височная и теменная область, волосистая часть головы, кожа шеи, лба, щек, крылья и спинка носа, носогубная складка, ушные раковины, заушная область. Поначалу новообразование — маленькое, гладкое, полупрозрачное, постепенно оно увеличивается в размерах, появляется язвочка.
Другой тип опухоли — слегка пигментированные бляшки неправильной формы с хорошо очерченными краями на груди и спине. И наконец, третий тип базалиом образует бляшки восковидного или желтовато-белого цвета на коже головы и шеи. Базально-клеточный рак также встречается и на других участках — на коже груди и спины, верхних и нижних конечностей.
Злокачественное образование может появиться в одном месте, а может быть и множественным: количество опухолевых очагов иногда достигает нескольких десятков и более.
К счастью, базально-клеточный рак кожи относится к тем редким видам злокачественных новообразований, которые не дают метастазов в другие органы. Однако, если опухоль не лечить, она постепенно разрастается в расположенную под ней ткань.
Этиология и симптоматика болезни
Ученым до сих пор так и не удалось установить точную этиологию болезни. Однако они выделяют ряд факторов, которые могут спровоцировать развитие патологии:
- генетическая предрасположенность;
- травмы позвонка;
- действие радиационного излучения;
- высокий уровень эстрогенов в крови;
- применение некоторых медикаментов;
- тканевая гипоксия.
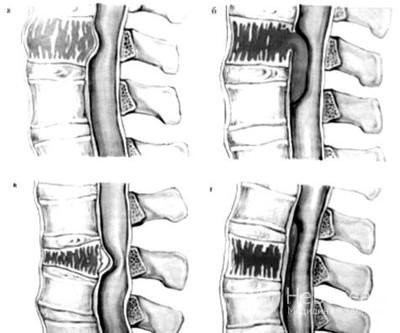
Симптомы недуга
Длительное время болезнь никак себя не проявляет, обнаруживается лишь при диагностике других патологий. Симптоматика недуга напрямую зависит от давности новообразования, локализации и степени агрессивности заболевания:
- Неагрессивные гемангиомы длительное время протекают бессимптомно. В конечном итоге их наличие может быть обнаружено лишь патологоанатомом.
- Агрессивные гемангиомы вызывают определенный дискомфорт, нарушают работу некоторых органов и систем.
В зависимости от локализации новообразования у больного могут наблюдаться следующие симптомы:
- Грудной отдел. Наиболее распространенный вид патологии. При увеличении опухоли до значительных размеров пациенты жалуются на онемение рук, снижение или потерю аппетита.
- Поясничный отдел. Часто возникает в связи с регулярными физнагрузками на поясницу. В данном случае боль может иррадиировать в пах и ногу. Иногда нарушается работа пищеварительного канала и мочевыделительной системы.
- Шейный отдел. Гемангиома в шейном отделе позвоночника регистрируется крайне редко, но в то же время это самая опасная патология. При ярко выраженной симптоматике наблюдаются головокружение, нарушение сна, проблемы координации и зрения.
Методы лечения рака кожи
Хирургическими методами лечат злокачественные опухоли дермы на начальных стадиях. В ходе операции опционально удаляют лимфатические узлы. После операции, подтверждения диагноза и стадирования лечебную схему прицельно корректируют. Иногда проводят повторное широкое иссечение близлежащих тканей.
Если опухоль была на пальце, может потребоваться его ампутация. Метастазирующие новообразования иссекают, чтобы продлить жизнь пациента и улучшить ее качество.
Иммунотерапия помогает организму распознавать и уничтожать клетки опухоли. При лечении используют моноклональные антитела, цитокины, интерфероны, вакцины и специальные кремы.
Радиолучевую терапию применяют на 2-й стадии заболевания и назначают после операции для предупреждения рецидивов. На стадии метастазирования метод используют в качестве паллиативного лечения.
Комбинированное лечение состоит из предоперационной лучевой терапии и хирургического удаления опухоли с метастазами. Индивидуальную схему для каждого больного подбирает врач-дерматоонколог. Она зависит от стадии заболевания, локализации опухоли, состояния здоровья пациента.
Диагностические мероприятия
Наличие опухоли можно выявить при осмотре у врача. Природу подозрительного новообразования выявляют с помощью дерматоскопии, при которой проблемный участок кожи осматривают под увеличением.
Неоценимую пользу приносит такой метод, как биопсия, когда изымается фрагмент базалиомы для дальнейшего лабораторного изучения.
Используют несколько видов биопсии:
- Биопсия инцизионная. Для лабораторного исследования отрезают кусочек новообразования. Обычно используется, когда опухоль имеет значительные размеры;
- Биопсия эксцизионная. Подходит для опухолей небольших размеров, поэтому удаляют всю опухоль.
В некоторых случаях биопсию заменяют на соскобы либо пунктирование. Например, когда опухоль локализуется на лице.
Чтобы искать метастазы, применяют КТ-исследование, УЗИ и МРТ. Если есть подозрения на поражение лимфатических узлов, их пунктируют и изъятый биоматериал направляют на цитологическое исследование.
Классификация
Опухоли подразделяют на доброкачественные и злокачественные. Хотя спектр механизмов, участвующих в развитии опухоли, и тканей, из которых они развиваются различен, все опухоли можно подразделить на три пограничных типа.
Доброкачественные опухоли происходят из любой ткани организма, могут достигать больших размеров, но при этом их рост неинвазивный. Они могут вызывать местную компрессию тканей, обструкцию полых органов, а также занимать свободные пространства, как например доброкачественные опухоли мозга. Доброкачественные опухоли не метастазируют.
Опухоли, условно злокачественные – это небольшие опухоли, гистологически они выглядят злокачественными, растут из эпителиального слоя, но не инвазируют в подлежащие слои.
Злокачественные опухоли обладают инвазивным ростом, а также имеют возможность к метастазированию, то есть распространению за пределы поражённого органа.
По своему строению кожа представляет собой сложную структуру, что объясняет многообразие опухолей кожного покрова и его производных.
Приступаем к лечению
Многократное рецидивирование сотавляет одну из основных проблем в терапии больных с БКР. Обычно рецидивы возникают в течение первых 0,5 — 3 – х лет после лечения. В настоящее время применяется ряд методов терапии БКР, однако, ни один метод не дает 100% гарантии от последующего рецидива. При обсуждении вопросов эффективности лечения тем или иным способом и прогноза необходимо учитывать, что при любом методе лечения вероятность рецидива составляет от 5 – 10 % [13].
Известно, что большинство БКР возникает на коже лица – анатомической локализации с очень сложным рельефом, ограничивающим возможности широкого удаления. Как правило, лечащему врачу очевидна площадь поражения, но ничего не известно о глубине инвазии. Поэтому ограничения полнослойного широкого иссечения на таких анатомических объектах, как крылья носа, ушная раковина и т.п. являются одной из предпосылок будущих рецидивов. Кроме того, базалиомные клетки могут быть обнаружены на расстоянии до нескольких сантиметров от очага поражения в видимо здоровой коже [13].
Для определения объемных параметров нами был использован метод . Ультразвуковая диагностика – абсолютно безвредный метод исследования, что позволяет применять его многократно в процессе мониторинга и скрининга. При ультразвуковом – исследовании опухоль выявляется в виде гипоэхонегативного образования, с четкими границами. Эта методика является наиболее информативной для определении глубины инвазии.
Таким образом, успех лечения в основном зависит от локализации опухоли, внутрикожного распространения и глубины инвазии (объемных параметров).
| Рис. 8 БКР височной области до операции. | Рис. 9 БКР височной области после операции |
| Рис. 10 БКР кожи спины до операции. | Рис. 11 БКР кожи спины после операции. |
Лечение Базальноклеточного рака кожи (базалиомы):
- оперативное лечение (под местной анестезией);
- рентгенотерапия (близкофокусная, суммарная доза составляет 30-60 Грей);
- криодеструкция (температура — 180-190 °С, выполняют 1-2 аппликации);
- местная химиотерапия (аппликации с метатрексатом, фторурацилом, колхамином);
- лазерная коагуляция опухоли. Плоскоклеточный рак Существует множество синонимов плоскоклеточного рака — спиноцеллюлярный рак, спиналиома, epithelioma planocellulare.
Прогноз. Базальноклеточный рак не склонен к метастазированию. Однако для него характерно частое рецидивирование — даже после адекватного лечения — в 25-80% случаев. Поэтому запущенными считаются формы размерами более 2 см в диаметре. Прогноз — благоприятный.
Виды рака кожи
Выделяют 3 основных вида рака кожи: плоскоклеточный, базалиома и меланома.
Базалиома — базальноклеточный рак. Выглядит как родимое пятно, плотный узелок или кровоточащая язва. Наименее склонен к метастазированию, поэтому наименее опасен.
Плоскоклеточной рак кожи возникает в местах травматизации мягких тканей. Выглядит как небольшой узелок, может иметь форму гриба либо цветной капусты. Нередко кровоточит, покрывается язвами и корочками. Быстро метастазирует.
Меланома — рак кожи, развивающийся из пигментных клеток дермы меланоцитов либо невусов (родимых пятен). Выглядит как быстрорастущая родинка. Характеризуется агрессивным течением и быстрым метастазированием.
Противопоказания к ФДТ
Фотодинамическая терапия имеет множество преимуществ и только один недостаток. Процедура практически безболезненна, делается от нескольких минут до часа-полутора. Эффект наступает в течение нескольких недель — пока не отпадут корочки. ФДТ можно использовать для радикального и паллиативного лечения базалиом у пациентов любого возраста и состояния.
Противопоказания есть, но спектр их узок:
- ведущее — аллергическая реакция на фотосенсибилизирующий препарат;
- не изучена у беременных, поэтому не разрешается в этот период;
- нецелесообразно применение у пациентов с декомпенсацией функции почек и печени, при терминальной сердечной недостаточности, поскольку малотоксичное лечение злокачественного процесса не повлияет на продолжительность жизни.
Фотодинамическая терапия применяется не только при базалиоме, но и в лечении рака желудочно-кишечного тракта, бронхиального дерева. Обратитесь в клинику, у нас работают настоящие мастера фотодинамического дела.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Волгин В.Н., Странадко Е.Ф., Соколова Т.В. и др./Оптимизация режимов фотодинамической терапии базальноклеточного рака кожи с фотосенсом// Лазерная медицина; 2007; 11 (1).
- Сухова Т.Е./ Сравнительная оценка эффективности фотодинамической терапии базальноклеточного рака с внутриочаговым введением Радахлорина и Фотодитазина// Альманах клинической медицины; 2016 Январь; 44 (1).
- Bozan A., Gode S., Kaya I., et al./ Long-term Follow-up of Positive Surgical Margins in Basal Cell Carcinoma of the Face// Dermatol Surg.; 2015; 41 (7).
- Dougherty T.J., Gomer C.J., Henderson B.W., et al./Photodynamic therapy// J Natl Cancer Inst.; 1998; 90 (12).
- Kessels J.P., Dzino N., Nelemans P.J., Mosterd K, et al./ Ambulatory Photodynamic Therapy for Superficial Basal Cell Carcinoma: An Effective Light Source? //Acta Derm Venereol; 2017.
- Roozeboom M.H., Nelemans P.J., Mosterd K., et al./ Photodynamic therapy vs. topical imiquimod for treatment of superficial basal cell carcinoma: a subgroup analysis within a noninferiority randomized controlled trial// Br J Dermatol.; 2015, 172 (3)
Основные симптомы базалиомы
Как было сказано выше, базалиома кожи диагностируется у пожилых людей, принимающих её за обычный прыщ, так как данная опухоль возвышается над поверхностью кожи и не особо отличается от цвета кожи. В центре этого новообразования появляется неглубокая воронка, под ее тонкой коркой образуется эрозия. В начале развития базальноклеточного рака человек замечает только растущую опухоль на кожном покрове лица, при этом ощущает зуд. И только спустя уже длительное время больной может испытывать болевой синдром.
Существует четыре стадии базалиомы, отличающиеся по размеру и степени её распространения, а именно:
I. Опухоль по размеру не превышает трех сантиметров и не поражает здоровые клетки кожи.
II. Базалиома кожи превышает три см и начинает прорастать в глубину кожного покрова, не поражая при этом жировые ткани.
III. Базальноклеточная эпителиома проявляется в форме язвы любого размера и захватывает мышечные ткани кожи.
IV. Раковое новообразование помимо мягких тканей поражает хрящи и кости организма.
На последней стадии базалиома уплотняется и может кровоточить, причиняя при этом боль и дискомфортные ощущения.
Методы диагностики базальноклеточной опухоли кожи
Диагностика базальноклеточного рака предполагает проведение тщательного осмотра кожных покровов. Выполнить более детальное обследование позволяет цифровая дерматоскопическая система Фотофайндер. Ее эффективность в десятки раз превосходит возможности стандартной дерматоскопии, поскольку она фиксирует все невусы и новообразования кожи размером более 0,9 мм и позволяет отслеживать динамику их изменения.
Для подтверждения диагноза проводится лабораторное гистологическое исследование кусочка опухолевой ткани. Этот кусочек получают одним из следующих способов:
- Инцизионная биопсия. С помощью скальпеля иссекается небольшой краевой фрагмент новообразования в пределах визуально неизмененной кожи. Такой способ показан при большом размере опухоли.
- Эксцизионная биопсия. Иссекается вся опухоль целиком в пределах здоровых тканей. Образовавшуюся ранку ушивают косметическими швами. Такое исследование возможно при размерах опухоли до 1 см на теле и конечностях и менее 0,5 см на лице.
Проведение биопсии не всегда представляется возможным, особенно если рак кожи локализуется на лице. В этом случае показано цитологическое исследование соскобов или мазков-отпечатков с опухоли. Если поверхность новообразования не изменена, проводят пункцию с аспирацией опухолевой ткани.
Дополнительные методы диагностики используются для исследования лимфатических узлов на предмет наличия метастазов. С этой целью используется УЗИ, КТ или МРТ. Если есть подозрения на поражение лимфатических узлов, их пунктируют и полученный материал подвергают микроскопическому исследованию.
Осложнения и прогноз заболевания
Так как базалиома редко дает метастазы, медленно растет, и ее своевременно начали лечить, прогноз благоприятный. Рецидивы наблюдаются также достаточно редко, до 10% случаев.
Опухоли больших размеров либо инфильтративная форма патологии значительно повышают риски рецидивов, а также развития отдаленных метастазов.
Данные формы могут стать источником обезображивания внешности, развития кровотечений, воспалений хронического характера и т.д.
Клиника интегративной онкологии Onco.Rehab располагает самыми современными технологиями для борьбы с онкологическими заболеваниями. Мы знаем, как Вам помочь!
Методы лечения
В настоящее время доступны разные методы лечения базалиомы. Врач выбирает подходящие, в зависимости от размеров, локализации и стадии опухоли, количества очагов, возраста и общего состояния здоровья пациента.
Чаще всего при базальноклеточном раке прибегают к одному из видов хирургических вмешательств:
- Классическое иссечение новообразования. При этом нужно удалить вместе с опухолью небольшой участок окружающих здоровых тканей, отступив от ее края 4–6 мм. Образец отправляют на гистологическое исследование. Базалиома считается удаленной полностью, если получен негативный край резекции: при изучении под микроскопом вблизи линии разреза не должны обнаруживаться раковые клетки.
- Кюретаж с электрокоагуляцией. Этот метод наиболее удобен при поверхностном базальноклеточном раке. Опухоль буквально выскабливают с помощью специального инструмента (кюретки) с режущим краем и одновременно прижигают ткани с помощью электрокоагулятора.
- Операция Моса. Базалиому удаляют послойно, каждый удаленный слой изучают под микроскопом. Процедуру повторяют до тех пор, пока в образце не перестанут обнаруживаться опухолевые клетки. Эта операция по удалению базалиомы весьма эффективна, но ее применяют не очень часто из-за того, что она сложная и трудоемкая.
- Удаление базалиомы лазером. Преимущества этого метода в том, что он позволяет точно иссечь опухоль, не повреждая здоровые ткани. После удаления базалиомы с помощью лазерных лучей на коже практически не остается следа. Но такое вмешательство подходит только для небольших опухолей на ранних стадиях.
- Криохирургия применяется только в случае с небольшими новообразованиями. Этот метод предусматривает разрушение раковых клеток с помощью низкой температуры. Его не рекомендуется использовать при крупных базалиомах, при локализации опухоли в области век, ушей, носа, кожи головы, на ступнях.
Лучевую терапию применяют у пациентов, которые по тем или иным причинам не могут перенести операцию. Она также показана в следующих случаях:
- При базальноклеточном раке, который находится в области ушей, век, носа.
- У пожилых людей, для которых не важен прогноз в долгосрочной перспективе.
- После хирургического вмешательства, если у врача есть основания полагать, что опухоль не была удалена полностью.
При базалиомах проводят близкофокусную гамма-терапию, рентгенотерапию, электронную терапию.
Фотодинамическую терапию базалиомы, модификаторы иммунного ответа и местную химиотерапию применяют редко, только при поверхностных опухолях на самых ранних стадиях. Эти методы не могут уничтожить опухолевые клетки, которые находятся на большой глубине.
На поздних стадиях, когда невозможно хирургическое лечение и лучевая терапия, назначают лечение таргетными препаратами — Висмодегибом (Эриведж), Сонидегибом (Одомзо). Они могут уменьшить размеры опухолевых очагов, замедлить их рост.
Общие правила хирургического удаления
Хирургический метод является ведущим в лечении базалиомы и используется чаще других. Основное преимущество оперативного удаления опухоли — возможность проведения гистологического анализа иссеченной ткани
Особенное внимание уделяют изучению краев резекции. В них не должно быть опухолевого роста
Целью операции является полная элиминация злокачественных клеток. Поэтому при иссечении новообразования, частично производят захват и здоровых тканей вокруг очага. Общепринятым является отступ в пределах 0,5 см.
Общее удаление базалиомы
При классическом хирургическом лечении опухоли происходит веретенообразное или эллиптическое иссечение участка пораженной кожи. Разрез стараются осуществить вдоль основных линий натяжения. Вмешательство проходит с применением местной анестезии.
После окончания операции накладывается косметический или обычный шов. В связи с преимущественным расположением базалиомы на коже лица, косметические швы применяются чаще.
Круговое иссечение кожи
При определенных особенностях локализации новообразования закрыть дефект может помешать повышенное натяжение кожи места поражения. В таких случаях применяют круговое иссечение с наложением кисетного шва.
Удаление базалиомы с применением кожных лоскутов
Кожные лоскуты используются хирургами в случаях, когда отсутствует возможность закрытия дефекта обычным соединением краев раны. Например, этот способ часто применяют при удалении новообразования на лице, когда натяжение краев приводит к смещению ближайших участков кожи и влечет за собой неудовлетворительный результат в функциональном или косметическом плане.
Для закрытия послеоперационной раны используются как местные лоскуты, так и участки кожи отдаленных областей. При формировании местных лоскутов вблизи раны, производятся разрезы и полученные участки сшиваются таким образом, чтобы достичь наилучшего результата.
Хирурги чаще всего по возможности применяют способ закрытия дефекта простым натяжением краев. Обычно чем проще техника, тем лучше конечный результат.
Кюретаж и электродиссекция
Данные методы часто применяются для удаления базалиомы в связи с простотой выполнения и быстротой получения результата. Однако электродиссекция и кюретаж имеют и ряд существенных минусов: невозможность гистологического контроля, опасность повреждения сосудов и нервов, высокая степень рецидивирования (до 40%). Косметический результат процедуры часто бывает недостаточным из-за образования рубцовой ткани и появления гипопигментации.
Показаниями к применению являются:
- Первичная базалиома.
- Поверхностная форма размерами менее 2 см.
- Расположение вне зон повышенного риска рецидивирования.
При наличии инфильтративной или склеродермоподобной формы рака, рецидивирующей базалиомы, новообразования крупнее 2 см, кюретаж и электрокоагуляция противопоказаны. Не проводятся эти процедуры и при локализации опухоли на коже носогубной области, ушных раковин.

Микрографическая хирургия Мооса — техника операции
Операция Мооса представляет собой удаление новообразования с одновременным гистологическим исследованием послойных срезов. Хирургическое вмешательство проходит под местной анестезией. С помощью скальпеля хирург-онколог снимает верхнюю часть пораженной ткани слой за слоем. Удаленные слои отправляются на срочный гистологический анализ. При обнаружении в нем злокачественных клеток, операция продолжается до тех пор, пока вся область вмешательства не будет состоять из здоровых тканей. Таким образом, происходит наиболее эффективное удаление опухоли с максимальным сохранением непораженных участков.
Показаниями к использованию методики являются:
- Размер опухоли более 2 см.
- Рецидивирующая базалиома.
- Склеродермоподобная и инфильтративная форма опухоли.
- Агрессивный рост новообразования по данным гистологии.
Также показано проведение таких операций при локализации образований в Н-зоне лица (вокруг ушей, рта, носа, глаз). Базальноклеточный рак этих областей кожи особенно склонен к рецидивированию.
Мезенхимальные опухоли
Данная группа опухолей происходит из прилежащих к коже тканей
Особое внимание следует уделить мастоцитоме. К данной группе также относят гистиоцитому, плазмоцитому, лимфому кожи, а также трансмиссивную саркому
Мастоцитомасоставляет примерно 15-20% от всех опухолей кожи собак.
В основном поражаются пожилые животные, чаще метисы. Из предрасположенных пород выделяют боксёров, бостонских терьеров, лабрадоров, биглей и миниатюрных шнауцеров. Мастоцитомы характеризуются медленным ростом, хорошо подвижны. Часто эти новообразования по внешнему виду можно перепутать с липомой. Они как правило не изъязвляются, но шерстный покров на месте опухоли может отсутствовать.
Низкодифференцированные мастоцитомы напротив, отличаются быстрым ростом, изъязвляются, характеризуются локальной гиперемией.
Лечение как правило комплексное. Основными методами являются хирургическое иссечение, лучевая терапия, химиотерапия и гормонотерапия.
При хирургическом иссечении опухоль удаляется с запасом здоровой ткани, а также иссекается подкожная клетчатка единым блоком вместе с опухолью.
При невозможности широкого хирургического иссечения или не радикальном иссечении используют сочетание данного метода с лучевой терапией.
При множественных мастоцитомах, а также при не радикальном иссечении, в случае рецидивов используют химиотерапию.
Помимо химиотерапии используют гормнотерапию.
Что провоцирует / Причины Базально-клеточного рака (базалиомы):
Факторы риска базальноклеточного рака кожи многочисленны. Наибольшую роль играет суммарная доза облучения солнцем (особенно УФ-В).
Другие факторы риска включают мужской пол, пожилой возраст, кельтское происхождение, светлую кожу, склонность к солнечным ожогам, работу на открытом солнце. Заболеваемость увеличивается по мере приближения к экватору. В большинстве случаев опухоли локализуются на открытых участках тела, особенно на голове и шее. У жителей США чаще поражается левая половина тела, у жителей Великобритании — правая, что связывают с неравномерной инсоляцией при вождении автомобиля. Ожидается, что уменьшение озонового слоя атмосферы приведет к дальнейшему росту заболеваемости.
При повышенной концентрации мышьяка в питьевой воде, а также у работающих с мышьяком и его соединениями риск базальноклеточного рака кожи существенно возрастает. При этом наряду с опухолью нередко отмечаются признаки хронического отравления мышьяком (в частности, мышьяковый кератоз).
Менее частая причина заболевания — полициклические ароматические углеводороды, которые содержатся в каменноугольной смоле, саже, горючих сланцах.
Важным фактором риска служит сниженный иммунитет, обусловленный заболеванием или приемом иммунодепрессантов. Риск базальноклеточного рака прямо пропорционален длительности иммуносупрессивной терапии.
Риск базальноклеточного рака повышен при некоторых наследственных заболеваниях ( альбинизме, пигментной ксеродерме, синдроме Горлина-Гольца).
Наконец, к факторам риска относятся ионизирующее излучение, термические ожоги, рубцы, хронические язвы.
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др.
Прогноз
Пациенты с базалиомой могут рассчитывать на благоприятный прогноз. Если человек не затягивает с обращением к врачу и патологию выявляют на 1 стадии, когда опухоль еще не достигла подкожной клетчатки, шансы на полное излечение составляют 95-98%.
Но не стоит недооценивать эту болезнь. Базалиома несет в себе серьезные последствия ввиду того, что крайне склонна к рецидивированию. После первичного лечения опухоль развивается повторно почти в 39% случаев. То есть, практически каждый второй пациент.
К сожалению, ни один из существующих методов терапии не может гарантировать полное отсутствие рецидива. Несмотря на то, что патологию на коже легко обнаружить, пациенты часто затягивают с походом к врачу. При этом вероятность рецидива повышается вместе с прогрессированием болезни. Опухоли более двух сантиметров в диаметре уже считаются запущенными, и шансы на их повторное формирование крайне высоки.
Наилучшие результаты сегодня показывает хирургический метод борьбы с базалиомой. Он позволяет избавиться от новообразования и при этом обладает низком риском развития рецидива. Как показывает статистика, повторное развитие онкологии у пациентов после операции возникает не более, чем в 10% случаев. Но лишь при условии раннего обращения, когда размер опухоли не превышает 1,5 сантиметра. Риск рецидива после операции по иссечению базалиомы размером более трех сантиметров составляет около 23%.
Форма может быть не только военной
Базалиомы могут быть множественными. Первично – множественная форма БКР, по данным К.В. Даниель – Бек и А.А. Колобякова (1979) [10], встречается в 10 % случаев, количество опухолевых очагов может достигать нескольких десятков и более, что может явиться проявлением невобазоцеллюлярного синдрома Горлина – Гольца. Кардинальным симптомом является возникновение в раннем периоде жизни множественных базалиом, сопровождающихся одонтогенными кистами челюстей и аномалией ребер [11].
Выделяют следующие формы БКР: узловато – язвенную (ulcus rodens), поверхностную, склеродермоподобную (тип морфеа), пигментную и фиброэпителиальную. Гистологически БКР делят на недифференцированный и дифференцированный типы [2].
В настоящее время используются различные методы лечения БКР, которые включают: хирургическое иссечение, лазеротерапия, фотодинамическая терапия, криодеструкция, лучевая терапия, электрокоагуляция, а также введение проспидина с последующей криодеструкцией, внутриочаговое обкалывание интроном А, использование спиробромина и лейкинферона, радиоволновая хирургия.
Целью всех методов лечения является удаление опухоли с минимальным повреждением близлежащих тканей, достижение хорошего косметического эффекта, снижение послеоперационных осложнений и числа возможных рецидивов заболевания. Однако, ни один из перечисленных методов лечения не предотвращает развития рецидивов [14, 15, 16, 17, 18].
Преимущества удаления базалиомы лазером с фотодинамической терапией
Сегодня для лечения базалиом применяются все локальные методы онкологии — операция, лучевая терапия, деструкция жидким азотом и лазером, выскабливание — кюретаж с электрокоагуляцией и, конечно, ФДТ. Химиотерапия при базалиоме потерпела фиаско, в некоторых случаях используются мази с цитостатиком.
Правила онкологии требуют во время операции отступать от базалиомы в сторону здоровых тканей минимально на 4-6 миллиметров. После срочного гистологического исследования может потребоваться дополнительное иссечение тканей, если на разрезе найдены злокачественные клетки. Несложно и отступить, если бы у девяти из десяти пациентов базалиомы появлялись не на лице, где приходится думать о косметических последствиях.
Фотодинамическая терапия исключает повреждение нормальных тканей, поэтому может применяться в любом месте, особенно, при базалиоме губы и носа, уха и пальца.
Особенности ФДТ при базалиоме:
- избирательное максимально высокое скопление фотосенсибилизатора в злокачественной опухоли;
- возможность по свечению фотосенсибилизатора внутри клеток найти все злокачественные отсевы на удалении от основного очага базалиомы;
- неоспоримое эстетическое преимущество — невозможно образование шрама, чем «грешат» облучение и хирургия, потому что лазер не раздражает соединительнотканные клетки, а препарат в них не попадает;
- может применяться комплексно — в сочетании с любым другим методом локального лечения базалиомы;
- возможность многократной процедуры при удалении крупной базалиомы.



