Синдром грушевидной мышцы
Содержание:
- Содержание
- Причины появления болевых ощущений, не связанных с суставами
- Выявление красных флагов
- Каков прогноз выживаемости при костных метастазах?
- Диагностика
- Наши врачи
- Лечение
- Осложнения
- Профилактика
- Услуги ортопедии и травматологии в ЦЭЛТ
- Диагностика патологии
- Расположение
- Причины
- Клинические проявления
- Диагностика
- Лечение
- Последствия
- Прогноз
- Профилактика
- Лечение неврита лучевого нерва руки
- Типичные жалобы пациентов при боли в бедре
- Причины появления болевого синдрома при занятиях спортом
- Причины боли в тазобедренном суставе
- Возможные осложнения и меры их профилактики
- Болит задняя поверхность бедра: симптоматика, диагностика, лечение
- Виды рака мягких тканей
- Причины боли в области тазового пояса
- Симптомы парапроктита
- Как понять, что у вас коксартроз
- Почему возникают послеоперационные боли
- Распространенность боли БОТП
Содержание
Боли в суставах у малышей грудного возраста встречаются гораздо реже, чем у старших детей. Это связано с тем, что патологии, которые являются причинами заболеваний и хронических воспалений суставов и мышц в ногах и руках, часто возникают по мере роста костного аппарата.
Сустав – это подвижное соединение двух костей. Кости фиксируются на месте связками (тканевыми образованиями), а крепятся к мышцам сухожилиями. Боль в любой из этих частей относят к суставной патологии.
Причины боли в суставах ног у ребенка могут самыми разнообразными:
- вывихи, растяжение связок и прочие травмы. Если малыш после падения жалуется на боль, а травмированная конечность стала опухать, появилось покраснение на месте ушиба, то следует немедленно обратиться к детскому травматологу. Как правило, такие травмы лечатся довольно легко и при условии соблюдения всех назначений врача проходят бесследно;
- воспаление поперечно-полосатой мускулатуры (миозит). Кроме резких болевых ощущений, также сопровождается повышением температуры тела и покраснением кожи над очагом воспаления. Основной причиной заболевания является переохлаждение. Миозит бывает острый и хронический. При соблюдении всех предписаний врача данное заболевание излечивается;
- хронические боли могут быть симптомом развития опухолевых процессов в костях и суставах. Следует пройти полное обследование, чтобы исключить данную патологию. Стоит отметить, что при рано начатом лечении прогноз благоприятный;
- артриты (воспалительные процессы) и артрозы (дегенеративно-дистрофические процессы). Чаще всего поражаются ноги и стопы. Если у ребенка поражен один сустав, то врачи называют заболевание моноартритом, если болезненные ощущения наблюдаются в нескольких соединениях, то говорят о полиартрите. Согласно проведенным исследованиям, артриту чаще подвержены мальчики в возрасте до 8 лет.
Причины появления болевых ощущений, не связанных с суставами
Факторов, провоцирующих болевой синдром в тазу, который переходит в нижние конечности, много. Чтобы провести правильную терапию, необходимо не только установить диагноз, но и определить причину, по которой он появился. Провоцирующими факторами появления боли могут быть патологии суставного аппарата либо внутренних органов, также это могут быть другие причины.
В том случае, если отсутствуют дегенеративно-дистрофические изменения в суставном аппарате, вызвать боль могут такие факторы:
- Период вынашивания ребенка. Неприятные симптомы в тазу и пояснице бывают спровоцированы перестройкой организма, давлением матки на внутренние органы, компрессией сочленений. Часто женщины в этот период жизни страдают от ноющей боли, которая отдает в конечности.
- Заболевания воспалительного или инфекционного характера, при котором поражаются мягкие ткани и нервные волокна. Боль носит острый или ноющий характер.
- Ожирение. В данном случае позвоночник испытывает повышенные нагрузки, при этом возникают неприятные симптомы в области таза и поясницы.
- Переохлаждение. На фоне переохлаждения нередко начинают развиваться болезни суставного и костного аппарата.
- Опухолевидные процессы в позвоночном столбе доброкачественного или злокачественного характера.
- Заболевания мышечного аппарата.
- Болезни, связанные с нарушением процессов метаболизма. Это сахарный диабет, подагра, ревматизм.
Болевой синдром в области поясницы или таза, который отдает в нижнюю конечность, может вызывать ишиалгия. Эта патология сопровождается защемлением седалищного нерва. Вызвать ишиалгию может продолжительное нахождение в неудобном положении, постоянная сидячая работа, переохлаждение. Также спровоцировать такую проблему могут болезни позвоночника.
Выявление красных флагов
Выявление красных флагов имеет решающее значение для людей с болью в тазобедренном суставе.
- История рака – как рак предстательной железы, молочной железы, рак органов малого таза может метастазировать в тазобедренный сустав.
- У женщин с проблемами органов малого таза может возникать боль в области тазобедренного сустава/паха. Поэтому всегда спрашивайте о менструальном цикле и гинекологическом анамнезе.
- Необъяснимая потеря веса может указывать на онкологический процесс.
- Жжение при мочеиспускании может указывать на инфекции мочевыводящих путей.
- Изменение работы кишечника может указывать на рак кишечника или другое заболевание.
- Злоупотребление алкоголем может предрасполагать людей к аваскулярному некрозу (АВН).
- Применение кортикостероидов может привести к АВН и стрессовым переломам.
- Острая боль с лихорадкой может указывать на внутрисуставную инфекцию.
Каков прогноз выживаемости при костных метастазах?
Для разных видов костных метастазов известна медианная продолжительность жизни. Этот показатель обозначает время, в течение которого погибают 50% пациентов:
- При раке молочной железы — 19–25 мес.
- При раке простаты — 12–53 мес.
- При раке щитовидной железы — 48 мес.
- При раке почек — 12 мес.
- При раке мочевого пузыря — 6–9 мес.
- При раке легкого — 6–7 мес.
В международной клинике Медика24 работают опытные врачи, которые знают, как максимально продлить жизнь пациентов с раком 4 стадии, как бороться с костными метастазами и справиться с мучительными симптомами. Мы используем передовые методы диагностики и лечения. Свяжитесь с нами.
Материал подготовлен заместителем главного врача по лечебной работе международной клиники Медика24, кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Диагностика
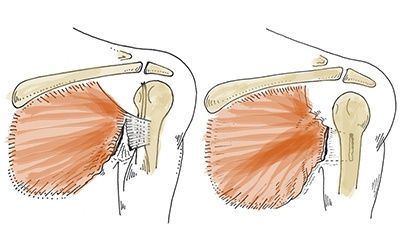
При частичном разрыве мышц медики клиники ЦЭЛТ накладывают гипс, фиксируя таким образом повреждённую конечность в определённом положении, которое предусматривает максимальное сближение краёв пострадавшей мышцы.
Полный разрыв мышц требует оперативного вмешательства, при котором на саму мышцу накладывается хирургический шов. Швы накладываются и в том случае, если произошёл, отрыв сухожилий.
Профессиональная медицинская помощь является определяющей в плане благоприятного прогноза. В процессе выздоровления наблюдается полное восстановление функций мышечной ткани. В случае, если не обратиться к врачу, имеется опасность образования грубых рубцов, которые будут ограничивать подвижность мышцы.
Наши врачи

Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием

Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием

Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием

Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Лечение
При локальном отрыве начинается лечение с обездвиживания и фиксации пораженной области. накладывает гипсовую повязку так, чтобы сблизить оторванные края (это позволит ускорить восстановление). Если разрыв полный, то требуется операция, после которой проводится фиксация и иммобилизация.
В обязательном порядке накладываются хирургические швы. Восстановление занимает полтора или два месяца в зависимости от тяжести патологии. В ходе реабилитации нужно посещать специалиста для выполнения физиопроцедур, а также самостоятельно проводить лечебный массаж.
Осложнения
Отсутствие грамотного лечения приведет к замедленному и неправильному восстановлению мышечной ткани. Это вызовет снижение подвижности и функциональности. При длительном отсутствии лечения патология переходит в хроническую форму, поэтому восстановить подвижность невозможно даже при хирургическом вмешательстве.
Профилактика
Основной способ избежать травмы – использовать разогревающие мази и тщательно разминаться перед физическими нагрузками. Нужно верно рассчитывать время под нагрузкой, чтобы не допускать значительных повреждений. Дополнительно нужно проводить лечебный массаж и много отдыхать, чтобы обеспечивать 100% восстановление организма. Также в обязательном порядке нужно употреблять достаточное количество углеводов, белков и жиров, а при усиленных физических нагрузках принимать витаминно-минеральный комплекс.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3 000 |
| УЗИ мягких тканей, лимфатических узлов (одна анатомическая зона) | 2 300 |
| МР томография мягких тканей (одна анатомическая область) | 6 000 |
- Плечелопаточный периартроз
- Разрыв сухожилия
Диагностика патологии
Болезненные ощущения могут возникать при наличии различных болезней. Не рекомендуется самостоятельно пытаться избавиться от неприятных симптомов
Очень важно установить правильный диагноз, после чего пройти назначенное лечение тазобедренных суставов в Москве в специализированной клинике
Чтобы определить провоцирующий фактор развития неприятной симптоматики, врачами применяются различные методы диагностики. Вначале проводится визуальный осмотр и пальпация болезненного участка. Также врач собирает анамнестические данные.
На основе жалоб пациента назначаются диагностические процедуры:
- Лабораторное исследование крови и мочи.
- Биохимическое исследование крови.
- Рентгенография.
- Пробы на ревматоидный фактор.
- Протеинограмма.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Определение проходимости сосудов.
- Ультразвуковое исследование.
Расположение
Рак может располагаться в различных областях ноги. В зависимости от области расположения выделяют:
- Рак бедренной кости;
- Рак суставов;
- Рак голени;
- Рак пятки;
- Рак стопы.
Рак всех этих областей объединяет стремительное прогрессирование болезни.
Причины
Рак ноги возникает по следующим причинам:
- Наследственность;
- Плохая экология;
- Работа с химическими веществами;
- Несоблюдение здорового образа жизни, употребление вредных веществ;
- Повреждения кости и переломы;
- Радиоактивное излучение в больших дозах;
- Хронические заболевания, в том числе и костные;
- Последствия пересадки костного мозга;
- Метастазы, идущие от других органов;
- Заболевание Педжета.
Клинические проявления
Рак голени
На первых этапах болезнь никак не проявляет себя. Далее возникают первые признаки: недомогание, утомляемость, потеря трудоспособности, температура, потеря аппетита и веса.
Болевой синдром появляется на второй и третьей стадиях.
И на поздних стадиях уже возникают отеки мягких тканей, суставы теряют свою подвижность. Увеличивается температура и кожный покров становится тонким. Возникает хромота, переломы в нижних конечностях.
Диагностика
В самом начале врачу необходимо произвести осмотр предположительной опухоли ноги, выявить симптомы болезни, исследовать мягкие ткани на предмет отечности.
Далее врачом назначаются следующие исследования:
Рентгенография
Один из важнейших методов диагностирования рака ноги. Может показать саму опухоль, ее форму и размеры, местонахождение, оценивает состояние костных структур.
Биопсия
Эта методика состоит в заборе небольшой части ткани опухоли, после чего она отправляется на гистологию. Открытая биопсия делается под общим наркозом путем забора опухолевых клеток через надрез. Закрытая биопсия же делается при взятии пункции под местным наркозом.
Лечение
Чем быстрее будет диагностирован рак, тем эффективнее будет лечение. Сегодня выделяют такие методы лечения рака ноги:
Хирургическое
Хирургическое вмешательство – самый эффективный метод при лечении рака ноги. Благодаря технологиям современности возможно удаление злокачественной опухоли совместно с костью. Эту кость заменят на импланты из металла.
Если поражение раком невелико, то ткани с этим поражением могут быть заменены на здоровые, взятые из других областей человеческого организма.
Лучевое
Лучевая терапия воздействует на пораженные клетки, чтобы они замедлили свой рост, перестали делиться, а также с целью их уничтожения.
Химиотерапия
Химическая терапия осуществляется благодаря вводу в организм больного уничтожающих раковые клетки токсических веществ. Увы, эти вещества оказывают на непораженные болезнью ткани плохое воздействие.
Эффективным будет комплексное применение этих методов. Так, хорошо после проведения операции применить лучевую терапию и т.д.
Последствия
Осложнениями болезни считается хрупкость нижних конечностей, их переломы. Одно из опасных осложнений – распространение инфекции с высокой температурой и болями.
При возникновении метастаз в легких возникает харканье кровью, затруднительное дыхание. Если поражены крупные сосуды, то у больного возникают отеки ног и кровотечения.
Увы, очень часто рак ног приводит к летальному исходу.
Прогноз
Продолжительность жизнь больного зависит от:
- Стадии рака ноги,
- Размеров опухоли,
- Расположения опухоли,
- Наличия или отсутствия метастаз.
Если на первых этапах прогноз может быть благоприятным и больные могут полностью излечиться от рака, то на поздних этапах это уже практически невозможно из-за метастазирования.
Профилактика
Для сокращения рисков появления рака ноги нужно соблюдать правильное питание, отказаться от употребления вредных веществ, вести ЗОЖ, не перегружать организм физически, вовремя обращаться к врачу, если возникли проблемы с позвоночником и суставами.
Записаться на прием к врачу-онкологу Вы можете на нашем сайте.
Лечение неврита лучевого нерва руки
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
При тяжелых повреждениях может быть рассмотрено хирургическое лечение.
Прогноз обычно благоприятный, при своевременном лечении через некоторое время происходит полное восстановление нарушенных функций. Зачастую после таких состояний как «субботний паралич», восстановление происходит самостоятельно без терапии. Если же нарушения сохраняются, лучше показаться врачу-неврологу.
Для эффективного лечения неврита лучевого нерва, которое поможет максимально быстро и полноценно восстановить его функции, обратитесь к неврологу. Не занимайтесь самодиагностикой, особенно если движения и чувствительность в руке нарушены сильно, и эти расстройства сохраняются в течение длительного времени. Записаться к врачу международной клиники Медика24 можно в любое время суток и в любой день недели, позвонив по телефону +7 (495) 230-00-01.
Симптомы неврита лучевого нерва зависят от того, на каком уровне он поврежден:
В области подмышки и в верхней части плеча:
- Большой и указательный палец соединены.
- Сложно разогнуть предплечье и кисть.
- Сложно повернуть предплечье наружу, когда рука разогнута.
- На коже в области большого, указательного и среднего пальцев снижена чувствительность, возникает «ползание мурашек», онемение.
В средней части плеча:
- Разгибание в локтевом суставе не нарушено.
- Чувствительность кожи плеча сохранена.
- Присутствуют все остальные симптомы, которые описаны выше при неврите лучевого нерва в верхней части.
В нижней части плеча и в верхней части предплечья:
- Чувствительность кожи на задней стороне предплечья не нарушена.
- Чувствительность кожи на задней поверхности кисти снижена.
- Сложно разогнуть кисть.
Типичные жалобы пациентов при боли в бедре
- Болит в области бедра, паха. Отдает ниже поясницы и в ногу до колена. А при месячных боль очень усиливается (бедро, нога);
- Когда долго на ногах, начинают «гореть» мышцы бедра и немного неметь. Через несколько месяцев боль в бедре от коленного сустава до поясницы «прихватила» очень сильно. Сидя и лежа нет никаких проблем. Стоя могу делать безболезненно наклоны вперед, влево и вправо. Пройти могу метров 50 и ощущение будто «вытягивают жилы» из бедра. Стоя на месте боли еще больше. Правое бедро;
- Сил нет ни лежать, ни стоять. Ничего не могу делать. Болит левое бедро с внешней стороны (от попы и где-то до колена);
- При ходьбе болит внутренняя сторона правого бедра. Вроде не падал и прочих шалостей не совершал. Такое ощущение, что нерв какой-нибудь защемило или вывих;
- Беспокоят очень сильные, ноющие боли в бедре (тыльная сторона), особенно по ночам, что прям раздражает. Спустя 5 дней боль уже чувствуется где-то вверху ягодицы и она то ноет, то как будто очень тепло, но при этом всем реагирует и на холод также, начинаю чувствовать дискомфорт. И ешё есть одна особенность, что если лежать на животе, боль носит ноющий характер;
- Очень печет в покое левое бедро снаружи (как будто электричество внутри), невозможно спать на левом боку;
- У меня появились боли в бедре рядом с тазобедренным суставом на правой ноге. Боль не сильная слегка поднывает как бы тянет в этом месте. Но бывает боль в основание ноги в передней поверхности, в точке между пахом и тазобедренном суставе. Иногда точечная раз и все. Не могу понять к чему это относится к паховым связкам или к связке, которая держит мышцы передней поверхности бедра;
- Боль по задней поверхности бедра. Если наклоняешься, то усиливается. Если чихаю, то стреляет по задней поверхности бедра как нерв;
- У меня уже с неделю боль в левом бедре, начиная от верха (где бедренная кость стыкуется с тазом) и отдает до колена. Болит при ходьбе, пока сижу или стою, не двигаясь, то боли нет.
Причины появления болевого синдрома при занятиях спортом
Нет единого мнения среди спортивных врачей, тренеров и опытных атлетов по поводу появления боли после тренировки. Есть две самые распространенные теории возникновения мышечных болей после занятий спортом.
Первая теория заключается в том, что мышцы болят в результате воздействия молочной кислоты или лактата. В течение продолжительного времени считалось, что боль после тренировок связана с выработкой большого количества молочной кислоты в процессе физических нагрузок. Эта кислота оказывает воздействие на мышечные ткани, в результате чего появляются болезненные ощущения. Но в настоящее время все больше врачей склоняется к тому, что уровень молочной кислоты снижается после окончания тренировки, поэтому неприятные симптомы появляются только в процессе занятия спортом и еще в течение часа после него.
Есть и другая причина – это запаздывающая боль вследствие различных повреждений, например, разрыв, растяжение. Такие болезненные ощущения возникают в результате того, что мышцы перегружаются, появляются микротрещины в тканях, когда они начинают заживать, появляется боль. Чем интенсивнее были нагрузки, тем больше микроповреждений возникает и длительность боли увеличивается. Такая боль обычно продолжается не менее одной недели.
При занятиях спортом всегда есть опасность травмирования. Риск получения травмы увеличивается в том случае, если человек игнорирует разминку и заминку. Ткани мышц и связок могут повреждаться под влиянием сил, которые превышают внутренний ресурс их прочности. К примеру, легко повреждаются мышцы при их сильной слабости либо зажатости для конкретного вида упражнений. Ослабленность мышц и связок после растяжки и является причиной повреждения сустава.
Другой причиной боли является склонность к травмам, которая обусловлена оказываемой неравномерной нагрузкой на определенные участки тела. Эта предрасположенность связана с индивидуальными анатомическими особенностями тела. К примеру, если у человека одна конечность короче второй, перегружается одна сторона тела, боль появляется в колене и бедре.
В более серьезных случаях, например, при вывихах и переломах боль носит длительный ноющий или острый характер. В данном случае человек нуждается в помощи врачей.
Причины боли в тазобедренном суставе
Причины боли в тазобедренном суставе очень разнообразны и могут быть вызваны болезнями суставов:
- Перелом кости бедра (в частности — шейки бедра) — часто наблюдается у людей пожилого возраста. Восстановление в данном случае протекает медленно и иногда осложняется тромбозом и инфекционными процессами. Двигательная активность в период восстановления затруднена.
- Асептический некроз головки бедра — деструкция сустава костей бедра вследствие приостановки кровоснабжения. Для этого заболевания характерны очень сильные прогрессирующие боли в тазобедренном суставе при ходьбе или попытке встать на больную конечность.
- Болевые симптомы в тазобедренном суставе могут возникать по причине патологий позвоночника, а точнее — его поясничного отдела;
- Остеоартрит — разрушение нормальных структур сустава, его капсулы и хрящей; вызывает боли, локализующиеся в паху и ирадиирующие в бедро, и которые особенно сильно проявляются при ходьбе и попытках встать на поражённую конечность;
- Бурсит вертлужной сумки — воспаление, для которого характерны боли в ягодице, которые усиливаются при принятии горизонтального положения на больном боку;
- Поражение тазобедренного сустава при ревматических заболеваниях (в частности, СКВ)
- Воспалительные процессы в сухожилиях сустава;
- Развитие инфекционных процессов вследствие заражения стафилококками, стрептококками или другими микроорганизмами — артрит, характеризуется болезненностью при прикосновении и припухлостью суставов;
- Туберкулёзный артрит — проявляется болевым синдромом во второй фазе развития, когда симптоматика становится более выраженной, боли сопровождаются хромотой и нарушением функционирования сустава.
Боль в тазобедренном суставе может возникать вследствие полученной травмы:
- вывиха (встречается редко);
- повреждения менисков;
- растяжения связок и сухожилий.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли
Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
Болит задняя поверхность бедра: симптоматика, диагностика, лечение
Специалисты клиники Стопартроз обращают внимание пациентов, что если ноет задняя поверхность бедра продолжительное время, периодически или постоянно, необходимо обратиться за помощью и пройти обследование.
К основным клиническим признакам развития воспалительных и других процессов в мягких и костных тканях кроме болезненности относят:
-
отек;
-
онемение и появление чувства «бегающих мурашек»;
-
формирование опухолевого образования;
-
гематомы;
-
покраснение кожи;
-
повышение температуры как локально в травмированной области, так и всего тела;
-
ослабление двигательной функции и т.п.
Болевые ощущения при травмах имеют острый характер, при развитии болезней дегенеративной и воспалительной природы – ноющий или тупой.
Диагностирование боли в бедрах и ягодицах с применением высокоточного современного оборудования позволяет врачам медицинского центра Стопартроз грамотно выявить источник болевых ощущений и дискомфорта. Для этого в клинике используют новейшие УЗИ, МРТ и КТ, а также малодозовые рентгеновские аппараты. Помимо инструментальных исследований ортопед обязательно проведет тщательный осмотр и сбор сведений об индивидуальных особенностях, хронических недугах, образе жизни и пищевых привычках пациента.
Если болят мышцы бедра сзади или кости, в клинике Стопартроз предложат результативный курс:
-
ударно-волновой терапии;
-
плазмолифтинга;
-
озонотерапии;
-
массажей и физиопроцедур;
Иногда в качестве консервативного лечения показано кинезиотейпирование.
В особенно тяжелых ситуациях врачи предложат выполнить инъекционную блокаду, хирургическое вмешательство, эндопротезирование и т.д. 15-летний опыт работы в области лечения опорно-двигательной системы дает возможность докторам медицинского центра уже в первое посещение значительно улучшить общее состояние человека, и вернуть радость движения. Пациенты клиники Стопартроз гарантированно получат:
-
квалифицированную медпомощь с применением 20 передовых методик терапии;
-
скидку на процедуры для пенсионеров и льготных категорий населения;
-
в подарок курс реабилитации и бесплатную консультацию при условии оздоровления в центре.
Наших пациентов ждет приятный сюрприз: отсутствие очередей возле кабинетов, приятная и совсем небольничная атмосфера, вежливый и радушный персонал.
Виды рака мягких тканей
Наиболее распространенный вид онкологии кожи – базальноклеточная карцинома. Это уплотненный участок кожи, имеющий обычную окраску или жемчужно-восковой оттенок. Обычно обнаруживается в области рук, шеи или головы, до 20 % образований находят на оставшихся частях тела.
Другой вариант поражения кожи – плоскоклеточная карцинома, которая имеет вид незаживающей язвочки, пятен с отслоением чешуек эпителия, уплотненных покрасневших бугорков. Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Еще одна разновидность – самая агрессивная – меланома, опухоль, возникающая в области родинок (пигментированных участков кожи). Для нее типично быстрое прогрессирование и высокая злокачественность. Обычно располагается в межпальцевых промежутках, в паху, на голове, туловище, спине.
Причины боли в области тазового пояса
БОТП относится к нарушениям опорно-двигательного аппарата, которые затрагивают таз, и в первую очередь включает КПС, лобковый симфиз и связанные с ними связки и мышцы, а также рассматривает эти структуры в рамках более широкой кинематической цепи. Это частая проблема во время беременности, но она также может возникать в любое другое время.
К причинам БОТП относятся:
- БОТП часто встречается во время беременности и после родов.
- Может возникать в результате таких травм, как:
- падение;
- шаг в яму;
- ДТП.
- Спортивные травмы.
- Результат артрита и остеоартрита.
БОТП не ограничивается только женщинами, хотя подавляющее большинство исследований по поводу этой проблемы были проведены во время беременности и после родов.
Другие причины БОТП могут включать в себя:
- Эндометриоз.
- Дисменорея.
- Вульводиния.
- Болезнь Крона.
- Синдром раздраженного кишечника.
- Язвенный колит.
- Септический артрит.
- Остеомиелит.
- Заболевания, передающиеся половым путем (ЗППП).
- Аневризмы брюшной полости.
- Рак.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- повышение температуры до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
Симптомы хронического парапроктита
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Как понять, что у вас коксартроз
На разных стадиях заболевания боль имеет различную интенсивность. Вначале пациент периодически ощущает ноющую боль после нагрузок, которая более выражена в паху. На второй стадии она нарастает и не прекращается по ночам. Движения несколько ограничены, в походке появляется характерное раскачивание или хромота. Как правило, на этом этапе человек уже имеет четко поставленный диагноз и проходит лечение.
Если этого не произошло, сочленение становится полностью неподвижным, конечность значительно укорачивается. Консервативное лечение редко помогает – необходима операция.
Большинство людей понимают, что у них коксартроз, только на 2 стадии
Почему возникают послеоперационные боли
Послеоперационная боль по МКБ-10 (Международной классификации болезней) относится к неуточненным видам боли и не несет никакой сигнальной информации ни для пациента, ни для врача, так как понятны причины и механизмы ее возникновения. Поэтому современные принципы ведения больных после операций предусматривают максимальное избавление их от неприятных болевых ощущений. Тем более, что боль оказывает негативное влияние не только на заживление, но и на жизненно важные процессы в организме: работу сердечно-сосудистой, дыхательной, пищеварительной, центральной нервной системы, а также на свертывание крови4.
Формирование болезненных ощущений обеспечивается многоуровневой реакцией, которая связывает непосредственную зону повреждения (раневую поверхность) и центральную нервную систему. Начинается она с механических стимулов в области разреза и выделения биологически активных веществ (простагландинов, брадикининов и других)4, а заканчивается обработкой информации в коре головного мозга и подключением эмоционального и психологического компонентов.
Болевой синдром развивается в результате возникновения зон повышенной болевой чувствительности (гипералгезий). Первичная гипералгезия связана непосредственно с повреждением и формируется вблизи раны. Область вторичной гипералгезии захватывает более обширный участок и возникает позже, в течение следующих 12-18 часов4, так как связана со стимуляцией других видов рецепторов. Именно она и отвечает за сохранение и усиление болевых ощущений на вторые-третьи сутки после операции, а в последующем, за развитие хронического болевого синдрома7.
Распространенность боли БОТП
Во всем мире 5-10% людей страдают хроническими болями в пояснице. Это приводит к:
- Высоким затратам на лечение.
- Длительным периодам отпуска по болезни.
- Снижению качества жизни.
- Инвазивным вмешательствам (операциям).
- Инвалидности.
Компрессия поясничного нервного корешка иногда имитирует поражение КПС. В исследовании Visser и соавт. (2013) 41% исследуемой популяции имели поражение КПС или КПС сустава в сочетании с поясничной радикулопатией.
Также известно, что КПС является источником боли в пояснице 10-30% случаев.
Частота встречаемости БОТП
- Встречается у 56-72% беременных.
- 20% женщин сообщают о тяжелых симптомах в течение 20-30 недель беременности.
- 7% женщин с БОТП будут испытывать проблемы в течение всей жизни.
- 33-50% беременных женщин сообщают о БОТП до 20 недель беременности, причем распространенность может достигать 60-70% на поздних сроках беременности.
Учитывая такую высокую распространенность, очевидно, что БОТП является серьезной проблемой во всем мире. Физические терапевты имеет все возможности для того, чтобы предложить таким пациентам помощь в избавлении от этого заболевания.
Главная проблема заключается в том, что в настоящее время не существует золотого стандарта для тестирования и определения того, от чего человек страдает, от БОТП или боли вследствие поражения КПС. Поэтому необходимы дальнейшие исследования в этой области.


