Боли в стопе
Содержание:
- Куда обращаться при жжении в груди?
- Патологические причины
- Вопросы пациентов о синдроме беспокойных ног
- Артрит стопы: какой метод лечения наиболее эффективным?
- Симптомы
- Лечение артроза большого пальца стопы
- Общая характеристика симптома
- Лечение неврита бедренного нерва
- Почему болят ступни ног
- Виды воспалений суставов на стопе ноги
- Наиболее распространенные болезни стоп
- Виды и причины возникновения
- В каком случае необходимо немедленно обращаться к врачу?
- Возможные причины боли в ступне при ходьбе
- Как проходит операция продольно-поперечного плоскостопия в Геленк Клинике ?
- Основные симптомы болезни Бехтерева
Куда обращаться при жжении в груди?
Являетесь жителем или гостем столицы и столкнулись с подобной проблемой? Обращайтесь в ЦЭЛТ. Наша клиника многопрофильна и располагает отделения различной специализации. Вы можете записаться на консультацию к , терапевту, или и получить необходимую помощь.
Наше диагностическое отделение предлагает широкие возможности для правильной постановки диагноза и выявления патологических состояний на начальных стадиях развития. Наш штат укомплектован высококвалифицированными специалистами: врачами высшей категории, кандидатами и докторами наук, имеющими за плечами десятилетия медицинской практики.
Узнать наши расценки можно перейдя на вкладку «Услуги и цены» данного раздела. Во избежание недоразумений рекомендуем Вам уточнять цифры у наших операторов, позвонив на номер: +7 (495) 788 33 88.
Патологические причины
Довольно часто отекают ноги у людей, имеющих проблемы со здоровьем.
Отечность – симптом, сопровождающий:
-
Травматические повреждения
При травмах кожа обычно приобретает синюшный или багровый оттенок, появляются ссадины и кровоподтеки, ткани становятся отечными. В случае травмы отек всегда односторонний, располагается в очаге повреждения, может распространяться на близлежащие ткани.
Опухание конечности возможно при переломах костей, вывихах, повреждениях связок, разрыве мениска, сильных ушибах, ожогах, обморожениях. -
Гнойные процессы
При гнойном поражении кожи, мягких тканей, костей, суставов плотный отек локализуется в одном месте, быстро увеличиваясь в размерах. Сочетается с покраснением или синюшностью кожного покрова, дергающими болями, признаками интоксикации организма. -
Заболевания почек
Вследствие сбоев в функционировании почек нарушаются их фильтрующие способности и повреждаются канальца. В результате почки не успевают выводить жидкость из организма, из-за чего она перемещается из кровеносных сосудов в ткани, что провоцирует опухание стоп и голеней. При этом отеки симметричные, мягкие, водянистые, эластичные. Помимо ног, они охватывают руки, живот, лицо. Проявляются очень быстро, нередко – по утрам. Дополнительный симптом – пожелтение кожного покрова.
Чаще всего опухают нижние конечности при нефрите, пиелонефрите, гломерулонефрите, амилоидозе почек, нефрозе, мембранозной нефропатии, хронической почечной недостаточности. -
Патологии сердца и сосудов
При заболеваниях сердечно-сосудистой системы отеки симметричные и плотные, может наблюдаться пастозность щиколоток и ступней. Изредка отечность полностью охватывает голень, достигая коленей. При этом отеки появляются и рассасываются очень медленно (в течение нескольких недель), кожа приобретает синюшный оттенок, становится прохладной.
Чаще всего отечность ног – свидетельство начальной стадии варикозного расширения вен. В таком случае опухание сопровождается болезненностью и тяжестью в нижних конечностях. Позже проявляются и другие признаки – судороги, выступающие вены.
У здоровых людей благодаря сокращению мускулатуры на ногах венозная кровь двигается снизу вверх. Движение крови в обратном направлении предотвращают венозные клапаны. При варикозе и тромбофлебите функционирование клапанов нарушается, из-за чего кровь начинает двигаться в двух направлениях. При этом она застаивается в венах, что приводит к повышению венозного давления, истончению стенок вен, потере тонуса. В результате повышается проницаемость сосудов, жидкость из них перемещается в окружающие ткани, причиняя отечность. К тому же вследствие застоя кровь сгущается, что повышает риск тромбообразования.
Отечность может быть симптомом тромбоза, кардиомиопатии, кардиосклероза, амилоидоза сердца, артериальной гипертонии, посттромбофлебитической болезни, аритмии, констриктивного перикардита, сердечной недостаточности.
Вследствие нарушения оттока лимфы отеки могут возникать при лимфостазе, лимфедеме, удалении лимфатических узлов либо сдавливании лимфососудов опухолями. В этом случае отеки односторонние, очень плотные и стойкие. При надавливании пальцем вмятина не образуется. -
Болезни суставов
Частая причина отечности голеностопных и коленных суставов – артриты (ревматоидный, псориатический, подагрический, реактивный, инфекционный) и артрозы.
При артрите отек бывает симметричным и несимметричным, односторонним и двусторонним. Сочетается с болями, гипертермией, местной гиперемией, чувством скованности, ограничением движений. При артрозе отеки почти незаметны, усиливаются в периоды обострений. -
Метаболические нарушения
Частой причиной отечности служат нарушения в обмене веществ (например, сахарный диабет). Усугубляется проблема у тучных людей, нижние конечности которых подвергаются повышенным нагрузкам.
Вопросы пациентов о синдроме беспокойных ног
Если дёргаются ноги при засыпании, необходимо разобраться с причиной данного явления. Судорожные сокращения мышц нижних конечностей могут быть вызваны целым рядом причин. Для начала необходимо посетить следующих специалистов: невролога и флеболога. Обязательно должно быть выполнено ультразвуковое дуплексное исследование вен нижних конечностей. Поняв причину состояния, появится возможность полностью избавиться от судорожных подёргиваний в ночное время.
Чтобы понять, как лечить синдром беспокойных ног, необходимо выяснить причину его появления. Для этого потребуются консультации следующих специалистов: невролога, флеболога и терапевта.
Если у вас сильно крутит ноги по ночам, обратитесь за медицинской помощью. Очень частая причина данного состояния, хроническая венозная недостаточность, осложняющая варикозную болезнь.
Если у вас появляется боль в ногах ночью в положении лежа, первым доктором, которого следует посетить, будет врач-флеболог. В начале необходимо исключить венозную патологию. Возможно, именно флеболог, полностью решит вашу проблему.
У эффекта беспокойных ног имеется значительное количество причин. Это и дефицит железа, неврологические заболевания, варикозная болезнь и др. При появлении эффекта беспокойных ног нужно обратиться к специалистам: флебологу, неврологу и терапевту.
Артрит стопы: какой метод лечения наиболее эффективным?
Характерным
признаком подобного патологического процесса является отечность в области
суставов, которая сопровождается сильными болевыми ощущениями, повышением
температуры в области конечности, появлением воспаления и скованности при
ходьбе.
В случае, если у человека болят суставы стопы, но он длительное время не обращается к врачу, это чревато усилением дискомфорта, вплоть до возникновения хромоты при движении. Кроме того, тотальным разрушительным процессам подвергаются хрящи и мягкие ткани, а вблизи сустава появляются раны.
При появлении боли в стопах ног, первоначально выявляются ее причины и, при подтверждении заболевания, назначается лечение, направленное на восстановление пораженного сустава. При этом особенно действенной и безопасной для человеческого организма считается процедура УВТ. Ее положительное воздействие на больное место состоит в следующем: измельчаются тканевые тромбы и кристаллы солей, значительно улучшается ток крови, а также восстанавливается активность клеток. Это способствует быстрому устранению боли, позволяет вернуть суставу гибкость и улучшает его выносливость при повышенных нагрузках.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Лечение артроза большого пальца стопы
Лечение начинается с правильного диагноза. Для постановки диагноза врач тщательно расспрашивает пациента об истории болезни и жалобах. Также он выполняет осмотр, пальпацию и рентген большого пальца.
Целью лечения является замедление прогрессирования заболевания, уменьшение выраженности симптомов и избавление от боли. Врач рекомендует лечение в зависимости от стадии заболевания.
Методы консервативного лечения
Консервативные методы:
- Специальные стельки
- Ортопедическая обувь
- Лечебная физкультура
- Физиотерапия, в т.ч. бальнеотерапия (серные и радоновые ванны)
- Противовоспалительные и обезболивающие препараты
- Местные инъекции, например, гиалуроновая кислота или кортизон-содержащие препараты
Ортопедические изделия при артрозе первого пальца стопы

Рекомендуется начинать лечение с приобретения стелек, разгружающих большой палец стопы. В этом случае частично или полностью восстанавливается биомеханика походки. Это заметно облегчит боль в суставе большого пальца.
Для пациентов с артрозом первого пальца стопы, которые носят медицинские компрессионные чулки, существуют специальная версия изделия с рельефной зоной для первого пальца.
Оперативное лечение
Если консервативные меры не дают результата или имеет место выраженное изменение сустава, ортопед может рассмотреть возможность операции.
Одним из методов хирургического лечения выраженного артроза первого пальца стопы является артродез — хирургическая иммобилизация пальца. Обездвиживание сустава избавляет пациента от боли. Смежные суставы и ортопедический валик на подошве обуви компенсируют потерю движения.
При нарушении оси пальца артродез может сочетаться с корректирующей остеотомией (рассечение кости с последующим восстановлением ее целостности по физиологической оси).1
Источники
1R. K. Marti, R. J. van Heerwaarden: Osteotomies for posttraumatic deformities. AO-Foundation Publishing. Thieme-Verlag Stuttgart 2008 (ISBN 978-3-13148671-4)
eurocom e.V., Einlagenversorgung, 2. Auflage 2012, Hallux Rigidus. S. 26
Thieme.de, Spiraldynamik-Hallux Rigidus, Online veröffentlicht unter: www.thieme.de/de/gesundheit/spiraldynamik-hallux-rigidus-51958.htm (last access: 18.05.2018)
www.medon.de/uebungen_hallux_rigidus.html (last access: 18.05.2018)
Общая характеристика симптома
Причины болезненности в стопе могут быть вызваны ортопедическими, неврологическими или сосудистыми патологиями. Многие заболевания сопровождаются болью и нарушениями всех трех типов одновременно. Это затрудняет постановку диагноза и терапевтические меры.
При развитии заболеваний суставов могут проявляться и нарушения неврологического и сосудистого характера. При этом сдавливаются нервные корешки, сужаются сосуды, нарушается микроциркуляция крови. Чтобы определить причину боли в стопе, необходимо провести комплексное обследование.
Болезненные ощущения в стопе, которые появляются непосредственно во время двигательной активности, могут быть спровоцированы такими факторами:
- курением, поскольку суживаются кровеносные сосуды, ухудшается кровообращение;
- общее или местное переохлаждение организма;
- ранее перенесенные или свежие травмы;
- инфекционные процессы;
- ношение неудобных ботинок, туфель или сапог;
- влияние чрезмерных физических нагрузок, продолжительное нахождение на ногах;
- лишний вес;
- обезвоживание организма.
Очень частой причиной появления боли является продолжительное ношение неудобной, подобранной не по размеру обуви. Ступня одинаково страдает от ношения кедов или балеток на слишком плоской подошве, а также от обуви на высоком каблуке.
При постоянном ношении обуви на плоской подошве происходит постепенная деформация стопы, так увеличивается риск развития плоскостопия. При продолжительном ношении обуви на высоком каблуке происходит деформация свода стопы и пальцев.
При своевременном обращении к специалистам можно не допустить дальнейшее развитие деформации. Для этого врачи назначают специальные лечебные упражнения, медикаментозные препараты для борьбы с отложением мочевой кислоты, массаж. Если причиной появления боли стала травма, необходимо как можно раньше посетить травматолога. Осмотр и лечение суставов стопы нужны, независимо от степени повреждения.
Лечение неврита бедренного нерва
При бедренном неврите проводят следующие виды лечения:
- Витамины группы B — для улучшения работы нервной ткани.
- Препараты, улучшающие кровоток – для улучшения питания нерва.
- Препараты, улучшающие обменные процессы в нервной системе, проведение нервного импульса.
- Препараты из группы нестероидных противовоспалительных средств – они помогают справиться с болью и воспалением.
- Врач также может прописать мочегонные средства для устранения отека в области воспаленного нерва.
- Помогают физиопроцедуры: электрофорез с новокаином, ультрафонофорез с гидрокортизоном, УВЧ-терапия.
- Проводят массаж и лечебную физкультуру.
Если неврит бедренного нерва вызван инфекцией, невролог назначит антибиотики или противовирусные препараты.
Если, несмотря на лечение, в течение 1-2-х месяцев не наступает улучшения, встает вопрос о хирургическом вмешательстве. Обычно во время операции врач освобождает нерв от сдавливающих его тканей или восстанавливает целостность, сшивает разорванные волокна.
Не занимайтесь самолечением. В международной клинике неврологии Медика24 эффективная медицинская помощь доступна в любое время. Администраторы готовы принять ваш звонок ежедневно, в том числе в праздничные и выходные дни. Свяжитесь с нами по телефону+7 (495) 230-00-01.
Какие функции выполняет бедренный нерв? Каковы основные симптомы бедренного неврита? Проявления воспалительного процесса в другом нерве ноги – запирательном.
Бедренный нерв можно сравнить с электрическим кабелем, внутри которого проходит множество отдельных «проводков». Они выполняют разные функции: одни отвечают за движения, другие за чувствительность. Такие нервы, несущие разные типы нервных волокон, называют смешанными. Таким является и бедренный нерв. Вот основные функции, которые он выполняет:
- Чувствительность кожи: на передней поверхности бедра, на внутренней поверхности голени.
- Движения: сгибание бедра (бедренный нерв помогает поджимать ноги к животу), разгибание голени.
Соответственно, нарушения этих функций и будут выступать в качестве основных симптомов бедренного неврита.
Почему болят ступни ног
Специалисты рассматривают множество причин, способных вызвать болевой синдром. Например, если стопа болит ноюще, то это может быть из-за перенапряжения и перенесенной сильной нагрузки, возможно, в связи с ношением тесной обуви на каблуке. Здесь помогут ванночки, массажи, смена обуви на более удобную, уменьшение нагрузки на ноги.
Намного более серьезную опасность представляют травмы, инфекционные, системные и воспалительные заболевания, разнообразные деформации. Например, при плоскостопии свод стопы исчезает, вместо природной арки человек получает практически гладкую стопу. Это приводит к изменению расположения внутренних косточек, сдавливанию нервов и сосудов.
Еще одно заболевание деформирующего типа – так называемая диабетическая стопа. Диагностируется у пациентов с запущенным диабетом 1 типа. Из-за нарушения кровотока опухает нога в районе стопы, человек хромает, на коже появляются трофические язвы. Необходимо срочно снижать уровень сахара и в дальнейшем тщательно за ним наблюдать.
Деформирующий артроз – также причина болей в стопе. При этом заболевании пальцы теряют свою природную форму, становятся похожи на крючки, двигаются плохо. Человек испытывает значительные проблемы с хождением. Одним сочленением не обходится, сразу выходит из строя несколько суставов.
Виды воспалений суставов на стопе ноги
Часто причиной болей в голеностопном сочленении и самой стопе являются недуги воспалительного характера.
Диагноз «бурсит» ставят после рентгенографического исследования. Заболевание представляет собой воспаление суставных сумок, которые по-научному называются бурсами. Лечить следует при помощи антивоспалительных препаратов, хондропротекторов, а в сложных случаях – даже оперативным путем.
Подошвенный фасциит – болезнь, при которой ступня опухает и сильно болит. От пятки к пальцам стопы проходит фасция – полоска из соединительной ткани. Во время движения она помогает амортизации. Если сильно нагружать стопу, то фасция воспаляется. Болит подъем и нога сбоку. Выразительно болевой синдром проявляется утром. Известны случаи, когда фасция теряет эластичность и окостеневает, образуя пяточную шпору. Она впивается в мягкие ткани и делает хождение, в прямом смысле слова, «по мукам». Те, кто испытал на себе это состояние, характеризуют его, как наступание на гвозди.
Наиболее распространенные болезни стоп
Самая частая причина того, почему болит ступня, когда наступаешь на нее после длительного отдыха, – это фасциит, то есть воспаление соединительной ткани, которое может сопровождаться сильным отеком. Нередко при этой болезни возникает такое осложнение, как пяточная шпора.
Если болезненность появилась внезапно (обычно ночью) и сопровождается спазмами, нарастающим отеком, повышением температуры, то причиной боли, вероятнее всего, является подагра. При этой болезни в организме накапливается избыточное количество мочевой кислоты – сначала в суставах и шишках-тофусах под кожей, а затем и во внутренних органах.Сходную клиническую картину имеет инфекционный артрит. Обычно воспаление развивается при попадании инфекции в сустав через рану или после перенесенной болезни, например, ангины или пищевого отравления.
Если болезненность появляется регулярно, ее причиной может быть артроз или неинфекционный артрит. Эти патологии хрящевой ткани отличаются следующими характерными особенностями:
- появлением щелчков и хруста при движении пальцев и ходьбе;
- постоянным дискомфортом, переходящим в боль при усталости или длительной нагрузке;
- снижением подвижности;
- частыми отеками.
Болезни соединительной ткани можно контролировать, а на ранних стадиях даже полностью избавиться от них с помощью комплексной терапии. Однако при отсутствии адекватной помощи артроз и артрит приводят к сильной деформации стопы, постоянной боли и снижению подвижности.
Виды и причины возникновения
Выделяют две формы заболевания: идиопатическая (первичная) и вторичная. В первом случае проблема возникает без видимой причины и нередко является наследственной. Именно эта разновидность встречается у молодых.
Вторичная форма синдрома беспокойных ног возникает на фоне различных заболеваний и состояний. В список причин входит:
- травмы головного или спинного мозга (ушибы, сотрясения, сдавление и т.п.);
- авитаминоз, нехватка минералов: наиболее часто развитие заболевания провоцируется дефицитом витаминов В1, В9, В12, а также кальция и магния;
- беременность, особенно вторая ее половина (проблема связана с возросшей потребностью в микроэлементах);
- почечная недостаточность и нарушение баланса электролитов, возникающее на ее фоне;
- сахарный диабет;
- анемия (недостаток железа в крови);
- хронический или однократный сильный стресс;
- чрезмерные физические нагрузки;
- рассеянный склероз;
- ревматоидный артрит;
- нарушение работы щитовидной железы, сопровождающееся избытком или недостатком ее гормонов;
- злоупотребление алкоголем или наркотиками;
- болезни вен нижних конечностей: варикозное расширение, флебит, тромбофлебит;
- амилоидоз: тяжелое системное нарушение белкогвого обмена;
- хроническая обструктивная болезнь легких;
- болезнь Паркинсона;
- чрезмерное употребление кофеина.
- заболевания желудочно-кишечного тракта: целиакия, дисбактериоз, болезнь Крона;
- употребление некоторых препаратов (антидепрессантов, антигистаминных и т.п.).
Развитие патологии в детском возрасте часто возникает на фоне синдрома дефицита внимания и гиперактивности (СДВГ).
В каком случае необходимо немедленно обращаться к врачу?
Срочный визит к специалисту необходим, если боли:
- острые, интенсивные, сохраняются более трех дней, не проходят после отдыха;
- возникают после травмы;
- сопровождаются нарушением движений в позвоночнике;
- сопровождаются нарушением функции тазовых органов;
- распространяются на ягодицу, бедро, голень, стопу, сопровождаются онемением конечности;
- приступообразные, очень сильные, односторонние, сопровождаются нарушением мочеиспускания, повышением температуры тела;
- возникают в первом триместре беременности, интенсивные, схваткообразные, сопровождаются болью в животе.
Возможные причины боли в ступне при ходьбе
Вызвать болезненность в стопе могут множество факторов. Наиболее опасные из них – травмы, а также хронические заболевания, которые развиваются медленно, но без лечения приводят к потере чувствительности и невозможности нормально передвигаться.Причинами того, что у человека болит ступня и ему больно наступать на ногу, могут быть заболевания из следующих групп:
- ортопедические;
- неврологические;
- сосудистые.
К сожалению, при многих патологиях стопы со временем развиваются отклонения всех трех типов, что усложняет диагностику и лечение. Так, при суставных заболеваниях могут появиться осложнения, связанные с состоянием нервов и кровеносных сосудов: сдавливание нервных корешков, сужение сосудов, нарушение циркуляции крови и другие нарушения. Для выявления первопричины болезненных ощущений в таких случаях требуется комплексная диагностика.
- курение (вызывает ухудшение кровообращения);
- переохлаждение;
- частые травмы;
- перенесенные инфекции;
- ношение неудобной обуви;
- чрезмерные спортивные нагрузки;
- ожирение;
- обезвоживание.
Чаще всего болезненность бывает вызвана длительным ношением неправильно подобранной обуви. При этом на состояние ступни одинаково плохо влияют как кеды и балетки на плоской подошве, так и туфли на чрезмерно высоком каблуке. Обувь с плоской подошвой со временем деформирует стопу, нередко приводя к плоскостопию. Увлечение высокими каблуками чревато деформацией пальцев и свода стопы. Однако шансы исправить деформацию при своевременном обращении к врачу высоки: приобретенные нарушения на ранних стадиях успешно поддаются консервативному лечению с помощью лечебной физкультуры и массажа.
Обратите внимание: если причиной того, почему болят ступни ног и больно ходить, является травма, обращение к травматологу является обязательным, каким бы незначительным ни казалось повреждение. Запущенные травмы приводят к различным хроническим заболеваниям и постепенному разрушению костно-связочного аппарата
Как проходит операция продольно-поперечного плоскостопия в Геленк Клинике ?
Метод проведения операции продольно-поперечного плоскостопия зависит от исходной причины заболевания. Вслучае легкого воспаления сухожилия задней большеберцовой мышцы удаляют лишь воспаленную соединительную ткань, находящуюся вокруг него (синовэктомия). При необходимости, сухожилие задней большеберцовой мышцы может быть укорочено и повторно зашито.
На прогрессирующей стадии разрушения сухожилия либо при его разрыве, врачи используют аутогенный трансплантат. Главным условием успеха трансплантации является здоровое состояние задней большеберцовой мышцы (Musculus tibialis). Пересаживаемая ткань (трансплантат) забирается с области стопы. Близлежащее длинное сухожилие сгибателей пальцев ног (сухожилие длинного сгибателя пальцев или Musculus flexor digitorum longus) хорошо подходит для данной операции. Ограничение подвижности пациента по причине смещения сухожилия почти незаметно — немного уменьшиться может только подвижность пальцев стопы. Нередко, напряжение мышц при смещении сухожилия может быть связано с дополнительными вмешательствами, поддерживающими состояние костей.
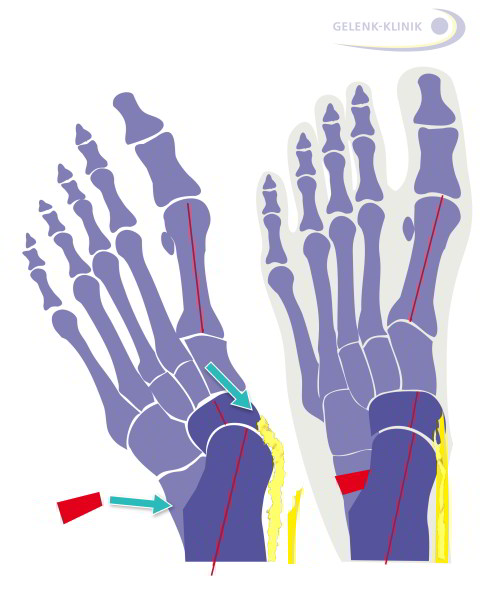
Изображение продольно-поперечного плолскостопия при ослабленном сухожилии задней большеберцовой мышцы (желтый цвет). Это сухожилие отвечает за нормальное состояние продольного свода стопы. Рис. справа: прооперированное продольно-поперечное плоскостопие. Подтянутое сухожилие задней большеберцовой мышцы и аутогенный костный трансплантат снова выпрямляют продольный свод стопы. joint-surgeon
Остеотомия пяточной кости
Если причной развития продольно-поперечного плолскостопия являются повреждения пяточной кости, хирурги Геленк Клиники в Германии проводят операцию по смещению (корригирующая остеотомия). Отклонение пяточной кости вовнутрь изменяет направление ахиллова сухожилия, что способствует полному выпрямлению стопы.
Дугая методика коррекции продольно-поперечного плолскостопия — это имплантация в пяточную кость специального костного клина, который удерживает желаемую коррекцию в правильном положении. Данная вставка зачастую берется из гребеня подвздошной кости (методика Хинтермана или операция Эванса).
Артродез (создание неподвижности) таранной кости
Если продолжительные неправильные нагрузки стали причиной болезненного артроза голеностопных суставов у пожилилых пациентов, и если эта боль связана с деформацией сухожилий, восстановить исходную здоровую функцию суставов поможет зачастую только такая методика как артродез. В некоторых случаях рекомендуется тройной артродез. Во время такой операции проводится обездвиживание всех суставных сочленения таранной кости: назад/вниз к пяточной кости, вперед к ладьевидной кости, а также соединение между пяточной и кубовидной костью.
Основные симптомы болезни Бехтерева
Анкилозирующий спондилит (АС), или болезнь Бехтерева (ББ), является типом воспалительного артрита, при котором поражаются позвоночник и крестцово-подвздошные суставы, вызывая сильную хроническую боль и дискомфорт. Участки, где связки и сухожилия прикрепляются к костям (так называемые энтезы), также часто вовлечены в этот процесс. Боль от энтезита может проявляться в таких местах как:
- пятка,
- нижняя часть стопы;
- локоть.
Симптомы обычно появляются в позднем подростковом или раннем взрослом возрасте, хотя они могут возникать даже раньше или намного позже. По мере прогрессирования заболевания формируется новая кость, что является частью попытки организма излечиться, что может привести к срастанию участков позвоночника и скованности.
Диагностика анкилозирующего спондилита: почему это сложно
Существует два основных фактора, которые усложняют диагностику АС.
- Первый фактор — это распространенность болей в спине. Согласно одной из оценок, до 90 процентов людей обращаются к врачу по поводу болей в пояснице в течение жизни. Поэтому когда молодой активный человек жалуется на боль в спине, его жалобам не уделяют достаточно внимания и не проводят дополнительных методов обследования.
- Второй фактор: между появлением симптомов и тестами, подтверждающими диагноз или даже предполагающими заболевание по рентгеновскому снимку, проходит достаточно много времени. Рентген крестцово-подвздошных суставов часто показывает изменения, называемые сакроилиит. Исследования показывают, что в среднем на 7–10 лет откладывается постановка диагноза с момента появления симптомов.
Кроме того, начальные симптомы могут быть нетипичными у некоторых людей, особенно у женщин , что может затруднить диагностику. Например, люди могут сообщать о других симптомах, кроме боли в пояснице, в качестве основной жалобы.
Кровь также может быть проверена на определенный генетический маркер под названием HLA-B27 , который связан с анкилозирующим спондилитом. Но не у каждого с таким геном есть или будет развиваться заболевание. Около 80 процентов детей, которые наследуют HLA-B27 от родителей с этим заболеванием, им не заболевают. И не у всех, кто имеет болезнь Бехтерева, есть HLA-B27.
Хотя течение и симптомы варьируются у разных людей, чаще всего при заболевании наблюдаются такие симптомы:
- Боль в нижней части спины или ягодицах.
- Боль, которая постепенно нарастает и длится более трех месяцев.
- Боль и скованность, которые обычно усиливаются утром или после периодов бездействия; и имеет тенденцию облегчаться с помощью упражнений.
- Усталость.
- На ранних стадиях АС может наблюдаться субфебрилитет, потеря аппетита и общий дискомфорт.
- Со временем жесткость и боль могут распространяться по позвоночнику в шею, а также в ребра, плечи, бедра и пятки.
- Некоторые позвонки в позвоночнике могут слиться воедино, делая его менее гибким.
- Воспаление глаз, которое вызывает боли в глазах, чувствительность к свету и ухудшение зрения.


