Дети и спорт
Содержание:
- Признаки и симптомы
- Карантин без паники
- Как проверить внутричерепное давление?
- Причины повышенного внутричерепного давления
- Симптоматика внутричерепной гипертензии
- Когда необходимо пить таблетки
- Классификация гидроцефалии
- Прогноз и профилактика
- Бронхит при беременности
- Осложнения после бронхита
- Причины внутричерепного давления — описание, факторы
- Какое давление считается высоким
- Мнение специалиста
- Показания и противопоказания к остеопатической терапии
- Лечение внутричерепного давления
- Осложнения
- Осложнения связанные с вакцинацией
Признаки и симптомы
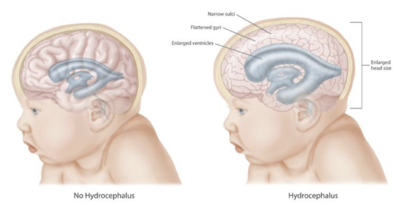
Иллюстрация, показывающая различные эффекты гидроцефалии на головной мозг и череп
Клиническая картина гидроцефалии зависит от хронической формы . Острая дилатация желудочковой системы чаще проявляется неспецифическими признаками и симптомами повышенного внутричерепного давления (ВЧД). Напротив, хроническая дилатация (особенно у пожилых людей) может иметь более коварное начало, проявляющееся, например, в триаде Хакима (триаде Адамса).
Симптомы повышенного ВЧД могут включать головные боли , рвоту , тошноту , отек диска зрительного нерва , сонливость или кому . При повышенных уровнях спинномозговой жидкости были случаи потери слуха из-за того, что спинномозговая жидкость оказывала давление на слуховые пути или нарушала передачу жидкости внутреннего уха. Повышенное ВЧД различной этиологии связано с нейросенсорной тугоухостью (СНСП). Сообщалось о транзиторном SNHL после потери спинномозговой жидкости при шунтирующих операциях. Потеря слуха — редкое, но хорошо известное последствие процедур, приводящих к потере спинномозговой жидкости. Повышенное ВЧД может привести к грыже некальной или миндалинной грыжи , что влечет за собой опасное для жизни сжатие ствола головного мозга .
Триада Хакима, состоящая из нестабильности походки , недержания мочи и слабоумия, является относительно типичным проявлением отдельной гидроцефалии нормального давления. Также могут возникать очаговые неврологические нарушения , такие как паралич отводящего нерва и паралич вертикального взора ( синдром Парино из-за сжатия пластинки четверохолмия , где расположены нейронные центры, координирующие сопряженное вертикальное движение глаз ). Симптомы зависят от причины закупорки, возраста человека и степени повреждения мозговой ткани отеком.
У младенцев с гидроцефалией ЦСЖ накапливается в центральной нервной системе (ЦНС), в результате чего родничок (мягкое пятно) выпирает, а голова становится больше, чем ожидалось. Ранние симптомы также могут включать:
- Глаза, которые смотрят вниз
- Раздражительность
- Судороги
- Разделенные швы
- Сонливость
- Рвота
Симптомы, которые могут возникнуть у детей старшего возраста, могут включать:
- Короткий, пронзительный, пронзительный крик
- Изменения личности, памяти или способности рассуждать или думать
- Изменения внешнего вида и расстояния между глазами (черепно-лицевая диспропорция)
- Скрещенные глаза или неконтролируемые движения глаз
- Проблемы с кормлением
- Чрезмерная сонливость
- Головные боли
- Раздражительность, плохой контроль над темпераментом
- Потеря контроля над мочевым пузырем ( недержание мочи )
- Потеря координации и проблемы с ходьбой
- Мышечная спастичность ( спазм )
- Медленный рост (дети 0–5 лет)
- Отложенные вехи
- Неспособность процветать
- Медленное или ограниченное движение
- Рвота
Поскольку гидроцефалия может повредить мозг, это может отрицательно сказаться на мышлении и поведении. Нарушения обучаемости , включая кратковременную потерю памяти , распространены среди людей с гидроцефалией, которые, как правило, имеют более высокие баллы по вербальному IQ, чем по IQ производительности, который, как считается, отражает распределение нервных повреждений в головном мозге. Гидроцефалия, присутствующая с рождения, может вызвать долгосрочные осложнения с речью и языком. У детей могут быть такие проблемы, как нарушение невербального обучения, трудности с пониманием сложных и абстрактных концепций, трудности с извлечением сохраненной информации и пространственные / перцепционные расстройства. Известно, что дети с гидроцефалией часто испытывают трудности с пониманием концепций в разговоре и склонны использовать слова, которые они знают или слышали. Однако степень тяжести гидроцефалии может значительно различаться у разных людей, и некоторые из них обладают средним или выше среднего интеллекта. У кого-то с гидроцефалией могут быть проблемы с координацией и зрением или неуклюжесть. Они могут достичь половой зрелости раньше, чем средний ребенок (это называется преждевременным половым созреванием ). Примерно у каждого четвертого развивается эпилепсия .
Карантин без паники
Российские медики предупреждают также о том, что стресс и состояние паники, вызванные нагнетанием обстановки вокруг пандемии коронавируса, сами по себе могут усугубить уже имеющиеся заболевания сердечно-сосудистой системы. Возможность развития инфарктов и инсультов из-за страха перед новой инфекцией стоит воспринимать всерьез, уверен заместитель заведующего лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ Станислав Отставнов.
— Необходимо сохранять здравый смысл, — подчеркнул ученый. — Нужно помнить, что коронавирус наиболее опасен для лиц с ослабленным состоянием здоровья и с сердечно-сосудистыми проблемами. Дополнительный стресс, связанный с нагнетанием обстановки, отнюдь не содействует здоровью и благополучию для всех и в любом возрасте. Хочется напомнить, что среди причин смерти ключевыми являются ишемическая болезнь сердца и цереброваскулярные заболевания (инсульт и другие), а вовсе не COVID-19 сам по себе.
Н3
 Фото: ИЗВЕСТИЯ/Павел Бедняков
Фото: ИЗВЕСТИЯ/Павел Бедняков
Опасность обострения сердечно-сосудистых патологий на фоне стресса из-за пандемии существует, рассказала психолог медицинского центра Дальневосточного федерального университета (ДВФУ) Елена Гаранина. Играют свою роль и карантинные меры. Как и любое изменение образа жизни, вынужденная изоляция может негативно сказаться на психологии человека.
— При выраженной эмоциональной лабильности (нестабильность. — «Известия») длительный стресс, к которому относится и вынужденная изоляция, может вызвать или усилить выраженность уже существующих психогенных заболеваний. К таким в первую очередь относятся сердечно-сосудистые патологии, — отметила психолог.
Однако, как подчеркивают специалисты, в настоящее время достоверных научных данных о непосредственном влиянии коронавируса на рост сердечно-сосудистых заболеваний нет. Для этого нужны более длительные исследования, рассчитанные на перспективу.
Н4
 Фото: ИЗВЕСТИЯ/Сергей Коньков
Фото: ИЗВЕСТИЯ/Сергей Коньков
Что касается тревожности и стресса, то медики считают, что улучшить психологическую адаптацию населения можно через акцент на временный характер происходящих перемен, которые способствуют сохранению здоровья всего населения. Следует рассматривать происходящее как возможность передышки от постоянной необходимости что-то делать и как способ провести время с родными и близкими.
Стоит соблюдать карантинные меры, предписанные властями: обеспечить условия для самоизоляции пожилых людей старше 65 лет, а также страдающих хроническими болезнями, в том числе гипертонией. Как подчеркивают ученые, необходимо временно ограничить общение внуков с бабушками и дедушками, так как дети могут быть бессимптомными носителями патогена.
Как проверить внутричерепное давление?
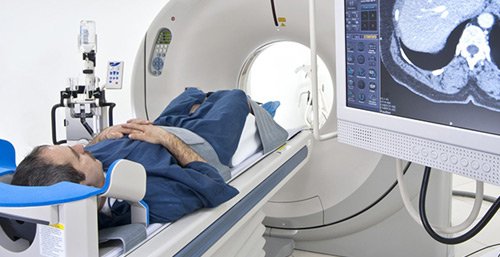
Итак, если Вы заподозри у себя проблемы с внутричерепным давлением – что делать? Вам, прежде всего, необходимо обратиться за помощью к невропатологу и взять направления на обследования. На сегодняшний день существует несколько способов измерить ВЧД, и наиболее точным из них является проведение пункции. При таком методе врач вводит в спинной канал иглу, подключенную к манометру, который показывает уровень давления. Пункцию осуществляют в условиях стационара, после тщательной подготовки пациента.
Определить приблизительно давление можно при помощи магнитно-резонансной томографии, однако, из-за высокой стоимости услуг такая процедура проводится редко. Чаще всего ВЧД определяют при помощи электроэнцефалографии, при которой оценивается биоэлектрическая мозговая активность. Изменение показателей активности может свидетельствовать о нарушении внутричерепного давления.
Также проверить ВЧД поможет осмотр у врача-офтальмолога, который делает тщательный анализ глазного дна. Если при таком осмотре был обнаружен отек зрительного нерва, то это может косвенно свидетельствовать об увеличении давления. В таком случае врач назначает дополнительные процедуры, которые помогут диагностировать ВЧД.
Причины повышенного внутричерепного давления
Одними из главных причин повышения ВЧД являются:
- врожденные патологии;
- различного рода воспаления: менингит, энцефалит, гидроцефалия;
- нарушение обменных процессов, при которых снижается количество всасываемой жидкости;
- большое количество лишней жидкости в организме, из-за чего количество ликвора увеличивается;
- инфекционные заболевания: бронхиты, отиты, гастроэнтериты, малярия;
- гипоксия мозга в результате разнообразных травм;
- сильная интоксикация всего организма;
- избыток витамина А;
- лишний вес.
Кроме этого, распространенной причиной повышения давления является прием некоторых гормональных препаратов, таки как, к примеру, тироксин.
Симптоматика внутричерепной гипертензии
Клинически внутричерепная гипертензия проявляется в форме головной боли, вынужденной позы головы, рвоты и тошноты. В случае продолжительного течения патологии к указанным симптомам присоединяются зрительные расстройства. Специфика проявления симптомов внутричерепной гипертензии зависит от локализации вызвавшей ее патологии и скорости ее прогрессирования.
У новорожденных, детей возрастом до двух лет патология проявляется аномальной раздражительностью и беспокойностью, плохим держанием головы, очень медленным набором массы тела, косоглазием, симптомов Грефе (проблемой со смыканием верхнего века) и пр.
При существенном увеличении давления в черепном пространстве у пациентов могут наблюдаться судорожные припадки и нарушения сознания, а также висцерально-вегетативные нарушения. Синдромы дислокации могут привести к нарушениям дыхания, брадикардии, отсутствию или снижению реакции зрачков, увеличению системного АД.
Когда необходимо пить таблетки
Чтобы защитить головной мозг от травм и ударов, он окружен спинномозговой жидкостью (ликвором), размещенной в области желудочков. Внутричерепное давление – это скопление чрезмерного количества ликвора в черепной коробке, по причине которого создается дополнительное давление на тело мозга. Такое состояние чревато развитием осложнений и требует немедленного начала гипотензивной терапии.
Нарушение циркуляции спинномозговой жидкости приводит к развитию следующей симптоматики, при возникновении которой следует начинать прием препаратов для снижения внутричерепного давления:
- резкие головные боли, сопровождаемые тошнотой и рвотным рефлексом;
- расплывчатая картинка в глазах, нарушения зрения;
- обмороки;
- проявления вегетососудистой дистонии (головокружение, слабость, потливость, возбуждение);
- потеря работоспособности;
- темные круги под глазами.
Параллельно у человека могут отмечаться боли в области желудка и сердца. Такое состояние нельзя игнорировать, необходимо обратиться к лечащему врачу для назначения препаратов, стабилизирующих внутричерепное давление.
Классификация гидроцефалии
Этиологическая классификация
В зависимости от причин возникновения гидроцефалию разделяют на врожденную (следствие пороков развития или внутриутробного поражения нервной системы) и приобретенную (в результате черепно-мозговой травмы, воспалительных процессов, опухолей, цереброваскулярной патологии и т. д.)
Особое внимание уделяют этиологическим факторам возникновения гидроцефалии у детей, которые отличаются от таковых у взрослых. К ним относятся:
- врожденная патология без менингомиелоцеле
- врожденная патология в сочетании с менингомиелоцеле
- перинатальные внутричерепные геморрагии
- опухоли головного мозга
- воспалительные процессы
- черепно-мозговая травма
- цереброваскулярная патология.
Врожденная патология,
приводящая к гидроцефалии:
- мальформация Арнольда-Киари 1 вследствие затруднения опока ликвора из IV желудочка;
- мальформация Арнольда-Киари 2 в сочетании с менингомиелоцеле или без нее;
- первичный стеноз водопровода мозга (возникает внутриутробно, но клинически реализуется чаще у взрослых);
- вторичный стеноз водопровода мозга вследствие глиоза как результат внутриутробной инфекции или геморрагии герминального матрикса;
- мальформация Денди-Уокера (атрезия отверстия Люшка или Можанди);
- редкие генетические наследственные аномалии, связанные с Х-хромосомой.
Приобретенная патология, вызывающая гидроцефалию:
- инфекционная (наиболее часто встречающаяся причина сообщающейся гидроцефалии);
- постгеморрагическая (вторая по частоте причина сообщающейся гидроцефалии):
- после субарахноидальной геморрагии
- после внутрижелудочковой геморрагии (у 20-50 % таких больных развивается прогрессирующая гидроцефалия);
- вторичная при объемных внутричерепных процессах:
- неопухолевая (артериовенозные мальформации,
кисты) - опухолевая (в результате обструкции ликвороносных путей — опухоли мозжечка, четверохолмной цистерны. III или бокового желудочка;
- в результате гиперпродукции ликвора — плексус-папилломы, плексус-карциномы, менингиомы плексуса
- в сочетании с опухолями спинного мозга
- послеоперационная (около 20 % детей после удаления опухолей задней черепной ямы требуются шунтирующие операции).
Морфологическая классификация
Различают гидроцефалию открытую (сообщающуюся), закрытую (окклюзионную) и ex vacuo.
Открытая гидроцефалия предполагает свободное сообщение ликвороносных пространств: ее развитие связано с нарушением соотношения процессов продукции и резорбции ликвора. Выделяют гиперпродукционную, арезорбтивную и смешанную формы, при которых процессы продукции преобладают над процессами резорбции.
Закрытая гидроцефалия возникает в результате разобщения ликвороносных путей на различных уровнях. При окклюзии на уровне межжелудочкового отверстия образуется расширение одного бокового желудочка мозга, на уровне III желудочка — обоих боковых желудочков, на уровне водопровода мозга и IV желудочка — боковых и III желудочка (тривентрикулярная форма), на уровне большой затылочной цистерны — расширение всей желудочковой системы мозга.
Гидроцефалия ex vacua — это следствие уменьшения объема мозговой паренхимы в результате атрофии, при старении организма (как физиологическая норма) или при патологических состояниях центральной нервной системы, сопровождающихся атрофичекими изменениями (например, болезнь Крейтцфельдта-Якоба, болезнь Альцгеймера). Гидроцефалия ex vacua является не истинной гидроцефалией, обусловленной нарушением ликвородинамики, а следствием заполнения ликвором «свободных» внутричерепных пространств.
Морфологически гидроцефалию разделяют также в соответствии с расположением расширенных ликворных пространств по отношению к мозговой ткани:
на внутреннюю (внутрижелудочковую), наружную (субарахноидальную) и смешанную.
Функциональная классификация
В зависимости от уровня ликворного давления различают гипертензивную и нормотензивную гидроцефалию. В функциональном и клиническом аспектах выделяют гидроцефалию прогрессирующую (нарастающую), стабилизировавшуюся (не претерпевающую изменений с течением времени) и регрессирующую (уменьшающуюся). Прогрессирующая гидроцефалия в клиническом плане является декомпенсированной или субкомпенсированной: именно она выступает объектом консервативного или хирургического лечения. Стабилизировавшаяся и регрессирующая гидроцефалия всегда является компенсированной и обычно не требует лечения.
Прогноз и профилактика
Прогноз ликворной гипертензии зависит от скорости повышения внутричерепного давления, своевременного и адекватного лечения, а также от индивидуальных компенсаторных особенностей головного мозга. При развитии дислокационного синдрома прогноз неблагоприятный, высокая вероятность летального исхода.
В отношении идиопатической внутричерепной гипертензии при регулярном проведении курсов понижения ВЧД прогноз благоприятный, в некоторых случаях наблюдается спонтанная ремиссия.
Зарубежные исследования показывают, что умеренное снижение веса (на 5-10%) может быть достаточной мерой для уменьшения признаков и симптомов внутричерепной гипертензии. Если изменения образа жизни не приводят к снижению веса и уменьшению ВЧД, то пациентам с ИМТ более 40 может быть рекомендована операция по снижению веса.
Меры профилактики включает своевременное посещение врача при появлении головной боли, чувства давления на глаза, ухудшении зрения, нормализация сна, отдыха, исключение стрессов и вредных привычек, ведение здорового образа жизни.
- Idiopathic Intracranial Hypertension. — National Eye Institute, USA, 2014.
- Dr. Michael Wall. Idiopathic Intracranial Hypertension Treatment Trial (IIHTT). — University of Iowa Hospitals and Clinics, 2009-2018.
Бронхит при беременности
Бронхит довольно часто развивается в период беременности и требует своевременного лечения, так как может стать серьезной угрозой для мамы и плода. Симптомы заболевания у беременных идентичны общим, а вот препараты для его лечения отличаются. Для терапии бронхита у будущих мам нельзя использовать препараты типа тетрациклина, стрептомицина и левомицетина
Эуфиллин применяется, но с большой осторожностью. Антибиотик, разрешенный для лечения бронхита в период беременности, — Вильпрафен
Бронхит у женщин в положении стараются лечить при помощи ингаляций. В лечении любого заболевания у беременных есть свои сложности, ведь в течение первых трех месяцев следует избегать приема лекарств. Антибиотики при бронхите редко назначаются будущим мамам. В случае такой необходимости применяют антибактериальные средства пенициллинового ряда, так как они наиболее безопасны для плода. Во втором триместре можно использовать цефалоспорины.
Профилактика бронхита
К профилактическим мерам бронхита относят:
- Укрепление иммунитета в осенние и зимние периоды. Для этого подойдут препараты Бронхомунал, Рибомунил и поливитамины.
- Вакцинация ПНЕВМО 23 и от гриппа, которую рекомендовано проводить тем, кто оказался в зоне риска заражения бронхитом. Это актуально при наличии заболеваний хронической формы, при планировании беременности, при работе с людьми и при частом приеме противосвертывающих средств.
- Соблюдение правил гигиены, в частности мытье рук и применение одноразовых платков для носа, является профилактической мерой не только бронхита, но и многих других инфекционных заболеваний.
Осложнения после бронхита

При отсутствии своевременного лечения бронхита растет риск развития осложнений. В большинстве случаев осложнениям подвержены дети, пожилые и люди с ослабленным иммунитетом. Наиболее распространены следующие осложнения заболевания:
- Перерастание заболевания в хроническую форму. Хронический бронхит развивается на почве неграмотного или несвоевременного лечения заболевания, а также при частом воздействии негативных факторов.
- Воспаление легких.
- Бронхоэкстазы — расширения бронхов необратимого характера.
- Недостаточность дыхательной деятельности и дефицит кислорода.
- Недостаточность работы сердечной системы. Это осложнение связано с тем, что недостаток кислорода мешает полноценной работе сердца. Вследствие сердечного переутомления ухудшается работа внутренних органов и нарушается рН-баланс.
- Бронхиальная астма выступает в качестве осложнения аллергического типа бронхита.
- Бронхообструкция с характерным нарушением дыхания и затрудненным выдохом. Симптомом является свист при выдыхании.
- Эмфизема легких является последствием обструктивного бронхита хронической формы. Наблюдаются нарушения газообмена в легких и их эластичности, разрастание соединительной ткани, а также сужение бронхов и появление одышки при физических нагрузках.
- Диффузный пневмосклероз проявляется искажением и сморщиванием легочной ткани. При этой патологии легкие уменьшаются в размере и, соответственно, нарушается снабжение организма кислородом в достаточном количестве.
- Редки случаи осложнения в виде легочного сердца. Поражение структур легкого провоцирует рост артериального давления, нарушение газового обмена и гипертрофию правого желудочка.
Таким образом, важно не запускать бронхит и вовремя обращаться за квалифицированной медицинской помощью
Причины внутричерепного давления — описание, факторы
Главная этиология — нарушение оттока жидкости в мозг. Состояние ухудшается, если в мозг
- прибыла кровь из вен в большем объеме;
- попало много спинномозговой субстанции.
Внутричерепное сдавливание существует в виде:
1. Гипертензии, когда давление повышается до 20 или 25 мм ртутного столба и в стенках черепа в мозг проникает жидкость:
- спинномозговая;
- тканевая вследствие опухолей головного мозга;
- кровь при застое в венах;
- инородная в период опухолей мозга.
Причинами, вызывающими повышенное внутричерепное давление пациента, являются: ситуации черепной травмы (ЧМТ), опухоли, излияние крови внутри черепа, менингоэнцефалит (поражается мозг), гидроцефалия («водянка» из-за ликвора), лишний вес, излишняя жидкость, а также иные факторы, когда ликвор нарастает.
Повышенная степень давления на мозг (свыше 40 мм ртутного столба) угрожает жизни человека.
При увеличении давления на мозг у взрослых требуется пройти обследование и исключить злокачественную опухоль.
2. Внутричерепной гипотензии, когда давление на мозг, наоборот, снижено.
В указанном случае предпосылками являются:
- состояние разрушения костей черепа, пленчатых оболочек, которые вызываются травмами, сочетаются с излитием ликвора;
- прием обезвоживающих мочегонных лекарственных препаратов в большем объеме, чем это необходимо;
- потеря цереброспинальной жидкости из-за поясничной пункции или наружного дренажа боковых желудочков головного мозга.



Какое давление считается высоким
Восприятие повышенного артериального давления у разных людей может отличаться. Например, у одних пациентов дискомфорт возникает уже при 130/85 мм. рт. ст., в то время как у других даже давление 145/95 не вызывает изменений самочувствия. В медицине существует диагноз «артериальная гипертония», который предполагает повышение систолического давления от 140 мм. рт. ст. и и/или 90 мм. рт. ст. и выше — диастолического. Значения два, потому что сердце у человека то сокращается (тогда давление крови становится выше), то расслабляется (давление становится ниже). Сокращение мышц сердца и выброс крови называют систолой (отсюда «систолическое» давление), а расслабление и наполнение полости сердца кровью — диастолой (рис. 1).
Важно понимать, что критерии артериальной гипертензии во многом носят условный характер. Более того, даже нормальное давление имеет несколько градаций (табл.1)
| Категории АД | Систолическое АД | Диастолическое АД |
|---|---|---|
| Оптимальное | ниже 120 | ниже 80 |
| Нормальное | 120-129 | 80-84 |
| Высокое нормальное | 130-139 | 85-89 |
| Артериальная гипертензия 1 степени | 140-159 | 90-99 |
| Артериальная гипертензия 2 степени | 160-179 | 100-109 |
| Артериальная гипертензия 3 степени | 180 и выше | 110 и выше |
| Изолированная систолическая артериальная гипертензия | 140 и выше | ниже 90 |
Как измерить давление
Измерить давление можно дома самостоятельно с помощью специального прибора — тонометра. Высокое давление может представлять опасность для здоровья, поэтому тонометр должен быть в каждой домашней аптечке. Тонометры бывают двух видов:
- Механические. Старая добрая классика. Менее удобны в использовании, но дают более точный результат.
- Электронные (автоматические и полуавтоматические — рис. 2). Работают от батареек. Главное преимущество — не нужно самостоятельно прослушивать сердечные удары (что иногда сделать довольно трудно из-за слабого наполнения пульса). Но есть у таких приборов и большой минус — результаты измерений не всегда точны. При повторном измерении цифры могут немного отличаться.
Как пользоваться механическим тонометром
Для того, чтобы измерить давление механическим тонометром (видео 1), нужно:
- сесть в удобном положении и расслабиться, рука при этом должна быть согнута в локтевом суставе и лежать на ровной поверхности,
- плечевую часть руки освободить от одежды и закрепить на ней манжету (ее нижний край должен быть выше локтевого сгиба на 3-4 см),
- установить стетоскоп (фонендоскоп) на внутренней части сгиба локтевого сустава в том месте, где лучше всего прощупывается пульс,
- при помощи ручного насоса начать закачивать воздух в манжету,
- стрелку манометра довести до значений, превышающих предполагаемое давление на 30-40 мм. рт. ст. (например, если нормальное давление пациента 135/90, то на цифре 170 можно остановиться),
- медленно выпускать воздух из манжеты, ожидая появления тонов — это звуки сердцебиения; их появление обозначает границу систолического давления, а исчезновение — диастолического. Проще говоря, если тоны появились на цифре 150 и пропали на цифре 100, то результат — 150/100).
Видео 1. Как правильно измерять давление механическим тонометром.
При отсутствии стетоскопа верхнее (систолическое) давление можно измерить, следя за поведением стрелки. Нужно заметить показание, когда она начнет дергаться. Однако такой метод не очень достоверный, так как часто стрелка начинает подрагивать до первый сильных слышимых ударах пульса.
Если перед измерением давления хочется посетить туалет, то лучше себе в этом не отказывать, поскольку переполненный мочевой пузырь способствует повышению давления примерно на 10 пунктов
Также важно не проводить измерение сразу после интенсивной физической нагрузки или сразу после сна. Если давление слишком высокое или слишком низкое, результат стоит перепроверить 3 раза с промежутком 5-10 минут
После этого вычислите средние значения — это ваш результат. Утреннее давление нужно измерять до и после завтрака, также считая усредненный показатель.
Мнение специалиста
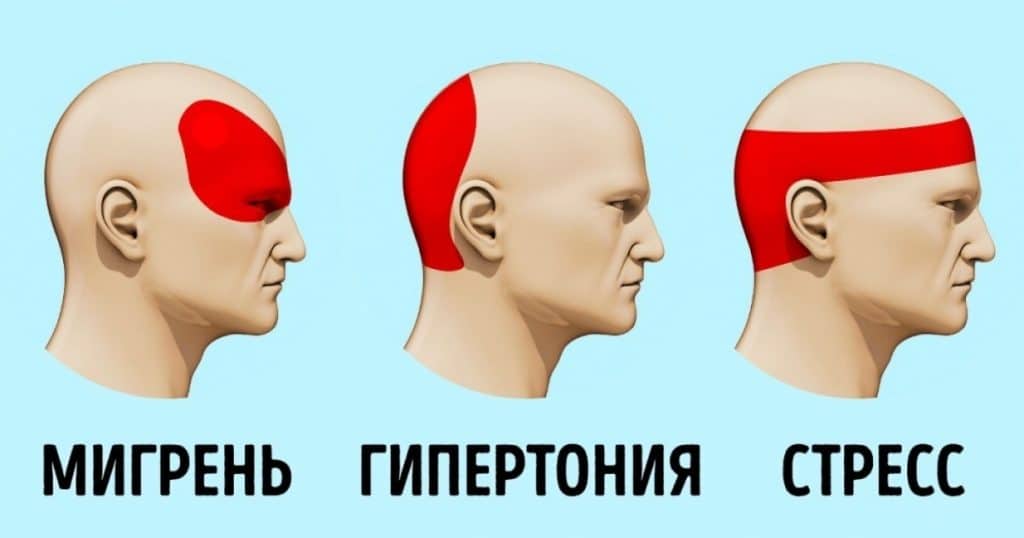
Александр Юрьевич Шишонин отмечает: для того чтобы облегчить головную боль при гипертонии, в первую очередь необходимо откорректировать давление. Лучше всего это сделать немедикаментозным путем.
Информация о том, как снизить давление, представлена на сайте «Клуба бывших гипертоников». Те, кто еще не стал членом клуба, могут это сделать совершенно бесплатно. На сайте представлено много полезной и интересной информации из области кардиологии и ортопедии.
Шишонин также обращает внимание на то, что головная боль возникает лишь у 50 % гипертоников. У второй половины повышенное давление не сопровождается головными болями
Почему возникает цефалгия? Ответ прост. Дело в том, что при высоком давлении приток крови к голове усиливается, а отток, в свою очередь, ослабляется. Это, скорее всего, связано с защемлением вен, по которым кровь оттекает от головного мозга.
Важно. Если у человека наблюдается повышенное внутричерепное давление, то никакие обезболивающие таблетки ему не помогут.. Если у гипертоника тонометр, к примеру, показывает 180/100 мм
рт. ст., то нужно иметь ввиду, что внутричерепное давление при этом может быть в 1,5-2 раза выше, чем артериальное давление. Это связано с нарушенным оттоком венозной крови от головы.
Если у гипертоника тонометр, к примеру, показывает 180/100 мм. рт. ст., то нужно иметь ввиду, что внутричерепное давление при этом может быть в 1,5-2 раза выше, чем артериальное давление. Это связано с нарушенным оттоком венозной крови от головы.
Примечание. Стоит отметить, что головная боль при артериальной гипертензии – это не единственный признак болезни. При ее течении наблюдаются и другие симптомы недомогания. Выявив признаки гипертонической болезни, оттягивать визит к врачу не стоит. Только опытный специалист сможет выяснить истинную причину их появления.
Что нужно делать, если головная боль возникает на фоне гипертонии?
Доктор Шишонин рекомендует гипертоникам при возникновении цефалгии прикладывать холодный компресс на затылок. Кроме того, затылочно-шейную область можно протирать кусочками льда в течение 1,5-2 мин. Затем место обработки необходимо насухо вытереть полотенцем.
Вышеописанные процедуры приводят к рефлекторному расширению кровеносных сосудов и оттоку крови от головного мозга. Таким образом, внутричерепное давление приходит в норму.
Примечание
Очень важно не переборщить с использованием льда, так как при кратковременном воздействии на ткани холод (лед) расширяет кровеносные сосуды. Но если лед применять более 5 минут, это приведет к сужению сосудов
Этого допускать нельзя, так как состояние больного только ухудшится.
Может ли болеть голова при употреблении гипотензивных таблеток?
Специалисты «Клиники доктора Шишонина» – яростные противники применения таблеток при гипертонической болезни. Главврач лечебного учреждения отмечает, что если пациент при употреблении гипотензивных средств кое-как справляется с давлением и при этом у него еще болит голова, то это прямое подтверждение того, что у него есть проблемы с венозным оттоком крови.
Для нормализации артериального, внутричерепного давления, а также улучшения венозного оттока можно использовать холодные компрессы на затылочную область и выполнять несложный комплекс упражнений для шеи, разработанный доктором Шишониным.
Совет. Если вы пьете таблетки от давления, и оно при этом нормализовалось, но голова продолжает болеть – значит, они вам не помогают. Бросайте этот метод лечения и ищите себе другого, более квалифицированного доктора.
Показания и противопоказания к остеопатической терапии
Вот лишь небольшой перечень недугов организма, при которых показан прием специалиста:
- различные травмы;
- болезни опорно–двигательной системы;
- нарушение функции деторождения;
- боль различной этиологии;
- боли во внутренних органах;
- состояния нервной системы;
- искривления осанки;
- внутричерепное нарушение состояния сосудов;
- повышение внутричерепной гипертензии;
- планирование беременности.
Противопоказания для манипуляций:
- инсульты, инфаркты;
- кровотечения в мозг;
- сердечная, почечная, печеночная, дыхательная недостаточность во время декомпенсации;
- инфекции в острой стадии;
- открытая форма туберкулеза;
- невылеченные гематомы;
- психические заболевания;
- болезни крови;
- онкология, опухоли.
Доктор сразу же не сможет излечить повышение давления и боль у взрослых и маленьких, но после острого периода заболевания, на этапе реабилитации он поможет быстрее оздоровиться
В нашем Центре с пристальным вниманием и заботой относятся к каждому посетителю. Индивидуальный подход и атмосфера доверия между врачом и больным — доказательство успешного исцеления
Лечение внутричерепного давления
Для снижения внутричерепного давления используют консервативные и хирургические методы. Операция проводится, если причиной нарушения стала опухоль, киста, врожденная аномалия строения мозга. Удаление новообразования устраняет компрессию и нормализует давление. Для устранения гидроцефалии применяется методика церебрального шунтирования.
Операция может выполняться планово и неотложно. Неотложное вмешательство проводится при тяжелых формах заболевания, когда оно может привести к дислокационному синдрому. Это опасное осложнение, при котором из-за компрессии происходит смещение церебральных структур. Миндалины мозжечка вклиниваются в большое затылочное отверстие, происходит сдавливание мозгового ствола. Он включает важные нервные центры, отвечающие за дыхательную функцию, работу сердца. Повреждение этих участков создает угрозу для жизни.
Осложнения
Хроническая внутричерепная гипертензия приводит к атрофии мозгового вещества, что сказывается на нейрорегуляции внутренних органов, умственных способностях (ухудшение памяти, снижение способности к концентрации внимания, ослаблении интеллекта). Кроме того, постоянное повышенное интракраниальное давление негативно влияет на зрение (ухудшение вплоть до слепоты) вследствие атрофии зрительного нерва.
Самым серьезным осложнением патологии при остром повышении интракраниального давления считается развитие дислокационного синдрома (вклинение ствола мозга в затылочное отверстие), что ведет к остановке дыхания и нарушению кровообращения и заканчивается летальным исходом.
Осложнения связанные с вакцинацией
| Клиническая форма осложнений | Вакцины | Сроки |
| Анафилактический шок | Все кроме БЦЖ и ОПВ | Сразу и до 12 часов |
| Тяжёлые генерализованные аллергические реакции (отёк Квинке, с-м Лайелла, с-м Джонсона) | Все кроме БЦЖ и ОПВ | До 5 дней |
| Синдром сывороточной болезни | Все кроме БЦЖ и ОПВ | До 15 дней |
| Энцефалит | АКДС, АДС | До 3 дней |
| Коревая вакцина | С 5 по 15 день | |
|
|
|
|
Резидуальные судорожные состояния, афебрильные судороги, повторившиеся в течении 12 месяцев после прививки |
|
|
|
ОПВ |
|
| Тромбоцитопеническая пурпура | Коревая и краснушная вакцины | С 10 по 25 день |
| Артралгия, артрит | Краснушная вакцина | С 5 по 40 день |
| Генерализованная инфекция вызванная вакцинным штаммом | БЦЖ, БЦЖ-М | После 6 недель |
| Остеит (остит, остеомиелит) вызванный вакциной | БЦЖ, БЦЖ-М | После 6 недель |
| Лимфаденит, келоидный рубец | БЦЖ, БЦЖ-М | После 6 недель |


