Менструальный цикл и зачатие
Содержание:
- Влияние беременности на функцию печени
- Факторы, повреждающие плод (тератогенные факторы)
- Диагностика мононуклеоза
- Таблица: норма ХГЧ по неделям при беременности
- Как измерить базальную температуру для определения овуляции?
- До ЭКО: качественное обследование
- Вероятность зачатия: когда лучше всего забеременеть
- Почему тянет низ живота?
- Беременность: первая неделя
- Почему беременность после ЭКО требует повышенного внимания?
- Определение базальной температуры
- Подготовка к анализу на гормоны
- Признаки беременности на ранних сроках
Влияние беременности на функцию печени
Печень во время беременности находится в состоянии высокого функционального напряжения. Однако у здоровых женщин при физиологическом течении беременности функционирование печени не нарушается.
Отмечается:
- незначительное увеличение печени в размерах при отсутствии выраженных гистологических изменений;
- отмечается уменьшение антитоксической функции печени;
- уровень белка в сыворотке крови снижается, к родам может достигать 60 г\л;
- результатом изменений в составе белков сыворотки является увеличение СОЭ;
- изменяется свертываемость крови и фибринолиз. Эти изменения способствуют повышению свертывающей способности крови.
Факторы, повреждающие плод (тератогенные факторы)
Со стороны окружающей среды:
- РАДИОАКТИВНОЕ ИЗЛУЧЕНИЕ. При воздействии радиации в предимплантационный период, когда зародыш состоит всего из нескольких клеток, как правило, происходит его гибель и самопроизвольный выкидыш. Пороки развития эмбриона на этом этапе крайне редки.
Пороки развития, согласно заявлению Международной комиссии по радиологической защите, могут возникать при дозе выше 100 мГр и наиболее часто проявляются нарушениями развития центральной нервной системы.
В период беременности лучевая терапия с учетом минимального риска для здоровья плода возможна при облучении опухолей, локализованных выше диафрагмы: опухолей головного мозга, головы, шеи, молочной железы, лимфомы Ходжкина. Лучевая терапия при раке шейки матки не совместима с жизнеспособностью плода. - ЭЛЕКТРОМАГНИТНОЕ ИЗЛУЧЕНИЕ: нахождение возле работающих электроприборов (системного блока компьютера, электроннолучевой трубки монитора, СВЧ-печи, радиотелефона), проживание и/или работа в зоне отчуждения ЛЭП и т.д.
- ХИМИЧЕСКИЕ АГЕНТЫ: бензол, анилиновые красители, фосфорорганические удобрения, химиотерапия в период беременности и т.д.
Со стороны женщины:
- Генетические и хромосомные АНОМАЛИИ.
- ИНТОКСИКАЦИИ: употребление в период зачатия и вынашивания беременности спиртных напитков, наркотических средств (наркотиков), некачественных продуктов питания и т.д.
- ЭНДОКРИННЫЕ заболевания.
- ИНФЕКЦИОННЫЕ заболевания: краснуха, токсоплазмоз, сифилис, герпетическая инфекция, грипп и т.д.
- СОМАТИЧЕСКИЕ заболевания (заболевания внутренних органов), вызывающие гипоксию (недостаточность поступления кислорода): хроническая сердечная недостаточность, ожирение, бронхиальная астма и т.д.
- Повышенная лекарственная нагрузка на организм беременной женщины, в том числе ПРИЕМ ЛЕКАРСТВенных средств, запрещенных к применению до 12 недель беременности. Согласно данным исследования за период 1976-2008 гг. количество медикаментов, применяемых во время беременности, увеличилось с 2,5 до 4,2 за последние 30 лет. При этом использование лекарственных средств в первом триместре беременности (до 12 недель) возросло на 63%.
- Избыточное поступление витаминов в виде фармацевтических средств (фармпрепаратов). ГИПЕРВИТАМИНОЗ не менее вреден, чем гиповитаминоз (витаминная недостаточность). «Лишь в чувстве меры истинное благо…»
Тератогенное (повреждающее плод) действие витаминов
| A | 1 млн. МЕ | аномалии головного мозга, гидроцефалия (водянка головного мозга), аборт (выкидыш), бесплодие |
| E | 1г | аномалии головного мозга, глаз, скелета, гипофункция щитовидной железы |
| D | 50 000 МЕ | отек головного мозга, деформация черепа, гиперфункция надпочечников |
| K | 1,5 г | гипотромбинемия (пониженная свертываемость крови) |
| С | 3г | аборт, мертворождение |
| В2 | 1г | синдактилия (сращение пальцев), укорочение конечностей, гидронефроз (водянка почки) |
| РР (В3) | 2,5г | фрагментация хромосом |
| B5 | 50г | аномалии развития головного и спинного мозга |
| В6 | 10г | мертворождение |
| Вс | 0,3г | мозговые грыжи, анофтальмия (отсутствие глаз) |
В Курортной клинике женского здоровья можно провести скрининг при беременности и ультразвуковое исследование плода (УЗИ скрининг при беременности) с записью исследования на ДИСК и/или флэш-карту (USB-накопитель) и ПАМЯТНЫМИ ФОТО на аппаратах экспертного класса в режимах 3D/4D (объемного изображения) с целью всестороннего углубленного исследования течения беременности, функционального состояния и развития плода. О сроках скрининга при беременности подробно…
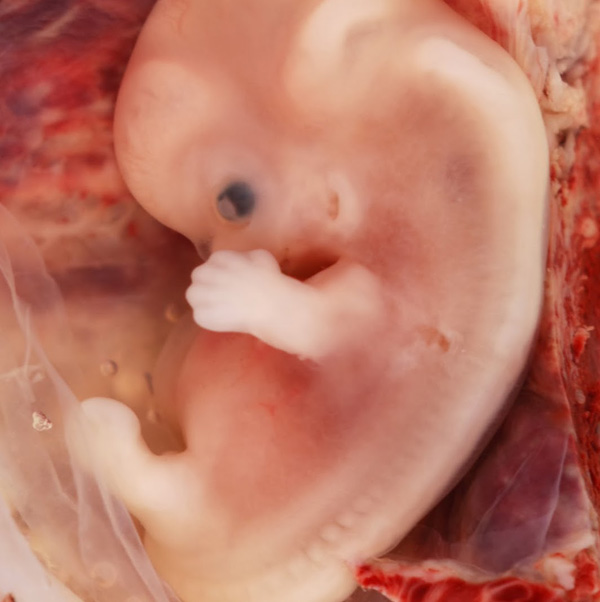
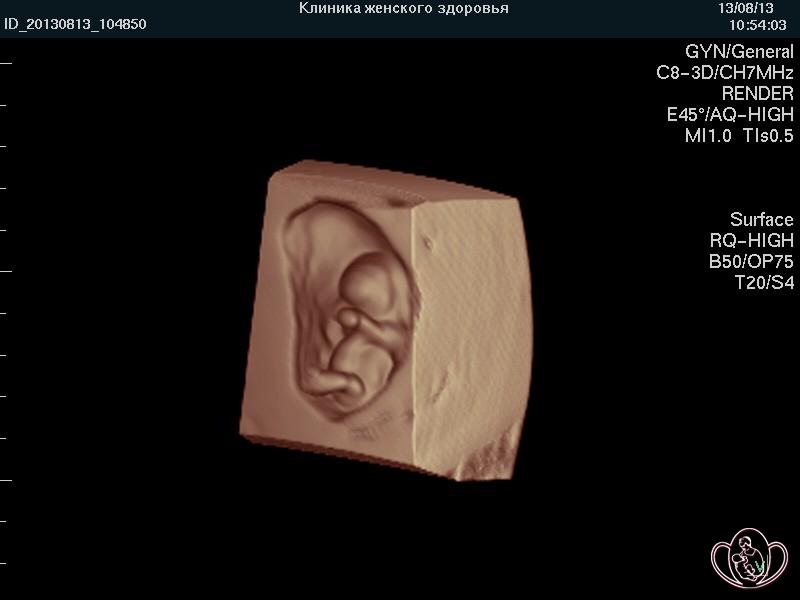
| 3D-фото эмбриона 10 недель |
 |
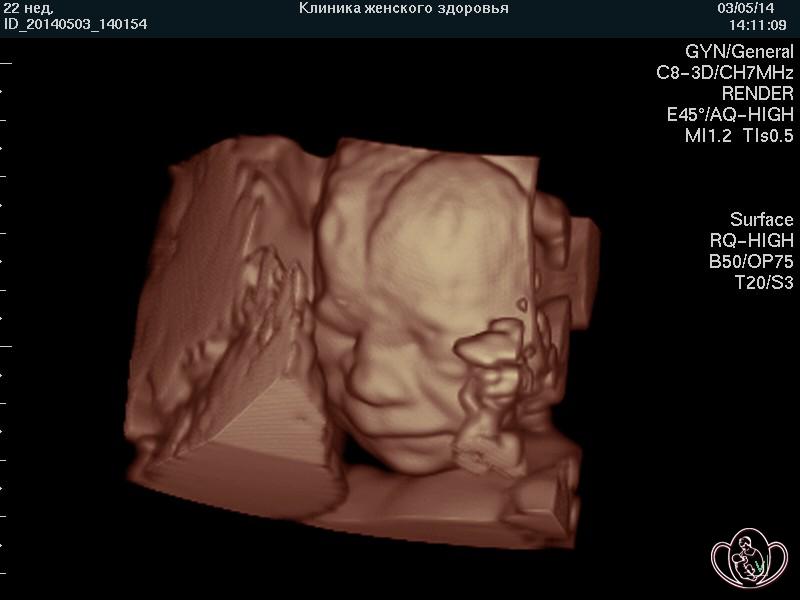
| 3D-фото лица плода 22 недель. Виден большой родничок между лобными костями |
 |
Обратите внимание на великолепное качество фотографий, выполненных на наших аппаратах экспертного класса.
Фото плода, сделанные нашими специалистами, Вы можете встретить на многих российских и зарубежных сайтах
Диагностика мононуклеоза

Для проведения диагностики заболевания врач после осмотра назначает лабораторные исследования. В первую очередь пациента отправляют сдавать кровь. По результату такого теста можно исключить иные патологии со схожими симптомами. На мононуклеоз указывает наличие в крови атипичных мононуклеаров и увеличенное количество лимфоцитов. Вирус мононуклеоза можно обнаружить в слюне. В скрытой форме вирус Эпштейна-Барра можно обнаружить в лимфоцитах группы Б и в слизистой рта и глотки. При получении положительного результата анализа можно говорить о наличии инфекции, о хронической форме заболевания или начале инфицирования. Отрицательный результат указывает на отсутствие инфекции, соответственно. ПЦР-диагностика позволяет найти ДНК вируса в сыворотке крови и в цельной. Постановке диагноза поможет выявление сывороточного иммуноглобулина М к VCA-антигенам. После выздоровления пациента иммуноглобулин М к VCA-антигенам исчезает. Переболев единожды мононуклеозом, организм человека сохраняет навсегда иммуноглобулин G к VCA-антигенам.
Чтобы следить за процессом развития мононуклеоза, нужно сдавать кровь на анализ каждые три дня
Это важно и потому, что начальная стадия ВИЧ может сопровождаться синдромом, подобным мононуклеозу
Таблица: норма ХГЧ по неделям при беременности
Для того, чтобы сделать тест на беременность, обычно используют аптечный тест, при этом присутствие ХГЧ обнаруживается в моче. Но он не покажет точное значение уровня ХГЧ. Кроме того, чтобы исключить ошибки из-за несоблюдения инструкций и более точно узнать не только о наличии, но и об уровне гормона в организме, лучше всего выбрать лабораторный анализ крови.
Если женщина сдает анализ несколько раз, это позволяет проследить динамику повышения ХГЧ в организме, что дает более точный результат.
Что можно определить по анализу ХГЧ?
- Наличие беременности.
- Примерный срок беременности (это обязательно должен делать специалист, потому что уровни гормона для большинства женщин индивидуальны и только примерно соответствуют таблице).
- Количество плодов – если женщина беременна не одним ребенком, концентрация ХГЧ будет гораздо выше.
- Проблемы в развитии плода: синдром Дауна при повышенном хорионическом гонадотропине, синдром Эдвартса при пониженном (анализ крови проводится вместе с УЗИ).
- Плацентарную недостаточность.
- Замершую беременность, внематочную беременность, риск выкидыша.
- У беременной женщины: сахарный диабет, опухоли или токсикоз, требующий контроля со стороны врачей, – при высоком уровне,
Единицы измерения ХГЧ – мМЕ/мл (милли международные единицы на миллилитр) или мЕд/мл (милли единицы на миллилитр). Разницы между ними фактически нет, только в названии, потому что они считаются один к одному – значения будут одинаковыми.
У небеременной женщины уровень гормона обычно не превышает 5 мМЕ/мл; если же уровень ХГЧ измеряется трехзначным числом – диагностируется беременность.
Как правило, после положительного анализа на ХГЧ женщина обычно осознает, что она беременна, начинает более внимательно относиться к себе и своему здоровью, посещает женскую консультацию и т.д. Именно в этот момент стоит начать принимать и специализированные витаминно-минеральные комплексы для беременных с фолиевой кислотой, йодом, омега-3 и железом, например, Прегнотон Мама.
Подсчитать точный день зачатия по анализу ХГЧ невозможно. Показатели настолько индивидуальны, что время от времени случаются врачебные ошибки, при которых срок беременности по анализу подсчитывается неверно. Из-за неточного расчета беременной женщине назначается терапия и дополнительные анализы, хотя беременность на самом деле протекает без осложнений. Для точного расчета срока беременность принято считать от последней менструации.
Расти уровень ХГЧ начинает фактически сразу же после наступления беременности, но самые точные результаты можно получить только на 3-4 неделе беременности, при задержке в менструации.
При благополучном течении беременности самые высокие показатели хорионического гонадотропина наблюдаются в конце первого триместра. Затем показатели снижаются и к двадцатой неделе стабилизируются вплоть до родов.
Таблица ХГЧ при беременности (норма по неделям)
|
Беременность (отсчитывается с момента последней менструации) |
Примерный уровень ХГЧ в мМЕ/мл |
|---|---|
| 3-4 недели | 16-156 |
| 4-5 недель | 101-4870 |
| 5-6 недель | 1110-31500 |
| 6-7 недель | 2560-82300 |
| 7-8 недель | 23100-151000 |
| 8-9 недель | 27300-233000 |
| 9-13 недель | 20900-291000 |
| 13-18 недели | 6140-103000 |
| 18-23 недели | 4720-80100 |
| 23-41 неделя | 2700-78100 |
С первого дня до десятинедельного срока уровень ХГЧ ежедневно возрастает вдвое, поэтому на первые 42 дня есть специальная детализированная таблица с примерными значениями уровней гормона, где можно проследить, как растет ХГЧ при беременности по дням.
Но следует помнить, что делать выводы по результату анализа (лучше не одного, а нескольких, чтобы проследить изменения) должен только специалист, наблюдающий беременность.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Как измерить базальную температуру для определения овуляции?
Существует ряд требований к тому, как мерить базальную температуру. Чаще всего прибегают к ректальному методу (термометр вводят в прямую кишку).
Измеряйте температуру в одинаковое время каждый день
Однако важно, чтобы перед измерением сон длился не менее 6 часов. Измерения проводят лежа, не вставая с кровати, в спокойном состоянии
Предпочтение отдают утреннему времени. Измерять БТ можно и днем, но, во-первых, сложно добиться того, чтобы перед этим спать 6 часов, во-вторых, результаты не всегда правильны.
Чтобы исключить погрешность, используйте один и тот же термометр. Держать его нужно не меньше пяти минут.
Начинайте измерения с начала цикла, то есть с первого дня месячных. Можно собирать данные и в другое время, но это оптимальный вариант.
Измеряйте БТ в течение не менее трех циклов. Только тогда данные будут информативны и достоверны.
Полученные данные необходимо записать. Удобнее всего заносить их в специальную таблицу – ее легко найти на сайте и распечатать. Ориентируясь на данные таблицы, строят график БТ. Это кривая, которая отражает две фазы – фолликулиновую и лютеиновую.
Если у вас повысилась температура тела, обострилось хроническое заболевание, вы недавно вернулись из длительного путешествия, то результаты измерений будут непоказательными. То же можно сказать про прием гормональных и седативных препаратов. Если вы употребляли спиртное или вступали в интимную близость за 4 часа до измерения, то данные тоже будут недостоверными.
До ЭКО: качественное обследование
Дополнительное обследование обычно назначается врачом-репродуктологом на основании информации о предыдущих беременностях, проведенных ранее методах лечения, о вредных привычках женщины, ее возрасте, заболеваниях, здоровье ее родных и близких.
Если у женщины ранее уже было несколько неэффективных протоколов ЭКО, либо они завершились неразвивающейся беременностью, рекомендуется:
- Исследование аутоиммунных факторов (антител к фосфолипидам в крови, антител к ХГЧ, волчаночного антикоагулянта).
- Анализ на генетическую предрасположенность к нарушению свертываемости крови или усвоения фолиевой кислоты.
Наличие таких проблем без адекватной терапии часто приводит к потере беременности на малых и поздних сроках)
Для того, чтобы предупредить развитие осложнений беременности воспалительного характера (например, внутриутробное инфицирование плода или повреждение его вирусной инфекцией) важно перед программой ЭКО пройти обследование на токсоплазмоз, краснуху, цитомегаловирус, герпес, чтобы по необходимости провести все лечение до наступления беременности.. Повысить вероятность благополучного исхода беременности может помочь преимплантационная генетическая диагностика эмбрионов в программе ЭКО, которая позволяет исключить из переноса эмбрионы, имеющие хромосомные аномалии
Современные методики позволяют производить исследование эмбрионов по всем хромосомам, что, по статистике, дает лучшие результаты эффективности ЭКО и помогают решить проблему невынашивания беременности.
Повысить вероятность благополучного исхода беременности может помочь преимплантационная генетическая диагностика эмбрионов в программе ЭКО, которая позволяет исключить из переноса эмбрионы, имеющие хромосомные аномалии. Современные методики позволяют производить исследование эмбрионов по всем хромосомам, что, по статистике, дает лучшие результаты эффективности ЭКО и помогают решить проблему невынашивания беременности.
Вероятность зачатия: когда лучше всего забеременеть
«В какие дни можно забеременеть?» — это частый вопрос у пар, планирующих ребенка. И хорошо, если вы этим интересуетесь, ведь по статистике 60% молодых людей не знают, когда женщина фертильная и сколько длится этот период. Также, часто люди считают, что лучший день зачатия — это день овуляции. Но здесь стоит уточнить, что велика вероятность зачатия и до, и после нее, в так называемый фертильный период.
Окно фертильности – это период менструального цикла, в котором вероятность забеременеть максимальная. Он начинается за 5 дней до овуляции и заканчивается через несколько дней после нее. Поэтому желательно начинать «работать» над зачатием ребенка за 2-5 дней до начала овуляции.
Расчет фертильного периода основывается на том, что сперма активна до 5 дней и оплодотворение во время овуляции может произойти в результате полового акта, произошедшего в этот период.
Итак, чтобы определить какие дни для зачатия лучшие, можно использовать следующие методы:
- базальная температура. Ее измеряют каждое утро в прямой кишке, не вставая с постели, и заносят в график. Об овуляции свидетельствует ее повышение до 37 °;
- цервикальные выделения. В дни фертильности они становятся более объемными, а также меняется их консистенция — они становятся тягучими, внешне похожими на яичный белок;
- календарный метод. Расчет дней фертильности женщины согласно ее менструальному циклу. Но такой метод не всегда бывает точным, поскольку каждый организм индивидуален и бывает так, что выход яйцеклетки происходит в другие дни;
- тесты на овуляцию. Приобрести их можно в аптеке. По принципу работы они схожи с тестами на беременность — тест-полосу опускают в емкость с мочой. Но проводить процедуру необходимо каждый день. Начать рекомендуется примерно за 5 дней до предполагаемой овуляции. Когда тест показывает две одинаково яркие полоски — это и есть фертильный период – максимальная готовность женского организма к зачатию.
Кроме перечисленных методов, для определения таких дней женщине могут проводить ультразвуковое исследование, но такой способ используют не очень часто. Определив фертильные дни, женщина значительно повышает свои шансы на беременность в текущем менструальном цикле.
Соответственно, отвечая на вопрос можно ли забеременеть в фертильные дни, мы наверняка определили, что это наиболее благоприятные дни для зачатия.
Но не огорчайтесь, если зачатие не произошло в первые месяцы попыток. Не стоит зацикливаться на благоприятных или неблагоприятных днях и жить по расписанию. Так или иначе психологический фактор никто не отменял. Не зря многие пары, которые долгое время пытаются зачать ребенка, беременеют на отдыхе. Достаточно регулярно вести половую жизнь и меньше нервничать.
Но вот разобравшись с этими понятиями, есть еще один вопрос. На какой день после месячных можно забеременеть?
Фактически, если девушка репродуктивного возраста не имеет заболеваний, забеременеть можно в любой день, даже сразу после месячных.
Это возможно при следующих условиях:
- длительность критических дней меньше 21: овуляция может наступить в течение 3-7 дней с последнего дня месячных;
- менструация длится более недели: новая яйцеклетка может созреть в последние дни месячных;
- отсутствует регулярный цикл: предугадать дни овуляции практически невозможно (молодые девушки, женщины старше 50 лет);
- наблюдаются промежуточные кровотечения, которые похожи на менструацию: можно пропустить день овуляции;
- одновременно созревает несколько яйцеклеток.
Еще очень редко может случаться спонтанная овуляция вместе с половым актом из-за выброса гормонов, особенно у девушек с нерегулярной половой жизнью. Так организм приспосабливается к редкой возможности забеременеть.
Почему тянет низ живота?
Тянущие боли внизу живота — это нередкое явление, которое зачастую сопровождает будущую маму. Игнорировать тянущие боли, особенно в первом триместре, ни в коем случае нельзя, лучше обратиться за помощью к специалисту. Среди физиологических причин вызывающих болезненные тянущее ощущения, выделяют следующие:
- В следствии сокращения и роста маточных мышц. Связки и мышцы, адаптируются под интересное положение, отсюда появляется ощущение тяжести и тянущие боли. Определенные упражнения, позы и релаксация, помогут решить проблему.
- Тянущая боль, возникшая после зачатия, может быть одним из первых симптомов наступившей беременности. Еще до задержки возникают ощущения, похожие на боли сопровождающие менструацию;
- Тянущие боли могут также появляться из-за прилива крови в область матки, поскольку в ней начинает усиливаться кровообращение.
- Расстройство кишечника. Гормон прогестерон способствует расслаблению не только мышц матки, но и остальных гладкомышечных органов, в том числе кишечника, пища не успевает вовремя перевариться, что создаёт застой, приводящий к тянущим болям и метеоризму, коликам, вздутию, запорам и т.д.
Если боли не проходят, вызывайте «Скорую»: терпеть их небезопасно. Нельзя забывать о том, что в ряде случаев боль может свидетельствовать о самопроизвольном выкидыше.
Беременность: первая неделя
То, что началась первая неделя беременности, женщина может предполагать, только если тщательно готовилась к процессу зачатия, вычисляла время овуляции, и подбирала время для полового акта. Но даже в этом случае не может быть стопроцентной уверенности. Первые две-три недели женщина не может самостоятельно определить, наступила беременность или нет. Даже если оплодотворение яйцеклетки произошло, и начался стремительный процесс развития эмбриона, он еще настолько мал, что не ощущается в организме матери.
Тем не менее, уже с первых дней можно переходить на образ жизни, подходящий беременным. Рекомендуется избегать вредных пищевых продуктов, сильнодействующих лекарств, алкоголя, курения, стрессов; заниматься щадящими видами спорта, гулять на свежем воздухе.
Во втором триместре плод практически сформирован и стремительно растет. Примерно в 4.5 – 5 месяцев женщина начинает ощущать движение ребенка. В это же время появляется и начинает расти живот. Малыш обретает способность слышать звуки, и если мать или отец с ним разговаривают, может шевелиться в ответ. Второй триместр протекает с минимальным количеством осложнений, это лучший период для официальной подготовки к родам: выбор клиники, оформление документов, улаживание вопросов с работой, и так далее. К концу второго триместра стоит собрать сумку для роддома, и кроме этого, записаться на курс для молодых матерей. На таких курсах женщин учат не только правильному поведению в родах, но и обращению с новорожденным младенцем.
В третьем триместре плод уже сформирован, даже при наступлении преждевременных родов ребенку можно будет сохранить жизнь. Тем не менее, нормальное вынашивание до 40-42 недели является оптимальным вариантом. Из-за большого и тяжелого живота будущая мать испытывает неудобства: могут болеть спина, отекать ноги, во время сна женщина не может спокойно менять позу. По рекомендации врача, можно носить бандаж для беременных: это широкий эластичный пояс, который поддерживает живот. Третий триместр считается самым тяжелым.
Почему беременность после ЭКО требует повышенного внимания?
Беременность после ЭКО имеет свои специфические моменты. В первую очередь, они связаны с причинами, по которым женщине пришлось прибегнуть к этой процедуре для того, чтобы стать мамой:
- Клеточный фактор (возраст женщины старше 35 лет, малое количество яйцеклеток) — в этом случае у женщины как правило уже бывают какие-то «болячки» (давление, «почки», «вены», «спина», мигрени и т. д.), которые во время беременности активируются и мешают ее нормальному течению. Так, например, при склонности к повышенному давлению (гипертонической болезни) или заболеваниях почек у женщин существенно возрастает риск развития во время беременности такого ее осложнения, как ГЕСТОЗ — (повышение артериального давления, отеков на ногах, нарушения работы почек (выделения белка с мочой). В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
- Мужской фактор (неудовлетворительное качество спермы, требующее ее специальной обработки, выбора сперматозоида для оплодотворения клетки, а иногда — операции, чтобы получить сперматозоиды из яичек). Этот фактор повышает риск формирования эмбриона с генетическими мутациями, в результате которых он может остановится в развитии на ранних сроках беременности.
- Аутоиммунный фактор (по-простому — аллергическая реакция организма на клетки эмбриона или несовместимость с партнером, когда женский организм вырабатывает агрессивные антитела против клеток супруга). Это один из самых сложных факторов невынашивания беременности. Его труднее всего преодолеть, требуется лечение гормональными препаратами, иммунокорректорами, сеансами плазмафереза.
- Нарушение проходимости маточных труб (возможно даже у молодой, в остальном здоровой пары). В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
- Многоплодная беременность (двойня, редко — тройня) частая ситуация после ЭКО, достаточно непростая для матери, все риски и проблемы в этом случае возрастают в два и более раз. Особенно это касается риска невынашивания беременности, преждевременных родов, и таких проблем, как гестоз. Но все это вовсе не значит, что нужно впадать в уныние, паниковать, нервничать, перелопачивать тонны малопонятной и от этого еще более страшной литературы, бояться выпить любую таблетку, особенно гормоны и замирать на кровати, сложив руки на груди на весь период беременности, чтобы, не дай Бог, лишний раз не пошевелиться, и не спровоцировать «чего-либо такого». Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Сохранить и благополучно доносить «экошную» беременность поможет правильное обследование, проведенное до протокола ЭКО, и адекватное выполнение рекомендаций врача после программы.

Определение базальной температуры
Еще один способ определить момент овуляции – вести график базальной температуры. Метод считается довольно точным и основывается на определении температуры в прямой кишке и области малого таза в течение первой и второй фаз менструального цикла. Чтобы определить разницу температуры, то есть непосредственное время овуляции, относиться к ее измерению необходимо с большой ответственностью.
Процесс измерения температуры производят каждое утро, не поднимаясь с постели, в течение месяца. Для этого в прямую кишку на несколько минут помещается термометр, после чего измерения заносятся в таблицу, по которой впоследствии отслеживается первая фаза цикла. Температура в этот период не должна превышать 37 °С.
Вторая фаза цикла характеризуется стабильно высокой температурой. Происходит это потому, что при овуляции наблюдается резкий скачок температуры в области малого таза и она, как правило, бывает выше 37 °С.
Если по какой-либо причине беременность не наступает, то по мере приближения «критических дней», кривая графика снижается и все вновь повторяется. Если же все наоборот и беременность наступает, то повышенная температура продолжает держаться в течение 18 суток второй фазы, когда в норме должна наступить менструация.
Существует ряд факторов, вызывающих погрешности в измерениях: простуда, лихорадка, утренний секс и различные воспалительные процессы, протекающие в женских половых органах.
Многие женщины чувствуют овуляцию и отмечают характерные изменения в организме в этот период. В эти дни, как правило, женщине больше хочется близости, меняются ощущения в груди и выделения из влагалища. Однако к точным подобный метод определения овуляции отнести никак нельзя.
Так как описанные методы не являются точными, для получения более достоверных результатов предпочтительно применять сразу несколько методов определения овуляции.
И наконец, однозначно определить наступление овуляции можно исключительно благодаря ультразвуковому исследованию. Ультразвуковой мониторинг проводится врачом в больнице. Примерно на 6-7 день после менструации, с применением вагинального датчика аппарата УЗИ начинается наблюдение за тем, зреют ли фолликулы и в каком яичнике, а в последующие дни проводятся периодические обследования для получения данных о росте фолликулов, определяется, есть ли доминантный фолликул (который будет овулировать). Несмотря на то, что этот метод не очень удобен для женщины, он является наиболее точным, и кроме того, позволяет выявить нарушения в процессе овуляции, если они есть.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Подготовка к анализу на гормоны
Количество гормонов в крови зависит от времени суток, так как существует суточный ритм секреции (выделения гормонов). Кровь на гормональный анализ следует сдавать утром, натощак.
У женщин гормональный фон также зависит от стадии менструального цикла. Наиболее благоприятным для анализа являются 5-7 дни цикла, считая с первого дня менструации.
Накануне анализа нельзя принимать алкоголь, следует также избегать повышенных физических нагрузок и стрессовых ситуаций. В течение часа перед сдачей анализа желательно не курить.
За неделю до анализа необходимо прекратить приём гормональных лекарственных препаратов. Если Вам назначен приём лекарств, обсудите это с врачом, возможно сдачу анализа придётся отложить.
Признаки беременности на ранних сроках
В ранние сроки диагноз беременность устанавливается на основании сомнительных и вероятных признаков.
Сомнительные признаки беременности — различного рода субъективные ощущения, а также объективно определяемые изменения в организме, вне внутренних половых органов: вкусовые прихоти, изменения обонятельных ощущений, легкая утомляемость, сонливость, пигментация кожи на лице, по белой линии живота, сосков и околососковых кружков.
Вероятные признаки беременности — объективные признаки со стороны половых органов, молочных желез и при постановке биологических реакций на беременность. К ним относятся: прекращение менструаций у женщин детородного возраста, увеличение молочных желез и появление молозива при выдавливании из сосков, цианоз слизистой оболочки влагалища и шейки матки, изменение формы и консистенции матки, увеличение ее размеров.
Предваритально убедиться в наличии беременности можно в домашних условиях с помощью экспресс-теста на содержание гормона хорионического гонадотропина в моче женщины (тест проводится с первого дня задержки очередной менструации).
Подтвердить факт беременности позволяет ультразвуковое исследование (УЗИ).