Анафилактический шок
Содержание:
- 1.Общие сведения
- Лечение Анафилактического шока:
- Как лечат аллергии
- Анафилактический шок: определение, этиология, патогенез
- Другие заболевания из группы Болезни зубов и полости рта:
- Аутоаллергии — вид аутоиммунных заболеваний
- Когда следует обращаться к аллергологу
- Патогенез
- Обзор
- В каких формах чаще развивается анафилактический шок?
1.Общие сведения
Анафилактический шок – немедленная, а в ряде случаев и фульминантная (молниеносная) аллергическая реакция в масштабах всего организма. По сути, это сверхмощный, совершенно неадекватный как по силе, так и по выбору мишени, отклик иммунной системы на контакт с каким-либо веществом, которое в данном случае распознается организмом как индивидуально-непереносимый раздражитель.
Семантика этого греческого термина достаточно сложна и может быть раскрыта как «удар при повторном отсутствии защиты». Понятие анафилаксии было предложено и развито физиологом Шарлем Рише (Франция) в начале ХХ века, что отмечено Нобелевской премией 1913 года. Французский ученый российского происхождения А.М.Безредка занимался данной проблематикой параллельно и независимо от Рише, – хотя и несколько позже, – работая под руководством И.И.Мечникова в Институте Пастера (где со временем А.М.Безредка стал заместителем директора). Если понятие «анафилаксия» впервые появилось в работах Ш.Рише и П.Портье, то термин «анафилактический шок» принадлежит именно Безредке; в русскоязычной литературе эта формулировка употребляется гораздо чаще, чем в западной.
Анафилактический шок является жизнеугрожающим состоянием с высокой летальностью. В случаях, когда подобная реакция возникает в ответ на введение медикаментов или на контакт с другими материалами медицинского назначения (в присутствии медработников), доля летальных исходов составляет от 2% до 20%, т.е. даже при самых благоприятных условиях, в медучреждении, опасность более чем реальна. Совокупная же статистика, учитывающая все случаи вообще, поднимает верхний предел вероятностного диапазона до 60%. Среди лиц, предрасположенных к анафилактическим реакциям, преобладают женщины и молодые мужчины.
К счастью, анафилактический шок встречается сравнительно редко; например, в России ежегодно регистрируется один случай примерно на 70 тыс человек
Однако специалисты с тревогой, – принимая во внимание тяжесть данного состояния, – констатируют устойчивую и наблюдаемую по всему миру тенденцию к нарастанию частоты встречаемости по мере прогрессирующей общей аллергизации населения
Лечение Анафилактического шока:
Борьба с анафилактическим шоком должна начинаться немедленно при появлении первых признаков анафилаксии и должна быть направлена в первую очередь на прекращение дальнейшего поступления аллергена в организм или уменьшение его всасывания (если препарат уже введен). Для этого выше места инъекции накладывают жгут (если это возможно) или место инъекции обкалывают 0,3-0,5 мл 0,1 % раствора адреналина. Эти мероприятия способствуют уменьшению всасывания аллергена. Больному придают горизонтальное положение на спине с несколько опущенной головой, выдвигают нижнюю челюсть кпереди для профилактики асфиксии вследствие западения языка или аспирации рвотных масс, вынимают съемные протезы изо рта. Освобождают шею, грудную клетку и живот от сдавления, обеспечивают приток кислорода. Оксигенотерапию проводят подачей кислорода через маску или носовой катетер. При отсутствии спонтанного дыхания необходимо начать искусственную вентиляцию легких вначале рот в рот с последующим проведением искусственной вентиляции легких с помощью аппарата.
С целью повышения артериального давления используют симпатомиметики: подкожно или внутримышечно вводят 0,5 мл 0,1 % раствора адреналина, или 0,3-1,0 мл 1 % раствора мезатона, или внутривенно (капельно) 2-4 мл 0,2 % раствора норадреналина, разведенного в 1 л 5 % раствора глюкозы или изотонического раствора натрия хлорида. Для более быстрого всасывания препарата лучше вводить дробно в разные участки тела (например, адреналин вводят дробно по 0,5 мл каждые 15-30 мин до выведения больного из шокового состояния). В тяжелых случаях показано внутривенное введение 0,1 — 0,2 мл 0,1 % раствора адреналина в течение 3-5 мин. При отсутствии эффекта терапия длительная. Добавляют 1 мл 0,1 % раствора адреналина к 250 мл 5 % раствора глюкозы. Начинают инфузию со скоростью 50-60 капель в минуту.
Антигистаминные препараты вводят после нормализации артериального давления. Применяют внутримышечные инъекции 1 % раствора димедрола, 2,5 % раствора дипразина, 2 % раствора супрастина, 2 мл раствора тавегила или других антигистаминных препаратов. При средней и тяжелой формах анафилактического шока назначают водорастворимые препараты глюкокортикостероидов, оказывающие выраженное десенсибилизирующее и противовоспалительное действие. Их вводят внутривенно (струйно или капельно) в 5 % растворе глюкозы или изотоническом растворе хлорида натрия. Чаще применяют 50-150 мг гидрокортизона гемисукцината, в тяжелых случаях дозу увеличивают до 300 мг либо 60-120 мг преднизолона гемисукцината.
Для купирования бронхоспазма используют 2,4 % раствор эуфиллина, который вводят внутривенно по 5-10 мл, разведенном в 10 мл изотонического раствора хлорида натрия, либо в 10 мл 10 % или 40 % раствора глюкозы.
При судорогах и повышенном возбуждении больного показаны транквилизаторы и нейролептики (седуксен, реланиум, элениум, дроперидол и др.).
В случае если анафилактический шок развился от пенициллина, следует однократно ввести внутримышечно 1 000 000 ЕД пенициллиназы в 2 мл изотонического раствора хлорида натрия.
В связи с молниеносностью развития анафилактического шока время для оказания неотложной помощи ограничивается минутами, поэтому в распоряжении врача должен быть набор средств для оказания экстренной помощи таким больным. Он включает:
- симпатомиметики: ампулы с растворами адреналина (0,1 %), норадреналина (0,2 %), мезатона (1 %);
- антигистаминные препараты: ампулы с растворами супрастина (2 %), димедрола (1 %), тавегила (0,001 г в 2 мл);
- кортикостероиды: ампулы с растворами преднизолона гемисукцината (в ампулах по 25 мг), таблетки преднизолона по 5 мг, гидрокортизона гемисукцината в ампулах по 25 и 100 мг, гидрокортизона SoluCortef для внутривенного введения во флаконах по 300 мг;
- бронхолитики: ампулы с растворами эфедрина гидрохлорида (5 %), эуфиллина (2,4 % по 10,0 мл);
- противосудорожные: ампулы с пантотенатом кальция (20 % по 2 мл);
- физиологические растворы: 5 % раствор глюкозы в ампулах по 10 мл, раствор хлорида натрия 0,9 % в ампулах по 5-10 мл и во флаконах по 400 мл, гемодеза во флаконах по 200 и 400 мл;
- пенициллиназа: по 1 000 000 ЕД в ампулах;
- оборудование: одноразовые системы для внутривенного введения препаратов, одноразовые шприцы от 1 до 20 мл; жгуты, роторасширители.
Как лечат аллергии
Аллергию лечат стационарно и дома. Самым действенным средством лечения является устранение аллергена. В таких случаях болезнь проходит сама собой. Устранение аллергена относится к немедикаментозным методам лечения.
К немедикаментозным средствам также относятся следующие общеукрепляющие меры:
- коррекция диеты (если аллерген был в пище);
- реорганизация бытовых условий (устранение пыли, увлажнение воздуха в доме с помощью растений);
- устранение выявленных с помощью тестов аллергенов из пищи и окружающей среды;
- коррекция одежды (носить одежду из естественных тканей, позволяющую телу дышать). Медикаментозная терапия аллергий
- Антигистаминные препараты — самым распространённым из них является супрастин. Эти лекарства подавляют различные аллергические реакции во всём организме, так как блокируют воздействие гистамина. Гистамин может вызвать оттёк и спазмы дыхательных путей, желудочно-кишечные колики, нарушение сердечного ритма, зуд, покраснение и волдыри на коже. Людям, склонным к аллергии, хорошо бы иметь супрастин в домашней аптечке. Принимать его, до посещения врача, можно только очень маленькими дозами (не более таблетки) и при выраженных симптомах аллергии, когда обращение к врачу затруднительно, например, при укусе насекомым. Но, при первой же возможности, нужно проконсультироваться с врачом.
- АСИТ (аллергеноспецифическая иммунотерапия) — состоит из вакцинации. Применяют её в случае, когда устранение аллергена невозможно. Суть метода заключается в том, что человеку в малых дозах вводят аллерген для того, чтобы постепенно организм смог приспособиться к нему и научился его нейтрализовывать.
Анафилактический шок: определение, этиология, патогенез
Анафилактический шок (АШ) или анафилаксия (от др.-греч. ἀνά- «против» и φύλαξις — «защита», «обратная защита») — аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена. АШ — остро разворачивающийся, угрожающий жизни процесс, возникающий, как резко выраженное проявление анафилаксии и характеризующийся тяжелыми нарушениями деятельности центральной нервной системы, кровообращения, дыхания и обмена веществ.
Определение из «Федеральных клинических рекомендаций по анафилактическому шоку»:
Анафилактический шок — одно из наиболее опасных осложнений лекарственной аллергии, заканчивающееся примерно в 10—20 % случаев летально. В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли. Однако большая доза препарата увеличивает тяжесть и длительность течения шока.
Этиология
Анафилактический шок может развиваться на введение в организм лекарственных препаратов, применение методов специфической диагностики и гипосенсибилизации, как проявление инсектной аллергии и очень редко – при пищевой аллергии.
Шоковые реакции возникают на введение антибиотиков, антитоксических сывороток, гамма-глобулинов и белков плазмы крови, полипептидных гормонов (АКТГ, инсулин). Анафилактический шок может быть проявлением инсектной аллергии на ужаления перепончатокрылыми насекомыми.
Проведение специфической диагностики (провокационные пробы) и десенсибилизации у больных с аллергией иногда может сопровождаться развитием анафилактического шока.
Причиной анафилактического шока могут быть пищевые добавки, а также примеси, попадающие в пищу. У высокосенсибилизированных детей может развиться смертельный анафилактический шок на несколько капель молока.
Отмечено, что при парентеральном введении аллергена реакции типа анафилактической шока наблюдается чаще и быстрее (в течение часа, иногда немедленно), чем при введении любым другим путем. Анафилактический шок может развиться и при ректальном, наружном и пероральном применении препарата, спустя 1-3 ч от момента контакта с аллергеном, по мере его всасывания.
Патогенез
Патогенез заболевания достаточно сложный и состоит из трех последовательных стадий:
- иммунологическая
- патохимическая
- патофизиологическая
В основе патологии лежит контакт определенного аллергена с клетками иммунной системы, после которого выделяются специфические антитела (Ig G, Ig E). Эти антитела вызывают огромный выброс факторов воспалительного процесса (гистамин, гепарин, простагландины, лейкотриены и так далее). В дальнейшем факторы воспаления проникают во все органы и ткани, вызывая нарушение циркуляции и свертываемости крови в них вплоть до развития острой сердечной недостаточности и остановки сердца.
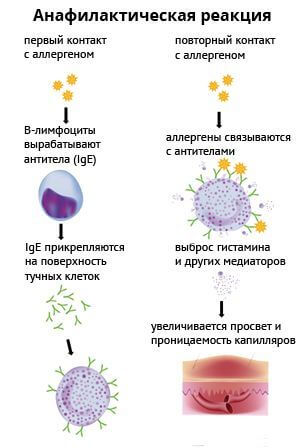
Обычно любая аллергическая реакция развивается только при повторном контакте с аллергеном.
Формы анафилактического шока:
- молниеносная — шок развивается в течение 10 мин
- немедленная — дошоковый период длится до 30–40 мин
- замедленная — шок проявляется через несколько часов
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остеомиелит |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова — Годона |
| Черный («волосатый») язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эпидемический паротит у детей |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |
Аутоаллергии — вид аутоиммунных заболеваний
Это особый вид аллергий на вещества, которые вырабатываются внутри организма. Такое происходит при значительных расстройствах иммунной системы. То, что организм может реагировать на свои ткани, как на чужеродные вещества, было доказано И. И. Мечниковым. В 1900-м году он провёл эксперимент, доказывающий, что организм вырабатывает антитела к белкам своих клеток, то есть связывает собственные белки. Образно, этот процесс можно сравнить с самоуничтожением. Причём разрушаться могут начать любые клетки организма, поэтому симптоматика этого заболевания различна. Повреждаться могут как отдельные органы, включая сердце, так и системы организма.
- Аутоаллергии тоже возникают в результате воздействия на организм факторов окружающей среды. Одной из главной причин болезни является вирусная инфекция, так как вирусы проникают в клетки и повреждают их.
- Аутоаллергии сложнее диагностировать, причины развития некоторых видов заболевания до сих пор неизвестны. По статистике, такие заболевания чаще развиваются у женщин.
- Одним из симптомов при аутоаллергии является увеличение лимфатических узлов и селезёнки. При диагностике так же, как и при обычных аллергиях, исследуют реакцию сыворотки крови на раздражитель.
- Аутоаллергии протекают тяжелее. Наиболее эффективным лекарством пока являются кортикостероидные гормоны, применять которые можно в сочетание с терапией их побочных действий.
В связи с непонятным механизмом развития болезни, не выработано действенных профилактических мер. Но факторы риска известны — наследственная предрасположенность, вакцинация, переливание крови, лекарственная терапия, особенно в период физической и психической усталости.
Когда следует обращаться к аллергологу
Аллергия даёт симптомы, которые встречаются при других заболеваниях, но отличается она тем, что при удалении аллергена — болезнь перестаёт развиваться и быстро проходит. Но не обязательно заболеть для того, чтобы обратиться к аллергологу, информация о своём теле, выявленная с помощью анализов, не повредит и здоровому человеку. При болезни, визит к врачу будет полезен в следующих случаях.
- Если вас беспокоит насморк, текут слёзы, першит в горле, но температура при этом не повышается, и не чувствуется ломоты в теле, как бывает при простуде.
- При кожных проявлениях аллергии, отличить её от инфекционного заболевания может только врач. Хотя самостоятельно можно заметить, когда и после чего возникают высыпания, зуд и отёки на коже. Дерматолог лечит инфекционные болезни кожи, вызванные грибками и бактериями.
- Обязательная консультация аллерголога требуется, если пациента начали тревожить астматические приступы. Даже в случае неаллергической астмы, полезно будет воздействовать на вероятные аллергены, так как их действие может утяжелять болезнь. Бывает, что толчком к заболеванию астмой послужила аллергическая реакция, например, на лекарство, введённое через укол. В таких случаях необходимо устранить все возможные аллергены и утяжеляющие течение болезни факторы — пыль, сухость воздуха, сквозняки, духоту, отсутствие достаточной дозы витамина А в питании. Даже тяжёлые, запущенные формы астмы поддаются лечению такими методами.
- Консультация аллерголога желательна, если вы чувствуете недомогания, связанные с пищеварительным трактом, причём и в верхних, и в нижних его отделах. В случае выявления и устранения аллергена, болезненные симптомы исчезнут.
- Если вы болеете чем-либо, а симптомы стёрты, и назначенное лечение долго не помогает, консультация аллерголога поможет уточнить диагноз.
Патогенез
Наиболее частым механизмом развития анафилактического шока является I (реагиновый) тип аллергических реакций. Известно, что в его течении условно выделяют три стадии:
- иммунологическую,
- патохимическую и
- патофизиологическую.
Иммунологическая стадия характеризуется образованием в ответ на введение аллергена в организм больного реагинов (IgE, реже IgG), которые фиксируются на тучных клетках и базофилах. Они имеют высокоафинные рецепторы для Fc-фрагмента антител. Это лежит в основе сенсибилизации, т.е. формирования повышенной чувствительности к антигену.
При повторном поступлении он связывается с двумя молекулами реагинов, что приводит к выделению первичных (гистамин, хемоаттрактанты, химаза, триптаза, гепарин и др.) и вторичных (цистеиновые лейкотриены, простагландины, тромбоксан, фактор активации тромбоцитов и др.) медиаторов из тучных клеток и базофилов (патохимическая стадия).
Медиаторы вызывают падение сосудистого тонуса, сокращение гладких мышц бронхов, кишечника, матки, повышение проницаемости сосудов, перераспределение крови и нарушение ее свертывания (патофизиологическая стадия). Гистамин, действующий через H1 и H2-рецепторы, уменьшает коронарный кровоток и повышает частоту сердечных сокращений
Обзор
Анафилактический шок — это редкое, но смертельно опасное состояние, которое может развиться не только у аллергика, но и у любого другого человека. Хотя страдающие аллергией и бронхиальной астмой относятся в группу высокого риска. Непосредственной причиной является поступление в организм извне какого-то вещества, с которым ранее человек уже встречался. При этом нарушается работа сердца и сосудов, резко падает давление, человек начинает задыхаться и может погибнуть в течение нескольких минут от нехватки кислорода во всех органах и тканях. Иногда развитию шока предшествует короткий период «предвестников»: внезапный страх смерти, беспокойство, дрожь в теле, головная боль, шум в ушах и головокружение, онемение языка, губ, рук и ног, тяжесть в груди, осиплость голоса.
Симптомы анафилаксии могут развиваться в разной последовательности, обязательными являются: чувство нехватки воздуха и падение артериального давления, что сопровождается бледностью кожи, холодным потом, слабостью, а в тяжелых случаях — потерей сознания и комой. Помогают понять причину случившегося такие видимые проявления как: зудящая сыпь на коже в виде красных волдырей (крапивница), быстро нарастающий отек губ, шеи, лица, внезапное появление слезотечения, обильного насморка, влажного кашля, свистящего дыхания, которое слышно на расстоянии, тошноты и рвоты.
Главные отличительные признаки анафилактического шока:
- внезапное начало, симптомы нарастают «на глазах», типичный шок развивается в течение 2 минут — 2 часов;
- причиной является знакомый фактор, с которым человек уже сталкивался ранее.
Чаще всего, это пищевые продукты, пчелиный яд и лекарственные препараты. Аллергики обычно уже знают о тех ситуациях, которых нужно избегать. Но у здоровых людей анафилактический шок может развиваться при повторном контакте с веществами, которые раньше не вызывали дискомфорта.
Наиболее тяжелый шок развивается обычно при введении лекарственных веществ внутривенно: антибиотиков, препаратов для наркоза, анестезии, диагностических контрастов, вакцин, сывороток и прочих. Но если вы не практикуете самолечение капельницами или уколами на дому, то остаться без медпомощи в случае развития шока на лекарственные препараты вам не грозит.
Самыми частыми причинами бытовой анафилаксии, когда нужно самостоятельно действовать до приезда медиков, являются укусы насекомых (в большинстве случаев — пчел) и употребление пищевых продуктов (арахис, соя, лесные орехи, молоко, яйца, рыба, моллюски, сельдерей и др.).
Редкой причиной анафилактического шока является реакция на резкую смену температуры или физическую нагрузку. Особенно, если перед приступом человек съел чего-нибудь аллергенного или принял алкоголь. Представьте: лето, пляж, безоблачное небо и жаркое солнца. На берегу — пикник, шашлыки, фрукты и спиртное. После перекуса, человек с разбегу запрыгивает в холодную воду озера и… начинает задыхаться, теряет сознание. Механизм развития анафилактического шока на перепады температур, напоминает холодовую аллергию, но пока не до конца понятен.
В каких формах чаще развивается анафилактический шок?
| Форма | Механизм развития | Внешние проявления |
| Типичная (наиболее частая) | Попадая в организм аллергены, запускают ряд иммунных процессов, в результате которых в кровь выбрасывается большое количество биологически активных веществ (гистамин, брадикинин и др.). Главным образом это приводит к расширению сосудов, снижению артериального давления, спазму и отеку дыхательных путей. Нарушения быстро нарастают и приводят к изменению работы всех органов и систем. В начале анафилаксии больной ощущает жар в теле, появляются высыпания и зуд кожных покровов, возможны отеки в области лица шеи, появляется головокружение, шум в ушах, тошнота, затрудненное дыхание, падение артериального давление приводит к нарушению сознания, возможны судороги. Снижение давления вплоть до 0-10 мм.рт.ст. Все эти симптомы сопровождаются страхом смерти. | |
| Асфиктическая форма (форма с преобладанием нарушения дыхания) | При такой форме анафилаксии на первый план выходят симптомы нарушения дыхания. После попадания аллергена организм человек чувствует заложенность носа, появляется кашель, осиплость голоса, хрипы, чувство отека горла, затрудненное дыхание. Развивается спазм гортани, бронхов, отек легких и в последующем нарастает дыхательная недостаточность. Если во время не предпринять меры больной умирает от удушья. | |
| Желудочно-кишечная форма | При данной форме основные проявления анафилаксии, будут боли в области живота, рвота, понос. Предвестником такой реакции могут бытьзудв ротовой полости, отек губ и языка. Давление обычно не ниже 70/30 мм.рт.ст. | |
| Мозговая форма | При мозговой форме анафилаксии в картине проявления заболевания преобладают нарушения со стороны центральной нервной системы, нарушение сознания, судороги на фоне отека головного мозга. | |
| Анафилаксия, вызванная физической нагрузкой | Как отдельно физическая нагрузка, так и её сочетание с предварительным приемом пищевых продуктов или медикаментов может стать причиной запуска анафилактической реакции вплоть до анафилактического шока. Чаще проявляется зудом, жаром, покраснением, крапивницей, отеком в области лица, шеи, при дальнейшем прогрессировании вовлекается ЖКТ, дыхательная система, возникает отек гортани, резко снижается артериальное давление. |


