Мазок на флору у женщин: норма
Содержание:
- Медикаментозное лечение
- Куда обратиться для сдачи мазка
- Что такое степень чистоты ?
- Лейкоциты и беременность
- Лейкоциты в моче повышены (о чем говорят отклонения от нормы)
- Норма мазка на флору у здоровой женщины
- Виды тестов
- Анализ на степень чистоты
- Подготовка к забору биоматериала
- Норма лейкоцитов в мазке
- Диагностика проблем лейкоцитурии у женщин
- Функции и нормы клеток
- Лечение
- Мазок на флору
- 2.Показатели указывающие на возможные заболевания
- Показания к сдаче мазка из влагалища
- Другие причины увеличения содержания лейкоцитов
- Причины увеличения содержания лейкоцитов в мазке
Медикаментозное лечение
Как уже отмечалось, повышение количества белых иммунных клеток может произойти из-за воспалительного или инфекционного заболевания. Лечение, проводимое при воспалении или инфекции, имеет разноплановый характер.
Лечение воспалительного процесса проводится по следующей схеме:
- Применение антисептических средств. Проводится регулярное промывание влагалища антисептиками «Мирамистином», «Хлоргексидином», «Калия перманганатом».
- Используются антибактериальные препараты. Назначаются «Генферон», «Пимафуцин», «Тержинан», «Виферон».
- Для лечения кандидоза — «Флуконазол» и «Флюкостат».
Лечение инфекционного процесса проводится по следующей схеме:
- Внутривенное применение антибактериальных средств: «Орнидазол», «Метронидазол» и «Ципринол».
- Назначение препаратов для профилактики дисбактериоза влагалища: «Бифидумбактерин», «Лактовит» и «Лактофильтрум».
На заметку: запрещено заниматься самолечением, используя антибактериальные средства. Они назначаются только грамотным врачом, учитывая тяжесть заболевания и состояние больного.
Куда обратиться для сдачи мазка
Для сдачи мазка предлагаем обратиться в нашу клинику. Есть ряд неоспоримых плюсов в пользу выбора нашего медицинского центра:
- прием ведет врач-гинеколог высшей категории с большим опытом и заслуженной репутацией;
- обратиться можно в любой удобный день, так как работаем без праздников и выходных;
- есть возможность сдать мазок на дому, вызвав гинеколога по указанному адресу;
- имеется собственная лаборатория, оборудованная по требованиям современных стандартов;
- гарантия точного и быстрого результата;
- экономия вашего времени.
Клиника имеет свои филиалы, среди которых есть и тот, что расположен ближе к вам.
Записаться на прием можно лично, посетив клинику, либо позвонив по указанному на сайте телефону или отправив сообщение по предложенной на сайте форме (наш специалист обязательно свяжется с вами).
Что такое степень чистоты ?
Мазок на степень чистоты влагалища берут как обычный мазок на флору, но оценивают несколько по-другому. В гинекологии выделяют IV степени чистоты:
I степень – явление довольно редкое, мазок чистый, только палочковая флора, единичные лейкоциты и клетки плоского эпителия в оптимальных количествах;
II степень – среди палочек могут «проскакивать» единичные кокки или примешиваться другие непатогенные микроорганизмы тоже в единичных экземплярах, эта степень самая распространенная среди здоровых в гинекологическом плане женщин;
III степень – для нее характерна условно-патогенная флора и дрожжеподобные грибы, проявляющие тенденцию к активному размножению. Это может свидетельствовать о развитии воспалительной реакции на присутствие избыточного количества условно-патогенных микроорганизмов. Данный анализ предполагает дополнительное обследование женщины;
IV степень – признаки явного воспалительного процесса: обильная кокковая или кокко-бациллярная (смешанная) флора, возможно наличие трихомонад, гонококков или других патогенных микроорганизмов. В подобных случаях назначаются дополнительные лабораторные исследования (бактериологические, ПЦР и др.) для поиска возбудителя и дальнейшего лечения.
Мазок на флору, хоть и считается простым методов, но имеет большие возможности. Первая ступень в лабораторной диагностике заболеваний урогенитального тракта, порой, сходу решает проблему и позволяет немедленно приступить к лечебным мероприятиям, качество которых впоследствии сам же мазок и будет контролировать, поэтому избегать такую доступную процедуру не рекомендуется. Она не требует много затрат, да и ответ долго ждать не придется.
Лейкоциты и беременность
Беременность – волшебная, трепетная, и самая ответственная пора в жизни каждой женщины. Она часто бывает сопряжена с некоторым дискомфортом и неудобствами. Врачи неустанно направляют женщину на массу самых разнообразных анализов, начиная от пренатальных скринингов плода, и заканчивая ежемесячной сдачей крови и мочи. Базовые анализы – кровь, мочу и влагалищный мазок, нужно сдавать каждые 4-5 недель. Они позволяют доктору точно определить текущее состояние здоровья матери и жизнеспособность плода.
Расчет концентрации лейкоцитов при беременности – необходимая мера для отслеживания состояния защитных функций в материнском организме и их влияния на эмбрион.
В норме количество лейкоцитов в крови колеблется в пределах 4–9×10 в 9 степени, со второго семестра беременности численность белых элементов возрастает и может достигать 15×10 в 9 степени. Такая особенность связана с тем, что организм удваивает защиту для того, чтобы выносить плод, лейкоциты сосредотачиваются в матке, чтобы орган правильно сокращался, не происходило попадание инфекции.
Лейкоцитоз (повышенные лейкоциты в крови у беременных) может быть физиологическим (естественным) в следующих ситуациях:
- Прием пищи;
- Эмоциональное перенапряжение;
- Переохлаждение;
- Вечернее время;
- Принятие горячей ванны;
-
Второй триместр беременности;
- Пребывание на солнцепеке;
- Степень усталости;
- Неправильное питание;
- Умственное истощение беременной;
- Физическая нагрузка;
- Стрессовая ситуация.
Ваш врач обязательно направит вас на все диагностические исследования, позволяющие выяснить точные причины отклонения. И в подавляющем большинстве заболеваний, связанных с повышением лейкоцитов при беременности, нет ничего страшного – достаточно вовремя идентифицировать и излечить их. Будьте здоровой и счастливой, готовясь к материнству!
Лейкоциты в моче повышены (о чем говорят отклонения от нормы)
Миграция лейкоцитов по тканям человеческого тела с проникновением через стенки в сосуды и капилляры объясняет их наличие в моче. Белые кровяные тельца входят в группу защитных иммунных тел — уничтожают инфекционные патогены, поглощают токсины и вырабатываемые клетками продукты распада. При физиологической норме с ролью «борца» с патогенами без проблем справляются почки. В случае недостаточного их функционирования происходит накопление токсинов и продуктов распада в биологических жидкостях организма, т.е. в моче.
Нормой лейкоцитов в анализе мочи у здорового человека является ноль.
Исключением является подтвержденная другими видами исследования и диагностики патология, для которой характерна лейкоцитурия, но по результатам анализа мочи — показатели находятся на нулевой или приближенной к ней отметке. Пониженное значение укажет специалисту на наличие в организме серьезного патологического процесса.
По каким причинам лейкоциты в моче повышаются?
Наблюдается превышение допустимых показателей в анализе пациентов, пренебрегающих соблюдением режима дня (полноценный сон, отдых, умеренные физические нагрузки, правильное питание и т.д.), в результате чего происходит угнетение иммунитета. Длительный прием некоторых видов сердечно-сосудистых, гормональных, антибактериальных лекарственных средств также может спровоцировать появление лейкоцитов в моче.
Про нормы лейкоцитов в крови вы также можете узнать на нашем сайте.
Норма мазка на флору у здоровой женщины
При изучении мазка на микрофлору обращают внимание на наличие и количество таких показателей, как:
- эпителиальные клетки;
- лейкоциты;
- палочки Додерлейна;
- грибы;
- возбудители инфекций, передающихся половым путем (трихомонад, гонококков, уреаплазм, микоплазм);
- слизь;
- ключевые клетки (видоизмененные, атипичные).
В уретре, цервикальной канале и влагалище может находиться разное количество указанных компонентов, о нормах подробнее представлено в таблице.
Таблица – норма показателей мазка на микрофлору у здоровой взрослой женщины
|
Показатели мазка |
Содержание в уретре |
Содержание во влагалище |
Содержание в цервикальном канале |
|
Лейкоциты |
От 0 до 5 в поле зрения |
До 8-10 в поле зрения |
От 12 до 28 в поле зрения |
|
Эпителиальные клетки |
До 5-10 в поле зрения |
До 10 в поле зрения |
До 10 в поле зрения |
|
Дрожжеподобные грибы Кандида |
Не выявлено |
Отсутствуют |
Отсутствуют |
|
Слизь |
Присутствует в умеренном количестве |
Присутствует в умеренном количестве |
Присутствует в умеренном количестве |
|
Гонококки, трихомонады, уреаплазмы, микоплазмы, кишечная палочка |
Не выявлено |
Не выявлено |
Не выявлено |
|
Ключевые клетки (атипичные) |
Не выявлено |
Не выявлено |
Не выявлено |
|
Палочки Дедерлейна |
Не выявлено |
Выявлено в большом количестве (лактобациллы) |
Не выявлено |
Отдельно следует сказать о палочках Дедерлейна (лактобактериях влагалища). Их количество в вагине у здоровой взрослой женщины определяет степень чистоты влагалища, которых всего четыре:
- 1 степень чистоты – является идеальным вариантом, палочек Дедерлейна в мазке много, эпителия и лейкоцитом по несколько штук в поле зрения;
- 2 степень чистоты – самый распространенный вариант, лейкоциты в норме, слизь и эпителиальные клетки в умеренном количестве, палочек Дедердейна в вагине достаточное количество;
- 3 степень чистоты – в мазке выявляется большое количество слизи, лейкоцитов и эпителия, иногда могут выявляться грибки рода Кандида, лактобактерий мало;
- 4 степень чистоты – лактобактерий очень мало или они отсутствуют, лейкоцитов и эпителиальных клеток очень много, присутствуют грибки рода Кандида в большом количестве, могут выявляться патогенные возбудители инфекции.
Если 1 и 2 степени чистоты влагалища являются вариантами нормы, то 3 и 4 степени указывают на наличие серьезного воспалительного процесса в органах малого таза, свидетельствует о дисбактериозе влагалища и требует незамедлительного лечения.
Незначительные погрешности в результатах имеют место быть и часто обусловлены неправильной подготовкой к мазку, недостаточно тщательной гигиеной половых органов, спринцеванием накануне или половыми актами.
Виды тестов
Скрининг может проводиться традиционным или жидкостным методом. При проведении традиционного теста биологический материал наносится на лабораторное стекло и высушивается при комнатной температуре. Недостатки подобной диагностики:
- часть биологического материала остается на инструментах и перчатках специалиста;
- метод не включает в себя этап фильтрации;
- клетки на стекле размещаются неравномерно, формируя несколько слоев.
Такие особенности исследования могут повлиять на достоверность результата.
Жидкостная технология позволяет избежать многих проблем, имеющих отношение к качеству мазков. При этой методике происходит исследование образца в полном объеме. Взятые пробы помещаются в пробирку со стабилизирующей средой. Таким образом срок хранения материала продлевается до нескольких месяцев. С помощью центрифуги материал фильтруется, что повышает информативность результата.
Во время исследования применяются различные методики окраски препаратов:
- по Папаниколау (Пап-тест);
- по Романовскому;
- по Граму.
В основе всех методик лежит окраска определенных клеточных структур, что позволяет определить различные типы эпителия, отличить здоровые клетки от злокачественных.
Как вести себя после процедуры?
После проведения процедуры рекомендуется на протяжении 1-2 недель отказаться от интимной жизни, использования вагинальных тампонов и спринцеваний.
В течение 1-2 дней после теста могут наблюдаться незначительные кровянистые выделения.
Анализ на степень чистоты
Мазок на степень чистоты аналогичен микроскопии. И часто в результатах анализа на флору вы увидите и числовое указание «чистоты» половых путей. Если найдены единичные лейкоциты — 1-3-5 в поле зрения, то говорят о первой степени. Кроме этого, во влагалище женщины обнаруживается множество полезной микрофлоры — молочнокислых палочек.
При второй степени лейкоцитов еще не слишком много, возможно, чуть больше нормы, например, 10-15, но во влагалище, помимо палочек Дедерлейна, определяются условно-патогенные микроорганизмы — клебсиелла, грибы Кандида, гарднерелла, фекальный энтерококки т. д.
При третьей степени во влагалище кокковая флора — то есть много условно-патогенных бактерий. Лейкоциты обнаруживаются скоплениями, в большом количестве. Их примерный уровень 25-30 или даже 40-50.
При четвертой степени в мазке от 60 белых кровяных клеток. Иногда они покрывают сплошь все поле зрения, то есть их число достигает выше 100. Очень высокие лейкоциты диагностируются на фоне других признаков воспалительного процесса — коккобацилярной флоры и практически полного отсутствия лактобацилл.
Подготовка к забору биоматериала
Взятие мазка предполагает проведение небольшой предварительной подготовки. Мужчине рекомендуется за 1-2 дня до забора биоматериала отказаться от половых контактов. Вечером перед прохождением исследования следует принять душ, а утром – воздержаться от похода в туалет за 2-3 часа до процедуры.
Эта мера необходима, чтобы не исказить результаты анализа, так как микроорганизмы смываются с поверхности мочеточника уриной. Несколько часов перерыва от последнего мочеиспускания до проведения процедуры позволяют восстановить количество бактерий, достаточное для получения точного заключения после исследования.
Норма лейкоцитов в мазке

Количество лейкоцитов базируется точкой, откуда брался мазок. В норме их количество не должно быть большим. В мочеиспускательном канале их содержание варьируется от нуля до десяти, во влагалище не более 15, а в шеечном канале до 30.Если их больше, нужны другие методы диагностики для установления причины патологического отклонения.
Другие показатели анализа на флору:
- Лептотрикс – бактерии, которые не должны быть обнаружены. Если они присутствуют, то это говорит об урогенитальном кандидозе, вагинозе бактериальной форме, хламидиозе либо трихомониазе.
- Ключевые клетки у здоровой женщины отсутствуют. Их обнаружение говорит о гарднереллезе и некоторых др. инфекциях.
- Допускается единичное присутствует дрожжеподобных грибков в любой точке соскоба для мазка. Увеличение концентрации – молочница.
- Лактобациллы должны содержаться в большом количестве, но в цервикальном канале и уретре отсутствуют – норма. При малом содержании наблюдается активность условно-патогенной микрофлоры.
- Наличие слизи в умеренном количестве в трех точках, так и отсутствие в мочеиспускательном канале – норма.
- В нормальном мазке обнаруживают плоский эпителий 5-10. Если в поле зрения 0, это атрофия тканей, когда его много – воспалительный процесс.
Отметим, что во время вынашивания ребенка допустимо увеличение лейкоцитов в мазке женщины до 15-20. Это не является патологией, так как связано с гормональной перестройкой и снижением иммунного статуса беременной женщины.
В заключение: в цервикальном канале нормой лейкоцитов считают показатель до 30. Если их больше, необходимо пройти дополнительные исследования. Высокая концентрация – это сигнал о воспалительных процессах и скрытых инфекциях, которые требуют адекватного лечения.
Диагностика проблем лейкоцитурии у женщин

Причины появления кокобацил в мазке у женщин
Если повышенные лейкоциты обнаруживаются у женщин, при этом соскоб осуществлялся с разных точек, то в первую очередь медицинский специалист должен установить причину патологического увеличения. После назначается определенное лечение.
В некоторых картинах в организме женщины выявляются повышенные лейкоциты, при этом отсутствуют клинические проявления и рост условно-патогенной микрофлоры. Кроме того, все лабораторные анализы показывают отсутствие возбудителей. Такая ситуация требует повторного исследования.
Когда наблюдается повышение лейкоцитов в шейке матке, уретре и на стенках влагалища, то требуется расширенная диагностика. Она включает в себя дополнительные анализы:
- Исследование соскоба посредством бактериального посева;
- ПЦР – метод, помогающий диагностировать заболевания, передающиеся половым путем;
- УЗИ внутренних органов таза;
- Кольпоскопия – осмотр шейки матки;
- Посещение дополнительных узкопрофильных специалистов.
Бактериальный посев подразумевает выделение из соскоба колоний бактерий условно-опасного и опасного типа. Обязательно определяется конкретный вид микроба, его восприимчивость к группам антибактериальных средств. Последнее исследование необходимо, чтобы назначить оптимальный вариант антибиотиков.
ПЦР – это высокоточный способ, который способен выявить латентные инфекции – не дающие внешней симптоматики. Если их вовремя не обнаружить, соответственно, не пролечить, это может привести к бесплодию.
УЗИ с помощью трансвагинального датчика позволяет оценить состояние стенок матки и ее придатков. Можно обнаружить очаг воспаления, опухолевое новообразование, уплотнения различной этиологии.
Функции и нормы клеток
Моноциты синтезируются костным мозгом из клеток-предшественниц. Процесс обычно занимает 5 дней. Почти все они поступают в кровеносное русло, небольшая часть остается, чтобы осуществлять защитную функцию. В общей системе моноциты циркулируют от нескольких часов до 4 суток. Они могут концентрироваться в печени, селезенке, лимфатических узлах. Передвигаясь по всему организму, клетки созревают. Параллельно осуществляют основные функции:
- задействованы в выработке факторов свертывания крови;
- участвуют в «знакомстве» Т-лимфоцитов с патогенами;
- нужны для продукции интерферона;
- косвенную роль играют в гемопоэзе;
- могут активировать системные симптомы воспаления (гипертермию, например);
- разыскивают и поглощают патогенные микроорганизмы.
Отличаются от нейтрофилов (клеток «быстрой реакции») тем, что сохраняют активность в кислой среде, тогда как нейтрофилы погибают. Моноциты признаны «санитарами» организма, поскольку нейтрализуют результаты патологических процессов — уничтожают погибшие лейкоциты, пораженные вирусами, бактериями или паразитами клетки, расщепляют мертвые собственные ткани.
Моноциты могут поглощать несколько крупных чужеродных агентов или множество мелких. Они вырабатывают собственные токсические вещества, убивающие микробы (если токсины последних не оказались сильнее). Таким образом, тельца могут многократно выполнять свои функции и подавлять воспалительные реакции без образования гноя.
Доказано, что основную роль моноциты играют в противовирусном, противопаразитарном и противоопухолевом иммунитете. Тогда как в реакциях борьбы с бактериями больше задействованы сегментоядерные нейтрофилы.
Клетки могут проникать сквозь сосудистые стенки, хаотично передвигаться по направлению к патологическим очагам благодаря псевдоподиям (выростам на оболочке). После созревания моноциты формируют маргинальное русло (скапливаются в пристеночном пространстве периферических сосудов). Затем образуют тканевое русло — переходят сквозь стенки в окружающее пространство, где становятся макрофагами. Этот тип иммунных телец обладает повышенной способностью к фагоцитозу и задействован при всех типах защитных реакций, выработке цитокинов, поглощении не только возбудителей, но и атипичных клеток организма.
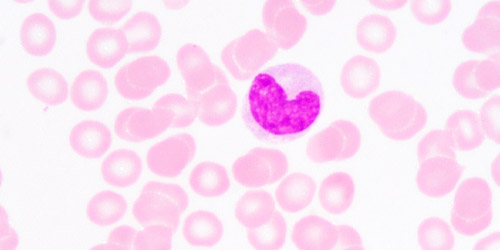
Нормы содержания моноцитов в крови равны для женщин и мужчин. Важны не только процентные показатели и доля среди лейкоцитов, но также абсолютное значение (MON Абс.) — количество телец в единице объеме крови (мкл или л).
Таблица — Нормы лейкоцитарной формулы
| Группа клеток | Доля, % | Абсолютный показатель, 10⁹/л |
| Палочкоядерные нейтрофилы | 1‒6 | 0,04‒0,3 |
| Сегментоядерные | 48‒75 | 2,0‒5,5 |
| Эозинофилы | 0,5‒5 | 0,02‒0,3 |
| Базофилы | 0‒1 | 0,0‒0,065 |
| Лимфоциты | 19‒37 | 1,2‒3,0 |
| Моноциты | 3‒11 | 0,09‒0,6 |
Показатели общие для людей разных возрастов. Иные референсные значения применяются для детей. У них количество моноцитов может несколько отличаться ввиду естественных несовершенств в работе иммунитета у детей младшего возраста и становления защитных сил у грудничков.
Таблица — Нормы моноцитов для детей
| Возраст, лет | Норма, % |
| 0‒1 | 4‒10 |
| 1‒2 | 3‒10 |
| 2‒3 | 4‒12 |
Если при ОАК обнаруживается увеличенное количество телец в крови (более, чем на 10%) говорят о моноцитозе. Когда у взрослого доля клеток составляет меньше 2%, констатируют монопению.
Важно не только оценивать показатели моноцитов, но также соотносить их с другими значениями в протоколе анализа. При пониженном уровне на фоне нормального количества лейкоцитов (или повышения доли клеток другой группы) говорят об относительной моноцитопении
Если содержание всех лейкоцитов снижено, монопения считается абсолютной.
Лечение
Рассмотрев теоретические аспекты лейкоцитоза в мазке, что это значит для здоровья и протекания беременности, перейдем к вопросу о том, чем лечить болезни, его вызвавшие.
Подбор терапии связан с особенностями заболеваниями:
- При урогенитальных инфекциях препараты подбирают после определения вида возбудителя (противовирусные, антибактериальные или противогрибковые). Средства назначают внутрь в таблетках и уколах, а дополнительно прописывают применение свечей и влагалищных тампонов, пропитанных лекарственными средствами, для местной обработки инфекционного очага.
- При злокачественных новообразованиях тактика лечения зависит от стадии онкологического процесса. На ранних этапах опухоль удаляют и проводят химиотерапию. При запущенных формах болезни подбирают средства для подавления роста опухолевых клеток и лекарства, позволяющие облегчить состояние пациентки.
- Доброкачественные опухоли лечат хирургическими методами (эндоскопический или лапароскопический метод, полостная операция).
Если в мазке повышены лейкоциты из-за аллергии, то женщине рекомендуют сменить средство гигиены.
Для беременных лечение подбирают так, чтобы не навредить ребенку. При легких формах кандидоза (молочницы) или генитального герпеса допускается только использование вагинальных суппозиториев или мазей.
Если причиной, по которой лейкоциты повышены у беременной в мазке, стали венерические заболевания или тяжелые воспалительные процессы, то необходима антибиотикотерапия. Врачи подбирают лекарства так, чтобы вылечить заболевание и нанести минимальный вред развивающемуся плоду. Отсутствие лечения при беременности приводит к тяжелым последствиям.
Мазок на флору
Мазок на флору, как уже указывалось, берется у женщины при каждом посещении женской консультации, то есть каждые полгода, при наличии жалоб у пациентки, а также после длительного курса антибиотиков, при планировании беременности, в период вынашивания плода и после родов. Во время беременности мазок на микрофлору (при отсутствии жалоб) исследуется трижды: при постановке на учет, перед декретным отпуском (30 недель) и в 36 недель.
Подготовка к сдаче анализа
Чтобы результаты мазка на флору оказались достоверными, необходимо заранее подготовиться к сдачи анализа:
- за 1 – 2 суток исключить половые контакты;
- не допускаются спринцевания за 2 дня до визита к врачу;
- запрещается использование свечей, таблеток и кремов как минимум, за сутки;
- не берется мазок в период менструации, так как месячные изменяют состав мазка;
- за 2 – 3 часа до посещения гинеколога воздержаться от мочеиспускания;
- подмываться следует накануне приема, теплой водой без мыла.
Если женщина готовится к профилактическому осмотру, то желательно подгадать посещение гинеколога в первые дни после месячных либо перед их началом.
Процедура забора и исследования материала
В гинекологическом мазке определяют состав микрофлоры содержимого мочеиспускательного канала, влагалища и шейки матки.
Забор материала производится стерильными одноразовыми инструментами. Из уретры мазок берется бактериологической петлей или ложкой Фолькмана, из влагалища (заднего свода) стерильным марлевым тампоном, а с шейки матки шпателем Эйра.
На предметных стеклах указываются условные обозначения:
- U – мазок, взятый из уретры;
- C – мазок с шейки матки;
- V – мазок из влагалища.
После того, как стекла высохнут, их отправляют в лабораторию на исследование. Лаборанты окрашивают мазки специальными красителями (по Граму), затем осматривают их под микроскопом. В процессе анализа подсчитываются лейкоциты и различные условно-патогенные и патогенные бактерии, которые окрашиваются в различные цвета.
2.Показатели указывающие на возможные заболевания
На возможные заболевания указывают следующие показатели в результатах анализа на флору.
Плоский эпителий. Повышенное содержание клеток эпителия может быть следствием воспалительного процесса в той или иной области половых органов. В норме этот показатель не должен превышать 15 клеток в поле зрения. Полное отсутствие эпителиальных клеток в мазке может свидетельствовать об атрофии эпителия.
Лейкоциты. Нормы содержания лейкоцитов в разных порциях мазка отличаются. Для уретры – до 5 клеток в поле зрения, во влагалище – до 10, в цервикальном канале допускается показатель 30. Лейкоциты в мазке всегда указывают на текущее воспаление. Если выявленное значение больше ста, то результат определяется как «лейкоциты покрывают всё поле зрения»; воспалительный процесс оценивается как острый и требующий срочного уточнения диагноза для скорейшего начала адекватного лечения.
Бактерии. Нормы бактерий в мазке зависят от статуса пациентки. У девочек и женщин в менопаузе нормой считается наличие кокковой флоры. У женщин в репродуктивном возрасте должны обнаруживаться лактобактерии. Обнаружение патогенных или большого количества условно-патогенных бактерий всегда является показанием для более тщательной диагностики.
Гонококк, трихомонада, ключевые клетки в мазках здоровых женщин обнаруживаться не должны. Появление этих элементов свидетельствует о соответствующих заболеваниях.
Грибы рода Кандида очень часто присутствуют в мазке на флору и свидетельствуют о хроническом (обнаруживаются споры грибов) или остром кандидозе (появление мицелия в гинекологическом анализе).
Стафилококки, стрептококки, энтерококки. В норме эти микроорганизмы присутствуют в микрофлоре, но выявление их в больших количествах говорит о том, что из условно-патогенных они перешли в активную фазу и вытеснили здоровую флору слизистых оболочек.
Многие из этих патологических состояний протекают бессимптомно, поэтому необходимо раз в полгода проходить профилактический осмотр у гинеколога со сдачей мазка на флору. В медицинской практике существует классификация обобщенных результатов мазка на флору, определяющая 4 степени чистоты влагалища — от чистого до инфицированного и требующего соответствующего лечения.
Показания к сдаче мазка из влагалища
Почти каждое первичное посещение гинеколога предполагает взятие мазка на анализ. Для общего мазка показания такие:
- планирование беременности;
- наступившая беременность;
- профилактическое обследование;
- длительное лечение антибиотиками, гормонами, цистостатиками, противовоспалительными лекарствами, кортикостероидами;
- болевые ощущения в нижней части живота;
- зуд и боль во время половой близости;
- нетипичные выделения из влагалища.
Рекомендуется сдать мазок на скрытые инфекции при смене полового партнера, при болях во время секса, а также при случайных половых связях без использования презерватива.
Для мазка на скрытые инфекции поводом могут служить симптомы:
- выделения из влагалища с неприятным запахом, творожистой, пенистой консистенции, с нетипичным цветом;
- жжение и зуд во время мочеиспускания;
- появление высыпаний в области гениталий и на гениталиях;
- кровь в моче;
- резкие схваткообразные или ноющие боли внизу живота, в области поясницы;
- длительное бесплодие;
- обнаружение крови в моче;
- сбой менструального цикла.
Анализы на онко-маркер чаще имеют профилактическую цель, так как онкозаболевание репродуктивной системы женщины долгое время протекает бессимптомно. На поздней стадии может проявляться болями и кровянистыми выделениями, не связанными с менструальным циклом.
Другие причины увеличения содержания лейкоцитов
Бактериальный вагиноз или влагалищный дисбактериоз
При определенных условиях активизируется условно-патогенная флора и подавляется рост молочно-кислых бактерий:
- сбои в гормональном статусе (половое созревание или угасание репродуктивной функции – пре- и менопауза, беременность и самопроизвольный аборт, эндокринные заболевания);
- ослабление местного и общего иммунитета (переохлаждение, антибиотикотерапия);
- сильные стрессы и переутомление;
- микротравмы влагалища вследствие интенсивного секса;
- лучевое лечение, химиотерапия;
- использование спермицидов в виде мазей и свечей;
- оральный секс;
- большое количество половых партнеров;
- чрезмерное соблюдение правил интимной гигиены, увлечение спринцеваниями;
- деформированный рубцами вход во влагалище (анатомические особенности, патологические роды, хирургические вмешательства);
- нарушение равновесия микрофлоры кишечника (дисбактериоз);
- инородные тела во влагалище (тампоны).
Аллергия
- аллергия на лекарственные препараты и травы;
- непереносимость лубрикантов (гелей, мазей);
- непереносимость спермы партнера.
Раздражение вульвы и влагалища
- пренебрежение интимной гигиеной;
- перепады температур (переохлаждение и перегревание);
- механическое травмирование (тесное, синтетическое белье, стринги, грубый секс и прочее);
- химические ожоги (спринцевания кислотами и другими лекарственными препаратами);
- общие заболевания (сахарный диабет, патология мочевыводящей системы и прочие).
Кроме того, повышенные лейкоциты в урогенитальных мазках могут наблюдаться в течение 24 часов после коитуса или на протяжении 7 – 10 дней после установки внутриматочной спирали. Если причину увеличения содержания лейкоцитов в мазках установить не удается, следует провести более тщательное и подробное обследование, в том числе и на предмет выявления злокачественных опухолей репродуктивной системы.
Причины повышения лейкоцитов у беременных
Некоторое повышение уровня лейкоцитов в мазке при беременности считается нормальным. Нормальное содержание белых кровяных телец во влагалищных мазках соответствует 15 – 20 в поле зрения.
Повышенные лейкоциты у беременных в мазке объясняются физиологическими факторами:
- Во-первых, в период вынашивания плода происходят перестройка гормонального баланса, в большом количестве вырабатывается прогестерон и эстрогены. Под действием эстрогенов начинает активно размножаться палочки Додерлейна, которые создают кислую среду во влагалище и препятствуют размножению условно-патогенной и патогенной флоры, но способствуют скоплению лейкоцитов.
- Во-вторых, у будущих мам снижается иммунитет, что предупреждает отторжение эмбриона как чужеродного тела. Вследствие ослабленного иммунитета во влагалище легко проникают болезнетворные бактерии или активизируется скрытая инфекция, что и объясняет увеличение лейкоцитов в гинекологических мазках (защитная реакция при воспалении).
Нередко выявляется очень высокая концентрация белых кровяных телец в мазках (50 – 100 или лейкоциты сплошь в поле зрения), что, как правило, отмечается при молочнице (урогенитальный кандидоз). В подобных случаях в мазке кроме большого числа лейкоцитов обнаруживаются грибы рода Кандида и мицелий в виде белых нитей.
Превышение содержания лейкоцитов у будущих мам требует тщательного обследования и соответствующего лечения. Инфекционный процесс из влагалища может перейти на шейку и цервикальный канал, проникнуть в полость матки, что приведет к инфицированию околоплодных вод и плода и закончиться выкидышем или преждевременными родами.
Причины увеличения содержания лейкоцитов в мазке
Если лейкоциты в мазке у женщин повышены, то причинами могут быть как заболевания репродуктивной сферы, так и сбои в работе других внутренних органов и систем. На первое место среди причин увеличения лейкоцитов в урогенитальных мазках выходит воспаление:
- воспалительный процесс в цервикальном канале или цервицит;
- развитие воспаления в придатках (трубы и яичники) или сальпингоофорит;
- воспаление слизистой матки – эндометрит;
- воспалительный процесс во влагалище – кольпит или вагинит;
- развитие воспаления в мочеиспускательном канале – уретрит;
- злокачественные опухоли органов половой сферы (разрушение здоровых тканей сопровождается воспалением);
- дисбактериоз кишечника и/или влагалища;
- инфекции, которые передаются половым путем (как венерические заболевания, так и скрытые половые инфекции).
Патогенные микроорганизмы – виновники воспаления
Почему повышаются лейкоциты в мазке? В развитии воспалительного процесса участвуют патогенные микроорганизмы, которые сложно обнаружить обычным способом – исследованием урогенитального мазка, либо активизировавшиеся представители условно-патогенной флоры. Для обнаружения возбудителей скрытых половых инфекций прибегают к более сложному обследованию – методу ПЦР (исследование крови, мочи, выделений из половых органов).
При развернутом исследовании в мазках или крови могут быть обнаружены:
- хламидии;
- микоплазмы и уреаплазмы;
- гонококки (см. симптомы гонореи);
- палочка Коха (возбудитель туберкулеза);
- бледная трепонема (возбудитель сифилиса);
- тельца Донована (возбудители паховой гранулемы);
- трихомонады (см. симптомы трихомониаза);
- амебы;
- цитомегаловирус;
- вирус папилломы человека (причина рака шейки матки);
- вирус иммунодефицита;
- вирусы генитального герпеса;
- грибы рода Кандида (молочница);
- грибы актиномицеты.


