Лимфангиит
Содержание:
- Виды и формы
- Стадии лимфомы
- Что такое лимфангит члена
- Причины лимфангита
- Лечение
- Симптомы лимфангита
- Клинические проявления болезни
- К какому врачу обратиться при лимфангите члена
- Причины лимфангита
- Клинические признаки
- Уход
- Проявления невенерического лимфангита полового члена
- ЭРИТРАЗМА
- Диагностика
- Лечение [ править ]
- Диагностика
- Поражение легких при диффузных болезнях соединительной ткани;
Виды и формы
По виду заболевание имеет острое или хроническое течение. Формы лимфангита:
- Капиллярная — вторичное воспаление, поражающее мелкие лимфатические капилляры с проявлением припухлости, потепления, покраснения, отечности кожи без четких границ
- Рожистая — первичное поражение капилляров с проявлением на коже зубчатых покраснений с четкими контурами. Отличительная особенность — поражение более глубоких слоев кожи, спровоцированное воспалительным течением.
- Ретикулярная с появлением сеточки, покраснения на участках сплетения лимфососудов.
- Стволовая в виде дорожек, красных полосок на участках соединения лимфоузла с воспаленным местом. Признаки: болезненность с усилением при движениях рукой (ногой), выраженная отечность по ходу сосудов.
- Узловатая с появлением плотных узелков на воспаленных участках лимфатического сосуда. Чаще поражает кисти рук, предплечья. Узелки образуются в виде воспаленных бугорков под кожей со способностью изъявлений.
Специфические формы:
- Невенерическая, поражающая пенис у мужчин на фоне травмы, застоя лимфы, затяжных половых актов. Лимфангит невенерического происхождения проявляется в виде уплотнения лимфатического сосуда, набухания и болезненности при пальпации.
- Сифилитическая (регионарная) с образованием твердого шанкра на коже, вызванного сифилисом. Встречается у женщин и мужчин на половых губах — участках внедрения инфекции. Выглядит в виде красной полоски, проходящей от язвочки до ближайшего лимфатического узла. При прощупывании у мужчин на спинке полового члена можно наблюдать характерное утолщение или плотный эластичный болезненный шнур.
- После прививки Манту, спровоцированный реакцией организма на введенный туберкулиновый белок.
- Раковая — злокачественная форма, вызванная опухолью. Развивается при распространении новообразования в лимфатические узлы, прохождении по сосудам. Чаще встречается у женщин при раке молочной железы.
- Туберкулезная с образованием на фоне туберкулеза легких, когда воспаление из легочной ткани распространяется на лимфососуды, вызывая формирование бугорков, язвочек, характерных дорожек на коже по ходу ближайшего лимфоузла.
Стадии лимфомы
Стадии лимфомы – это этапы развития опухолевидных образований. Каждая стадия обладает рядом специфических характеристик, а именно: возраст новообразования, уровень распространения опухолевого процесса и степень поражения организма
Именно поэтому определение стадии очень важно для выбора наиболее действенной тактики лечения. В медицинской практике различают 4 стадии лимфомы
Первая, начальная стадия характеризуется поражением одного лимфатического узла или нескольких лимфоузлов, которые находятся в одной зоне (например, шейные лимфоузлы). Лимфома, которая начала свое развитие в органе (без поражения лимфоузла) – это также начальная стадия. Все лимфомы первой стадии являются локальными опухолями, то есть не имеют метастазов в другие органы, ткани.
Вторая стадия лимфомы определяется тогда, когда опухоль поражает 2 или больше лимфатических узлов, которые находятся по одну сторону от диафрагмы (мышцы, находящейся между грудной клеткой и брюшной полостью).
Лимфома третьей стадии – это вовлечение в патологический процесс 2 или более лимфатических узлов, расположенных по разную сторону от диафрагмы. К 3 стадии относятся лимфомы, поразившие одновременно селезенку и несколько лимфоузлов, расположенных с противоположных сторон по отношению к диафрагме.
Лимфома последней стадии относится к диссеминированной (массово распространенной) опухоли. О финальной стадии говорят в том случае, если опухолевый процесс затрагивает не один, а несколько органов, и при этом они находятся в отдалении от первичной локализации лимфомы.
Что такое лимфангит члена
Лимфангит – это воспаление лимфатических сосудов, вследствие которого размягчаются и разбухают их внутренние стенки. В результате нарушается лимфоток, сосуд увеличивается в объеме и со временем становится твердым.
В медицинской литературе лимфангит называют по-разному: локальный пенильный лимфатический отек, флебит Мондора, пенильное лимфоцеле, корональный лимфангит. Чаще всего речь идет об обычном воспалении лимфососуда. Лимфоцеле – это скопление лимфы в тканях, вызванное повышенной из-за воспаления проницаемостью сосудов. Жидкость просачивается сквозь стенки и вытекает в межклеточное пространство. Флебит Мондора – это редкое заболевание, сопровождающееся увеличением лимфатических узлов. Воспаление сосудов члена является одним из его симптомов.
Где локализуется: воспаленный лимфатический сосуд обычно располагается в районе венечной борозды, но иногда распространяется вдоль поверхности ствола, может возникнуть и у основания пениса.
Подробнее о том, что такое лимфангит полового члена рассказывает врач-уролог Ленкин Сергей Геннадьевич
Как выглядит: обычно воспаленный сосуд выглядит как изогнутое вздутие в районе венечной борозды. На ощупь плотное, иногда умеренно болезненное.
Все фото 18+:
- http://prntscr.com/uz0u95,
- Лимфангит с лимфостазом – http://prntscr.com/uz0uk5,
- Хроническое воспаление лимфососуда – http://prntscr.com/uz0urk,
- Воспаление сосуда на фоне сифилиса – http://prntscr.com/uz0uyu.
Чем опасен: лимфангит члена безопасен, если возникает из-за травмы и протекает без осложнений. Иногда увеличение лимфососуда является одним из признаков другого заболевания. Это может быть сифилис, герпес, тромбофлебит члена, острый уретрит.
Причины лимфангита
Карциноматозный лимфангит часто возникает у женщин с онкологией груди
Лимфангит возникает по причине воспалительного процесса, который происходит в тканях поверхностно или глубоко. Механизм развития болезни может быть запущен даже через инфицирование незначительной ранки или ссадины. Более серьезными причинами являются:
- фурункулы,
- карбункулы,
- флегмоны,
- абсцесс.
Основными возбудителями гнойного процесса выступают синегнойная или кишечная палочка, стрептококки, протей, стафилококки и иные аэробные микроорганизмы. Также в медицинской практике встречается специфическая форма болезни, которая проявляется на фоне туберкулеза.
На степень тяжести лимфангита влияют такие факторы:
- размер и локализация воспалительного очага,
- активность болезнетворных агентов,
- особенности лимфатической системы больного.
На воспалительный процесс в стенках лимфатических сосудов указывает характерное набухание. Проницаемость клеток повышается, а потому нарушается лимфообращение на местном уровне.
Если больной затягивает с консультацией у доктора и лечением, лимфангит может перейти в гнойную форму, которая более опасна сама по себе и сложнее поддается лечению. Часто в таких случаях сочетаются лимфангит и лимфаденит.
Нарушение функционирования мышечного и суставного аппаратов свидетельствует о том, что воспалительный процесс развился и в межтканевом пространстве (перилимфангит). Одним из сложных последствий такой формы лимфангита является патологический процесс грудного лимфатического протока – вероятность его развития очень высока. Так, карциноматозный лимфангит часто возникает у женщин с онкологией груди или у мужчин и женщин с онкологией легких.
Среди возможных причин возникновения болезни выделяют аллергические реакции и воздействие токсических соединений. Но такие случаи очень редки, как и эпизоотический лимфангит у человека.
Лечение
Лимфангит не пройдет и может даже усилиться пока не будет устранен первичный очаг.
При необходимости проводится вскрытие, удаление гноя и дренирование абсцессов, панариция, флегмон.
Назначаются асептические повязки и антибиотики курсом. Препараты подбирают исходя из данных бактериологического посева.
Если лимфангит затрагивает конечности, то рекомендуется их фиксировать так, чтобы они находились в поднятом положении, это усиливает отток лимфы.
Категорически запрещено проведение массажей, втирать мази можно только по назначению врача.
Болезненные ощущения и воспаление частично проходят при использовании медикаментов из групп НПВП – Нимесулида, Ибупрофена, Найза. Отечность устраняется антигистаминными средствами. При выраженной интоксикации показано капельное введение дезинтоксикационных средств.
При хронической форме лимфангита назначают:
- Лечение ультрафиолетом и лазерное облучение крови.
- Повязки с рассасывающими мазями и грязевые компрессы.
- Дозированное облучение зон воспаления.
Раковый лимфангит лечится химиопрепаратами и лучевым облучением. При невенерической форме заболевания лечение обычно не требуется – уплотнение рассасывается самостоятельно.
Симптомы лимфангита
Для лимфангита характерна общая интоксикация, которая сопровождает первичный воспалительный процесс. Пациенты обычно страдают от головной боли, слабости, потливости, озноба и температуры, которая поднимается до +40°С. В начале ретикулярного лимфангита ткань рядом с очагом инфекции наполняется кровью и как будто слегка опухает. Сетчатый рисунок на коже усиливается и становится более заметным на фоне эритемы. Вообще по внешним признакам лимфангит похож на рожу, только границы покраснения гораздо более расплывчатые, чем при рожистом воспалении. Стволовой лимфангит проявляется в виде появления на коже красных полос вдоль лимфатических сосудов, которые тянутся к расположенным на пораженной области лимфоузлам. Практически сразу появляется уплотнение, припухлость и болезненность, а также напряженность и отечность окружающих тканей. Нередко к лимфангиту присоединяется региональный лимфаденит. При прощупывании сосудов на них можно обнаружить уплотнения, похожие на четки или шнур. Если лимфангит глубокий, то покраснения на коже не наблюдается, однако боль в конечности и отек также нарастают. При глубоком прощупывании ощущается резкая и сильная болезненность. Если начался процесс перилимфангита, то воспаленные окружающие ткани иногда трансформируются в подфасциальную флегмону или абсцесс. Если их вовремя не вскрыть, то возможно образование сепсиса. Хронический лимфангит сложно вычислить по каким-то конкретным симптомам, так как они часто не наблюдаются или похожи на симптомы других заболеваний. Практически всегда наблюдаются стойкие отеки из-за того, что закупориваются глубокие лимфатические стволы.
Клинические проявления болезни
Болезнь Фурнье имеет четко выраженные клинические симптомы и для диагностирования не требует дополнительных методов.
В редких случаях так называемая стадия продрома, то есть, этап до развития показательных симптомов, затягивается до 2-7 дней – в этот период постепенно увеличивается отечность мошонки, медленно нарастает боль. В подавляющем же количестве случаев заболевание начинается внезапно, «на ровном месте», клиника быстро нарастает. Со стороны мошонки четко определяются классические признаки воспалительного процесса:
- покраснение кожных покровов;
- отечность тканей;
- местное повышение температуры;
- боль при ощупывании, далее и без него;
- боль при эякуляции и в дальнейшем ее нарушение.
Если превалирует анаэробная инфекция, при ощупывании мошонки наблюдается крепитация – характерный хруст из-за лопания пузырьков воздуха, накапливаемых в тканях.
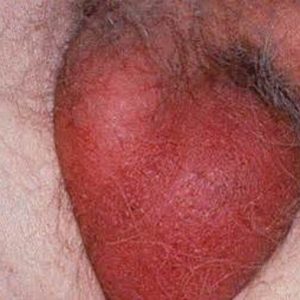
Очень быстро отек мошонки нарастает, она увеличивается в размерах и стает напряженной, из-за боли до нее невозможно дотронуться. Отечность стремительно ширится на половой член и близлежащие ткани – промежность, лобок. Из-за распространения выраженного отека на половой член его мягкие ткани могут сдавливать уретру вплоть до прекращения полной проходимости и возникновения острой задержки мочеиспускания. Буквально за несколько часов от начала клинических проявлений болезни кожа мошонки становится темно-красной, как вареная свекла, затем выраженно фиолетовой, цвета баклажана.
После короткого этапа напряжения в тканях мошонки выявляются участки размягчения – это значит, что стадия инфильтрации переходит в стадию нагноения. Появляются очаги гноя, которые быстро увеличиваются в размерах, «сметают» мягкие ткани между ними и сливаются в один огромный гнойник. Иногда до слияния поверхностные очаги нагноения прорываются, гной выделяется наружу, при этом напряжение мошонки незначительно уменьшается.
Буквально через несколько часов от начала процесса начинается процесс омертвения тканей. Характерно то, что некроз подкожной жировой клетчатки развивается более быстрыми темпами, чем омертвение кожи. Поэтому то, что видно глазом, может не соответствовать тяжести заболевания – под неизмененной или малоизмененной кожей омертвение тканей в глубине может развиваться стремительно.
В ряде случаев может омертветь вся мошонка. Омертвевшие ткани отделяются вплоть до оголения яичек, их придатков и семявыносящих канатиков. В ряде случаев разрушение мягких тканей затрагивает половой член – может наступить изъязвление его головки.
Параллельно с развитием нагноения и омертвения присоединяются паховый лимфангит (воспаление паховых лимфатических сосудов) и лимфаденит (воспаление паховых лимфатических узлов). Лимфоузлы крупные, болезненные, прощупываются в виде уплотненных перекатывающихся шариков. Если такие шарики спаяны с окружающими тканями, это может быть признаком онкообразования – но другие характерные симптомы не дадут ошибиться в диагнозе болезни Фурнье.
В связи с наличием гноя и мертвых тканей в организме наблюдаются признаки выраженной интоксикации:
- гипертермия (повышения температуры тела) до 39-40 градусов по Цельсию;
- озноб;
- головные боли;
- тошнота и рвота, которые не связаны с приемом пищи.
Нарастание признаков интоксикации (особенно температуры) свидетельствует о возникновении сепсиса, когда инфекция, не ограничившись мошонкой и близлежащими тканями, проникает в кровяное русло и разносится по всему организму.
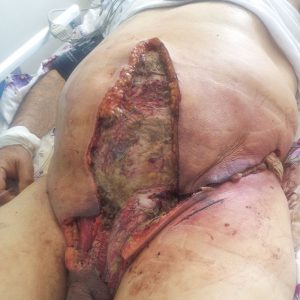
Параллельно некроз распространяется на ткани далеко за пределами мошонки и промежности. В тяжелых случаях омертвение тканей может перейти на бедра, копчик, крестец, переднюю брюшную стенку (даже до уровня пупка и выше). Изъязвления – глубокие, их поверхность покрыта гноем, перемешанным с грязным детритом (остатками омертвевших тканей, с которыми иммунная система борется на локальном уровне, пытаясь очистить от них организм). В тяжелых случаях гангрена «выедает» мягкие ткани до такой степени, что может оголиться апоневроз (плотное соединительнотканное покрытие) мышц передней брюшной стенки. Если процесс «заполз» на бедра – может оголиться бедренная фасция.
Через 5-8 дней от начала заболевания процесс переходит в стабильное русло. Образуется так называемая демаркационная линия, которая является своеобразным разделителем между омертвевшими и уцелевшими тканями. Реабилитационный период может длиться несколько недель – за это время на месте умерших тканей образуется соединительная ткань, формирующая рубцы, которые деформируют наружные половые органы и те участки, на ткани которых распространился некроз.
К какому врачу обратиться при лимфангите члена
В случае развития воспалительного процесса лимфатических сосудов необходимо сразу же обратиться к доктору.

Особенно если есть сопутствующие симптомы:
- сыпь;
- боль;
- покраснение кожи;
- кровоподтеки;
- раны;
- эрозии;
- высокая температура тела.
Некоторые случаи лимфангита совершенно не опасны.
Другие могут говорить о серьезных заболеваниях или становиться источником осложнений.
Поэтому лучше перестраховаться и выделить время на визит к врачу.
Лучше лишний раз убедиться, чем с вами все в порядке, чем пропустить серьезную патологию и пострадать от её осложнений.
В нашей клинике вас осмотрит врач.
При необходимости он назначит анализы, которые помогут выяснить причину воспалительного процесса лимфатических сосудов.
Если потребуется, врач подберет лечение.
Оно позволит избавиться от лимфангита в максимально короткие сроки.
При подозрении на лимфангит члена обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Причины лимфангита
Причиной развития лимфангита практически в 100% случаев является поверхностный или глубокий гнойный воспалительный очаг – инфицированная рана, ссадина, карбункул, абсцесс, фурункул, флегмона. Основные возбудители лимфангита – бета-гемолитический стрептококк, стафилококк, чуть реже – протей, кишечная палочка и другие представители вредоносной флоры. Специфический лимфангит обычно связан с туберкулезом. В зависимости от размеров и локализации первичного очага, активности микрофлоры, а также особенностей тока лимфы в определенной зоне вероятность развития заболевания серьезно варьируется. Как было сказано ранее, больше всего вероятность воспаления лимфотоков конечностей. Вредоносные бактерии и микробы, а также продукты их жизнедеятельности, из воспаленного очага переходят в ткани, а затем и в лимфатические капилляры, передвигаясь постепенно к лимфоузлам и крупным сосудам. Воспаление стенки лимфатического сосуда заметно по характерному набуханию, образованию тромбов и увеличению проницаемости. Эти изменения приводят к лимфостазу – расстройству местного лимфообращения. Если вовремя не вылечить заболевание, то оно может перейти в гнойный лимфангит или даже в гнойное расплавление тромбов. Если воспаление распространяется на окружающие сосуды ткани, то развивается перилимфангит, для которого характерно поражение мышц, суставов и кровеносных сосудов. В особенно тяжелых случаях воспаление с восходящей лимфой переходит на грудной лимфатический проток.
Клинические признаки
Наблюдается сильный отек конечности, обычно задней конечности, часто проксимальнее скакательного сустава или иногда проксимальнее коленного сустава . В некоторых случаях опухоль продолжается через вымя или влагалище и вдоль подкожных вен брюшной полости. На ранних стадиях опухоль — это, прежде всего, «точечный отек »; Другими словами, при нажатии на коже конечности остается углубление. Пораженная нога может в два или даже три раза превышать нормальный размер и может быть очень чувствительной к прикосновениям. В хронических случаях большая часть опухоли остается твердой, так как возникают рубцы и фиброз.
Лимфангит обычно связан с раной, которая может быть очень незначительной. Это вероятный вход для бактериального доступа к лимфатическим протокам. Степень хромоты варьируется, но может быть достаточной, чтобы создать впечатление перелома . У лошади может быть гипертермия ( жар ), а может и нет . Из конечностей иногда может сочиться сыворотка.
При язвенном лумфангите также может происходить «завязывание» лимфатических сосудов и образование твердых узелков и абсцессов; иногда появляются зеленоватые выделения с неприятным запахом. В частности, в США заболевание может характеризоваться множеством небольших открытых язв.
Уход
Основой лечения является прием антибиотиков широкого спектра действия (обычно потенцированных сульфаниламидов или пенициллина и стрептомицина , но доксициклин может быть наиболее эффективным). Если возможно, следует провести микробный посев и тестирование чувствительности , чтобы можно было выбрать наиболее эффективный антибиотик. Однако внутриклеточные организмы, такие как Corynebacterium pseudotuberculosis, будут восприимчивы к определенным антибиотикам in vitro , которые не эффективны для конкретного организма лошади. Этих лошадей обычно лечат рифампицином в дополнение к одному из ранее упомянутых антибиотиков. Кроме того, важны противовоспалительные средства, уменьшающие отек и боль при воспалительной реакции. Обычно используются НПВП ( флуниксин — препарат выбора, но также можно использовать фенилбутазон )
В тяжелых случаях иногда используются кортикостероиды , но их следует применять с осторожностью, поскольку они могут ослабить иммунный ответ на инфекцию и вызвать ламинит .
При язвенном лимфангите также могут использоваться соли йода для внутривенного введения , а абсцессы следует лечить припарками или вскрывать. В идеале абсцесс следует вскрывать только после того, как он хорошо созреет и имеет очевидное мягкое место, или во время процедуры следует руководствоваться ультразвуком, чтобы найти лучшее место для дренажа, избегающее важных структур.
Также важна физиотерапия , особенно поддержание движения путем ходьбы и массажа для улучшения лимфатического дренажа и уменьшения отека. Также могут быть полезны повязки и холодный шланг на начальном этапе. Часто применяется повязка от пота или припарка. Не следует накладывать слишком тугую повязку, так как отек может продолжаться, уменьшая кровообращение в конечности и потенциально вызывая перевязку. Часто рекомендуется, чтобы в период послеоперационного ухода были постоянные явки и упражнения.
Проявления невенерического лимфангита полового члена
Неосложненный лимфангит
Острый неосложнённый лимфангит полового члена проявляется уплотнением в области венечной борозды, или по ходу ствола полового члена в виде тяжа. Новообразование плотное, безболезненное.
Если процесс протекает доброкачественно, то заболевание может пройти самостоятельно через несколько суток. Многое зависит от первопричины, характера предшествующей травмы и присоединения инфекции.
Гнойный лимфангит
Лимфангит проявляется болезненностью в области полового члена.
В случае прогрессирования, чаще всего на фоне открытых травм сосудов, присоединяется вторичная инфекция и развивается гнойное воспаление. Оно проявляется:
- общей интоксикацией: подъёмом температуры, головной болью, слабостью;
- резкой болезненностью в области полового члена;
- на фоне уплотнения и отёчности пениса, пальпируются резко болезненные гнойные инфильтраты;
- появляется гнойное отделяемое.
ЭРИТРАЗМА
Эритразма — поверхностная бактериальная инфекция кожи, проявляющаяся шелушением, появлением трещин и слабой мацерацией ткани; наблюдается чаще у взрослых, больных сахарным диабетом. Локализуется в межпальцевых складках стопы, в промежности и на внутренней поверхности бедер, в паховых складках, на участках прилегания мошонки. Сходна с хронической грибковой инфекцией и опрелостью.
Выбор антимикробных препаратов
Препараты выбора: эритромицин внутрь.
В результате лечения кожа быстро очищается, но обычно через 6-12 мес возникает рецидив, что требует повторного курса лечения.
Диагностика
Ретикулярный лимфангит может быть легко диагностирован лимфологом уже в ходе визуального осмотра, однако его следует дифференцировать от рожистого воспаления и поверхностного флебита. В установлении диагноза помогает выявление первичного воспалительного очага.
Распознавание глубокого лимфангита может вызывать затруднения. В этом случае учитываются клинико-анамнестические данные, результаты инструментальных и лабораторных исследований. При лимфангите в периферической крови наблюдается выраженный лейкоцитоз. При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
Оценка выраженности, распространенности и глубины лимфангита осуществляется с помощью компьютерной термографии. Комплекс исследований позволяет отличить глубокий лимфангит от флегмоны мягких тканей, тромбофлебита глубоких вен, остеомиелита. Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Лечение [ править ]
Для лечения лимфангинита доступны как лекарственные, так и немедикаментозные методы лечения. Рана должна быть обработана должным образом, должны быть удалены омертвевшие ткани с места раны, и гной отошел. Нагрейте пораженный лимфатический узел горячими влажными компрессами или грелками. Иммобилизация и подъем пораженной конечности, когда это возможно, и введение анальгетиков для контроля боли. необходима цитата
Если местная инфекция носит инвазивный характер, требуется немедленная терапия антибиотиками. Штаммы стрептококков являются наиболее распространенными инфекционными агентами и хорошо реагируют на цефалоспорины — цефалексин в дозе 0,5 мг в течение 7–10 дней — или пенициллин расширенного спектра действия. Метицилинорезистентный золотистый стафилококк является обычным явлением в сообществах и, следовательно, необходимо использовать улучшенные антибиотики, такие как триметоприм-сульфаметоксазол, в течение 7-10 дней. Нациллин, оксациллин и диклоксациллин также эффективны против инфекций лимфатической системы. необходима цитата
Диагностика
При неосложнённом лимфангите полового члена диагноз ставится на основании осмотра и пальпации характерно уплотнённого увеличенного лимфатического сосуда. Специфических лабораторных изменений может не быть
Важно дифференцировать лимфангит от сифилиса, при котором твёрдый шанкр может иногда приобретать похожие очертания. При подозрении на лимфангит всем пациентам необходимо проводить исследование крови на сифилис (реакция Вассермана и др.)
Неосложнённый лимфангит полового члена могут спутать с герпетическим поражением пениса
При этом обращают внимание на образование специфических пузырьков и эрозий, характерных для герпеса. Для правильной постановки диагноза в этом случае проводят ПЦР и иммунофлюоресцентный анализ
При осложнённом лимфангите можно увидеть характерную картину со стороны общего анализа крови (лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево) и общего анализа мочи (наличие лейкоцитов и эритроцитов).
Гнойный лимфангит дифференцируют от острого, особенно гонококкового, уретрита. При нём так же развивается боль, гнойное отделяемое из мочеиспускательного канала. На помощь в постановке диагноза приходит бактериологическое исследование мазка из уретры с определением возбудителя заболевания.
Поражение легких при диффузных болезнях соединительной ткани;
Карциноматозный лимфангит и карциноматоз легких.
Легкое – место частой локализации метастазов, т. к. но представляет фильтр лимфатической системы и может задерживать опухолевые клетки. Симптоматика определяется стадией первичного рака. Метастазы в легком (33%) обнаруживаются случайно при рентгеноскопии грудной клетки и являются поводом к поиску основного заболевания.
На рентгенограмме в большинстве случаев выявляются множественные узелковые уплотнения различного размера и плотности. Раковый лимфангит распространяется сетевидно и поражает равномерно оба легких. Вариабельность рентгенологической картины приводит к дифференциально-диагностическим затруднениям
В первую очередь, нужно принимать во внимание милиарный туберкулез, саркоидоз и при соответствующем профессиональном анамнезе – силикоз. Поэтому при опухолевом процессе с неизвестной первичной локализацией необходимо стремиться к гистологическому подтверждению


