Экг: описание, норма и признаки патологий
Содержание:
- МПП это
- Допплер-эхокардиография
- Статистика и прогноз лечения дефекта межпредсердной перегородки у детей в Израиле
- Дефекты межпредсердной перегородки (ДМПП)
- Предоперационная диагностика ДМПП
- Виды операции по устранению дефекта межпредсердной перегородки:
- Причины
- Профилактика аневризмы сердца у новорожденных
- Лечение и прогнозы
- Патогенез
- Общий артериальный ствол
- Похожие и рекомендуемые вопросы
- Холтеровское мониторирование ЭКГ
- Правила ухода за полостью рта
- Лечение гипертонической болезни
- Особенности алгоритма С
- Разновидности и последствия патологии
- Что такое ДМПП?
МПП это
Найдено (198 сообщений)
-
детский кардиолог
31 марта 2016 г. / Екатерина… -
Здравствуйте. Делали узи сердца ребенку . Диагноз ФОО и ОАП под вопросом . Еще написал и что турбулениные потоки в стволе ЛА .шунт центральной части МПП 1,7.мм. что это значит подскажите? открыть
-
детский кардиолог
25 февраля 2016 г. / Лера / Архангельск -
Здравствуйте! Дочери 3 месяца. В месяц по узи: в средней части МПП дефект 3.0 мм с левоправым сбросом. Контроль через 4-6 месяцев. Скажи, пожалуйста, … массаж при этОм? Ребёнок плачет при массаже, влияет ли это на сердце? Может стоит прекратить курс массажа? открыть
-
детский кардиолог
1 февраля 2016 г. / Светлана… / г.Мозырь -
… . Глобальная систолическая функция миокарда ЛЖ сохранена (ФВ 74%). Дефект МПП в центральной части — 3мм, сброс слева на право, гемодинамически мало значимый. Возможно ли ему заниматься футболом? Тактика лечения? Может ли он перерасти это? Спасибо. открыть
-
детский кардиолог
24 декабря 2015 г. / Алена / Муром -
заключение узи (ребенку 4,5 года) эхо-признаки маленького МПС(по типу ООО) Что это значит? открыть
-
25 декабря 2015 г. / Алена
-
в заключении узи еще такая особенность:В ц/части МПП по ЦДК лево- правый сброс 5мм.На сколько это серьезно и какие наши дальнейшие действия?
-
детский кардиолог
11 февраля 2015 г. / Иван / Калининградская область г. Гусев -
Здравствуйте , меня зовут иван , сегодня 11.02.2015 Г. Мы с ребенком ( софьей ) проходили обследование в калининградском кардиоцентре , у нас обнаружили порок сердца , заключение… открыть
-
22 октября 2015 г. / Денис
-
Аневризма МПП с 2мя дефектами 5мм и 4мм. Увеличение правых камер сердца. Ребенку Артему 4 года. Аневризма 1,5 мм в глубину 6 мм. Предлагают делать операцию. Нужно ли это?
-
детский кардиолог
26 сентября 2015 г. / дарья / быхов -
здравствуйте,моей дочери,2 месяца,поставили на эхо кс фоап.аневризма средней трети мпп.ооо.доп.хорда в полости лж.объясните,пожалуйста что это такое и опасно ли это открыть
-
детский кардиолог
20 сентября 2015 г. / Анастасия… / Москва -
… неделю, заключение: на момент осмотра в покое незначительная аневризма мпп лево-право со сбросом в области овальной ямки 2,5 мм- ооо. … 6 месяцев. Еще у нас дополнительная хорда имеется, говорят это не порок, что можете сказать по поводу таких результатов? … открыть
-
детский кардиолог
26 августа 2015 г. / ирина / ковров -
Здравствуйте подскажите пожалуйста очень это опасно? В месяц пошли на скрининг нам сделали … с незначительным объёмом сброса;дефект МПП (около 3мм) с умеренным лево-правым сбросом. … без изменений,функционируют нормально. И чем это грозит для ребёнка? Ждём … открыть
-
детский кардиолог
7 августа 2015 г. / Татьяна / Омск -
… При этом ООО снова 3мм!!! Как это возможно?? Вот результаты последнего узи:
… ПП на уровне дефекта в средней части МПП.
Заключение: ВПС — два дмжп в мышечной части … лёгочная гипертензия.
Пожалуйста, подскажите, что это значит? Готовиться ли нам к операции … открыть
-
детский кардиолог
23 июля 2015 г. / Валентина… / Ростовская область -
… мм 8; ЗСЛЖ, мм 8; КДО,мл 73; ЧСС 78 уд вмин; EF% 65. МПП интактна, МЖП интактна, ОАП нет. Заключение: ПМК 1 степени. неравномерное уплотнение створок МК. … я получила только месяц назад пройдя узи. Но, 4мм у меня в 33 года, а дочки 4 мм в 12 лет. Это пугает. открыть
Допплер-эхокардиография
Существенно дополняет информацию, полученную при одно- и двухмерном ЭхоКГ исследовании:
- Выявляет регургитантные потоки.
- Выявляет и количественно оценивает шунтовые потоки.
- Выявляет и количественно оценивает величину препятствия току крови (градиент обструкции).
- Позволяет более точно оценить систолическую и диастолическую функции камер сердца.
- Уточняет топику порока, в том числе пороков не визуализируемых с помощью двухмерного ЭхоКГ исследования.
Допплер-эхокардиография проводится одновременно с двухмерной ЭхоКГ, при помощи которой осуществляется ориентация допплеровской метки на изучаемую структуру.
При проведении допплер-ЭхоКГ необходимо соблюдать принцип параллельности направления кровотока оси и ультразвукового луча, а при несовпадении осей — введение поправки в соответствии с косинусом этого угла:
V = { (f * c) / (2 * F) } * cosO
где: V — скорость кровотока (м/с); f — измеренная частота (в Кгц); F — частота датчика (в Кгц); с — константа скорости распространения ультразвука в тканях — 1540 м/с; cosO — косинус угла О. В таблице 10 приведен расчет cosO по заданному углу.
Градиент кровотока определяют по уравнению Bernoulli:
p = 4 * V2
где: V — пиковый кровоток в изучаемой области (м/с); р — градиент давления (мм рт.ст.).
В таблице 11 приведены значения градиента, определенного с помощью данного уравнения. На практике, для определения величины кровотока через исследуемую область необходимо знать площадь ее поперечного сечения. В таблице 12 приведены значения площади, определенной по формуле:
S = p * (d / 2)2
где: d — диаметр исследуемой области.
Для характеристики кровотока в магистральных сосудах по допплеровской кривой определяют следующие периоды (рис.12):

Рис.12
Кривая
доплеровского
потока в восходящей
аорте.
PEP — период предизгнания;
AT — время ускорения;
DT — время замедления
потока;
ET — период изгнания.
АТ — время акцелерации (ускорения) — определяется от начала до пика кривой в мс;
DТ — время децелерации (замедления) — от пика до окончания кривой в мс;
ЕТ — период изгнания — от начала до окончания кривой в мс;
РЕР — период предизгнания — от начала желудочкового комплекса ЭКГ до начала допплеровской кривой в мс.
Нормальные значения AT, DT, ET и максимальной скорости потока в аорте и легочной артерии представлены в таблицах 13-14.
Статистика и прогноз лечения дефекта межпредсердной перегородки у детей в Израиле
Согласно статистически данным, до 20 % всех врожденных пороков сердца приходится на долю аномалий межпредсердной перегородки. Порок не способен самостоятельно пропасть в процессе роста ребенка, поэтому это еще и самое частое врожденное нарушение сердца, которое диагностируют после 3 лет.
Прогноз заболевания зависит от выраженности изменений. Небольшие отклонения совместимы с жизнью и нередко обнаруживаются в после 45 – 50 лет.
|
При крупных дефектах перегородки и отсутствии терапии длительность жизни не превышает 40 лет. |
Патологические изменения затрагивают такие органы и структуры:
- миокард;
- кровеносные сосуды;
- легкие;
- печень;
- почки.
Смерть наступает от хронической правожелудочковой недостаточности, нарушений проводимости сердечного импульса, аритмий. Реже пациент умирает от легочной гипертензии.
Врачи «Хадассы» успешно устраняют врожденные пороки кардиоваскулярной системы. Главные факторы, определяющие исход операции, — возраст и интенсивность изменений в миокарде.
|
При своевременном обращении в наш центр вероятность благополучного исхода приближается к 100 %. Практически все больные после операции возвращаются к полноценной жизни. |
Дефекты межпредсердной перегородки (ДМПП)
Недоразвитие межпредсердной перегородки может привести к образованию дефекта межпредсердной перегородки (ДМПП) — открытого отверстия между правым и левым предсердиями. В результате этого кровь из левого предсердия под более высоким давлением попадает в правое предсердие и далее в правый желудочек и легкие.
По расположению различают несколько видов дефектов межпредсердной перегородки:
- «Вторичный (центральный) ДМПП» является самым частым и встречается в 80% случаев.
- «Первичный ДМПП» встречается в 15% случаев.
- На остальные формы ДМПП приходится менее 5%.
Диаметр ДМПП варьируется от 3 мм. до 3 см. и более.
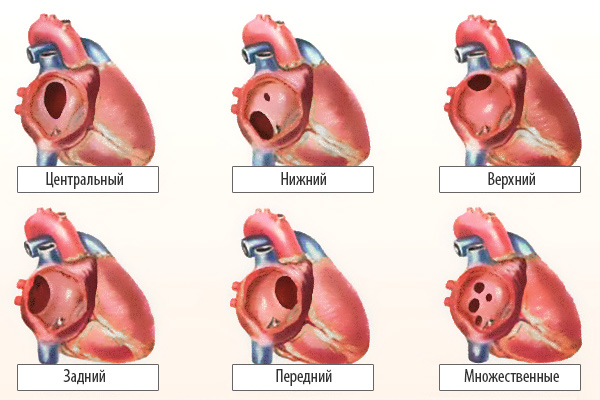 Варианты дефектов межпредсердной перегородки
Варианты дефектов межпредсердной перегородки
80% дефектов у новорожденных закрываются к возрасту 18 месяцев. В 20% случаев дефект сохраняется, при этом показанием к закрытию ДМПП у детей является отверстие более 8 мм., наличие сердечной недостаточности, незаращение дефекта к возрасту 4 лет.
Зачастую дефект межпредсердной пререгородки протекает бессимптомно и не ограничивает жизнь человека на протяжении многих лет, вследствие чего остаётся не диагностированным.
У 70% пациентов не выявленный в детстве ДМПП начинает проявляться в возрасте от 18 до 40 лет.
Проявлениями ДМПП со временем становятся:
- повышенная физическая утомляемость;
- появление одышки при повседневных нагрузках;
- пароксизмы учащенного неритмичного сердцебиения (суправентрикулярная тахикардия, трепетание и фибрилляция предсердий);
- повышенная частота инфекционных заболеваний дыхательной системы;
- отеки нижних конечностей.
Часто пациенты не подозревают о наличии у них ДМПП и диагноз устанавливается неожиданно при плановом выполнении ЭХО-КГ.
Целью закрытия дефекта межпредсердной пререгородки является снижение повышенной нагрузки на сердце и легкие, предотвращение сердечно-легочной недостаточности и последующих необратимых морфологических изменений тканей сердца и лёгких. Чем раньше ДМПП будет устранён, тем выше вероятность полного восстановления морфологии сердца и лёгких, и ниже вероятность развития осложнений из-за длительной их перегрузки.
Наилучшие результаты лечения проявляются при закрытии дефекта у пациентов до 25 лет. Операции проведённые у пациентов старше 40 лет улучшают качество жизни, увеличивают переносимость физических нагрузок, уменьшают проявления одышки. Однако, у данной возрастной группы в результате длительного наличия ДМПП часто развиваются нарушения ритма сердца в результате стойких изменений стенки предсердий: тахикардия, трепетание и фибрилляция предсердий. Таким пациентам после закрытия дефекта необходимо рассмотрение вопроса о выполнении радиочастотной аблации для восстановления нормального сердечного ритма.
Предоперационная диагностика ДМПП
Прослушивание: при прослушивании сердца врачу бывает хорошо слышен характерный систолический шум, позволяющий диагностировать дефект межпредсердной перегородки. Шум при этом не громкий и не грубый, как при некоторых других дефектах.
Эхокардиография — основной инструмент диагностики. Она позволяет визуализироватьДМПП, определить его местоположение, а также определить, в каком направлении шунтируется кровь через отверстие (то есть, направление сброса).
Электрокардиограмма позволяет определить, имеет ли место вызванная дефектом межпредсердной перегородки перегрузка
Рентгенограмма показывает, произошли ли патологические изменения в легких вследствие повышенного давления в них.
Виды операции по устранению дефекта межпредсердной перегородки:
-
операция на открытом сердце.
Когда операция проводится на открытом сердце, пациент переводится на аппарат искусственного кровообращения, после чего дефект (если он не превышает 1.2 см) ушивается. Более крупные дефекты закрываются с помощью заплаты.
-
малоинвазивный метод лечения дефекта межпредсердной перегородки.
Не так давно был разработан принципиально новый, малоинвазивный метод лечения дефекта межпредсердной перегородки, который позволяет избежать операции на открытом сердце. Этот метод называется эндоваскулярным и состоит в том, что с помощью катетера, вводимого через прокол в бедренной вене, к отверстию подводят специальный прибор — окклюдер, который и закрывает дефект. Эта процедура занимает гораздо меньше времени, причиняет пациентам гораздо меньше травм и неудобств, не требует общего наркоза. Через несколько дней после такой операции ребенок уже может вести нормальный образ жизни. Однако не каждый больной является хорошим кандидатом на процедуру по этой схеме. Например, развитие повышенного давления в сосудах легких и сброс крови через отверстие из правого предсердия в левое является противопоказанием к операции.
Причины
В основном все предрасполагающие факторы риска и причины ДМПП связаны с внутриутробным развитием плода. При некоторых обстоятельствах особенно высока вероятность рождения ребенка с врожденным пороком сердца.
- Краснуха (инфекционное заболевание). Заражение вирусом краснухи в течение первых нескольких месяцев беременности может увеличить риск возникновения фетальных сердечных дефектов, включая ДМПП.
- Наркомания, табакокурение или алкоголизм, а также воздействие определенных веществ. Использование некоторых лекарств, табака, алкоголя или наркотиков, таких как кокаин, во время беременности может нанести вред развивающемуся плоду.
- Сахарный диабет или системная красная волчанка. Если отмечаются подобные заболевания (особенно у беременной женщины), тогда увеличиваются шансы рождения ребенка с сердечным пороком.
- Ожирение. Избыточный вес тела по типу ожирения может сыграть определенную роль в увеличении риска рождения ребенка с дефектом межпредсердной перегородки.
- Фенилкетонурия (ФКУ). Если женщина болеет этим заболеванием, у нее может быть больше шансов иметь ребенка с серьезным дефектом.
Профилактика аневризмы сердца у новорожденных
Благодаря активной пропаганде ЗОЖ в стране и в мире, введению практики подготовки к беременности и рождению ребенка, все больше будущих родителей задумывается о здоровье своих детей. Многие пары заранее начинают готовиться к зачатию, принимают поливитаминные препараты, переходят на правильное питание, отказываются от употребления алкоголя и сигарет. В этом и заключается основная профилактика внутриутробных аномалий развития, в том числе аневризмы мпп.
Лицам с наследственной предрасположенностью следует еще больше заботиться о своем здоровье. Имеет смысл посетить врача и посоветоваться с ним по поводу того, как можно предотвратить развития нарушений строения сердца. Помня о том, что перенесенные в период беременность инфекции, а особенно в первый триместр, способны стать причиной подобных проблем у будущего потомства, необходимо подумать об их профилактике. Она заключается в том, чтобы одеваться по погоде, особенно это касается обуви. Если замерзнут или промокнут ноги в сырую погоду, то простуды не избежать.
В эпоху пандемии коронавирусной инфекции лучше отказаться от каких-либо поездок, избегать мест массового скопления людей, стараться реже ходить по магазинам, а если возникнет в этом необходимость, обязательно надевать медицинскую маску и своевременно ее менять. Это же касается тех женщин, которые до получения больничного продолжают работать, встречаться с людьми. Также рекомендуется еще на стадии планирования беременности вылечить все имеющиеся острые и хронические заболевания, чтобы потом не выбирать между здоровьем крохи и своим. Все дело в том, что большая часть традиционных лекарственных препаратов может отрицательно сказаться на развитии плода, привести к формированию различных аномалий.
Нередко бывает так, что женщина принимает лекарства, еще не зная о своем «интересном» положении. А ведь именно в первом триместре происходит закладка основных органов и систем крохи, его сердечка
Вот почему так важно устранить все недочеты своего здоровья. А по поводу хронических болезней посоветоваться со своим лечащим врачом и решить, какие препараты можно оставить, от каких лучше отказаться совсем или заменить на более безопасные
Остались вопросы про аневризму МПП?
Автор
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Лечение и прогнозы
Восстановить целостность межпредсердной перегородки можно исключительно инструментальным путем. Лучшим временем для проведения операции служит возрастной промежуток 1-12 лет. Отказаться от операции придется, если у больного выявлено чрезмерно повышенное внутрилегочное давление на фоне вено-артериального кровообращения, так как сосуды легких меньшего диаметра уже претерпевают склеротические изменения.
В хирургии используется несколько видов оперативных манипуляций:
- ушивание просвета;
- пластическое восстановление межпредсердного окна биологическим или синтетическим лоскутом;
- рентгенэндоваскулярное сужение при небольших ДМПП (до 2 см).
После проведенной манипуляции наблюдаются положительные прогнозы отдаленной перспективы в 90% случаев. Нормализация кровообращения по малому кругу наступает сразу, больные не высказывают жалоб на плохое самочувствие в связи с сердечным заболеванием. Если у человека присутствует небольшой дефект, он может вообще не проявить себя вплоть до пожилого возраста, не сопряжен с опасностями для жизни. Если обнаружено значительное изменение в строении перегородки, без лечения продолжительность жизни составляет 35-40 лет, летальный исход может наступить от дыхательных проблем или чрезмерной гипертензии.
Статья размещена с целью информирования без претензии на научную точку зрения. Если у Вас появились подозрения о наличии заболевания, обратитесь к кардиологу или кардиохирургу, пройдите обследование.
Патогенез
В нормальном состоянии сердце делится на четыре полые камеры: две справа и две слева. Чтобы прокачать кровь по всему телу, сердце использует левую и правую стороны для выполнения различных задач. Правая половина перемещает кровь в сторону легких через легочные артерии. В альвеолах происходит насыщение крови кислородом, после чего она возвращается в левую половину сердца через легочные вены. Левые предсердие и желудочек перекачивают кровь через аорту, направляя ее к остальным органа и тканям.
При наличии порока межпредсердной перегородки насыщенная кислородом кровь течет из левой верхней камеры сердца (левого предсердия) в правую верхнюю камеру сердца (правое предсердие). Там она смешивается с бескислородной кровью и снова закачивается в легкие, хотя до этого она уже насыщалась кислородом.
При великом дефекте межпредсердной перегородки этот дополнительный объем крови может переполнять легкие и перегружать правые отделы сердца. Поэтому при отсутствии заболевания правая часть сердца в конечном итоге гипертрофируется и ослабляется. Если этот процесс будет далее продолжаться, артериальное давление в легких заметно увеличивается, что незамедлительно приводит к легочной гипертензии.
Общий артериальный ствол
При этом пороке от основания сердца отходит один сосуд, который обеспечивает
системное, коронарное и легочное кровоснабжение.
Существует 4 типа порока (классификация K. Collett, J Edwards):
1 тип — легочные артерии отходят от задней или латеральной
стенки трункуса коротким общим стволом (рис.118),
2 тип — легочные артерии отходят от задней стенки
трункуса раздельно,
3 тип — легочные артерии отходят от латеральных стенок трункуса
раздельно, гипоплазированы,
4 тип — нет пульмональных артерий, легочная циркуляция осуществляется
через бронхиальные артерии.

Рис.118.
Общий артериальный
ствол 1 тип.
Дефект
межжелудочковой
перегородки.
Дефект межпред-
сердной перегородки.
Левосторонняя дуга
аорты.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Широкий магистральный сосуд, диаметр которого обычно
больше 4 см (отличительный признак от тетрады Фалло). - Отсутствие переднего продолжения.
- Отсутствие заднего продолжения (при преимущественном
отхождении трункуса от правого желудочка, при отхождении от левого
желудочка — заднее продолжение сохранено). - Перерыв сигнала от межжелудочковой перегородки (дефект
МЖП). - Недостаточность клапана трункуса (см недостаточность
аортального клапана). - Дилатация левого предсердия.
- Невозможность визуализации второго (легочного) полулунного
клапана. - Диастолическое трепетание передней створки митрального
клапана (при недостаточности клапана трункуса).
Двухмерная ЭхоКГ:
- В поперечном сечении на уровне магистральных сосудов
виден один большой магистральный сосуд. - Визуализация дефекта межжелудочковой перегородки
в продольном сечении. - Визуализация места отхождения легочных артерий от
трункуса из надгрудинного доступа.
Допплер-ЭхоКГ:
- Определение величины регургитантного потока при
недостаточности клапана трункуса. - Турбулентный поток крови через дефект межжелудочковой
перегородки с определением градиента и правожелудочкового давления.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
Похожие и рекомендуемые вопросы
Боли в сердце при ходьбе Мне нужна Ваша помощь. Мучают боли в области сердца, ЭКГ…
Что с сердцем? Уже несколько месяцев меня беспокоят давящие боли в области сердца,…
Дискомфорт в грудной клетки Уважаемый доктор! У меня бывают ощущения беспокойства…
Боли в сердце или всд Боли в сердце, слабость в руках, иногда руки трясутся да вообще…
Ночные боли за грудиной Уважаемые врачи. Беспокоит меня вот какой вопрос: год назад…
Есть проблемы с сердцем Меня зовут Светлана. Где то год назад начались боли в грудной…
Врождённый порок сердца у ребёнка У моей новорождённой дочки врач услышал шум в сердце….
Боль резкая У меня к вам такой вопрос, часто болит в области сердца врачи все связывают…
Постоянное жжение сердца Сейчас нахожусь не в России в гостинице в ожидании пересадки…
Чем укрепить сердце? Чем можно укрепить сердечно сосудистую систему, замучала слабоость…
Гипертонический криз редко У моего сына с 15 лет поднимается давление три четыре раза…
Давление 140/90, давящие боли в области сердца Подскажите пожалуйста, меня беспокоит…
Расшивровка узи сердца Здравствуите доктор. Мои результаты Узи. Просвет корня аорты…
Болит сердце или невроз Помогите разобраться, я не пойму болит сердце или нет. Месяц…
Остеохондроз или стенокардия Года назад перенесла стресс, умер близкий человек, и…
Результат УЗИ сердца: митральная регургитация 1 степени, трикуспидальная регургитация 1 степени Мне 45 лет, никогда проблем с сердцем не было, не так давно почувствовал дискомфорт в области сердца (боль, сжжение). Сделал ЭКГ, сдал кровь все нормально, но когда сделали УЗИ сердца, заключение (УЗИ): митральная регургитация 1 степени, трикуспидальная регургитация 1 степени. Как лечить, что делать, я в отчаянии, помогите. СПАСИБО за ранее.
Скачки давления Меня зовут Людмила. Год назад невролог поставила мне диагноз Вегето-сосудистая…
Аневризма МПП у ребенка в 6 лет Моему сыну на данный момент 6 с половиной лет. При…
Пролапс митрального клапан 1 степени Меня зовут Ирина, мне 26 лет! Помогите мне пожалуйста…
Консультация по результатам УЗИ сердца Если возможно, расскажите немного о результатах…
Холтеровское мониторирование ЭКГ
Это обследование представляет собой непрерывную регистрацию работы сердца на ЭКГ в течение суток – с помощью специального портативного устройства, которое крепится на пациенте. Во время исследования пациенту рекомендуется вести обычный образ жизни – для максимально точного результата.
Холтер – это небольшой прибор, который закрепляется на поясе пациента, датчики закрепляются на груди. Сама процедура автоматизирована, пациенту не надо ничего делать с аппаратом. Во время холтеровского мониторирования пациент ведет дневник активности и отдыха, отмечает свое самочувствие. После того, как снимается прибор, данные с прибора и из дневника пациента вводятся в специальную программу, в которой анализируется эта информация и выводится суточная кардиограмма.
Суточное мониторирование позволяет отследить динамику работы сердца человека в течение более продолжительного времени, чем при обычной ЭКГ или замере уровня артериального давления. В результате мы получаем намного более полную и достоверную картину.
Суточное мониторирование артериального давления (СМАД).
СМАД — это автоматическое измерение артериального давления в течение суток и более (при необходимости) через определенные интервалы, согласно заданной программе (обычно каждые 15 минут днем и 30 минут ночью). На плечо пациента надевается манжета для измерения АД, соединенная с портативным монитором небольшого размера и веса (около 200 грамм), который пациент носит на поясе. Измерения проводятся в амбулаторном режиме, в условиях обычной активности пациента. Система обеспечивает автоматическое измерение пульса, систолического и диастолического артериального давления через установленные интервалы времени, на основании чего рассчитываются среднесуточные показатели артериального давления и пульса в дневной и ночной период, определяется степень ночного снижения и утреннего повышения артериального давления, реакция на физические нагрузки и психоэмоциональные стрессы, степень и длительность гипертонической нагрузки на органы-мишени, вариабельность давления и пульса в течение суток, выявляются эпизоды гипотонии. Для более точной оценки пациента просят вести дневник, в котором он описывает свое самочувствие и жалобы во время обследования, свою деятельность, физические нагрузки, указывает время принятия лекарственных средств, отмечает время сна и пробуждения. Единственным ограничением для пациента во время проведения СМАД является необходимость расслабления руки, на которой проводится измерение, для более точной регистрации.
Методика проста, безболезненна и весьма информативна. Она повышает точность оценки истинного уровня артериального давления особенно при подозрении на наличие начальной, нестабильной артериальной гипертонии.
УЗИ сердца. На обследовании врач может оценить особенности строения сердца, состояние камер и клапанов сердца, аорты, размеров сердечных полостей и величину давления в них, толщину стенок сердца, толщину миокарда, сократимость сердечной мышцы, скорость внутрисердечного движения крови.
УЗИ сосудов головы и шеи — это скрининговое обследование на наличие атеросклеротических изменений в стенках артериальных сосудов. УЗИ позволит уточнить состояние артерий и вен, питающих головной мозг, что позволит сделать выводы о наличии риска развития сердечно-сосудистых катастроф, а также увидеть проблемы в кровоснабжении головного мозга, шеи, головы и позвоночника.
Особенно УЗИ сосудов рекомендуется выполнять мужчинам старше 40 лет – к сожалению, у этой категории пациентов нередки изменения в состоянии сосудов, которые можно определить благодаря этом исследованию.
Правила ухода за полостью рта
Профилактика ротовой полости основывается на сочетании гигиенических процедур и регулярной проверке состояния десен и зубной эмали у специалиста. Развитие болезней зубов – продолжительный процесс, отследить который при периодическом посещении врача не составляет труда. Ежеквартальное обследование позволяет выявить отклонения и возможные негативные факторы, устранение которых на ранней стадии обойдется значительно проще и дешевле для пациента.
Чистка зубов и полости рта – ключевая гигиеническая процедура, целью которой является удаление остатков пищи и препятствование образованию зубного налета. Частицы еды, застревающие в труднодоступных местах, становятся благотворной средой для скопления и развития патогенных бактерий, разъедающих эмалевое покрытие зубов, формирующих кариес и провоцирующих воспалительные процессы. Регулярное использование щетки и зубной пасты – общераспространенный и доступный метод, сохраняющий свежесть дыхания и белизну зубов, и предотвращающий наиболее распространенные виды болезней.
Лечение гипертонической болезни
Лечение АГ включает изменение образа жизни и подбор лекарственных препаратов для стабилизации АД.
Внимание! Изменение образа жизни может улучшить прогноз при артериальной гипертензии в не меньшей степени, чем идеально контролируемое с помощью препаратов артериальное давление. Мероприятия по изменению образа жизни включают в себя:
Мероприятия по изменению образа жизни включают в себя:
- Отказ от курения. Продолжительность жизни у курильщика в среднем на 10-13 лет меньше, чем у некурящих, причем основной причиной смерти становятся сердечно- сосудистые заболевания и онкология. Также известен факт, что выкуренная сигарета может стать причиной одномоментного повышения АД на 20-40 мм. рт. ст.
- Соблюдение диеты. Низкокалорийная пища с употреблением большого количества растительной пищи поможет уменьшить вес. Известно, что каждые 10г лишнего веса повышают артериальное давление на 10 мм.рт.ст. Уменьшение употребления поваренной соли до 4-5 грамм в сутки доказано снижает уровень артериального давления поскольку при уменьшении соли уменьшается и задержка излишков жидкости сосудистом русле.
- Физические нагрузки. Во многих проводимых исследованиях доказано, что регулярные физические нагрузки способствуют снижению средних цифр артериального давления. Больным АГ рекомендуются умеренные аэробных нагрузки (ходьба, бег трусцой, езда на велосипеде, плавание) не менее 30 минут в течении 5-7 дней в неделю.
Медикаментозное лечение, согласно последним Европейским и Российским рекомендациям, проводиться пятью основными классами препаратов: диуретиками, антагонистами кальция, бета-блокаторами, ингибиторами ангиотензипревращающего фермента(АПФ), блокаторами рецепторов ангиотензина как в виде монотерапии, так и в определенных комбинациях.
- Диуретики (тиазидные в том числе гидрохлортиазид и индапамид, петлевые — при гипертонии для постоянного приема зарегистрирован только торсемид и К-сберегающие) — уменьшают объем циркулирующей крови и снижают давление;
- Бета — блокаторы. Данная группа препаратов замедляет частоту сердечных сокращений и уменьшает сократимость миокарда, таким образом снижая АД;
- Блокаторы кальциевых каналов делят на две основные группы и обе применяются для снижения АД. Основным механизмом действия дегидроперидиновых антагонистов кальция является периферическая вазодилятация, т. е. расширение периферических сосудов и таким образом уменьшение ОПСС (общего периферического сосудистого сопротивления), и следовательно, снижение АД; Негидроперидиновая группа снижает ЧСС, замедляя проведения импульса между предсердиями и желудочками сердца.
- Ингибиторы АПФ. Препараты этой группы, снижают АД, влияя на сложный механизм превращения ферментов, которые способствуют повышению тонуса сосудистой стенки и как следствие, при снижении этого тонуса снижается и сосудистое сопротивление.
- Блокаторы рецепторов ангиотензина действуют по схеме, подобной механизму влияния ингибиторов АПФ, только на более высоком уровне обмена ферментов (поэтому не вызывают кашель, но при этом иногда и менее эффективны).
Другие антигипертензивные препараты: ингибиторы ренина, препараты центрального действия и альфа блокаторы,ингибиторы минералокотикоидных рецепторов в настоящее время чаще назначаются в составе комбинированной терапии и практически не применяются в качестве монотерапии для лечения АГ.
Некоторые препараты более предпочтительны для конкретных ситуаций,в зависимости от возраста, пола пациента, клинического состояния на момент осмотра и наличия сопутствующих заболеваний. Также существуют рекомендации по оптимальным, рациональным и менее изученным комбинациям препаратов для снижения АД.
Особенности алгоритма С
Алгоритм С должен использоваться, если у нас в здании оповещение четвертого или пятого типа. Тут уже не нужны никакие перезапросы. Событие «Пожар» происходит только по сработке двух извещателей
Неважно, адресных или безадресных. Есть нюанс
Если у нас извещатели адресные, они могут показывать состояние неисправность. И, если у нас, например, в помещении несколько адресных извещателей и один из них ушел в состояние «Неисправность», то событие «Пожар» может формироваться по сработке одного извещателя. Это довольно сложный сценарий, который можно реализовать далеко не на каждом приемно-контрольном приборе, так что выбор ППКП тут важен.
Если у нас безадресные извещатели, но в нескольких шлейфах (ШС), то, при неисправности одного ШС, событие «Пожар» тоже может формироваться по сработке одного извещателя.
При алгоритме С каждая точка помещения должна контролироваться двумя извещателями
Неважно, адресными или нет. Причем, если они безадресные, необязательно включать их в разные ШС
Разновидности и последствия патологии
Аневризма межпредсердной перегородки представляет собой аномальное выбухание стенки между предсердиями в одну из сторон. Чаще всего выпячивание происходит в сторону, где находилось открытое овальное окно (ООО), так как в этом месте сердечная мышца ещё недостаточно прочна. Овальное окно между предсердиями необходимо плоду в период нахождения в утробе матери, когда у него ещё не функционирует лёгочное дыхание. Оно способствует перераспределению кровотока между левым и правым предсердиями и после появления младенца на свет должно закрываться.
Однако в практической деятельности специалистов медицинских центров «Целитель» в Махачкале встречаются такие случаи, когда окно у новорожденного остаётся открытым или не полностью закрытым в течение достаточно длительного времени (год и более). Это приводит к тому, что под давлением кровотока недостаточно окрепшая стенка миокарда начинает выпячиваться в какую-то сторону. Во врачебной практике сочетание аневризмы с имеющим место дефектом перегородки у детей встречается намного чаще, чем отдельно АМПП без каких-то дополнительных патологий сердца.Типы аневризмы классифицируют в зависимости от того, в какую сторону направлен прогиб межпредсердной перегородки, такие как:
- С выпячиваением в правое предсердие.
- В левое предсердие.
- S-образная, при которой разные части перегородки выбухают в разные стороны.
Если возникновение аневризмы не приводит к перераспределению кровотока из одной сердечной камеры в другую, то опасности такая патология не представляет, прогноз можно назвать благоприятным. В противном случае вследствие возрастания кровяного давления в лёгочном стволе возможно развитие лёгочной гипертензии.
Что такое ДМПП?
Среди врожденных пороков сердца самым распространенным видом является дефект межпредсердной перегородки
Пристальное внимание болезни начали уделять с 1900 года, когда Бедфордом было создано подробное описание болезни. Дополнения внесли Паппа и Паркинсона в 1941 году, а далее — физическая, электрокардиографическая, радиологическая диагностика
ДМПП часто ассоциируется с другими врожденными поражениями — открытым артериальным протоком, аномалией межжелудочковой перегородки, стенозом легочного клапана, транспозицией стволов крупных артерий. Нередко сочетается с дефектами желудочковой перегородки, артериального протока, редкими венозными аномалиями при опорожнении легочных вен. Таким образом, дефект межпредсердной перегородки может сопровождать почти любое врожденное поражение, но при єтом нередко выступает в изолированной форме.
Немного статистики:
- Межпредсердная перегородка полностью отсутствует в 3% случаев.
- Дефект по типу оstium secundum: наиболее распространенный тип ДМПП и составляет 75% всех случаев патологии, это примерно 7% всех врожденных сердечных дефектов и 30-40% подобных аномалий у пациентов старше 40 лет.
- Дефект по типу ostium primum: второй по распространению тип порока и составляет 15-20% всех случаев.
- Дефект по типу sinus venosus: наименее распространенный из трех вариантов ДМПП и наблюдается у 5-10% всех аномалий развития.
- Соотношение встречаемости ДМПП между женщинами и мужчинами составляет приблизительно 2:1.
- К 40 годам 90% пациентов, не получавших лечение, имеют симптомы одышки, усталости, сердцебиения, продолжительной аритмии или даже признаки сердечной недостаточности.


