Эффективные схемы лечения нейродермита на руках
Содержание:
- Симптомы псориаза волосистой части головы
- ХАРАКТЕРНЫЕ СИМПТОМЫ
- Что такое нейродермит?
- Диагноз
- Группы риска
- Цетрин при нейродермите
- 3.Признаки заболевания
- Симптомы чешуйчатого лишая на фото с названиями видов
- Влияет ли образ жизни человека на появление перхоти?
- Лечение ограниченного нейродермита
- Тактика и способы лечения
- Диагностические мероприятия при нейродермите. Лечение патологии
- Прогноз и Профилактика
- Виды и симптомы
- Себорейный дерматит. Терминология
- Патогенез (что происходит?) во время Нейродермита:
- Online-консультации врачей
- ОБЩИЕ СВЕДЕНИЯ О ДЕРМАТИТАХ ПРИ БЕРЕМЕННОСТИ
- Методика лечения
Симптомы псориаза волосистой части головы
Псориаз на голове проявляется в виде характерных симптомов. Заболевание может начинаться остро с множественных высыпаний (вульгарная форма псориаза) или постепенно с зуда и шелушения кожи и только затем появляются характерные высыпания (себорейная форма). Псориаз на голове, фото:

Более частое начало – постепенное, в виде появления перхоти и шелушения. На ранних этапах это небольшие участки в затылочной области. Шелушение распространяется на более обширные участки и начинается зуд. Постоянные расчесы кожи способствуют ее огрублению и проявлению ссадин. Как выглядит псориаз на голове? Начальные симптомы псориаза на голове на фото выглядят так:
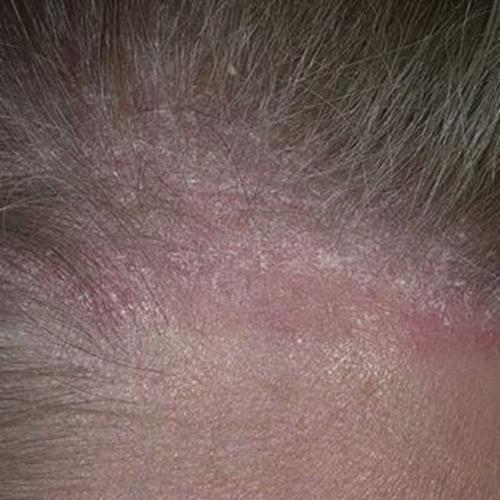
В области царапин и ссадин появляется сначала покраснение, а затем небольшие воспалительные узелки и папулы, окруженные ярким приподнимающимся над поверхностью кожных покровов ободком. Сопровождающиеся сильным зудом высыпания увеличиваются в размерах и сливаются между собой. Особенностью высыпаний являются:
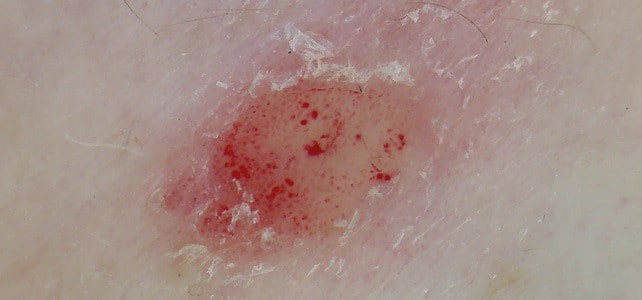
- белая «стружка», покрывающая папулы; при поскабливании это напоминает стеариновое пятнышко; при себорейной форме чешуйки имеют желтоватый цвет и феномен стеаринового пятнышка не так ярко выражен;
- если соскоблить все «стружки», открывается гладкая просвечивающаяся поверхность;
- дальнейшее поскабливание приводит к появлению на поверхности капелек крови – «кровяной росы».
На фото три признака выглядят так:
Эти три характерных проявления отличают псориаз кожи головы от себорейного дерматита, с которым его легко перепутать. В дальнейшем папулы сливаются и образуют псориатические бляшки, имеющие разную конфигурацию и порой распространяющиеся на всю поверхность головы.
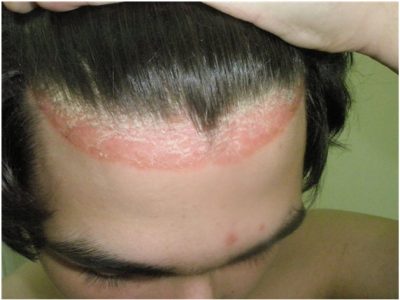
Течение псориаза кожи головы может быть легким с появлением на начальной стадии единичных высыпаний. Эти высыпания проходят затем все три стадии развития. При тяжелой форме высыпания занимают всю значительную площадь и распространяются на лицо и шею в виде короны — воспалительного ободка, покрытого серебристыми чешуйками. Корни волос не страдают, но к псориатическому процессу часто присоединяется бактериальная, грибковая или смешанная инфекция, что приводит к появлению осложнений, вылечить которые не так легко. Так выглядит корона, фото:
ХАРАКТЕРНЫЕ СИМПТОМЫ
- В зависимости от вида дерматита симптомы будут разными:
- Для контактного характерно появление сыпи на определенном участке, который контактировал с раздражителем. Также развивается общая слабость, возникают небольшие волдыри.
- При аллергическом возникают покраснения кожных покровов, образуются пузырьки, появляется зуд. Подобные симптомы развиваются в месте контакта с аллергеном.
- При себорейном появляются чешуйчатые пятна там, где локализовано большое количество сальных желез. Кожа шелушится, краснеет, появляется перхоть.
- При атопическом дерматите появляется зуд разной степени интенсивности. В двух третях экзематозные высыпания локализуются на характерных для АтД участках кожного покрова — на шее, лбу, на руках и ногах (сгибательные складки). В остальных случаях папулезные высыпания могут появляться на коже живота или других частях тела.
Зуд при перечисленных патологических состояниях иногда бывает настолько сильным, что нарушает сон беременной и сильно сказывается на ее общем самочувствии.
Что такое нейродермит?

Нейродермит — хроническая болезнь нейроаллергического генеза. Это рецидивирующий недуг, для которого характерны периоды обострения, ремиссии и сезонности. В моменты острого течения болезни отмечаются покраснение кожных покровов, шелушение и сильный зуд, заставляющий человека расчесывать кожу до крови. Следующая стадия — возникновение волдырей, которые сначала не отличаются по цвету от кожных покровов. Затем папулы приобретают розово-коричневый оттенок. Узелки начинают разрастаться, образуя единый очаг без четких границ. Кожа постепенно синеет, а затем краснеет. Во время ремиссии кожные покровы обесцвечиваются. Если болезнь протекает в тяжелой форме, этот период не наступает.
Важно знать! Сильный зуд заставляет человека расчесывать кожу. В ранки легко поникает гнойная или грибковая инфекция, которая может вызвать вторичное инфицирование и усугубить течение нейродермита.. Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
В острый период болезни кожная реакция сочетается с аллергическим ринитом, бронхиальной астмой или поллинозом.
Для окружающих дерматит не опасен, однако у заболевшего недуг может спровоцировать нервный срыв.
Диагноз
Диагноз в типичных случаях не вызывает затруднений и основывается на клин, картине. В диагностических целях, кроме исследования дермографизма, можно использовать феномен Лобитца — Кемпбелла («запоздалый белый феномен»), заключающийся в том, что при Н. на месте введения внутрикожно ацетилхолина через 3—5 мин. наблюдается не покраснение кожи, как у здоровых лиц, а побледнение, продолжающееся 15—30 мин.
Дифференциальный диагноз проводят с экземой (см.), амилоидозом кожи (см. Амилоидоз), красным плоским лишаем (см. Лишай красный плоский), премикотической стадией грибовидного микоза (см. Микоз грибовидный), почесухой (см. Почесуха) и нек-рыми другими более редкими заболеваниями кожи, напр, болезнью Сульцбергера — Гарбе (см. Сульцбергера — Гарбе болезнь).
Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.
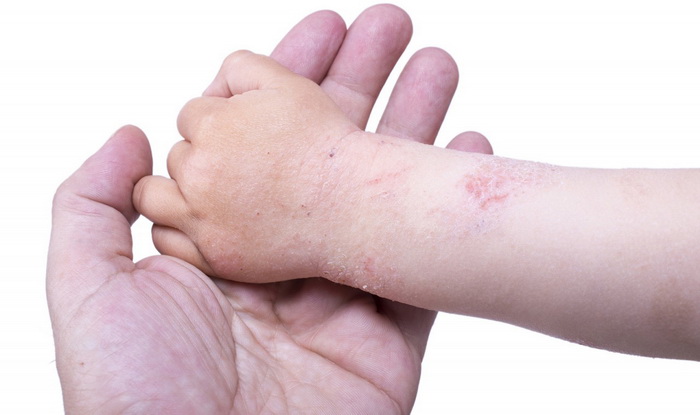
Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
Цетрин при нейродермите
Цетрин – антигистаминное средство второго поколения, применяющееся при острых и хронических аллергических заболеваниях. Действующее вещество – цетиризина гидрохлорид – блокирует Н1-гистаминовые рецепторы4. Это препятствует развитию аллергических реакций, результатом которых являются покраснение, отечность кожи, сильный зуд.
Преимущества препарата:
- Практически не вызывает сонливости в терапевтической дозировке.
- Применяется по 1 таблетке (10 мг) 1 раз в сутки вне зависимости от приема пищи.
- Начинает действовать через 20 минут после приема.
- Эффект сохраняет до 3 суток после последнего приема препарата.
- Подходит для применения у детей старше 6 лет4.
Цетрин подходит для лечения обострений нейродермита у взрослых и детей. Он облегчает зуд, выраженность гиперемии кожи, улучшает качество жизни людей, страдающих атопическим дерматитом1.
3.Признаки заболевания
Специфическим признаком нейродермита является первоначальное ощущение непреодолимого кожного зуда, и только потом — высыпания, раздражение, покраснение и шелушение кожи. Проявляется нейродермит обычно на лице, шее, в области половых органов, под коленками, в подмышечных впадинах. Отмечается сезонная зависимость течения заболевания. Летом выраженность симптоматики снижена, обострения приходятся преимущественно на зимнее время. Сначала кожа становится синеватой, затем краснеет, становится сухой, теряет пигмент, трескается. Постоянное расчёсывание усугубляет общее состояние кожи, она покрывается грубой коркой, плотными папулами. Симптоматику нейродермита легко спутать с проявлениями других заболеваний кожи (экзема, лишай, псориаз, крапивница). Течение болезни длится годами с периодами более или менее качественных интермиссий и тяжёлыми обострениями.
Симптомы чешуйчатого лишая на фото с названиями видов
Существует несколько типов псориаза, диагностируемого у детей и взрослых. Каждый из них сопровождается определенной клинической картиной. Ниже вы сможете найти описание каждого типа дерматита и увидеть его на фото.
Обыкновенный, бляшковидный или вульгарный
Этот вид аутоиммунного дерматита является наиболее распространенным среди всех типов псориаза. Бляшечный псориаз у 80-90% людей, протекает наиболее легко. К симптомам болезни относят появление на теле возвышающихся над дермой, шелушащихся пятен. Бляшки имеют красный или розовый оттенок, сильно отличаются от здоровой кожи, границы четко обозначены. Шелушение ярко выражено. Папулы имеют свойство разрастаться, сливаться в так называемые «парафиновые озера».

Фото вульгарного псориаза
Каплевидный, капельный или точечный
Каплевидный вид чешуйчатого лишая характеризуется симптомами в виде образования на теле папул небольшого диаметра. Размер их может составлять не более спичечной головки. В связи с этим каплевидный псориаз называют точечным. Цвет высыпаний от красного, до фиолетового. Локализуются бляшки, как правило, на поверхности бедер, в области голени, реже на плечах, предплечьях и волосистой части головы. Согласно медицинским наблюдениям, данный вид патологии часто возникает после перенесения некоторых инфекционных заболеваний, в частности, после стрептококковой ангины.

Каплевидный псориаз на фото
Пустулезный или экссудативный
Этот тип чешуйчатого лишая считается наиболее тяжелым. Проявляется в виде образования на теле возвышающихся волдырей и пузырьков. Название экссудативный связано с тем, что описываемые пузырьки заполнены прозрачной жидкостью – экссудатом. Высыпания при этом виде патологии называют пустулами. Под пузырьками и волдырями дерма воспалена, отекшая, болезненная. При тяжелом течении кожа горячая на ощупь (местная гиперемия). Часто повышается и общая температура тела, нарушается самочувствие больного.
Различают генерализованный и локализованный пустулезный псориаз. В первом случае отмечается обширное поражение кожи у пациента. Во втором – появление пустул на отдельных участках. Как правило, это верхние и нижние конечности.
Фото пустулезного чешуйчатого лишая
Псориаз ногтей
Другое название этого типа патологии – псориатическая ониходистрофия. Заболевание ведет к патологическим изменениям ногтевых пластин на пальцах верхних и нижних конечностей. Среди симптомов следует выделить изменение цвета ногтей, их структуры, расслоение пластины, ее отсоединение от ногтевого ложе и полную утрату ногтя (онихолизис).

Фото псориаза на ногтях
Псориатический артрит
Псориатическая артропатия подразумевает распространение патологических деструктивных изменений на область суставов, костей и соединительной ткани. Чаще болезнь распространяется на мелкие суставы (фаланги пальцев верхних и нижних конечностей). Симптоматика патологии выражается в виде утолщения и появления узлов в области суставов. Реже данный вид патологии поражает более крупные суставы, например, тазобедренные, плечелопатчатые и коленные. Поражение позвонков называют псориатическим спондилитом. Тяжелое течение этого вида заболевания влечет за собой инвалидизацию и смерть.

Фото псориатического артрита
Псориатическая эритродермия
Эритродермия характеризуется обширным патологическим изменением дермы с вовлечением воспалительного процесса и отслоением кожи по всей пораженной поверхности. У больного возникают жалобы на сильный зуд, отек, болезненность. Нередко при этой форме болезни происходит смерть пациента, что связано с серьезным нарушением терморегуляции кожи. Иногда псориатическая эритродермия выступает в роли первичной вспышки патологии, которая позже трансформируется в обыкновенный бляшковидный вид дерматита.
Влияет ли образ жизни человека на появление перхоти?
Перхоть могут провоцировать многие факторы. Если говорить об образе жизни, то, безусловно, это пренебрежение гигиеной волос, вредные привычки, переутомление, стресс, неправильное питание. Например, преобладание в рационе так называемых «быстрых» углеводов (сладостей, мучных изделий и пр.), большого количества жирных, жареных, острых и пряных блюд может привести к ухудшению состояния кожи головы.
Кроме образа жизни на развитие перхоти оказывают влияние и другие факторы. Например, пол (мужчины страдают от перхоти чаще) или возраст (увеличение заболеваемости приходится на период гормональных перестроек), а также экология, климат. Появляться перхоть может и из-за патологических состояний, которые есть у человека: прежде всего это очаги инфекции, недостаток некоторых витаминов и микроэлементов, гормональные изменения, нарушения в работе органов пищеварения.
Лечение ограниченного нейродермита
Если вы обнаружили у себя описанные выше симптомы, рекомендуется как можно скорее обратиться к врачу – дерматологу или аллергологу. На основании визуального осмотра и сбора анамнеза доктор сможет поставить точный диагноз. Делать это самостоятельно крайне нежелательно, так как вы можете перепутать проявления ограниченного нейродермита с симптомами других дерматологических патологий. Заниматься самолечением также крайне не рекомендуется.
Чтобы лечение заболевания было успешным и дало долгосрочный результат, важно не только устранить внешние проявления патологии, но и воздействовать на внутренние причины ее появления. Обычно в качестве терапии назначаются антигистаминные, седативные, местные противовоспалительные средства, витаминные и минеральные комплексы, энтеросорбенты
В некоторых случаях нелишним будет пройти курс противопаразитарной терапии.
ККроме медикаментозного лечения широко применяются физиотерапевтические методы. Это может быть низкоэнергетическое лазерное облучение пораженных зон, прием хвойных и солевых ванн, ультрафиолетовое излучение, парафинотерапия, озокеритолечение, электрофорез, дарсонвализация.
На время лечения больному необходимо соблюдать диету, исключающую употребление облигатных аллергенов- цитрусовых, шоколада, рыбы, морепродуктов, курицы, молока и молочной продукции, также необходимо отказаться от сдобной выпечки, рафинированного сахара, жирных, острых, копченых, соленых блюд.
Тактика и способы лечения
Правильная терапия базируется на двух основных принципах: выявление причины кожных изменений и подбор схемы лечения, направленной на ее устранение, в этом случае местное лечение играет вспомогательную роль. Чтобы определить характер патологического процесса, врач может назначить ряд лабораторных анализов (общие анализы, гормональная панель, иммунологические тесты) и консультацию смежных специалистов — гинеколога, эндокринолога.
В случае повышения уровня половых гормонов требуется прием лекарственных веществ – антиандрогенов. Современные антиандрогенные препараты представлены пероральными контрацептивами: механизм их действия основан на конкурентном блокировании рецепторов к половым гормонам. Антиэстрогены не дают стероидам связаться с рецепторами и оказывать свои биологические эффекты на клетки-мишени. Во время менопаузы, наоборот, происходит резкое снижение количества эстрогенов, что требует подбора заместительной гормональной терапии и длительного применения эстроген-содержащих препаратов.
Самостоятельный подбор препаратов запрещен. Необдуманное применение лекарственных средств может только усугубить состояние. Все препараты назначаются врачами-специалистами после полноценного осмотра пациента.
Косметологическое лечение зависит от характера и распространенности кожных проявлений. В случае акне и воспалительных изменений на коже следует ответственно подходить к выбору уходовой косметики (не рекомендуется использовать щелочные и спиртовые средства), соблюдать личную гигиену и не устранять угри методом выдавливания. Из лекарственной терапии используются препараты, влияющие на образование кожного сала и отшелушивание эпителия, а также обладающие бактерицидным и бактериостатическим действием. Себорейный дерматит лечат антимикотическими, местными глюкокортикостероидными и противовоспалительными средствами, сеансами узкополосной фототерапии.
Лечение назначает и проводит исключительно лечащий врач. Любое самостоятельное вмешательство со стороны пациента влечет усугубление проблемы и усложняет работу врачу.
Диагностические мероприятия при нейродермите. Лечение патологии
Заболевание фиксируется при посещении врача-дерматолога и передаче ему подробной информации про имеющиеся у пациента симптомы дерматита. Визуальный осмотр проявлений, возникающих на коже пациента, локализация высыпаний дают все основания специалистам для постановки диагноза. В целях исключения присутствия других кожных заболеваний, проводится биопсия фрагментов кожи. Составленный анамнез, визуальная оценка характера высыпаний дополняются данными клинического анализа крови пациента. Как правило, о наличии нейродермита свидетельствует увеличение уровня лейкоцитов и эозинофилов. Скорость опадания эритроцитов (СОЭ) у пациентов в данном случае несколько занижена. В ряде случаев выполняется иммунограмма, которая позволяет выявить уровень содержания в крови антител Е класса.
Основная часть диагностических мероприятий направлена на проведение дифференциации нейродермита. Медикам в ходе обследования пациента необходимо исключить наличие хронической экземы, других видов дерматозов, таких как узловатая почесуха и плоский красный лишай.
На усмотрение врача проводятся кожные пробы на воздействие аллергенов, которые в случае с нейродермитом дают положительный результат. Биохимический анализ посевов с пораженных участков позволяют определить группу болезнетворных бактерий.
Лечение нейродермита, как и любого другого заболевания, требует максимального сосредоточения пациента на выполнении предписаний врача и соблюдении строгих правил поведения в бытовой обстановке. Лечебные процедуры и мероприятия носят комплексный и интенсивный характер. Крайне не желательно заниматься лечением только в целях маскировки кожных проявлений нейродермита и устранения неприятных симптомов.
При своевременном начале лечения нейродермита прогнозы на выздоровления являются благоприятными. Основу лечебных мероприятий составляет прием антигистаминных препаратов. Неприятные симптомы, включая зуд и жжение, устраняются с помощью мазей на гормональной основе. Медикаментозное лечение осуществляется препаратами, специально подобранными лечащим врачом, с учетом физиологических особенностей организма и возраста пациента. Для достижения максимального эффекта необходимо сочетать прием медикаментов прямого действия с успокоительными препаратами растительного происхождения. Надеяться на скорейшее выздоровление в результате интенсивного медикаментозного лечения не стоит. Заболевание требует соблюдением больным ряда правил, которые регламентируют повседневную жизнь, социально-бытовое окружение. Необходимо устранить контакт с аллергенами, способными спровоцировать обострение заболевания.
Нормальный здоровый сон, регулярное и разнообразное питание, равномерные физические нагрузки способны оказать благотворное влияние на состояние центральной нервной системы, активизировать защитные функции организма
Важное место в процессе лечения занимает диета. Питание должно быть сбалансированным и полноценным
Из пищи исключаются острые и соленые блюда. Крайне важно устранить из пищи все продукты и ингредиенты, способные вызвать аллергическую реакцию
При наличии запущенной формы нейродермита, в особо тяжелых случаях назначается гормонотерапия в комплексе с физиотерапевтическими процедурами. Для улучшения состояния кожных покровов, с целью лучшего заживления пораженных участков, рекомендуется пройти сеанс лазерной терапии. Полезными будут морские ванны и легкий, успокаивающий массаж здоровых участков кожи. В период обострения хронического нейродермита, а так же в профилактических целях назначаются иммуномоделирующие препараты, обеспечивающие поддержание иммунитета на должном уровне.
Прогноз и Профилактика
Прогноз для жизни благоприятный. При диффузном Н. следует иметь в виду возможность тяжелых обострений, к-рые могут привести к длительной потере трудоспособности. При диффузном Н., начавшемся в детстве, с возрастом наблюдается улучшение; характерны длительные ремиссии. Ограниченный Н., как правило, не переходит в диффузный и имеет более благоприятный прогноз.
Профилактика. Необходимо своевременное лечение экземы у детей, устранение нервно-психических травм, соблюдение пищевого режима, проведение санации очагов хрон, инфекции.
Библиография: Беренбейн Б. А. Зудящие дерматозы (нейродерматозы), М., 1971; Скрипкин Ю. К. Нейродермит, М., 1967; Торсуев Н. А. и др. Аллергические зудящие дерматозы, Киев, 1973; Шахтмейстер И. Я. Патогенез и лечение экземы и нейродермита, М., 1970; В а e г R. L. Atopic dermatitis, Excerpta Med. (Amst.), Sect. 13, v. 11, p. 47, 1957, bibliogr.; Besnier E. Premiere note et observations preliminaires pour servir d’introducti on a l’etude des prurigos diathe-siques, Ann. Derm. Syph. (Paris), p. 634, 1892; M a r c h i o n i n i А. u. B o-r e 1 1 i S. Klimabehandlung der Neuro-dermitis disseminata, Dtsch. med. Wschr., S. 811, 1956.
Л. H. Машкиллейсон, Ю. K. Скрипкин.
Виды и симптомы
Ограниченный нейродермит проявляется появлением на коже зудящих бляшек, которые располагаются в области складок кожи и окружены мелкими гнойничками и легкой пигментацией. Интенсивные расчесы иногда приводят к депигментации. Возможно появление гипертрофических и бородавчатых очагов поражения кожи.
Диффузный нейродермит обычно протекает более тяжело, чем ограниченный. При этом виде заболевания наблюдаются выраженное воспаление, зуд, большая распространенность по коже, включая случаи охвата всего кожного покрова. Проявляется на голове, на лице (в частности, на коже век, губах), на кистях и ногах. Чаще всего нейродермит начинает свое развитие в детском возрасте и иногда сочетается с другими признаками атопии, что позволяет рассматривать это заболевание как атопический нейродермит.
Основной признак любого вида – зуд, который может сохраняться даже при исчезновении кожных поражений. Особенно часто зуд беспокоит ночью. Кроме того, на фоне кожных высыпаний отмечается снижение аппетита, слабость, вялость, повышенная раздражительность и бессонница. Летом наблюдается улучшение, а зимой процесс чаще всего обостряется.
Себорейный дерматит. Терминология
Себорейный дерматит — хроническое воспалительное заболевание кожи, связанное с повышением количества и изменением качества кожного сала, а так же с влиянием микрофлоры кожи.
В состав кожного сала входят глицериды (более 40%), свободные жирные кислоты (16%), эфиры воска (до 25%) и холестерина, сквален (12%) и холестерин. Триглицериды кожного сала разлагаются до свободных жирных кислот бактериями. Некоторые из них образуют летучие жирные кислоты, придающие запах коже. Само кожное сало запаха не имеет.
Широкая распространенность и постоянный рост заболеваемости определяет различные подходы к лечению, основная цель которого достижение долгосрочного положительного результата.
Проявление себорейного дерматита:
При себорейном дерматите поражаются те участки кожи головы и туловища, на которых наиболее развиты сальные железы:
При поражении кожи волосистой части головы наблюдается истончение и поредение волос. В тяжелых случаях себорейный дерматит может иметь характер распространенного эксфолиативного процесса вплоть до эритродермии.
Патогенез (что происходит?) во время Нейродермита:
В основе нейродермита лежат эндогенные факторы, такие как: нарушение нормального функционирования нервной системы, внутренних органов, обмена веществ. Немалое значение имеет влияние вредных факторов окружающей среды. Ведущим симптомом нейродермита является постоянный и интенсивный зуд, который возникает на фоне различных невротических расстройств. Это повышенная или пониженная возбудимость, быстрая проницаемость, эмоциональная лабильность, астения, бессонница и др. Кроме того, у больных нейродермитом имеются нарушения вегетативной нервной системы, что проявляется в виде стойкого белого дермографизма, нарушений терморегуляции, отделения пота и кожного сала, ярко выраженного пиломо-торного рефлекса и т. д.
У некоторых больных нарушения функций центральной нервной системы носят вторичный характер из-за длительно существующего мучительного зуда и бессонницы. В этих случаях эти расстройства отягощают течение нейродермита и по сути являются патогенетическими факторами.
Таким образом, образуется своеобразный порочный круг, когда тяжелый нейродермит ухудшает расстройства нервной системы, а эти невротические расстройства утяжеляют нейродермит. У большинства больных нейродермитом имеются нарушения функционирования коры надпочечников, щитовидной железы, половых желез. Эмоциональная нестабильность, нервная возбудимость, нарушения сна, вызванные интенсивным и длительным зудом, являются стрессорными факторами для организма. Они нарушают функцию коры надпочечников, чаще снижая ее, а при длительном и тяжелом течении заболевания и истощают ее. Истощенные надпочечники реагируют выделением низкого количества кортикостероидных гормонов (кортизона и гидрокортизона). Так как кортикостероидные гормоны обладают противовоспалительными свойствами, а потребность в них у больных нейродермитом повышена, то уменьшение их выделения приводит к усилению воспалительной реакции. Все это вызывает обострение патологического процесса на коже, появление или усиление аллергических реакций. Этот механизм влияет на обострение процесса у больных нейродермитом после нервно-психических травм. У больных нейродермитом часто повышена функция щитовидной железы, а также нередко имеется дисфункция половых желез, т. е. ней-роэндокринные дисфункции и аллергические реакции играют ведущую роль в этиологии и патогенезе этого заболевания. Перенапряжение нервной системы в течение длительного времени и нарушение работы эндокринных желез создают фон для развития аллергических реакций и нейродермита, который является неврозом кожи. При нейродермите большую роль играет предрасположенность организма к аллергическим реакциям различного типа.
На это указывает множество факторов.
- Часто распространенным нейродермитом страдают люди, у которых в детском возрасте была экзема, возникшая на фоне диатеза. Помимо детской экземы и другие виды экземы при длительном течении переходят в нейродермит.
- На фоне очагового нейродермита аллергическая сыпь и зуд имеются на удаленных от главного очага участках кожи.
- Многие больные нейродермитом имеют повышенную чувствительность к лекарственным средствам, особенно к антибиотикам, а также к пищевым продуктам.
- Часто нейродермит встречается у больных с различными заболеваниями аллергического генеза (бронхиальная астма, крапивница, вазомоторный ринит и др.).
- У значительной части больных нейродермитом имеются резко положительные иммунологические реакции, которые указывают на наличие в организме аутоантител.
Причиной ограниченного нейродермита и местного зуда в области ануса является хроническое воспаление слизистой оболочки нижнего отдела толстой кишки. Это воспаление развивается на фоне хронического гастрита, энтероколита, колита, гастроэнтероколита, которые часто сопровождаются нарушениями стула. Запоры ведут к аутоинтоксикации организма вследствие проникновения токсических веществ из кишечника. При диарее присутствующая в кале слизь раздражает слизистую оболочку и кожу в области ануса, что приводит к возникновению или обострению нейродермита в этой области.
Создается фон для развития грибковых и дрожжевых поражений. Кроме того, анальный зуд может возникать при наличии трещины заднего прохода, геморроидальных узлов (наружных и внутренних), глистной инвазии (прежде всего остриц).
Механизмом ограниченного нейродермита наружных половых органов являются нервно-сексуальные нарушения, воспаление гениталий (острые и хронические), гормональные дисфункции половых желез.
Online-консультации врачей
| Консультация офтальмолога (окулиста) |
| Консультация гастроэнтеролога |
| Консультация ортопеда-травматолога |
| Консультация андролога-уролога |
| Консультация диетолога-нутрициониста |
| Консультация стоматолога |
| Консультация невролога |
| Консультация гинеколога |
| Консультация проктолога |
| Консультация вертебролога |
| Консультация сурдолога (аудиолога) |
| Консультация онколога |
| Консультация иммунолога |
| Консультация гомеопата |
| Консультация аллерголога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
ОБЩИЕ СВЕДЕНИЯ О ДЕРМАТИТАХ ПРИ БЕРЕМЕННОСТИ
Дерматологические патологии выявляют у 1,5-3% беременных. Чаще всего это женщины с генетической предрасположенностью к аллергиям и аутоиммунным заболеваниям.
Гестационные дерматозы отличаются общими особенностями:
- имеют благоприятный прогноз;
- непосредственно связаны с периодом беременности;
- в клинической картине чаще всего присутствует зуд.
Атопическое поражение кожи будущих мам хорошо поддается симптоматической терапии. Часто спонтанные улучшения развиваются после родоразрешения. Но при повторных беременностях болезнь может вернуться. На здоровье плода данное заболевание не влияет. Но повышает риск развития у детей в будущем атопического дерматита.
Методика лечения
На фоне медикаментозного лечения, включающего витаминотерапию и курс сосудорасширяющих препаратов, без применения КС данная группа пациентов получала ТЭС с помощью физиотерапевтического аппарата ТЭС-03. Воздействие осуществлялось по лобно-затылочной методике. Использовали биполярную форму импульсов электрического тока с частотой 77,5 Гц. Сила тока составляла 1-2 мА. Продолжительность воздействия увеличивалась с 15 до 30 минут. На курс лечения назначали 10 процедур, проводимых ежедневно в первой половине дня. Процедуры ТЭС сопровождались сеансами психомузыкотерапии. Трихоскопия и макросъемка проводились до и после каждой госпитализации.
После сеанса физиотерапии проводился массаж волосистой части головы (ВЧГ) с гелем «Кудзитол» длительностью 15 минут. Во второй половине дня массаж ВЧГ с гелем «Кудзитол» повторялся.
Каждый пациент был дважды госпитализирован с интервалом в три месяца, во время которого они самостоятельно использовали препарат «Кудзитол» дома 1 раз в день перед сном, путем обычного нанесения 3-4 мл на ВЧГ.


