Предлежание плаценты. низкая плацентация
Содержание:
- Как лечат?
- Классификация
- Степень зрелости плаценты
- Последствия и осложнения
- Профилактика предлежания плаценты
- Изменения в организме будущей мамы
- Последствия
- Диагностика и лечение предлежания плаценты
- Что еще необходимо проверить при УЗИ плода в 15 недель беременности?
- Шейка матки женщины при УЗИ плода в 15 недель беременности
- Яичники женщины при УЗИ плода в 15 недель беременности
- Матка женщины при УЗИ плода в 15 недель беременности
- Плацента при УЗИ плода в 15 недель беременности
- Сердце при УЗИ плода в 15 недель беременности
- ЦНС при УЗИ плода в 15 недель беременности
- Другие органы при УЗИ плода в 15 недель беременности
- Профилактика
- Источники боли в начале беременности
- Отслойка плаценты
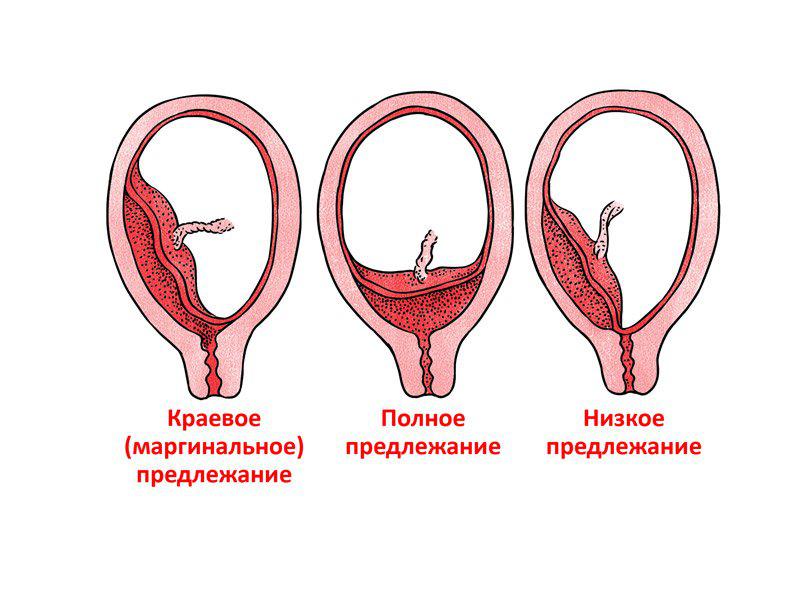
- Виды предлежания хореона
- Виды расположения хориона
- Причины предлежания
- Виды предлежания
Как лечат?
Основной задачей при предлежании хориона является принятие мер к сохранению беременности. При обильном кровотечении, когда консервативные способы терапии бессильны, прибегают к экстренному родоразрешению. В таблице размещена информация о том, какие процедуры предусмотрены при предлежании плаценты.
| Методы сохранения беременности при неправильном расположении плаценты | Применяемые препараты | Цель использования |
| Медикаментозные | Папаверин (ректальные суппозитории), таблетки Дротаверин, Нош-Па, Дюфастон, Утрожестан | Снижение маточного тонуса |
| Витаминные комплексы | Укрепление иммунитета, улучшение обменных процессов в организме | |
| Железосодержащие медикаменты (Тотема, Мальтофер, Феррум-Лек) | Предупреждение и устранение признаков анемии | |
| Седативные препараты (настойка валерианы лекарственной, настойка пустырника) | Купирование нарушений психоэмоционального фона | |
| Гемостатики (Этамзилат натрия) | Остановка кровотечения | |
| Немедикаментозные | Соблюдение постельного режима | |
| Ограничение физической активности. Запрещены резкие движения, поднятие тяжелых предметов, занятия спортом. | ||
| Полный половой покой | ||
| Избегание стрессов | ||
| Использование бандажа на поздних сроках вынашивания ребенка | ||
| Сбалансированное питание, исключающее продукты, способные приводить к нарушению процесса опорожнения кишечника |
Классификация
Полное предлежание хориона на 12 неделе — пока не приговор. И все же нужно бороться за беременность вместе со своим врачом.
Такая патология по результатам УЗИ относится к третьей и четвертой степени неправильного расположения плаценты. В зависимости от маточного зева есть два типа предлежания:
- ассиметричное;
- симметричное.
В первом случае, при третьей степени, плацента закрывает нижний сегмент противоположной стороны, но при этом ее основная часть находится или на задней, или на передней стенке.
Симметричное полное предлежание хориона, при четвертой степени, вся центральная часть хориона перекрывает внутренний зев. Что касается маточных стенок, то плацента симметрично занимает их.
Степень зрелости плаценты
Плацента имеет 4 степени зрелости: 0, 1, 2, 3. Степень зрелости определяется по УЗИ. Нулевая степень определяется до 27-30 недель, первая степень – в 30-34 недели, вторая – в 34-38 недель, далее – третья степень зрелости.
Степень зрелости зависит от эхогенной плотности структур плаценты. Кроме того, определяется толщина плаценты, наличие кальцинатов, образование «щелей» в плаценте (расширение межворсинчатых пространств).
Толщина плаценты в мм примерно должна соответствовать сроку беременности в неделях (то есть в 25 недель толщина примерно 2,5 см, в 34 недели – 3,4 см, и т.д.). Толщина плаценты увеличивается примерно до34-38 недель.
Несоответствие характеристик плаценты норме говорит о фето-плацентарной недостаточности (ФПН). При фето-плацентарной недостаточности происходит нарушение кровообращения в системе мать – плацента – плод. Небольшое нарушение может скомпенсироваться, при значительных нарушениях кровообращения наблюдается гипоксия (кислородное голодание) плода, нарушение его сердечной деятельности и отставание в росте. Кроме того, при ФПН снижается барьерная функция плаценты.
Последствия и осложнения
Распространенным осложнением является кровотечение. Оно зависит от степени предлежания. На втором, третьем месяце возникает кровотечение при полном предлежании. После 6 месяцев — при боковом и во время родов.
Единственный плюс кровотечений — это то, что они носят наружный характер — не остаются внутри в виде гематомы между маткой и хорионом. Женщина может чувствовать себя хорошо, и в это время начинается кровотечение. В случае выкидыша и преждевременного прерывания беременности ощущается боль. Возникнув один раз, кровотечение может повториться.
 Определенную угрозу составляет выкидыш. Симптомами его являются повышенный тонус матки, ноющие и тянущие боли внизу живота. Давление может понижаться, отсюда возникают слабость, вялость, обморок. Сильные кровотечения ведут к анемии. А нехватка кислорода из-за низкого гемоглобина ведет к гипоксии и плохо сказывается на здоровье и состоянии малыша. Из-за предлежания плод может находиться в неправильном положении для родов: в продольном, ягодичном и поперченном. При сохранении положения показано кесарево сечение.
Определенную угрозу составляет выкидыш. Симптомами его являются повышенный тонус матки, ноющие и тянущие боли внизу живота. Давление может понижаться, отсюда возникают слабость, вялость, обморок. Сильные кровотечения ведут к анемии. А нехватка кислорода из-за низкого гемоглобина ведет к гипоксии и плохо сказывается на здоровье и состоянии малыша. Из-за предлежания плод может находиться в неправильном положении для родов: в продольном, ягодичном и поперченном. При сохранении положения показано кесарево сечение.
Профилактика предлежания плаценты
Основные меры профилактики предлежания плаценты — это вовремя выявленные и вылеченные генитальные заболевания, гормональные расстройства, а также предупреждённые аборты.
При возникновении данной патологии во время беременности очень важно как можно раньше провести диагностику, взять пациентку под наблюдение, своевременно корректировать все нарушения и приложить максимум усилий для оптимального родоразрешения. Во время родов также могут возникнуть экстренные ситуации, такие как кровотечение, необходимость хирургических вмешательств
Необходимо заранее провести разъяснительную беседу с роженицей, потому что многое зависит от реакции матери на ту или иную ситуацию.
Изменения в организме будущей мамы
Ваше сердце к данному сроку беременности перекачивает на 20% крови больше, чем до беременности. Чаще всего здоровая женщина чувствует себя при этом абсолютно нормально. Компенсаторные возможности организма велики.
Дно матки находится посередине между лобком и пупком. Вы можете это самостоятельно проверить, если ляжете на спину и аккуратно ладонью потрогаете свой живот. Так и без УЗИ плода в 15 недель беременности вы можете быть спокойной, что беременность развивается.
Гормоны делают уязвимыми ваши десна. Вам необходимо более тщательно следить за гигиеной полости рта для профилактики бактериального воспаления десен. Посетить стоматолога самое время, если вы не успели это сделать до беременности.
читайте далее: 16 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Последствия
Маточное кровотечение
Самым частым осложнением аномалии является маточное кровотечение. Его вид зависит от вида патологии. При центральном предлежании плаценты кровь может появляться на ранних сроках беременности, начиная с 9 недели. При более благоприятных положениях хориона красные выделения наблюдаются позже, иногда они вообще не возникают.
Маточные кровотечения при предлежании хориона провоцируются физическими нагрузками, эмоциональными стрессами и другими раздражителями. Их особенностью является тот факт, что они не сопровождаются другими симптомами — болями в животе, тошнотой, и т.д. Благодаря этому кровотечения из-за аномального расположения плаценты можно отличить от самопроизвольно аборта.
Красные выделения не имеют какой-либо закономерности, они могут появляться в любое время суток, через разные интервалы времени. Иногда они бывают очень скудными в виде «мазни», при центральном положении плаценты женщина может наблюдать обильное алое кровотечение.
Внимание! Предлежание хориона не всегда является признаком тяжелой патологии, во многих случаях с течением времени плацента занимает физиологическое положение в полости матки самостоятельно
Анемия
Главным негативным последствием кровотечений, помимо дискомфорта, является развитие анемии — сокращения количества гемоглобина и эритроцитов в единице объема крови. Из-за данного осложнения страдает будущая мать, ее беспокоит одышка, головокружение, слабость, спутанность сознания, обмороки. Также анемия сказывается на ребенке, он получает меньшее количество кислорода, что может привести к внутриутробной задержке роста и развития.
Выкидыш
Самым опасным осложнением предлежания плаценты является самопроизвольный аборт. Выкидыш и преждевременные роды происходят за счет повышения маточного тонуса, когда орган начинает самопроизвольно сокращаться. При самопроизвольном аборте женщина замечает красные или коричневые выделения из влагалища, которые сопровождаются схваткообразными болями в нижней части живота.
Неправильное прилежание плода
Аномальная локализация плаценты часто приводит к неправильному предлежанию плода — положению, в котором будущий ребенок оказывается на последних неделях беременности. Данное явление наблюдается у 50-70% беременных женщин с вышеназванным диагнозом. Самыми неблагоприятными вариантами являются поперечное и косое положение малыша, в этом случае необходима операция кесарево сечения. При тазовом предлежании плода тактика родоразрешения зависит от квалификации врача и типа патологии. Хорион по задней стенке что это – это является нормой. Это плотная зона матки с богатым кровоснабжением.

Диагностика и лечение предлежания плаценты
Диагностика предлежания плаценты возможна к концу завершения формирования плаценты, примерно на шестнадцатой неделе при помощи осмотра и УЗИ.
При аускультации проявляются шумы сосудов плаценты в месте прикрепления плаценты (нижний сегмент матки). Также проводится внутривагинальное обследование.
К сожалению, от предлежания плаценты нет панацеи, а основная медицинская помощь заключена в наблюдении и симптоматической терапии.
Схему и тактику лечения определяет лечащий доктор беременной, с учётом всех лабораторных показателей и анамнеза. Но главным пунктом в борьбе с данной патологией является постоянное наблюдение квалифицированных специалистов.
Если кровотечения нет, наблюдаться разрешается амбулаторно.
Беременной нужно обязательно избегать эмоциональных и силовых нагрузок, гулять на свежем воздухе и спать как минимум по восемь часов в сутки. При нынешнем жизненном ритме очень сложно избежать эмоциональных потрясений, но будущая мать должна помнить, что главное для неё — это здоровье ребёнка и придержание всех правил. Питание беременной также требует особого внимания, нужно обязательно употреблять в пищу витамины, белки и железосодержащие продукты. Необходимость такой диеты заключается в том, чтобы в организм беременной поступали полезные вещества, в частности для того, чтобы избежать гипоксии плода, так как плацента при предлежании не полностью участвует в газообмене.
Если же на сроке 24 недель у беременной возникнет кровотечение, госпитализация обязательна, чтобы предотвратить нежелательные последствия. Беременную укладывают в стационар и проводят все необходимые процедуры.
При незначительном кровотечении обходятся консервативными методами лечения: больная находится под наблюдением в стационаре, показан постельный режим, препараты улучшающие кровообращение и снижающие тонус матки. Также беременной обязателен полный покой. При риске развития анемии беременной прописывают препараты, повышающие уровень гемоглобина и общеукрепляющие средства.
Иногда предлежание плаценты осложняется последовым кровотечением. Если кровотечение не остановить, приходится полностью удалить матку. Но к такому радикальному хирургическому вмешательству обращаются лишь при угрозе жизни матери.
Что еще необходимо проверить при УЗИ плода в 15 недель беременности?
Шейка матки женщины при УЗИ плода в 15 недель беременности
Важно оценить состояние шейки матки при УЗИ плода в 15 недель беременности. Именно в это время чаще всего дебютируют первые признаки истмико-цервикальной недостаточности
Истмико-цервикальная недостаточность – это проблема шейки матки, связанная с несостоятельностью запирательной функции шейки. Грубо говоря, шейка не может удержать плод внутри матки, открывается раньше времени, и происходит выкидыш.
Основные причины истмико-цервикальной недостаточности:
- Травматизирующие гинекологические операции (выскабливания, аборты, биопсии)
- Инфекции,передающиеся половым путем — хламидиоз, уреаплазмоз, микоплазмоз, и т.д. — и ассоциированный с ними хронический эндоцервицит (воспаление внутри шейки матки).
- Рубцовая деформация шейки после предшествующих тяжелых родов с разрывами шейки матки.
Яичники женщины при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности оцениваются также яичники женщины. Не всегда удается оценить не измененные яичники (если с яичниками все в порядке). Визуализация их затруднена в связи с увеличенной беременной маткой.
Матка женщины при УЗИ плода в 15 недель беременности
В структуре матки обязательно оценивается однородность мышечного слоя (миометрия), где могут визуализироваться миоматозные узлы. В норме при УЗИ матки в 15 недель беременности миометрий представлен тонким, около 2,5 см, однородной структурой.
Плацента при УЗИ плода в 15 недель беременности
Плацента при УЗИ плода в 15 недель беременности может иметь разную локализацию. Чаще всего, она расположена по передней или по задней стенке матки. Иногда плацента доходит до шейки матки или перекрывает шейку матки. Такое расположение плаценты при УЗИ плода в 15 недель беременности называется предлежанием плаценты. Эта ситуация требует постоянного врачебного контроля. При предлежании плаценты возникает необходимость часто проходить стационарное профилактическое лечение. Полное предлежание плаценты вообще будет требовать практически всю беременность после установления диагноза постельный режим, чаще в условиях стационара. Такая тактика связана с тем, что плацента при предлежании расположена в самой подвижной и растяжимой части матки – в нижнем сегменте. Эта локализация опасна угрозой преждевременной отслойки плаценты, внутриутробной гибели плода и смертельного маточного кровотечения. Миграция плаценты (перемещение плаценты выше опасной зоны), проходит вплоть до 28 недели, но если при УЗИ в 15 недель беременности диагностируется полное предлежание плаценты, вероятность того, что плацента так и останется на этом месте очень высока.
Сердце при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности сердце имеет четыре камеры: два предсердия и два желудочка, как и у взрослого человека. Особенностью плодового сердца является наличие открытого овального окна, через которое происходит сбос крови. Овальное окно закроется после первого вдоха, но у некоторых оно полностью не закрывается. Между предсердиями в норме при УЗИ плода в 15 недель беременности имеется полная перегородка.
ЦНС при УЗИ плода в 15 недель беременности
Головной мозг доступен полноценной оценке при УЗИ плода в 15 недель беременности. Оцениваются желудочки головного мозга, мозжечек, разделение головного мозга на два полушария.
Другие органы при УЗИ плода в 15 недель беременности
Обязательно оценивается при УЗИ плода в 15 недель беременности наличие и правильность расположения желудка, мочевого пузыря, почек, кишечника.
Профилактика
Полное предлежание хориона на 12 неделе без симптомов — еще не повод переживать. С течением времени плацента может подняться
Женщина должна быть осторожной и слушать своего врача. О половой жизни и физической активности лучше забыть
Прогноз патологии зависит от того, как рано обнаружили предлежание.
Смертность пациенток с таким диагнозом сейчас — редкость, несмотря на кровопотери.
Что касается новорожденных, то тут статистика сообщает о 10-25% случаев смерти. Недоношенные дети могут умереть, поскольку маленький организм еще не был готов к жизни вне мамы.
Выше мы говорили о факторах риска, поэтому лучшей профилактикой будет избежание их. Речь идет о том, что женщина должна вовремя лечить заболевания инфекционно-воспалительного характера. Половая жизнь, если не планируется беременность, должна быть защищенной. Иначе аборты лишь усугубят ситуацию. Следует тщательно подходить к инвазивным процедурам и выполнять их только по строгим показаниям.
Источники боли в начале беременности
Доктора заслуженно называют начальные месяцы вынашивания наиболее ответственными, ведь в этот промежуток времени происходит быстрая смена событий в организме. Нужно осознавать, при каких факторах болит спина при беременности в первом триместре. Нельзя все непривычные ощущения принимать как поводы для беспокойства. Чтобы быть спокойным насчет здоровья, следует понимать, из-за чего возникают естественные болевые синдромы, свойственные вынашиванию, и какие чувства говорят о дефективности.
Боль в спине на ранних сроках беременности может быть спровоцирована целым рядом моментов:
- В первые 14 дней оплодотворенная яйцеклетка прикрепляется к матке. Это событие по обыкновению вызывает некоторые неприятные ощущения в нижней области брюшной полости. Дамы, не знающие о своем положении, дискомфорт могут принять за предменструальные симптомы;
- К 3-4 неделе также нельзя не паниковать, ведь в это время происходит формирование тканей для будущей плаценты. На первом месяце в стенку матки внедряются ворсины, впоследствии развивается система кровоснабжения плода;
- Неделей позже на протяжении 14 дней происходит исчезновение мышечного слоя, который спазмами может повредить эмбрион;
- Описанные ощущения возникают у дамы на 7-8 неделе, когда происходит выработка активного гормона под названием релаксин. Это вещество воздействует на суставы, предоставляя возможность расслабляться тканям;
- Мышечные волокна матки активно растут на 9-10 неделях, масса этого органа увеличивается в несколько раз, меняется форма для качественного развития малыша;
- Также болезненные ощущения возникают под конец формирования всех систем органов. Это происходит на 11-12 неделе, когда и заканчивается первый триместр.
Представленные моменты положительны для женщины, однако есть и негативные факторы. Иногда случается замершая беременность, во время которой эмбрион прекращает развиваться. Происходят различные воспалительные изменения в плодном яйце. В этот момент также повышается температура тела.
 Практически всегда спина болит во время беременности внематочной, когда плодное яйцо начинает формироваться не в непосредственной матке, а за ее пределами. Часто женщина при данном виде интересного положения жалуется, что возникает боль в районе правой части живота. Это состояние в обязательном порядке должен обследовать врач, и дать рекомендации по дальнейшим действиям с таким процессом.
Практически всегда спина болит во время беременности внематочной, когда плодное яйцо начинает формироваться не в непосредственной матке, а за ее пределами. Часто женщина при данном виде интересного положения жалуется, что возникает боль в районе правой части живота. Это состояние в обязательном порядке должен обследовать врач, и дать рекомендации по дальнейшим действиям с таким процессом.
Сильные боли в спине при беременности могут быть определены физиологическими трансформациями, но также являться сигналом патологического процесса. Первый семестр – это наиболее ответственный этап для формирования эмбриона, потому в случае дискомфорта стоит отправиться к опытному доктору, способному совершить дифференциальную диагностику и ответить на вопрос почему болит спина на ранних сроках беременности.
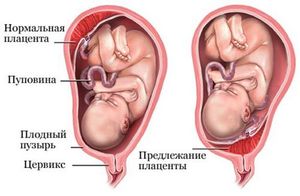
Отслойка плаценты
 Преждевременная отслойка плаценты это одно из самых опасных осложнений беременности.
Преждевременная отслойка плаценты это одно из самых опасных осложнений беременности.
Если отслойка небольшая, возможно пролонгирование (продолжение) беременности. Женщине необходима госпитализация и проведение сохраняющей терапии. При большом сроке беременности, когда уже возможно рождение жизнеспособного ребенка, и начавшемся небольшом кровотечении, вскрывают плодный пузырь, что приводит к остановке кровотечения. В дальнейшем роды ведутся через естественные родовые пути под постоянным наблюдением за состоянием матери и плода.
Большая отслойка, сопровождающаяся массивным кровотечением, является показанием для проведения экстренного кесарева сечения, так как промедление в такой ситуации опасно для жизни матери и плода.
При появлении кровянистых выделений, даже в небольшом количестве, необходимо срочно обратиться к врачу на любом сроке беременности, так как эти выделения могут быть первым симптомом начавшейся отслойки плаценты.
Виды предлежания хореона
Известно несколько классификаций описываемой акушерской патологии. Общепринятой считается следующая:
- полное предлежание плаценты – случай, когда внутренний зев перекрывается дольками плаценты, то есть она «переходит» с одной маточной стенки на другую, и плодные оболочки при влагалищном исследовании не определяются (другое название центральное предлежание);
- неполное предлежание плаценты или частичное предлежание – в этом случае плацента не полностью закрывает внутренний зев и подразделяется на 2 подвида:
- боковое предлежание – когда предлежат 1 или 2 дольки плаценты и пальпируются плодные оболочки (определяется шероховатость);
- краевое предлежание – в данном случае крайний участок плаценты располагается в районе внутреннего зева, однако не выходит за его пределы;
Отдельно стоит выделить низкую плацентацию или низкое предлежание плаценты при беременности.
Низкая плацентация — это локализация плаценты на уровне 5 и менее сантиметров от внутреннего зева в третьем триместре и на уровне 7 и менее сантиметров от внутреннего зева в сроке беременности до 26 недель.
Низкое расположение плаценты является самым благоприятным вариантом, кровотечения во время вынашивания плода и в родах возникают редко, а сама плацента склонна к так называемой миграции, то есть увеличению расстояния между ней и внутренним зевом. Это обусловлено растяжением нижнего сегмента в конце второго и в третьем триместрах и разрастанием плаценты в ту сторону, которая лучше кровоснабжается, то есть к маточному дну.
Кроме того, выделяют предлежащие сосуды. При этом сосуд/сосуды расположены в оболочках, которые находятся в районе внутреннего зева. Данное осложнение представляет угрозу плоду в случае нарушения целостности сосуда.
Виды расположения хориона
Исходя из прикрепления хориона относительно внутреннего зева предлежание бывает:
- Полным – состояние, при котором хорион полностью перекрывает внутренний зев. В последующем это перейдет в предлежание плаценты.
- Неполным — характеризуется перекрыванием части маточного зева. Если ворсинчатая оболочка выходит до трети, то это называют краевое предлежание.
- Низким – хорион расположен на расстоянии 3 см и менее от зева, но не перекрывает его.
Предлежание хориона на 12 неделе не является окончательным вердиктом. По мере роста матки и плода может происходить его миграция, и состояние придет в норму. Более благоприятный прогноз отмечается для заднего расположения хориона и предлежания по передней стенке.
Полное перекрытие хорионом маточного зева – опасный вид патологии, который угрожает массивными кровотечениями.
Как проявляется предлежание хориона?
Чаще всего патологию обнаруживают во время УЗИ.
Кровянистые выделения также могут быть спровоцированы предлежанием, особенно, если незадолго до этого имели место горячая ванна, сауна, половой акт. В таком случае нужно срочно обратиться к врачу.
Осложнения
Патология опасна:
- преждевременным выкидышем;
- маточным кровотечением;
- внутриутробной гибелью ребенка.
Хронические кровопотери приводят к развитию анемии и гипоксии плода. При сохранении полного перекрытия зева роды естественным путем невозможны.
Лечение предлежания хориона
Частичное предлежание хориона без кровотечения не требует госпитализации. Выделение любого количества крови является показанием для лечения в больнице.
Искусственно изменить расположение ворсинчатой оболочки нельзя, поэтому основная задача, которая стоит перед врачами – это сохранение беременности. В стационаре создается лечебно-охранительный режим:
- Женщина находится в спокойной обстановке, соблюдает постельный режим;
- Ограничиваются физические нагрузки;
- Обеспечивается сбалансированное питание с исключением закрепляющих или расслабляющих стул продуктов.

Медикаментозное лечение заключается в следующем:
- Свечи с Папаверином, таблетки Дротаверина для снятия тонуса матки;
- Витамины;
- Препараты железа, например, Тотема, Мальтофер — для профилактики или лечения анемии.
При наличии кровотечения дополнительно применяют кровоостанавливающий препарат Этамзилат натрия. В начале терапии его вводят внутривенно или внутримышечно. Потом возможен переход к таблеткам.
Массивное кровотечение, не поддающееся лечению консервативными способами, является показанием к прерыванию беременности.
После выписки из стационара в домашних условиях необходимо придерживаться размеренного образа жизни, исключить стрессы и повышенные нагрузки. Запрещено заниматься сексом, т.к. это может вызвать новое кровотечение и выкидыш.
Какой прогноз при патологии?
Предлежание хориона на 8-14 неделе может трансформироваться в нормальное расположение плаценты или сохраниться в виде низкой плацентации.
Если предлежание не исчезло, а перешло в аномалии расположения плаценты, то к моменту родов ребенок может находиться в матке поперечно или ягодицами к низу. В таких случаях, чтобы снизить риск, рекомендуется провести роды через кесарево сечение.
Профилактика
Женщинам следует заботиться о своем репродуктивном здоровье как можно раньше:
Следует избегать переохлаждений, своевременно лечить воспалительные заболевания половой сферы.
Не прибегать к абортам, это не метод планирования семьи.
Важно правильно и полноценно питаться, вести размеренный образ жизни.
Если соблюдать эти несложные правила, не придется знакомиться с патологиями на личном опыте.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Причины предлежания
Основной причиной является патология внутренних стенок матки, например, по причине предыдущего аборта, перенесенной инфекции, кесарево в прошлой беременности. Особенно опасны прерывания беременности методом выскабливания, которые травмируют стенку матки, истончая ее. Образуются спайки, рубцы на внутреннем эндометрии. Эмбрион не может прикрепиться правильно. В результате миомэктомии может быть деформирована матка, и это также повлияет на процесс беременности.
В группу риска входят:
- женщины с патологиями почек, сердца, печени. Возникает застой крови в области малого таза, и поэтому хорион прикрепляется в неправильном месте
- женщины от 35, у которых беременность по счету вторая или третья
- Не первые роды. С каждыми родами увеличивается шанс неправильного прикрепления хориона. Это происходит потому, что после прошлой беременности в месте, где прикреплялась плацента, изменяется структура эндометрия матки. При последующей беременности хорион не может прикрепиться там же. С течением времени правильных мест для присоединения становится меньше, и поэтому плацента крепится в опасной зоне
- патология плодного яйца.
Плацента может плотно прикрепиться и в процессе родов не отделиться самостоятельно. Во время беременности положение плаценты меняется.
Виды предлежания
Сложности в вынашивании и сохранении возникнут, если патология сохранится после третьего месяца беременности, когда растет ребенок.
Предлежание классифицируется по видам:
- низкое — когда плодное яйцо прикрепилось ниже шейки матки на пару сантиметров. У 5% женщин распространено низкое расположение хориона, которое определяется с помощью УЗИ. Актуально в первых двух триместрах. Со временем малыш в утробе растет и увеличивается в размере, а хорион поднимается. Структура матки и плацента вытягиваются. Лечение не требуется.
- по задней стенке — это распространенный случай, который является нормой. Плацента может перейти на заднюю или боковые стенки.
- по передней стенке. В этом случае нет причин для волнения. Миграция плаценты будет быстрее.
 Известны и такие ситуации, когда не поднимается хорион, зев не перекрыт. Будущей маме должен быть обеспечен полный покой и контроль у гинеколога.
Известны и такие ситуации, когда не поднимается хорион, зев не перекрыт. Будущей маме должен быть обеспечен полный покой и контроль у гинеколога.
Частичное предлежание — плацента перекрывает до 2/3 шейки матки. Встречается краевое предлежание, когда перекрытие отверстия матки — не более 1/3. Беременная находится в группе риска по выкидышу, могут возникать кровотечения. Серьезное и опасное состояние — полное или центральное неполное предлежание хориона. Внутренний зев может быть полностью перекрыт. С четвертого месяца требуется лечение в стационаре. Возникает риск сильного кровотечения, даже в состоянии полного покоя и при внешне легкой беременности. Женщине показано кесарево сечение.


