Плацента по передней стенке матки при беременности
Содержание:
- Тревожные симптомы во время беременности
- Ценность и применение метода
- Тактика родов при предлежании плаценты
- Суть метода и результат исследований Рамзи
- Провоцирующими факторами могут быть:
- Узел по передней стенке матки – опасно ли это?
- Признаки и причины задержки плаценты
- Можно ли повлиять на локализацию плаценты?
- Изменения в организме будущей мамы
- Кардиотокография
- Особенности проведения допплерометии при беременности
- Показания к назначению допплерометрии
- Сроки проведения допплерометрии
- Вредна ли допплерометрия
- Источники боли в начале беременности
- Когда происходит имплантация
- Что следует учесть?
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.

Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
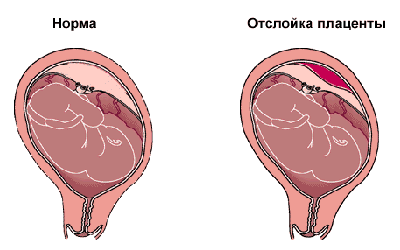
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Ценность и применение метода
Данное исследование вносит вклад в понимание механизма формирования пола плода.
Эта методика может быть использована с целью контроля за некоторыми генетическими заболеваниями, зависящими от пола. То есть родители будущего ребенка получают необходимую информацию в отношении степеней риска наличия тех или иных генетических заболеваний, а гинекологи и генетики смогут помочь родителям сделать правильный выбор, исходя из каждого случая.
Данные, полученные в исследовании, могут быть использованы в ветеринарии, чтобы помочь исчезающим видам и увеличить вероятность зачатия особей мужского или женского пола. Применение этого метода также улучшает навыки специалистов УЗИ и радиологов для определения пола плода.
А еще данные также могут быть использованы в качестве генетического маркера двухсторонней пиелоэктазии. Информация должна учитываться врачами при экстракорпоральном оплодотворении, во время пересадки эмбрионов в матку. Это исследование открывает путь к новому и радикальному пониманию процессов, происходящих в матке.
Тактика родов при предлежании плаценты
В большинстве случаев женщинам рекомендовано кесарево сечение, исключающее риск осложнений для матери и ребенка, которые могут возникнуть из-за внезапно начавшегося кровотечения. Операция может быть плановой на сроке 36-38 недель либо экстренной — в любой момент беременности при появлении осложнений. Если отсутствуют серьезные риски для здоровья роженицы и ребенка возможно ведение естественных родов.
Плановое кесарево сечение
Согласно клиническим рекомендациям Минздрава по предлежанию плаценты, плановая операция родоразрешения проводится при наличии таких показаний:
1. Полное предлежание. В этом случае ведение естественных родов невозможно, поскольку путь, через который должен пройти ребенок, перекрыт плацентой. При попытке самостоятельных родов развивается угрожающее жизни матери кровотечение, которое сложно остановить.
2. Неполное предлежание плаценты с сопутствующими патологиями:
- многоплодная беременность;
- возраст женщины более 30 лет (особенно, если это первые роды);
- рубец на матке после кесарева сечения или других операций;
- выраженное многоводие;
- узкий таз;
- неправильное положение плода — тазовое, поперечное, косое предлежание.
Кесарево сечение является оптимальным вариантом родоразрешения. Некоторые женщины сомневаются в его проведении, остерегаясь рисков для ребенка или послеоперационных осложнений, однако операция намного менее опасна, чем открывшееся кровотечение. Опытные гинекологи проводят кесарево сечение быстро, точно и безопасно, а при использовании анестезии учитываются фармакологические особенности препаратов, чтобы не навредить ребенку.
Особенно внимательным врач должен быть при краевом предлежании плаценты по передней стенке, поскольку в этом случае после разреза возможны обильные кровотечения, которые потребуют радикальных мер вплоть до экстирпации матки. Чтобы этого избежать, существуют специальные техники выполнения кесарева сечения. В тоже же времякраевое предлежание плаценты по задней стенкенамного реже сопровождается осложнениями.
Экстренное кесарево сечение
Внеплановое оперативное родоразрешение в основном проводится при полном предлежании плаценты при беременности, которое зачастую проявляется маточным кровотечением. Оно выполняется на любом сроке после 22 недели по абсолютным показаниям:
- обильное кровотечение у женщины с центральным предлежанием плаценты;
- повторяющиеся кровотечения, которые плохо купируются медикаментозной терапией;
- жизнеугрожающая кровопотеря на любом сроке беременности при любом типе предлежания плаценты;
- частые кровотечения, которые сопровождаются тяжелой анемией и другими осложнениями.
После экстренного родоразрешения раньше срока рождаются незрелые дети, которым требуется специальный уход в отделении неонатологии. Для полноценного лечения применяются современные системы кислородной поддержки, парентерального питания, ряд медикаментов, что позволяет выхаживать младенцев даже с экстремальной низкой массой тела.
Естественные роды
Основные условия для проведения физиологического родоразрешения:
- неполное предлежание плаценты;
- отсутствие кровяных выделений в течение беременности;
- хорошие показатели здоровья беременной, отсутствие экстрагенитальных патологий;
- нормальное внутриутробное развитие плода;
- головное предлежание плода.
Роды проводятся по стандартному протоколу, однако есть важное отличие: показано раннее вскрытие плодного пузыря при установившейся родовой деятельности или появлении кровянистых вагинальных выделений. Такая манипуляция помогает головке плода быстрее опуститься в полость таза, за счет чего плацента прижимается к стенке матке, и кровотечение естественным образом останавливается
Для улучшения сократимости матки, ускорения родов и дополнительной профилактики кровотечения применяется окситоцин.
Суть метода и результат исследований Рамзи
В результате с использованием 2-D УЗИ и цветового потока Допплера было определено расположение ворсинок плаценты/хориона и установлена его взаимосвязь с полом плода на ранних сроках беременности.
Доктор Рамзи установил, что в подавляющем большинстве случаев мужского пола плода хорион/будущая плацента располагается в правой стороне матки (97,2%), а в случаях женского пола — в левой (97,5%). Точность метода составляет более 97%, что сравнимо с точностью повсеместно используемых тестов на беременность.
Если плацента располагается в левой стороне матки, то с точностью 97,7% рождается девочка.
Провоцирующими факторами могут быть:
- Физическая нагрузка,
- Влагалищное исследование;
- Половой акт;
- Тепловые процедуры (горячая ванна, сауна);
- Повышение внутрибрюшного давления при запоре, упорном кашле.
При полном предлежении плаценты кровотечение обычно бывает внезапным, без болевых ощущений и может быть очень обильным. В последние недели беременности кровотечения возникают более часто и все более интенсивные. Повторяющиеся кровотечения в большинстве случаев приводят канемии.
При неполном предлежании кровотечения могут начаться к концу беременности, иногда уже во время родов. Сила кровотечения зависит от величины предлежащей ткани плаценты. Чем больше плацентарной ткани предлежит, тем интенсивнее и раньше появляется кровотечение.
Предлежание плаценты – это серьезная патология беременности, очень часто она приводит к угрозе прерывания беременности и преждевременным родам. Так же предлежание плаценты часто сопровождается плодово-плацентарной недостаточностью, внутриутробной задержкой развития плода. При предлежании нередко формируется тазовое или неправильное положение плода (поперечное, косое).
Диагностировать данную патологию позволяет ультразвуковое исследование. При УЗИ устанавливается не только сам факт предлежания, но и вариант (полное, неполное), так же оценивается площадь участка предлежащей плаценты.
Лечение предлежания плаценты направлено на устранение кровотечения, коррекцию анемии и плодово-плацентарной недостаточности. В первой половине беременности вы можете находиться на амбулаторном наблюдении (в случаи отсутствия кровотечения). Вам необходимо исключить провоцирующие факторы (физическую нагрузку, половую жизнь и др.). После 24 недель вам показано стационарное лечение. Вы будете находиться в стационаре вплоть до самых родов (даже при отсутствии кровотечения). При необильных кровотечениях и вашем удовлетворительном состоянии вашу беременность будут сохранять до срока 37-38 недель. После этого срока вам показано родоразрешение (обычно это кесарево сечение).
При полном предлежении плаценты показано кесарево сечение, так как родится естественным путем ваш ребенок не сможет. При неполном предлежании кесарево сечение в плановом порядке выполняется при сопутствующих осложнениях: тазовое предлежание, неправильное положение плода (поперечное, косое), рубец на матке, многоплодная беременность, узкий таз и др).
Если перечисленные осложнения отсутствуют, и вас нет кровянистых выделений, то можно дождаться начала естественных родов. Если кровотечение все же началось, то понадобится выполнение кесарева сечения. При неполном предлежании плаценты часто в родах отмечается слабость родовой деятельности и гипоксия плода (кислородное голодание). Поэтому при естественных родах необходим постоянный мониторинг за состоянием плода и сократительной деятельностью матки.
Здоровья Вам и Вашему малышу, и легких Вам родов!
Узел по передней стенке матки – опасно ли это?
Самое распространенное доброкачественное опухолевидное заболевание матки – фибромиома (лейомиома). Заболеванием страдает большое количество женщин в разном возрасте. Протекает лейомиома в большинстве случаев бессимптомно. Обнаруживается заболевание обычно во время УЗИ.
Женщина, которой поставили диагноз «лейомиома», как правило, начинает сильно переживать по поводу своей репродуктивной функции. Нужно сказать, что беременность при лейомиоме может протекать благополучно.
Все зависит от количества узлов и их расположения. Узлы, расположенные на наружной стенке матки (серозной), не препятствуют беременности. Узлы, находящиеся в толще внутреннего слоя матки, беременности могут не мешать, но создадут проблемы в период родов и после — будут мешать нормальным сокращениям матки.
Расположение узла на передней стенке в мышечном слое (интрамуральный узел) или наружном (субсерозный узел) наступлению беременности могут и не препятствовать, но вызывать болезненные ощущения и быть причиной расстройств менструального цикла.
Признаки и причины задержки плаценты
Ниже приведены признаки задержки плаценты:
- Выделения из влагалища с неприятным запахом.
- Большие куски ткани, выходящие из влагалища.
- Обильная потеря крови.
- Боль.
- Лихорадка.
Потенциальные осложнения
Если плацента не удаляется в течение 60 минут после родов, она создает осложнения примерно у 2% рожениц. Существует риск сильного послеродового кровотечения (ППК), когда период выхода плаценты превышает 30 минут. ППК является основной причиной смерти среди женщин в развивающихся странах. Большинство случаев связано с задержкой плаценты. В более развитых странах уровень смертности в данной ситуации крайне низок.
В подобных ситуациях врачи используют общую анестезию. После введения анестетика врачи удаляют плаценту и другие мембраны, которые остаются внутри. Для предотвращения инфекции антибиотики вводятся внутривенно, но при данном методе стоит очень аккуратно кормить новорожденного ребенка грудью, ведь организм сохраняет небольшое количество лекарств, которое может попасть в организм ребенка во время кормления и вызвать непредсказуемую реакцию.
Можно ли повлиять на локализацию плаценты?
Прямого влияния на расположение детского места оказать невозможно, однако можно свести к минимуму косвенные причины развития патологий. К мерам профилактики низкого, переднего крепления или предлежания плаценты относят:
- исключение абортов;
- своевременное лечение гинекологических заболеваний;
- раннюю постановку на учет по беременности;
- исключение стрессов и физических нагрузок на ранних сроках;
- здоровый образ жизни: поддержание хорошей физической формы, правильное питание, прогулки на свежем воздухе;
- подготовку к беременности: обследование, прием витаминов.
Все эти факторы не только улучшают состояние здоровья будущей мамы, но и делают эмбрион сильнее и выносливее, повышают вероятность правильного расположения плаценты. У большинства женщин низкая плацентация не вызывает осложнений беременности, значит, паниковать не нужно. Локализация детского места внизу (центральное предлежание) практически исключает вынашивание здорового малыша. Своевременная диагностика позволяет доносить ребенка до 38–39 недель, после чего делается кесарево сечение.
Изменения в организме будущей мамы
Ваше сердце к данному сроку беременности перекачивает на 20% крови больше, чем до беременности. Чаще всего здоровая женщина чувствует себя при этом абсолютно нормально. Компенсаторные возможности организма велики.
Дно матки находится посередине между лобком и пупком. Вы можете это самостоятельно проверить, если ляжете на спину и аккуратно ладонью потрогаете свой живот. Так и без УЗИ плода в 15 недель беременности вы можете быть спокойной, что беременность развивается.
Гормоны делают уязвимыми ваши десна. Вам необходимо более тщательно следить за гигиеной полости рта для профилактики бактериального воспаления десен. Посетить стоматолога самое время, если вы не успели это сделать до беременности.
читайте далее: 16 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Кардиотокография
Помимо допплерометрии, есть другой вид исследования, назначаемый с аналогичными целями — кардиотокография. Преимущество такой диагностики в том, что после нее врач получает ленту с результатами. Это позволяет более длительно проанализировать и оценить состояние плода.
Эти методы дополняют друг друга.
Особенности проведения допплерометии при беременности
Накануне процедуры не нужно соблюдать особую диету. Допплерометрия будет информативна и без специальных подготовительных мер.
Показания к назначению допплерометрии
Процедура может быть назначена при несоответствии параметров тела плода при измерении при УЗИ скринингах, для прогнозирования развития осложнений при скрининговых исследованиях. Это основные показания к проведению данного исследования. Кроме того, допплерометрия рекомендуется беременным пациенткам при:
- преэклампсии;
- слишком малом или слишком большом количестве;
- амниотических вод;
- патологиях пуповины;
- беременности на фоне сахарного диабета, гипертонии и других хронических заболеваний;
- конфликте по резус-фактору;
- отставании в росте одного из близнецов;
- при патологиях плаценты;
- системном коллагенозе у будущей матери;
- наличии в анамнезе пациентки невынашивания и преждевременных родах;
- неудовлетворительных результатах кардиотокографии.
допплерометрия
Сроки проведения допплерометрии
Плановая диагностика показана на сроках в 11-14 и 19-21 недели и 32-33 недели. В это время плод, сосуды плаценты и матки уже достаточно сформированы. По показаниям допплерометрия может быть проведена позже указанных сроков.
Вредна ли допплерометрия
Обследование основано на оценке частоты шумов, отраженных от движения кровотока в сосудах. Как и ультразвуковое исследование, допплер безопасен для здоровья матери и будущего ребенка. В течение всей беременности процедура может назначаться несколько раз, в том числе по назначению врача.
Источники боли в начале беременности
Доктора заслуженно называют начальные месяцы вынашивания наиболее ответственными, ведь в этот промежуток времени происходит быстрая смена событий в организме. Нужно осознавать, при каких факторах болит спина при беременности в первом триместре. Нельзя все непривычные ощущения принимать как поводы для беспокойства. Чтобы быть спокойным насчет здоровья, следует понимать, из-за чего возникают естественные болевые синдромы, свойственные вынашиванию, и какие чувства говорят о дефективности.
Боль в спине на ранних сроках беременности может быть спровоцирована целым рядом моментов:
- В первые 14 дней оплодотворенная яйцеклетка прикрепляется к матке. Это событие по обыкновению вызывает некоторые неприятные ощущения в нижней области брюшной полости. Дамы, не знающие о своем положении, дискомфорт могут принять за предменструальные симптомы;
- К 3-4 неделе также нельзя не паниковать, ведь в это время происходит формирование тканей для будущей плаценты. На первом месяце в стенку матки внедряются ворсины, впоследствии развивается система кровоснабжения плода;
- Неделей позже на протяжении 14 дней происходит исчезновение мышечного слоя, который спазмами может повредить эмбрион;
- Описанные ощущения возникают у дамы на 7-8 неделе, когда происходит выработка активного гормона под названием релаксин. Это вещество воздействует на суставы, предоставляя возможность расслабляться тканям;
- Мышечные волокна матки активно растут на 9-10 неделях, масса этого органа увеличивается в несколько раз, меняется форма для качественного развития малыша;
- Также болезненные ощущения возникают под конец формирования всех систем органов. Это происходит на 11-12 неделе, когда и заканчивается первый триместр.
Представленные моменты положительны для женщины, однако есть и негативные факторы. Иногда случается замершая беременность, во время которой эмбрион прекращает развиваться. Происходят различные воспалительные изменения в плодном яйце. В этот момент также повышается температура тела.
 Практически всегда спина болит во время беременности внематочной, когда плодное яйцо начинает формироваться не в непосредственной матке, а за ее пределами. Часто женщина при данном виде интересного положения жалуется, что возникает боль в районе правой части живота. Это состояние в обязательном порядке должен обследовать врач, и дать рекомендации по дальнейшим действиям с таким процессом.
Практически всегда спина болит во время беременности внематочной, когда плодное яйцо начинает формироваться не в непосредственной матке, а за ее пределами. Часто женщина при данном виде интересного положения жалуется, что возникает боль в районе правой части живота. Это состояние в обязательном порядке должен обследовать врач, и дать рекомендации по дальнейшим действиям с таким процессом.
Сильные боли в спине при беременности могут быть определены физиологическими трансформациями, но также являться сигналом патологического процесса. Первый семестр – это наиболее ответственный этап для формирования эмбриона, потому в случае дискомфорта стоит отправиться к опытному доктору, способному совершить дифференциальную диагностику и ответить на вопрос почему болит спина на ранних сроках беременности.
Когда происходит имплантация
Существуют определенные рамки, в соответствии с которыми между операцией по оплодотворению яйцеклетки и самим процессом имплантации должно пройти от 7 до 10 дней. Началом отсчета данного срока является день овуляции. Яйцеклетка, которая не внедрилась в стенку матки, защищена оболочкой, имеющей гладкую структуру. Для того чтобы присоединиться к стенкам женского органа, она сбрасывает оболочку, в результате чего происходит образование трофобласта. Если все в норме, то данное образование погружает в мягкие стенки матки свои ворсинки, что способствует его прочному прикреплению.
Что следует учесть?
Беременность, при которой плацента располагается на задней стенке матки, обычно протекает хорошо. Однако это совсем не исключает плановых посещений врача и прохождение рекомендованных им скрининговых обследований.
За время вынашивания ребенка в женском организме могут произойти многочисленные изменения. В любой момент течение даже физиологической беременности может быть осложнено развитием осложнений. Для того чтобы они были выявлены вовремя, будущей маме и следует регулярно посещать своего акушера-гинеколога.
Появление кровянистых выделений из половых путей, возникновение внезапного и сильного болевого синдрома в животе должны стать важными поводами для обращения к специалисту за консультацией.
При предлежании плаценты по задней стенке матки врачи составляют ряд рекомендаций. Они, в основном, направлены на уменьшение развития опасных осложнений, таких как возникновение кровотечения или отслоение плаценты. Будущей маме, которая имеет предлежание плаценты, не следует поднимать тяжелые предметы и активно заниматься физическими нагрузками. Также для улучшения общего самочувствия ей следует полноценно питаться и высыпаться, а также, по возможности, максимально ограничить любые стрессы и нервные потрясения.
Подробнее о значении расположения плаценты вы узнаете из следующего видео.

Будущие мамочки, вынашивая малыша, часто задаются вопросами о норме и особенностях протекания беременности. Не остаётся без внимания и то, что на плановых ультразвуковых исследованиях врачи обязательно смотрят состояние и расположение плаценты. Что же это за чудо-орган, которого раньше не было в женском организме? Какие функции он выполняет и на что влияет область прикрепления плаценты?


