Невропатия большеберцового нерва
Содержание:
- Лечение опухолей средостения.
- Симптомы
- Послеоперационный период, восстановительное лечение и вспомогательные средства после операции невромы Мортона
- Диагностика
- Первая помощь при болях в спине и в области плеча
- Возможно вас так же заинтересует
- Лечение невриномы слухового нерва
- Как протекает хирургическое лечение невромы Мортона в Геленк-Клинике?
- Диагностика
- Лечение
- Симптоматика невриномы
- Лечение
- 4.Диагностика и лечение
- Какие симптомы укажут на рак средостения?
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Симптомы
У невриномы есть целый перечень характерных для этой опухоли симптомов, на которые необходимо обратить внимание. Симптомы опухоли, следующие:
Симптомы опухоли, следующие:
- корешковый болевой синдром. Все будет зависеть от того, какой корешок был травмирован: при поражении передних корешков могут развиваться частичные параличи, если поражены задние – может нарушаться чувствительность, либо возникать сильная боль.
- ощутимое нарушение работы органов таза
- сильные боли в районе желудка, не прекращающиеся после стандартной дозы обезболивающего препарата
- повторяющаяся неоднократно эректильная дисфункция, не связанная с усталостью или другими факторами
- брадикардия
- нарушение либо отсутствие нормальных функций дефекации и мочеиспускания
Послеоперационный период, восстановительное лечение и вспомогательные средства после операции невромы Мортона

При помощи специальной обуви для разгрузки переднего отдела стопы пациент становиться мобильным сразу после операции. Эта обувь (туфли Барука) переносит всю массу тела на пятку. Таким образом, пациент также может путешествовать. Для того, чтобы избежать отеков, во время заживления раны рекомендуется как можно чаще держать стопу в приподнятом положении.
После операции невромы Мортона пациент находится в стационаре как правило еще два дня. После невролиза специальную обувь, переносящую массу тела на пятки следует носить в течение 2-3 недель. Примерно через 3-6 недели стопа становиться полностью мобильной.
После неврэктомии (удаление нерва) обувь для разгрузки переднего отдела стопы носят в течение 3-х недель. По истечении этого срока Вы можете носить нормальную обувь на низкой подошве, поддерживающую поперечный свод стопы, и оставляющую необходимое пространство для пальцев. В течение первых 2-х месяцев после операции невромы Мортона следует избегать сильных нагрузок и перекатов стопы с пятки на носок.
На то время, в которое полная нагружаемость стопы невозможна, Вам выдают локтевые костыли. При этом, профилактика тромбоза при помощи гепарина или же эноксапарина неизбежна. Кроме того, вслучае сильных нагрузок следует носить компрессионные чулки. Наши сотрудники позаботятся о том, чтобы после операции Вы получили всё необходимое.
Диагностика
Наиболее информативным методом выявления вестибулярных шванном является МРТ головного мозга с контрастным усилением в режиме Т1 и Т2. Это исследование позволяет определить размеры опухоли, наличие перитуморозного отека, наличие признаков окклюзионной гидроцефалии, которая может быть следствием сдавления опухолью IV желудочка. Кроме этого МРТ позволяет провести дифференциальную диагностику с другими опухолями схожей локализации (чаще с менингиомой задней грани пирамиды височной кости). Еще одним стандартом диагностики является КТ в костном режиме. Независимо от снижения слуха стандартом является проведение аппаратной аудиографии.
Первая помощь при болях в спине и в области плеча
Не важно, сильная боль в плечах и верхней части спины или терпимая, нужно обращаться за квалифицированной помощью. Поскольку природа болевых ощущений чаще неврологическая, то стоит записаться на прием к неврологу
Врачи, работающие в медицинском центре «СмартМед», имеют огромный стаж работы и высокие рейтинги на сайте отзывов «ПроДокторов». Они специализируются на лечении всех неврологических заболеваний, которые приводят к боли в плечах и спине.
Помимо невролога, может потребоваться помощь ортопеда-травматолога
До обращения в клинику, чтобы уменьшить интенсивность болевого синдрома, стоит соблюдать рекомендации:
- не нагружать больное плечо: не носить сумки, отказаться от физической работы, не выполнять упражнения, не делать резких движений, поворотов;
- воздержаться от тепловых процедур;
- минимизировать любые движения, вплоть до полной иммобилизации с помощью фиксации плеча к туловищу.
При сильной боли, которую невозможно терпеть, можно принять обезболивающее. Но лучше приложить к больному месту лед через ткань на 10-15 мин. Он уменьшит отек и боль, вызванную защемлением нервных окончаний.
Если болевой синдром умеренный, до приема врача стоит воздержаться от применения лекарственных средств, которые могут смазать клиническую картину.
Возможно вас так же заинтересует
Плеоморфная ксантоастроцитома
Опухоли нейроэпителиальной ткани / Плеоморфная ксантоастроцитома МКБ/О / 9424/3 (G II). Плеоморфная ксантоастроцитома чаще кистозная, реже солидная опухоль с излюбленной локализацией в височной доле, встречается в молодом возрасте.
Диффузная астроцитома
Диффузная астроцитома — инфильтративная опухоль без четких границ. При относительной четкости границы макроскопической картины, распространенность ее клеток шире. Неуклонно прогрессирует до анапластической формы, поражающая любые отделы ЦНС, реже ствол мозга и затылочные доли.
Субэпендимарная гигантоклеточная астроцитома
Субэпендимарная солидная опухоль у монроева отверстия, может содержать обызвествления, встречается у 15% больных туберозным склерозом.
Эпендимома
Эпендимома чаще встречается у детей и располагается, преимущественно, в IV желудочке, а у взрослых чаще супратенториально, представляя собой кистозно-солидный или целиком солидный узел, может содержать петрификаты и быть окруженной перифокальным отеком.
Глиобластома
Глиобластома — опухоль высокой степени злокачественности, гетерогенного строения с центральным некрозом, быстрым инфильтративным ростом, перифокальным отеком и наихудшим прогнозом среди всех глиом.
Опухоли ствола мозга
Глиома ствола мозга не является отдельной гистологической формой, а лишь отражает анатомическую локализацию неопластического поражения, в состав которого могут быть включены: диффузные и отграниченные астроцитомы, эмбриональные опухоли, эпендимома и глиобластома.
Медуллобластома
Медуллобластома чаще встречается у детей и располагается инфратенториально, представляя собой кистозно-солидную опухоль, возникает из червя мозжечка, с тенденцией роста в просвет IV желудочка.
Шваннома (невринома)
Акустическая шваннома (невринома, нейролеммома) — объемное образование мостомозжечкового угла, растущее в слуховой канал, расширяя его и в полость черепа, поражающее, в основном, взрослых; двусторонние шванномы ассоциированы с нейрофиброматозом II типа.
Менингиома
Менингиома — округлое объемное образование с четкими и ровными контурами, исходящее из клеток твердой мозговой оболочки, чаще расположенное на широком основании и наличием петрификатов в строме, редко сопровождающееся перифокальным отеком.
Лечение невриномы слухового нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Лучевая терапия, хирургическое лечение, комбинированное лечение. Динамическое наблюдение. Симптоматическая терапия.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
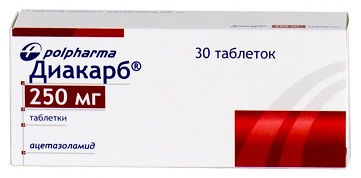
- Диакарб (диуретик из группы ингибиторов карбоангидразы). Режим дозирования: взрослым назначают по 250-500 мг однократно утром в течение 3 дней, на 4-й день — перерыв.
Как протекает хирургическое лечение невромы Мортона в Геленк-Клинике?
Операция имеет смысл, если консервативное лечение, например, ортопедические стельки, специальная обувь с подошвой «бабочка», упражнения для стоп, а также инъекции местных анестетиков и самомассаж не помогают надолго уменьшит боль. В основном в Геленк Клинике используют две методики лечения: нервосохраняющий невролиз и удаление нерва. Каждая операция длится около 30-ти минут.
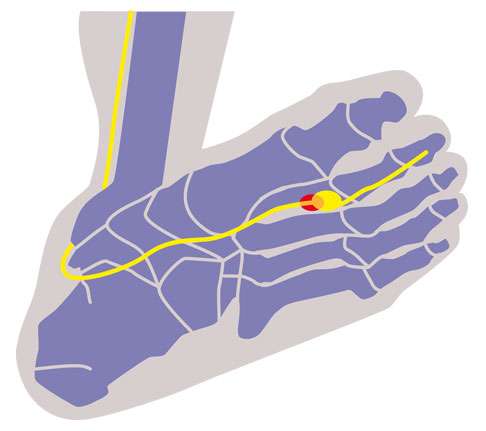
Вид стопы снизу: Неврома Мортона находится между 2-ым и 3-им пальцем. Чаще всего патология возникает между 3-им и 4-ым пальцем. Viewmedica
Нервосохраняющая малоинвазивная операция при Невроме Мортона
Механическое давление на подошвенную область стопы приводит к защемлению нервов. Вследствие раздражения нервов соединительнотканная оболочка подошвенного нерва отекает и образует рубцовую ткань. Наблюдается скопление жидкости.
В результате отёка возникает ишемия и нервы стопы больше не снабжаются питательными веществами. Из-за этого у пациента появляются такие характерные жалобы, как чувство онемения, стреляющая боль и свербение (мурашки) в стопе. Прекращение механического давления на нерв может в определенной степени устранить эти симптомы.
Оптимальным методом лечения многих компрессионных синдромов (напр. синдром запястного канала) является декомпрессия нерва.Если размер невромы Мортона не достигает 0.8 см., проводится нервосохраняющая операция
При помощи методики снятия нагрузки и, при необходимости, декомпрессии нерва путем репозиции плюсневой кости, специалисты нашей клиники на протяжении нескольких лет достигают прекрасных результатов. В частности, у Геленк Клиники хорошие показатели в предотвращении рецидивов. Повторное проявление патологии более вероятно после ампутации нерва (неврэктомия), так как эта операция не исправляет исходное нарушение свода стопы. Несмотря на это, неврэктомия является стандартным методом лечения невралгии Мортона. Слишком часто при невралгии Мортона удаляют подошвенный нерв, предварительно не проверив эффективность нервосохраняющего лечения.
Преимущества нервосохраняющей операции:
Нервосохраняющее эндоскопическое лечение Невромы Мортона с верхним доступом вместо обычного доступа через подошву имеет следующие преимущества:
- меньше рубцов и следовательно незначительное раздражение нервов стопы
- снижается риск появления гематом
- сохранение подошвенного нерва, который после осложнений перестанет болеть и вернет свои исходные функции
- уменьшение процента рецидивов: из-за повторного появления болезненной отечности рецидив не является редкостью
- снижение склонности к образованию болезненных рубцов в области нервов плюсны
Неврэктомия — удаление воспаленного нерва
Во время данной операции удаляются больные нервные ткани большеберцового нерва. В Геленк Клинике неврэктомию проводят вслучае сильного отёка невромы Мортона. Именно поэтому данное хирургическое лечение требует предварительного МРТ обследования, которое помогает врачам определить размеры недуга. Так как послойные изображения, полученные при помощи магнитно-резонансной томографии иногда не предоставляют полную информацию о размере и расположении невромы Мортона, точная методика выбирается непосредственно во время операции после анализа и осмотра утолщения.
При оперативном доступе к невроме Мортона сквозь головку плюсневой кости можно относительно выполнить декомпрессию, то есть снизить степень сдавливания. Такой метод лечения является уместной сопровождающей хирургической манипуляцией, поскольку уменьшение компрессии снижает вероятность рецидива, то есть вторичного разрыва культи поврежденного нерва, влекущего за собой отек соединительной ткани. Операция невромы Мортона с с верхним доступом позволяет избежать рубцевания на подошве стопы. Так процесс заживления раны ускоряется, и пациент может возобновить нагрузки на стопу немного раньше.
Диагностика

Siemens Magnetom Sola в Клинике Спиженко
Кавернозные мальформации долгое время могут протекать бессимптомно. Однако до тех пор, пока новообразование не достигнет значительных размеров и не начнет оказывать давление на ткани головного мозга, вызывая головные боли и другие неврологические осложнения.
Но часто обнаружение каверномы может быть случайным при обращении пациента к специалисту с жалобами на другое неврологическое заболевание. Основным методом диагностики каверномы является магнитно-резонансная томография (МРТ), на снимках которой сосудистые новообразования головного мозга четко видны.
Лечение
В случае если кавернозные мальформации имеют незначительный размер, пациенту может быть назначено медикаментозное лечение, а также постоянный контроль заболевания. В ином случае, когда речь идет об новообразовании значительных размеров, что может повлечь за собой серьезные нарушения в работе головного мозга, вплоть до летального исхода, требуется удаление кавернозной мальформации хирургическим путем.
Однако хирургическое вмешательство в структуры головного мозга в некоторых случаях заболевания может быть связано со многими негативными факторами, в частности, с высоким риском повреждения здоровых тканей головного мозга. Поэтому наиболее эффективным и абсолютно безопасным методом лечения каверномы является радиохирургическая система КиберНож.
Радиохирургическое лечение

Радиохирургическая система КиберНож
В отличие от других методов радиохирургии, КиберНож способен дистанционно, без контакта с кожей равномерно подать высокую (абляционную, разрушающую клетки каверномы) дозу ионизирующего излучения непосредственно в объем мальформации, не затрагивая здоровых тканей. Следует также помнить, что практически у 15% пациентов выявляются множественные каверномы. Хирургическое лечение в таком случае будет еще более травматичным.
Точность системы обуславливается предварительно проведенным 3Д-моделированием расположения каверномы и здоровых тканей, на основании которого программный комплекс КиберНожа разрабатывает схему подачи каждого из множества тонких пучков ионизирующего излучения таким образом, чтобы пучки максимально пересекались в зоне расположения каверномы.
Непосредственно сеанс (фракция) радиохирургического лечения каверномы на КиберНоже длится около 15 минут. В это время пациент неподвижно лежит на специальной подвижном столе, а вокруг на роботизированном манипуляторе двигается компактный линейный ускоритель, подающий пучки излучения из указанных в плане лечения позиций. Анестезия не требуется — лечение бескровное и безболезненное. Лечение проходит амбулаторно — после лечения пациент может вернуться к обычному распорядку дня.

Радиохирургическое лечение каверномы без операции — план лечения на КиберНоже
Суть радиохирургического лечения каверномы состоит в том, что в пределы новообразования дистанционно доставляются высокие разы ионизирующего излучения. Такое лечение не требует введения пациента в состояние наркоза, не подразумевает, как случае хирургической операции разрезов и крови, и не несет риска повреждения здоровых структур головного мозга.
Длительность лечения (количество фракций), сроки проведения контрольных исследований, состав и длительность сопутствующей терапии, стоимость лечения — оговаривается индивидуально, исходя из особенности каждого случая.
Симптоматика невриномы
Как уже упоминалось, невринома растёт достаточно медленно, поэтому, как правило, в течение длительного срока больной может не отмечать негативных изменений в самочувствии. Однако, по мере развития новообразование начинает давить на соседние ткани, а поражённый нерв теряет возможность выполнять свои функции. Клинические проявления напрямую зависят от локализации проблемы и могут быть следующими:
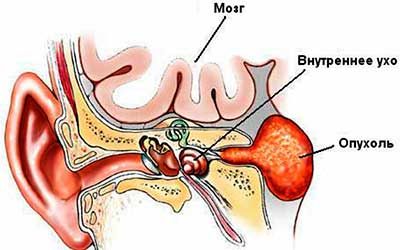
- Снижение слуха со стороны невриномы, тошнота и рвота при поражениях слухового нерва;
- Боли в лицевой области, ослабление мимических мышц — поражён тройничный нерв;
- Болевая симптоматика, слабость, атрофические процессы и нарушения чувствительности в области поражённого спинального корешка;
- Болевые ощущения, слабость и атрофия, трофические расстройства, если в патологический процесс вовлечён периферический нерв.
Лечение
Алгоритм лечения невриномы определяется её стадией, выраженностью симптоматики, возрастом пациента и состоянием здоровья. Каких-либо эффективных консервативных методов лечения неврином слухового нерва, позволяющих контролировать темп роста опухоли и тем более добиться ее регресса, не существует. При небольших размерах опухоли, благоприятном расположении (не сдавливает близкорасположенные нервы), наличии противопоказаний к оперативному вмешательству в силу различных причин может применяться выжидательная тактика с динамическим контролем за состоянием невромы путем проведения КТ/МРТ. При необходимости могут назначаться препараты различных групп: обезболивающие, противовоспалительные, мочегонные.
Хирургическое лечение невриномы слухового нерва направлено на полное (радикальное) удаление невриномы с сохранением жизненно важных мозговых структур, всех функций черепных нервов и минимум осложнений. Операционное вмешательство может проводиться через различные доступы: транслабиринтный доступ (через сосцевидный отросток); ретросигмоидный доступ (за ухом); среднюю черепную ямку (над ухом).
Каждый из операционных доступов имеет свои показания/противопоказания и выбирается хирургом в зависимости от размера/локализации опухоли, предпочтений врача и максимальной возможности сохранения функций нервов. В подавляющем большинстве случаев на практике используется ретросигмовидный доступ.
После операции больной находится под наблюдением в клинике 7-10 дней. Послеоперационные швы снимают на 10-15 сутки. Послеоперационный период может сопровождаться осложнениями, наиболее частыми из которых являются:
- Послеоперационная ликворея, что обусловлено вскрытием ячеек сосцевидного отростка (около 10%).
- Менингит (в 3-4% случаев).
- Послеоперационные гематомы (кровоизлияния) — до 2% случаев.
- Отек ствол/ мозжечка мозга.
- Парез VI черепного нерва и парезы других черепных нервов (1-2%).
- Раневая инфекция (1,5%).
После восстановительного периода для минимизации риска возобновления роста опухоли рекомендуется курс лучевой терапии для элиминации возможных остатков клеток опухоли.
Лучевая терапия. В настоящее время используется:
- стереотаксическая радиохирургия (метод удаления невриномы гамма-ножом);
- фракционная стереотаксическая радиотерапия (FSRS).
Операции на установке Гамма-нож направлены на предотвращение дальнейшего роста опухоли и значительно снижают риск послеоперационных осложнений, а по эффективности не уступают методам открытой хирургии. Биолологические эффекты метода радиохирургического лечения неврином 8 нерва обусловлены разрушением ДНК опухоли и тромбозом питающих ее сосудов. Этот метод лечения показан пациентам, если размер невриномы не превышает 3 см, а также в случаях появления остаточных/рецидивирующих опухолей после хирургического удаления. Перед удалением опухоли проводится точная диагностическая визуализация опухоли (трехмерная реконструкция), позволяющее определить расположение опухоли и нервных образований, прилегающих к ней.
Фракционная стереотаксическая радиотерапия осуществляется несколькими фракциями. Как правило, фракционированное облучение используется как дополнение к хирургическим методам лечения.
Процедуры и операции
После операции пациент должен пройти восстановительный курс, во время которого ему могут назначаться медикаментозные препараты для поддержания нервной системы в частности и организма в целом. В период реабилитации включают упражнения, направленные на восстановление двигательной функции мышц лица.
4.Диагностика и лечение
Диагностика доброкачественных опухолей легких
Помимо рентгеновского обследования и компьютерной томографии для диагностики опухолей легких, о которых мы уже говорили, диагностика состояния здоровья пациента может заключаться в контроле динамики развития опухоли в течение нескольких лет. Обычно такая практика используется, если размер узелка не превышает 6 мм и пациент не входит в группу риска по заболеванию раком легких. Если узелок остается того же размера, по крайней мере, два года, он считается доброкачественным. Это связано с тем, что доброкачественные опухоли легких растут медленно, если вообще растут. Раковые опухоли, напротив, удваиваются в размере каждые четыре месяца. Дальнейшее ежегодной наблюдение, по меньшей мере, в течение пяти лет поможет окончательно убедиться, что опухоль легких доброкачественная.
Доброкачественные узелки в легких обычно имеют гладкие края и более равномерный цвет по всей поверхности. Они более правильной формы, чем раковые узелки. В большинстве случаев для проверки скорости роста, формы и других характеристик опухоли (к примеру, кальцификации), достаточно рентгена грудной клетки или компьютерной томографии (КТ).
Но возможно, что Ваш врач назначит и другие исследования, особенно если опухоль изменила размер, форму или внешний вид. Это делается для того, чтобы исключить рак легких или определить основную причину появления доброкачественных узелков.
Для диагностики может потребоваться:
- Анализ крови;
- Туберкулиновые пробы, чтобы диагностировать туберкулез;
- Позитронно-эмиссионная томография (ПЭТ);
- Одноместное фото-излучение КТ (ОФЭКТ);
- Магнитно-резонансная томография (МРТ, в редких случаях);
- Биопсия – взятие образца ткани и дальнейшее его исследование под микроскопом, чтобы определить, является опухоль легких доброкачественной или злокачественной.
Биопсия может быть выполнена при помощи различных методов, например, аспирации иглой или бронхоскопии.
Лечение доброкачественных опухолей легких
Во многих случаях специфическое лечение доброкачественной опухоли легких не требуется. Тем не менее, удаление новообразования может быть рекомендовано в том случае, если:
- Вы курите, и узелок имеет большой размер;
- Проявляются неприятные симптомы заболевания;
- Результаты обследования дают основания полагать, что опухоль легких является злокачественной;
- Узелок увеличивается в размерах.
Если для лечения опухоли легких требуется операция, ее проводит торакальный хирург. Современные методики и квалификация торакального хирурга позволяют выполнить операцию с небольшими разрезами, и сокращают время пребывания в стационаре. Если удаленные узелок был доброкачественным, дальнейшее лечение не потребуется, за исключением тех случаев, когда наличие опухоли осложнялось другими проблемами, к примеру, пневмонией или обструкцией.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
- кашель – сухой, приступообразный, не проходящий даже после прохождения курса лечения;
- одышка – появляется сначала после физических нагрузок, но очень быстро начинает беспокоить человека и в покое;
- боль в области груди – возникает спонтанно, периодически исчезает, усиливается во время кашля, носит давящий характер;
- кровохарканье – симптом, присущий редким опухолям средостения, свидетельствует о стремительном росте опухоли и повреждении структур дыхательных путей;
- внезапное похудение – больной начинает терять вес даже на фоне привычного аппетита: до 15 кг в течение 3-4 недель;
- общая слабость – больной испытывает постоянное желание лечь и отдыхать, работоспособность уменьшается и не восстанавливается даже после качественного отдыха;
- незначительное повышение температуры тела – происходит спонтанно, не превышает субфебрильных показателей.
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
- для мезенхимальных опухолей характерны зуд кожи и повышенная потливость в ночное время суток;
- герминогенные опухоли могут сопровождаться птозом (опущением) век, понижением уровня глюкозы в крови;
- при нейрогенных опухолях нередко отмечается спонтанное повышение артериального давления;
- редкие опухоли средостения проявляются изжогой, диареей (поносом).


