Лечение опухоли мосто-мозжечкового угла
Содержание:
- Ведение пациентов с посттравматической сенсорной невропатией
- Симптомы и признаки невриномы различной локализации
- О ЦСР Сигулда
- Диагностика и лечение опухолей спинного мозга в ЦЭЛТ
- Лечение неврита челюстного тройничного нерва
- Лечение боли в спине, отдающей в плечо
- Симптомы Невриномы слухового нерва:
- Лечение невриномы слухового нерва
- Диагностика невропатий локтевого, лучевого и срединного нервов
- 4.Диагностика и лечение
- Из-за чего страдает поясница
- Общее описание
Ведение пациентов с посттравматической сенсорной невропатией
Консультация пациента с посттравматической сенсорной невропатией обычно требует минимум 30–40 мин времени.
- Необходимо тщательно и подробно собрать историю болезни, включающую:
— дату и происхождение повреждения нерва;
— самооценку пациентом нейросенсорной функции с точки зрения изменения чувствительности: гиперестезия, гипостезия, анестезия;
— самооценку пациентом нейрогенного дискомфорта и регулярной боли: парестезия, дизестезия, аллодиния, дисгевзия, агевзия (потеря вкуса);
— психологический скрининг;
— функциональный скрининг (влияние на повседневную жизнь). - Необходимо провести серию стандартизированных тестов нейросенсорных функций, путём картирования оценить размеры невропатической области, определить характер функциональных проблем и оценить уровень боли. Оценка боли проводится по визуальной аналоговой шкале, где 0 — отсутствие боли, а 10 — худшая из возможных.
- Оценить процент невропатической области экстраоральных и интраоральных дерматомов, где 100% экстраорального дерматома – это вовлечена в изменения вся экстраоральная область кожи, иннервируемая нижним альвеолярным нервом на поврежденной стороне, 100% интраорального дермотома – поражена вся слизистая в области иннервации язычного нерва на поврежденной стороне.
- Информировать пациента о диагнозе, степени повреждения, вероятной причине и постоянстве повреждения.
- Обсудить возможные стратегии симптоматического и этиологического лечения и ожидания относительно такого лечения. Информировать пациента о том, как его симптомы объясняются современным пониманием нейробиологии (например, холодовая аллодиния).
- Необходимо пациенту предоставить возможность телефонной связи с врачом.
Важно дифференцировать посттравматическую невропатию с невропатией тройничного нерва связанной со злокачественным новообразованием, рассеянным склерозом, серповидноклеточной анемией, с неврологическим заболеванием, алкоголизмом, травмой, диабетом, ВИЧ, постгерпетической невралгией, инсультом или химиотерапией. Варианты ведения пациентов с посттравматической невропатией будут зависеть от понимания механизмов и продолжительности травмы, выявленных симптомов и пожеланий пациентов
Варианты ведения пациентов с посттравматической невропатией будут зависеть от понимания механизмов и продолжительности травмы, выявленных симптомов и пожеланий пациентов.
Тактики ведения пациентов включают:
Утешение и наблюдение.
Медикаментозное лечение (стероидные гормоны, комплекс витаминов В и НПВП-нестероидные противовоспалительные препараты) на ранних этапах направлено на минимизирование развития воспалительного ответа при повреждении нерва и способствует его восстановлению. При наличии локальной боли существуют доказательства в отношении местного использования пластыря с 5% лидокаином и локальных инъекций клоназепама. Инъекции ботулинического токсина типа A (ботокс) при очаговой нейропатической боли имеют ограниченный успех.
Психиатрическая и психологическая поддержка в форме когнитивно-поведенческой терапии и основанная на результатах психометрических анкет, в том числе опроснике PainDETECT
Очень важно убедить пациентов с постоянным повреждением нерва в том, что их состояние не ухудшится, но и не улучшится, и что такое состояние не предрасполагает к развитию какой-либо другой патологии в этой области. Также очень важно объяснить пациенту патологическую физиологию повреждения нервных волокон и честно рассказать, как трудно такое состояние лечить.
В случаях хронической боли системное назначение прегабалина, окскарбазепина, венлафаксина илинортриптилина.
Хирургическое лечение раннее или отсроченное, декомпрессия или создание прямого анастомоза.
В случаях невропатической боли тройничного нерва могут быть эффективными альтернативные стратегии лечения боли такие как транскожная электронейростимуляция (TENS), иглоукалывание, низкоуровневая лазерная терапия, миогимнастика.
Логопедическая помощь.
Наблюдение и оценка динамики состояния по следующим результатам: уменьшение боли, улучшение функциональности и способности пациента справляться с ятрогенной посттравматической невропатией.
Как правило пациентам необходим комплексный подход к лечению невропатии, базирующийся на болевых, функциональных и психологических проблемах, с которыми пациент сталкивается. Juodzbalys G, Wang HL, Sabalys G. Injury of the Inferior Alveolar Nerve during Implant Placement: a Literature Review. J Oral Maxillofac Res 2011 Apr 1;2(1):e1.
Симптомы и признаки невриномы различной локализации
Невринома слухового нерва
Симптомы поражения нерваКлиническая картина поражения слухового нерва:
- звон в ушах;
- снижение слуха;
- головокружение и нарушение координации движений.
Звон в ушахСнижение слухаГоловокружение и нарушение координации движенийтошнотырвотойСимптомы сдавливания тройничного нервазубной больюСимптомы сдавливания лицевого и отводящего нервакосоглазиеартериальное давлениеСтадии развития опухолипервая стадиявторая стадиятретья стадия
Невринома тройничного нерва
Симптомы невриномы тройничного нерва:
- нарушение чувствительности лица – ползание мурашек, онемение, ощущение похолодания;
- парез жевательных мышц – слабость;
- болевой синдром – тупая боль в лице на стороне поражения;
- нарушение вкусовых ощущений;
- вкусовые и обонятельные галлюцинации.
то есть пищи
О ЦСР Сигулда
Центр стереотаксической радиохирургии Сигулда — новое современное медицинское учреждение, специалисты которого с помощью возможностей уникального устройства КиберНож CyberKnifeM6, действующего с ювелирной точностью и идеально подходящего для радиохирургии, помогут Вам в борьбе с раком, доброкачественными опухолями и другими заболеваниями.
ЦСР Сигулда находится недалеко от Риги, в одном из самых красивых городов Латвии — Сигулде, которую часто называют маленькой Швейцарией. Во время лечения Вы сможете наслаждаться прекрасной атмосферой вдали от городской суеты, при этом получая медицинское обслуживание и сервис с соблюдением высочайших стандартов и конфиденциальности.
Лечение проводится сертифицированными специалистами, согласно протоколов оказания медицинской помощи в ЕС;
Новейшие технологии лечения: КиберНож CyberKnifeM6 — на сегодняшний день, самый современный радиохирургический комплекс. Аналогичные аппараты установлены только в некоторых центрах Германии, Франции и США;
Наиболее приемлемая стоимость лечение для украинских пациентов (курс лечения в ЦСР Сигулда на 30-50% дешевле чем в аналогичных европейских центрах).
Возможность дополнительной диагностики в клиниках партнёрах Центра, включая ПЕТ томографию (ФДГ, холин, простат-специфический маркер ПСМА-G-68) и МРТ 3 Тесла;
Максимальное внимание и комфорт для пациента. Сопровождение пациента от момента обращения до выписки из Центра, визовая поддержка (получение визы 1-5 дней), помощь с трансфером и проживанием, отсутствие языкового барьера и полная конфиденциальность лечения.
Что такое Кибернож/CyberKnife М6?
Роботизированная стереотаксическая радиохирургия CyberKnife представляет собой высокоточную современную технологию, позволяющую лечить как злокачественные, так и доброкачественные опухоли в различных участках тела без хирургического вмешательства, амбулаторно и безболезненно, что позволяет пациенту быстро вернуться к привычному ритму жизни.
КиберНож особенно подходит для лечения опухолей, локализованных в труднодоступных местах, например, в головном и спинном мозге, подвижных органах и других тканях.
Диагностика и лечение опухолей спинного мозга в ЦЭЛТ
Разработка тактики лечения опухолей в ЦЭЛТ осуществляется в индивидуальном порядке, исходя из показаний пациента и результатов диагностики. Последнюю проводят в комплексе для того, чтобы выяснить точную локализацию и размер опухоли, её вид, ткани, вовлечённые в процесс. Для этого пациент проходит:
- рентгенографию позвоночника;
- контрастную миелографию;
- забор и исследование ликвора;
- ;
- забор и гистологию образцов опухолевой ткани.
Если опухоль имеет доброкачественную этиологию, перед её удалением проводят ламинэктомию, направленную на предварительное удаление дужки позвоночника для обеспечения доступа к спинномозговому каналу. Удаление опухолей, растущих из спинномозгового вещества, отличается сложностью и требует от нейрохирурга особого мастерства, исключающего повреждения вещества и их последствия.
Именно поэтому подобные операции проводят исключительно по показаниям, если у пациента имеются серьёзные нарушения. Если они частичны, то задействуют процедуру пункционной декомпрессии. Что касается удаления экстрамедуллярных опухолей, при правильном подходе они дают возможность частично или полностью восстановить функции спинного мозга.
В ЦЭЛТ нейрохирургические операции проводят врачи высшей квалификации, доктора наук, имеющие за спиной большой багаж практической и научной работы. Получайте ответыт на все вопросы, интересующие Вас, и узнавайте точную стоимость операции, записавшись к ним на консультацию: +7 (495) 788-33-88.
- Синовиальные кисты позвоночного канала, синовиомы
- Опухоли позвоночного канала
Лечение неврита челюстного тройничного нерва
Терапия
Программа терапии неврита тройничного нерва составляется с учетом причин заболевания и его клинических признаков. При этом основными задачами лечения являются:
- достижение сенсибилизирующего эффекта;
- борьба с бактериальной и вирусной инфекцией;
- повышение иммунных сил организма;
- ликвидация отека нервного ствола;
- восстановление естественных адаптационных и компенсаторных реакций;
- нормализация проходимости нервных импульсов.
Лечебные процедуры
В комплекс процедур, направленных на блокирование воспалительного процесса и устранение всех проявлений неврита, входят:
- антибактериальная терапия;
- противовирусная терапия;
- ликвидация факторов, способствующих появлению интоксикации;
- удаление опухолевидных новообразований или рассечение спаек, сдавливающих нерв;
- назначение больному витаминно-минеральных комплексов;
- стимуляция нервов и мышц;
- иглоукалывание;
- физиотерапия (электрофорез, фонофорез, УВЧ, ультразвук, парафинотерапия).
Лицам, страдающим невритом тройничного нерва, рекомендуют регулярно посещать стоматологические клиники и проводить санацию полости рта.
Лечение боли в спине, отдающей в плечо
По результатам обследования врач назначает лечение. Каким оно будет, зависит от причины боли. Терапия направлена как на устранение болевого синдрома, так и на лечение основной болезни. Если не убрать причину, боль снова вернется, поэтому составлением лечебного протокола должен заниматься профильный специалист.
Терапия преимущественно консервативная – сочетание медикаментов и физиотерапевтических процедур. Для лечения боли в плечах назначают препараты следующих групп:
- нестероидные противовоспалительные средства;
- кортикостероиды;
- анальгетики.
Дополнительно могут применять минерально-витаминные комплексы, хондропротекторы.
Важно! При сильной боли показана лечебная блокада. Эффект от приема медикаментов усиливают физиотерапевтические процедуры: магнитотерапия, электрофорез, ультразвуковая терапия
При болезнях опорно-двигательного аппарата дополнительно назначают массаж и лечебную физкультуру
Эффект от приема медикаментов усиливают физиотерапевтические процедуры: магнитотерапия, электрофорез, ультразвуковая терапия. При болезнях опорно-двигательного аппарата дополнительно назначают массаж и лечебную физкультуру.
Продолжительность терапии зависит от тяжести состояния пациента. Например, при хроническом остеохондрозе шейного отдела требуется несколько курсов.
Симптомы Невриномы слухового нерва:
Проявления невриномы слухового нерва состоят в снижении слуха, что происходит в результате сдавления опухолью улитковой части нерва. Кроме того, эта опухоль может сдавливать ствол головного мозга. В редких случаях это сдавление может быть опасным для жизни в случае большого размера опухоли, так как в этой части мозга находятся дыхательный и сосудодвигательный центры.
В большинстве своем невринома слухового нерва – это медленно растущая опухоль, которая может развиваться в течение нескольких лет, пока она начнет проявляться. У некоторых же людей эта опухоль может оставаться всегда небольших размеров и в этом случае она совсем не проявляется. При этом не требуется какого-либо лечения, а лишь необходимо регулярно проверяться у врача.
Как уже было сказано, проявления невриномы слухового нерва связаны со сдавлением. Эти проявления складываются из трех основных групп симптомов – признаков поражения черепно-мозговых нервов, симптомов сдавления ствола головного мозга и мозжечковых нарушений. Проявления опухоли возрастают по мере ее роста, хотя не всегда размер опухоли имеет соответственное ему проявление. Например, опухоль малых размеров может проявляться сильнее, чем опухоль большая по размеру – все зависит от ее расположения и от того, какие органы и ткани она сдавливает. Маленькая опухоль – менее 1,5 см в диаметре может вообще не вызывать каких-либо симптомов.
Наиболее ранними проявлениями данной опухоли являются симптомы поражения слухового нерва. Оно наблюдается в 95 % случаев, и первыми признаками заболевания обычно бывают звон в ушах, который отмечается у 60 % пациентов, а также снижение слуха. Признаки поражения вестибулярного нерва наблюдаются у 60 % больных. Их проявлениями служат периодически возникающие ощущения неустойчивости при резких поворотах головы или тела (головокружение). Со временем течение заболевания приводит к полному выпадению функции слухового нерва, что проявляется глухотой и нарушением вестибулярной функции на пораженной стороне. Кроме того, развитие опухоли мажет оказывать влияние и на лицевой нерв, который анатомически близок по расположению к слуховому нерву.
Итак, основными проявлениями невриномы слухового нерва являются:
- Постепенное снижение слуха на стороне опухоли, иногда правда оно может наступить внезапно.
- Шум в ухе на стороне поражения.
- Головокружение.
- Нарушение устойчивости.
- Онемение части лица ощущение покалывания (связано с влиянием на лицевой нерв).
Лечение невриномы слухового нерва
Алгоритм лечения невриномы зависит от её стадии, симптомов, общего состояния здоровья и возраста пациента. Если опухоль небольшая и не беспокоит больного, то врачи придерживаются выжидательной тактики, так как долгое время они могут не расти или вовсе регрессировать (редко) . При этом необходимо минимум раз в год проходить МРТ, чтобы наблюдать за течением болезни. В других случаях избавиться от невриномы можно либо с помощью хирургического удаления, либо посредством облучения.
Показания к операции:
- молодой возраст больного;
- быстрый рост опухоли или продолженный рост опухоли после её облучения;
- прогрессирующая неврологическая симптоматика — возникновение симптомов сдавления ствола головного мозга, гидроцефалии, бульбарного синдрома .
Цель оперативного лечения — радикальное (полное) удаление опухоли с сохранением жизненно важных структур. Может проводиться из различных доступов: через вскрытый сосцевидный отросток (выполняется чаще всего), за ухом и над ухом. Если операция прошла успешно, пациент находится в клинике под наблюдением ещё 5-7 дней. Швы с операционной раны снимают на 10-15 сутки. Существенных ограничений по образу жизни после восстановительного периода нет. Спустя некоторое время после операции рекомендуется пройти курс лучевой терапии, чтобы предотвратить продолженный рост остатков клеток опухоли.
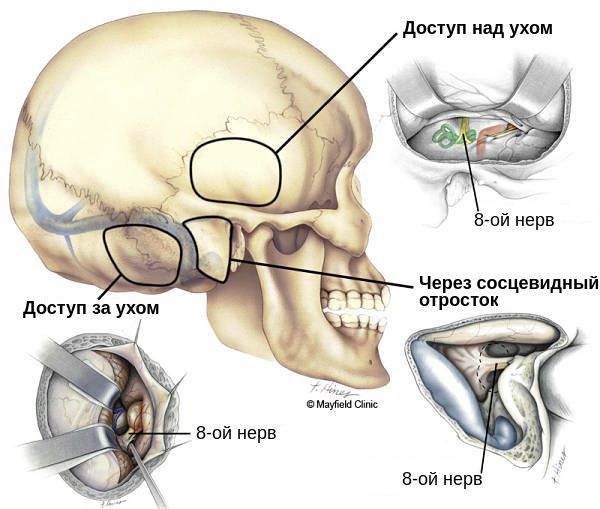
Если имеются противопоказания к традиционному хирургическому вмешательству, следует рассматривать методы лучевой терапии:
- стереотаксическую радиохирургию — удаление опухоли гамма-ножом (альтернатива стандартному оперативному лечению);
- фракционную стереотаксическую радиохирургию (FSRS) — радиотерапию .
Цель лучевой терапии — приостановить дальнейший рост опухоли. Она показана:
- пожилым пациентам;
- людям с наличием сопутствующих заболеваний;
- после частичного удаления опухоли для облучения её остатков.
Максимальная доза лучевой терапии — не более 34 Гр, минимальная — 12 Гр . В итоге такого лечения опухоль чаще всего уменьшается, но иногда она не меняется в размерах и продолжает расти. Поэтому радиотерапию рекомендуют как дополнительный метод лечения после традиционного хирургического лечения.
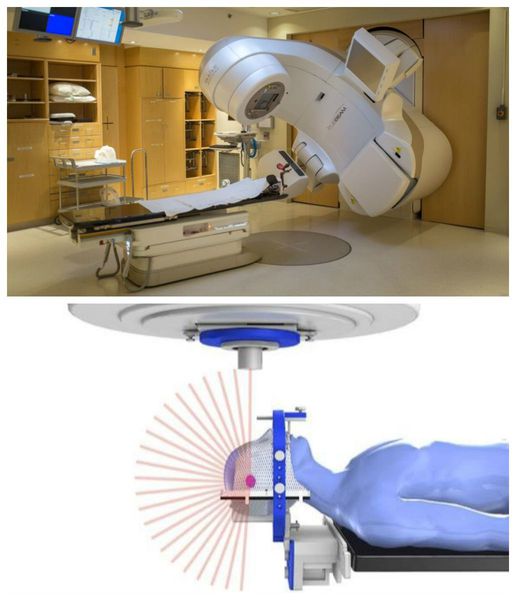
Правильный выбор метода лечения позволяет снизить показатель летальности при невриномах слухового нерва до 1 % . Основными причинами повторного появления опухоли являются нерадикальность операции и отсутствие лучевой терапии в послеоперационном периоде.
Диагностика невропатий локтевого, лучевого и срединного нервов
Наиболее успешное лечение невропатии – лечебные воздействия непосредственно в точке повреждения нерва. Для успешного лечения Ваш лечащий доктор выяснит:
- В какой именно точке поврежден (сдавлен) нерв; это помогает нам проводить прицельное лечение;
- Что именно привело к страданию нерва (травма, рубец, сдавление);
- Степень страдания нерва (полное или частичное поражение, наличие процесса восстановления, наличие полной гибели нерва и др.).
Часто для установления причины страдания нерва достаточно детального неврологического осмотра, при котором оценивается сила мышц, управляемых нервом, возможность определенных движений, чувствительность, наличие болевых точек и уплотнений по ходу нерва. Вспомогательные методы диагностики – электронейромиография, рентгенография и компьютерная томография.
Электронейромиография позволяет оценить скорость и объем проведения импульсов по нерву, обнаружить место повреждения/сдавления, определить прогноз восстановления. Электромиография помогает нам оценить эффект от тех или иных видов лечения и выбрать из них наиболее подходящие. В клинике «Эхинацея» работает современный компьютерный электронейромиограф.
Рентгенография и компьютерная томография суставов даст полную информацию о деформации суставов и костных каналов нервов, о причинах и точках сдавления нерва.
4.Диагностика и лечение
Диагностика доброкачественных опухолей легких
Помимо рентгеновского обследования и компьютерной томографии для диагностики опухолей легких, о которых мы уже говорили, диагностика состояния здоровья пациента может заключаться в контроле динамики развития опухоли в течение нескольких лет. Обычно такая практика используется, если размер узелка не превышает 6 мм и пациент не входит в группу риска по заболеванию раком легких. Если узелок остается того же размера, по крайней мере, два года, он считается доброкачественным. Это связано с тем, что доброкачественные опухоли легких растут медленно, если вообще растут. Раковые опухоли, напротив, удваиваются в размере каждые четыре месяца. Дальнейшее ежегодной наблюдение, по меньшей мере, в течение пяти лет поможет окончательно убедиться, что опухоль легких доброкачественная.
Доброкачественные узелки в легких обычно имеют гладкие края и более равномерный цвет по всей поверхности. Они более правильной формы, чем раковые узелки. В большинстве случаев для проверки скорости роста, формы и других характеристик опухоли (к примеру, кальцификации), достаточно рентгена грудной клетки или компьютерной томографии (КТ).
Но возможно, что Ваш врач назначит и другие исследования, особенно если опухоль изменила размер, форму или внешний вид. Это делается для того, чтобы исключить рак легких или определить основную причину появления доброкачественных узелков.
Для диагностики может потребоваться:
- Анализ крови;
- Туберкулиновые пробы, чтобы диагностировать туберкулез;
- Позитронно-эмиссионная томография (ПЭТ);
- Одноместное фото-излучение КТ (ОФЭКТ);
- Магнитно-резонансная томография (МРТ, в редких случаях);
- Биопсия – взятие образца ткани и дальнейшее его исследование под микроскопом, чтобы определить, является опухоль легких доброкачественной или злокачественной.
Биопсия может быть выполнена при помощи различных методов, например, аспирации иглой или бронхоскопии.
Лечение доброкачественных опухолей легких
Во многих случаях специфическое лечение доброкачественной опухоли легких не требуется. Тем не менее, удаление новообразования может быть рекомендовано в том случае, если:
- Вы курите, и узелок имеет большой размер;
- Проявляются неприятные симптомы заболевания;
- Результаты обследования дают основания полагать, что опухоль легких является злокачественной;
- Узелок увеличивается в размерах.
Если для лечения опухоли легких требуется операция, ее проводит торакальный хирург. Современные методики и квалификация торакального хирурга позволяют выполнить операцию с небольшими разрезами, и сокращают время пребывания в стационаре. Если удаленные узелок был доброкачественным, дальнейшее лечение не потребуется, за исключением тех случаев, когда наличие опухоли осложнялось другими проблемами, к примеру, пневмонией или обструкцией.
Из-за чего страдает поясница
Чаще всего защемление поясницы застаёт врасплох: становится больно шевелиться, и человек панически старается понять, что ему делать. Этого состояния можно избежать, заранее зная, какие причины приводят к неприятному финалу. Приведём ряд самых распространённых факторов:
- Неадекватные физические нагрузки. Например, поднятие больших тяжестей, особенно у людей малотренированных.
- Смещение поясничных позвонков, вывих, другие опасные травмы спины.
- Переохлаждение, длительное пребывание в пониженной температуре (например, в воде).
- Новообразования различного характера.
- Остеохондроз. Обызвествление костной ткани, истончение хрящей межпозвонковых дисков приводят к сокращению расстояния между телами позвонков. Из-за этого зажимаются нервные корешки, выходящие из спинного мозга.
- Выпячивание межпозвонкового диска внутрь позвоночного канала (протрузия) либо наружу, при грыже межпозвонковых дисков. Даже при сохранении целостности хрящевого кольца сильно страдает подвижность.
- Излишний вес. Дополнительные килограммы увеличивают нагрузку на позвоночный столб. Похожим образом развивается процесс при вынашивании ребёнка, когда дополнительные килограммы, смещение веса вперёд, на живот, может привести к сдавливанию нервов.
- Недостаток витаминов, минералов. Возникает из-за неправильного питания, приводит к дегенеративным изменениям в костях, вплоть до развития остеопороза.
- Неправильная осанка, сколиоз, сутулость.
- Сидячая работа, недостаточная подвижность. Неудобное спальное место, приводящее к неестественной позе, при которой позвоночник не может полностью выпрямиться.
Признаки защемления нерва в пояснице возникают при патологических изменениях позвоночника, межпозвонковых дисков. Провоцировать состояние могут инфекционные заболевания, дегенеративные изменения костной, хрящевой ткани. Терпеть ощущения, понадеявшись, что само пройдёт, или заниматься самолечением опасно. Необходимо выяснить, почему возникла болезнь. Поэтому нужно обратиться к врачам, которые специализируются на лечении позвоночника и суставов. Они вовремя распознают проблему, найдут способ сохранить пациенту здоровье.
Общее описание
Первое описание болезни было сделано еще в 1910 году. Опухолевый рост начинается из шванновских клеток, что и дало второе название патологии. Новообразование способно появиться у людей любой возрастной категории и пола, но чаще фиксируется среди женской части населения. В секторе всех церебральных образований занимает коло 10%, в новообразованиях спинного мозга – 20%, а при поражении периферических каналов – более половины всех случаев. Чаще всего повреждается слуховой нерв, затем по частоте встречаемости – спинномозговые корешки, лицевые каналы, периферические стволы рук/ног, глотки, ЖКТ.
Выглядит опухоль, как заключенное в отдельную капсулу образование с бугристой поверхностью. Во внутренней части проявляется уплотненная серая или коричневая субстанция с фиброзными вкраплениями и множественными кистами, внутри которых скапливается мутная жидкость бурого цвета. Когда опухоль увеличивается, она начинает давить на сам нервный канал и ткани, его окружающее, что становится причиной возникновения разной симптоматики (зависит от места расположения патологии). Если растущий объект находится внутри черепной коробки или позвоночника, признаки возникают уже на ранней стадии, так как место для разрастания ограничено, давление усиливается рано.


