Лечение сердечной недостаточности
Содержание:
- Причины скопления
- Диагностика
- Куда обращаться при жжении в груди?
- Симптомы болезней органов дыхания у пожилых людей
- Механизм одышки в положении лежа
- Степени тяжести
- Причины одышки
- Виды заболевания
- Материал и методы
- Диагностика
- 1.Потеря веса, системные растройства в следствии патологического интенсивного снижения веса
- Почему развивается ортопноэ?
- Что такое одышка?
- Дифференциальный диагноз
- Используемые источники
- Одышка при сердечной недостаточности
- Виды одышки
- … и обратная сторона медали
- Сердечная одышка — лечение
Причины скопления
Рассмотрим вопрос: из-за чего при раке происходит скопление жидкой массы в легких?
Отметим, что отек легкого далеко не всегда возникает при раковых патологиях. Врачи выделяют две группы причин возникновения данного состояния:
- Причины кардиогенные. Они связаны с дисфункцией сердца;
- Причины некардиогенные. Они связаны с иными заболеваниями и патологическими процессами, происходящими в организме. Сюда же отнесем и побочные эффекты после химиотерапевтического лечения.
При раковых патологиях могут развиться и те, и другие.
Если о причинах отека говорить более подробно, то перечислим самые частотные из них:
- Онкология;
- Заболевания, которые провоцируют пневмонию, сепсис, застои кровообращения;
- Передозировка лекарственных препаратов и наркотических средств;
- Последствия радиационного воздействия;
- Сердечные заболевания в стадии декомпенсации;
- Тромбоэмболия сосудов и капилляров, которыми легкие снабжены.
Диагностика
Тщательный осмотр и не менее детальный сбор анамнеза и жалоб – важнейшие составляющие диагностики гипервентиляционного синдрома. Заболевание всегда вызывает большое количество жалоб на работу тех или иных систем и органов, что сразу может натолкнуть на мысль о гипервентиляционном синдроме. Однако окончательный диагноз возможно поставить лишь в случае, когда органические заболевания органов и систем, на которые жалуется пациент, исключены. Чтобы подтвердить их отсутствие, назначаются дополнительные процедуры: УЗИ органов брюшной полости, ЭКГ, УЗИ сердца, спирография и другие.
Тщательный опрос пациента обычно позволяет выявить определенные тревоги, высокое эмоциональное напряжение и прочие изменения. Это называется положительный психогенный анализ, который также наталкивает доктора на мысль о гипервентиляционном синдроме.
Выявить заболевание можно при помощи простого и бесплатного метода, не требующего специального оборудования. Пациенту необходимо часто и глубоко дышать в течение 5 минут. Если гипервентиляционный синдром действительно присутствует, то симптомы начнут проявлять себя. Так как при проявлении симптомов заболевания в выдыхаемом воздухе и крови уменьшается количество углекислого газа, после начала проявления симптоматики пациенту необходимо дышать воздухом с 5%-ным содержанием углекислого газа (в условиях клиники) или дышать в полиэтиленовый пакет. Это поможет избавиться от симптомов.
Исследователи в области медицины разработали уникальный опросник, по результатам которого можно диагностировать заболевание в 9 случаев из 10.
Диагноз гипервентиляционный синдром не может быть поставлен на основании одного конкретного симптома и по результатам дополнительных исследований, опровергающих проблему с беспокоящим органом или системой. Ведь нарушения дыхательной системы могут свидетельствовать и о наличии ряда других заболеваний, куда более страшных (сердечная недостаточность, бронхиальная астма и так далее). Только индивидуальный подход доктора к пациенту в сочетании с современными методиками исследования и полным комплексным обследованием помогут поставить единственно верный диагноз.
Куда обращаться при жжении в груди?
Являетесь жителем или гостем столицы и столкнулись с подобной проблемой? Обращайтесь в ЦЭЛТ. Наша клиника многопрофильна и располагает отделения различной специализации. Вы можете записаться на консультацию к , терапевту, или и получить необходимую помощь.
Наше диагностическое отделение предлагает широкие возможности для правильной постановки диагноза и выявления патологических состояний на начальных стадиях развития. Наш штат укомплектован высококвалифицированными специалистами: врачами высшей категории, кандидатами и докторами наук, имеющими за плечами десятилетия медицинской практики.
Узнать наши расценки можно перейдя на вкладку «Услуги и цены» данного раздела. Во избежание недоразумений рекомендуем Вам уточнять цифры у наших операторов, позвонив на номер: +7 (495) 788 33 88.
Симптомы болезней органов дыхания у пожилых людей
• Одышка
Первым симптомом заболеваний органов дыхания у пожилых людей является одышка и её тяжёлая форма — удушье
Важно отличать сбитое дыхание при физических нагрузках от патологической одышки или удушья, обусловленных болезнью. При инспираторной одышке затруднён вдох, при экспираторной — выдох
• Кашель
Кашель может быть сухим или влажным, с выделением мокроты. При пневмонии, ОРЗ или гриппе кащель появляется периодически. При воспалении бронхов и гортани человек кашляет, практически, постоянно.
• Кровохарканье
Чаще всего, кровохарканье свидетельствует о туберкулезе, раке или абсцессе легкого. Этот опасный симптом, свидетельствующий не только о болезнях органов дыхания, но и (значительно реже) о сердечных заболеваниях.
Механизм одышки в положении лежа
Одышка лежа на спине, или ортопноэ, возникает из-за повышения давления в кровеносных сосудах легких. В положении лежа кровь течет от нижних конечностей к сердцу, а затем к легким. У здоровых людей это распределение крови не вызывает каких-либо затруднений. А вот при ряде заболеваний способность сердца выкачивать лишнюю кровь от сердца может снижаться. В результате кровь скапливается в малом круге кровообращения, проходящем через легкие3.
Повышение давления крови в легочной артерии может способствовать выделению жидкости в альвеолы и развитию отека легких. Это еще более затрудняет дыхание лежа3.
Ортопноэ — не заболевание, а симптом, возникающий только в горизонтальном положении. Приступ может развиваться ночью, когда человек просыпается из-за нехватки воздуха. Это явление называют ночной пароксизмальной (внезапной) одышкой. В положении сидя или полулежа дыхание, как правило, облегчается или полностью нормализуется3.
Степени тяжести
Классификация дыхательной недостаточности по степени важна, так как от выраженности этого синдрома зависит тактика лечения. Степени тяжести дыхательной недостаточности можно определить по объективным признакам, самым простым из которых служит ЧДД – частота дыхательных движений. Более точно степень дыхательной недостаточности можно определить по насыщению артериальной крови кислородом – то есть по его сатурации.
Таблица степеней дыхательной недостаточности:
| Степени | Симптомы | Лабораторные исследования |
| Первая | Одышка с затруднением выдоха только при нагрузке, ЧДД до 20 в минуту | Сатурация кислорода в норме или незначительно снижена (до 92%) |
| Вторая | Одышка с затрудненным выдохом в состоянии покоя, синюшность конечностей, носогубного треугольника, втяжение межреберных промежутков при вдохе, ЧДД до 30 в минуту | Сатурация 90 – 92% |
| Третья (декомпенсация) | Тяжелая одышка в покое, разлитая синюшность кожи, втяжение межреберных промежутков и верхней части живота (эпигастрия) при дыхании, ЧДД более 30 в минуту | Сатурация менее 90% |
При крайне тяжелой ДН развивается гипоксемическая кома. Сознание отсутствует, дыхание становится редким и поверхностным. Кожа имеет синюшную окарску, возможны судороги. Артериальное давление резко снижается, сердцебиение замедляется. если на этом этапе больному не оказать неотложную помощь, вероятен летальный исход.
Причины одышки
Одышка вызывается различными причинами. Наиболее частыми причинами одышки являются:
- заболевания сердечно-сосудистой системы. Сердечно-сосудистые патологии приводят к недостаточному кровообращению. Органы не получают необходимое количество кислорода, в крови накапливается углекислый газ. Организм реагирует на подобное состояние учащением дыхания – через легкие за единицу времени прокачивается больше воздуха. Одышка, обусловленная сердечной патологией, возникает или усиливается после физических нагрузок или в положении лежа. В сидячем или полусидячем положении одышка проходит. Подобная одышка характеризуется затрудненным вдохом;
- патологии дыхательной системы. Одышка может быть обусловлена возникновением препятствий для прохождения воздуха через дыхательные пути, например, при сужении просветов бронхов. Поэтому одышка – типичный симптом при бронхиальной астме. В этом случае затруднён выдох. Также одышка может вызываться уменьшением дыхательной поверхности легочной ткани. В результате подобного уменьшения, для того чтобы сохранить необходимое количество поступающего в кровь кислорода, требуется более интенсивная работа легких, то есть более частый вдох. Список заболеваний дыхательной системы, при которых может наблюдаться одышка, обширен и включает такие опасные патологии как опухоли, пневмонию, хронические обструктивные болезни легких и другие;
- анемия. Недостаток красных кровяных телец (эритроцитов) и гемоглобина приводит к тому, что даже при нормальной работе сердца и легких, кровь не в состоянии обеспечить органы необходимым количеством кислорода, и организм пытается компенсировать это, увеличив частоту дыхания;
- неврозы и панические атаки. В этом случае клиническое обследование не выявляет патологий сердца и легких, но субъективно больной испытывает недостаток воздуха, а психоэмоциональные изменения приводит к учащению дыхания.
- ожирение и сахарный диабет также часто приводят к появлению одышки.
Виды заболевания
В основной классификации для дифференциации патологии берут во внимание уровень белка в скопившейся жидкости. По этому показателю заболевание делят на:
- Экссудативное (25 г/л и более);
- Транссудативное (< 25 г/л).
Подобное деление позволяет понять, хотя и косвенно, в чем причина развития заболевания.
Сегодня в медицинской практике применим еще один показатель – SAAG.
Если этот градиент > 1,1, то, скорее всего, причина заболевания цирроз, сердечная недостаточность и т.д. Все они повышают давление в венозном стволе.
Если же показатель градиента < 1,1, то причиной развития заболевания можно считать панкреатит либо онкологический процесс.
Беря во внимание клиническое течение заболевания, то необходимо выделить следующие его разновидности, о которых речь пойдет ниже.
- Тяжесть течения:
- Степень первая. Симптомы отсутствуют, диагностируют по данным осмотра и УЗИ.
- Степень вторая. Живот незначительно увеличен.
- Степень третья. Живот увеличен значительно.
- Неосложненный вариант. Признаки инфицирования скопившейся жидкой массы и отклонения в работе почек отсутствуют.
- Рефрактерный асцит:
- Не поддается воздействию диуретиков;
- Не контролируется диуретиками.
Материал и методы
Исследование проводилось на базе ГБУЗ Городская поликлиника №6 (филиал 2) Депар та мен та здравоохранения Москвы. Протокол исследования был одобрен локальным этическим комитетом. Все пациенты дали информированное согласие на участие в исследовании.
«Ведение хронических больных с множественными заболеваниями», который включает в себя 970 женщин в возрасте 55 лет и старше и мужчин в возрасте 60 лет и старше, имеющих по крайней мере три из следующих хронических заболеваний: гипертоническая болезнь, ишемическая болезнь сердца (ИБС), ХСН, цереброваскулярная болезнь, сахарный диабет 2 типа, хроническая обструктивная болезнь легких, бронхиальная астма, хроническая болезнь почек, фибрилляция/трепетание предсердий. Критериями включения были возраст ≥55 лет у женщин и ≥60 лет у мужчин, диагноз ХСН с фракцией выброса (ФВ) левого желудочка >35%, стабильная терапия в течение 3 последних месяцев и наличие подписанного информированного согласия пациента на участие в клиническом исследовании. Критериями невключения служили следующие: маловероятное сотрудничество с пациентом во время исследования, низкая приверженность к терапии по социальным, психологическим, экономическим и иным причинам, недееспособность, любое онкологическое заболевание, злоупотребление алкоголем или лекарственными средствами, запланированное вмешательство на коронарных артериях (например, имплантация стента или аортокоронарное шунтирование), любое другое серьезное хирургическое вмешательство.
Потребление соли определяли с учетом повседневной пищевой привычки с помощью опросника «Charlton: SaltScreener» , на основании которого выделяли пациентов, потреблявших 6-10 и более 10 г соли в сутки (максимальное рекомендуемое потребление соли составляет 6 г/сут). Рассчитывали среднее ежедневное употребление соли по результатам анкетирования по отношению к 24часовой экскреции натрия.
Наличие бендопноэ оценивали с помощью предложенной ранее пробы после пятиминутного отдыха (рис. 1) . Пациент, сидя на стуле, нагибается вперед как при завязывании шнурков или одевании носков. Если в течение 30 с после начала пробы появляется одышка, то он должен сообщить об этом врачу, который фиксирует время ее возникновения (в секундах). Через 30 с после наклона пробу прекращают. При отсутствии одышки во время наклона туловища пробу считают отрицательной (бендопноэ нет).
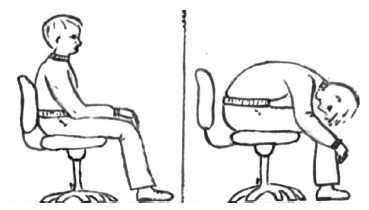 Рис. 1. Техника выполнения пробы для выявления бендопноэ
Рис. 1. Техника выполнения пробы для выявления бендопноэ
Диагностика
При появлении одышки диагностику начинают с консультации у терапевта. Врач проведет опрос, ему нужно будет рассказать об общем состоянии здоровья, имеющихся заболеваниях, о том, при каких обстоятельствах возникают проблемы с дыханием. Нужно сообщить терапевту, когда точно началась одышка, как это произошло — резко или с постепенным нарастанием симптомов, как часто повторяются приступы, влияют ли на них какие-либо условия (физическая нагрузка, определенное положение тела, холод). Симптомы могут многое сказать о причине болезни.
После опроса врач проведет осмотр. Терапевт обязательно выслушивает сердце и легкие, проверяет, нет ли отеков ног (они могут указывать на сердечную недостаточность)
При выслушивании легких обращают внимание на посторонние звуки, сопровождающие дыхание: свистящие или влажные хрипы, другие шумы. Почти всегда проводится измерение уровня кислорода в крови с помощью специального устройства — пульсоксиметра (датчик, который надевают на палец)
Терапевт может направить на сдачу общих анализов крови и мочи. При подозрении на повреждение сердца сдают анализы крови на сердечные маркеры. При анемии нужно развернутое биохимическое исследование крови.
Дополнительно может потребоваться инструментальная диагностика:
- ЭКГ, ЭхоКГ для контроля состояния сердца и притока крови к нему;
- рентгенография грудной клетки для оценки состояния легких, выявления признаков пневмонии, обструктивной болезни легких, других состояний;
- компьютерная томография органов грудной клетки для визуализации легких при вдыхании инородного тела, подозрении на тромбоэмболию легочной артерии, на наличие плеврального выпота.
Также врач может назначить специализированные исследования: бронхоскопию (осмотр легких изнутри с помощью бронхоскопа), исследование функции внешнего дыхания с помощью специального оборудования и другие.
1.Потеря веса, системные растройства в следствии патологического интенсивного снижения веса
Потеря веса при обычных физических нагрузках чаще всего связана с ухудшением аппетита. Снижением потребности в еде сопровождаются многие заболевания.
Известно, что повышение температуры тела снижает аппетит из-за того, что пищеварительные ферменты способны «работать» только в узком температурном интервале (до 37 градусов). Отказ от еды в этом случае не опасен, поскольку на острый период организму хватает внутренних ресурсов, да и постельный режим снижает расход энергии. Однако же некоторые серьёзные заболевания (онкологические, туберкулёз, язвы ЖКТ, эндокринные нарушения, тяжёлые депрессии) могут приводить к реальному истощению, даже при условии полноценного питания. Порой именно продолжительная и значительная потеря веса указывает на недуг, который на раннем этапе больше никак себя не проявляет.
Патологически интенсивное снижение веса приводит к системным расстройствам:
- резкие колебания настроения;
- нарушения сна;
- слабость в мышцах;
- головокружение;
- поносы или запоры;
- нарушение менструального цикла;
- тахикардия.
Эти явления могут быть следствием недостатка питания, поскольку одновременно с расходом жировых запасов истощаются и другие органы и ткани. Лишь при адекватных физических нагрузках возможна потеря жира с одновременным ростом мышечной массы и улучшением функционального состояния внутренних органов.
Если же резкое исхудание имеет место на фоне привычного образа жизни, то это удар по всему организму.
Ряд сопутствующих изменений и состояний может указывать на те или иные причины снижения веса
Стоит обратить на них внимание и не откладывать поход к врачу соответствующей специальности
Почему развивается ортопноэ?
Одышка лежа может возникать при различных расстройствах, прежде всего при заболеваниях легких. Предрасполагающими факторами служат нарушения вентиляции и газообмена в легких и изменение их кровообращения4. Рассмотрим одни из самых распространенных причин.
Хроническая обструктивная болезнь легких (ХОБЛ) — распространенное заболевание, при котором развивается воспаление в дыхательных путях, нередко сопровождаемое инфекционным процессом. Из-за сужения или полной блокады дыхательных путей и потери эластической силы легких воздушный поток ограничивается. Появляется постоянная одышка, в том числе в горизонтальном положении, которая со временем становится все сильнее. Наряду с ней возникает хронический влажный кашель5.
Отек легких — состояние, возникающее при быстром перемещении плазмы из капилляров легких в альвеолы. Оно может развиваться на фоне заболеваний сердца — нарушении ритма, артериальной гипертензии, сердечной недостаточности и других патологий. При отеке легких появляется нехватка воздуха, ортопноэ, беспокойство, часто – кашель с кровавой мокротой, бледность. Больному необходима немедленная медицинская помощь6.
Что такое одышка?
Одышка или диспноэ — это состояние, при котором дыхание становится затрудненным. Оно может проявляться по-разному: чувством нехватки кислорода, учащением дыхания, проблемами с вдохом или выдохом. В норме частота дыхания повышается, когда организм тратит больше кислорода (например, во время занятий спортом). Дыхание может становиться более частым и глубоким в горах на большой высоте, где воздух разрежен. В подобных ситуациях одышка не причиняет серьезного дискомфорта. Она может ухудшать самочувствие, если ее причиной является то или иное заболевание: проблемы с сердцем, легкими, инфекция, эндокринные и другие болезни.
Дифференциальный диагноз
Нарушения паттерна дыхания и боль в пояснице могут иметь место при более серьезных заболеваниях, включая кардио-респираторные заболевания, или заболевания желудочно-кишечного тракта.
Другие дифференциальные диагнозы при аномальном дыхании включают:
- травма ствола мозга;
- инсульт;
- астма;
- желудочно-кишечные расстройства;
- сердечные заболевания;
- другие респираторные заболевания.
Существуют критерии для распознавания и диагностики нарушений паттерна дыхания:
- Беспокойство (тип А, «невротическое»).
- «Воздушный голод».
- Частые вздохи.
- Быстрая скорость глотания.
- Плохое время задержки дыхания.
- Плохое боковое расширение нижней части грудной клетки при вдохе.
- Подъем плечевого пояса на вдохе.
- Видимые «похожие на шнур» грудино-ключично-сосцевидные мышцы.
- Учащенное дыхание.
- Очевидное парадоксальное дыхание.
- Положительный результат теста Nijmegen (23 или выше).
- Низкие уровни CO2 при оценке капнографии (ниже 35 мм рт. ст.).
- Сообщения о ряде симптомов, таких как усталость, боль (особенно в груди, спине и шее), беспокойство, «туман в голове», синдром раздраженного кишечника или мочевого пузыря, парестезии, холодные конечности.
Используемые источники
- Drazner MH, Hellkamp AS, Leier CV, et al. Value of clinician assessment of hemodynamics in advanced heart failure: the ESCAPE trial. Circ Heart Fail 2008;1(3):170–7.
- Thibodeau JT, Turer AT, Gualano SK, et al. Characterization of a novel symptom of advanced heart failure: bendopnea. JACC Heart Fail 2014;2(1):24-31.
- Charlton KE1, Steyn K, Levitt NS, et al. Development and validation of a short questionnaire to assess sodium intake. Public Health Nutr 2008;11(1):83–94.
- Ponikowski P, Voors A, Anker S и др. Рекомендации ESC по диагностике и лечению острой и хронической сердечной недостаточности 2016. Российский кардиологический журнал 2017;1:7–81
- Nohria A, Tsang SW, Fang JC, et al. Clinical assessment identifies hemodynamic profiles that predict outcomes in patients admitted with heart failure. J Am Coll Cardiol 2003;41(10):1797–804.
- Арутюнов А.Г., Рылова А.К., Арутюнов Г.П. Регистр госпитализированных пациентов с декомпенсацией кровообращения (Павловский регистр). Сообщение 1. Современная клиническая характеристика пациента с деком- пенсацией кровообращения. Клинические фенотипы пациентов. Журнал Сердечная Недостаточность 2014;15(1):23–32. .
- Арутюнов А.Г., Драгунов Д.О., Арутюнов Г.П. и др. Первое открытое исследование синдрома острой декомпенсации сердечной недостаточности и с опутствующих заболеваний в Российской Федерации. Независимый регистр ОРАКУЛ-РФ. Кардиология 2015;55(5):12–21.
- Арутюнов А.Г., Драгунов Д.О., Арутюнов Г.П. и др. Прогностически значим ые клинические фенотипы больных с декомпенсацией кровообращения в РФю Журнал Сердечная Недостаточность. 2015. Vol. 16, No 5 (92). P. 270–278. .
- Martínez Cerón DM, Garcia Rosa ML, Lagoeiro Jorge AJ, et al. Association of types of dyspnea including «bendopnea» with cardiopulmonary disease in primary care. Rev Port Cardiol. 2017;36(3):179-86.
- Baeza-Trinidad R, Mosquera-Lozano JD, El Bikri L. Assessment of bendopnea i mpact on decompensated heart failure. Eur J Heart Fail 2017;19(1):111–5.
- Thibodeau JT, Jenny BE, Maduka JO, et al. Bendopnea and risk of adverse clin- i cal outcomes in ambulatory patients with systolic heart failure. Am Heart J 2017;183:102
Одышка при сердечной недостаточности
Одышка признана одним из первых симптомов сердечной недостаточности. При этом состоянии сердце теряет способность перекачивать кровь с нужной силой. Кровь застаивается в легких, эластичность легочной ткани уменьшается, а участвующая в газообмене поверхность — сокращается. Органы и ткани ощущают нехватку кислорода, и дыхательный центр «отдает команду» дышать глубже и чаще.
Самое важное при сердечной недостаточности — найти причину и принять меры, чтобы вылечить это заболевание.
О чем говорят боли в сердце и одышка
У сердечной недостаточности всегда есть объективная причина. Чаще всего это заболевания сердца, при которых нарушается функция левого желудочка. Кроме того, сердечная недостаточность развивается из-за нарушения сердечного ритма, нарушения нормальной работы клапанного аппарата, развития воспалительных процессов околосердечной сумки (перикарда) или внутренней оболочки сердца (эндокарда).

Чем серьезнее проблемы с сердцем, тем заметнее будет одышка. Она становится сильнее при физических нагрузках, причем не только при фитнесе или спринтерском беге, но и во время подъема в гору или по лестнице.
Важно учитывать субъективные ощущения в моменты приступов: в грудной клетке может возникать ощущение тесноты и нехватки воздуха. Нередко появляются боли в области сердца
Одышка может ослабевать в сидячем положении и усиливаться в горизонтальном. Это тоже указывает на сердечную недостаточность.
При постепенном развитии заболевания одышка может случаться эпизодически — например, только при быстрой ходьбе в гору. Если недуг прогрессирует, ощущение нехватки кислорода нарастает. На последних стадиях декомпенсации дыхание остается учащенным при спокойном отдыхе и даже во сне.
Главные симптомы сердечной недостаточности:
- появление одышки во время привычной физической нагрузки: полгода назад вы могли подняться на четвертый этаж без сбоев дыхания, а сейчас уже на втором этаже нужно остановиться, чтобы отдышаться;
- трудно сделать вдох — это характерно именно для одышки при сердечной недостаточности;
- ортопноэ, то есть одышка в горизонтальном положении с низко опущенным изголовьем; она прекращается, если поднять изголовье, сесть или приподняться полулежа;
- одышка и сердцебиение (тахикардия);
- боли в сердце и грудной клетке, нарастающие при физических усилиях, давящие, мешающие дышать;
- отеки;
- сочетание симптомов — одышка, головокружение и слабость.
Любое из этих состояний — объективный повод обратиться ко врачу!
При обследовании в сердце может прослушиваться III тон, означающий часто меняющийся сердечный ритм — врачи называют его «ритм галопа». Есть и другие второстепенные признаки. Они проявляются не у каждого больного, но в сочетании с одышкой должны насторожить врача:
- хрипы в легких;
- свистящее дыхание;
- ночной кашель, одышка и боли в грудной клетке — как одновременно, так и по отдельности;
- обмороки;
- неритмичный пульс;
- сердечные шумы.
Красные флаги при одышке
При усилении одышки в области сердца могут появиться режущие боли. Для подобных симптомов в медицине есть понятие «красные флаги» — тревожные признаки, когда решающими могут оказаться часы и даже минуты.
Что относится к «красным флагам» при одышке:
- цианоз — посинение ногтей, губ, носогубного треугольника всегда указывает на серьезную патологию сердца или легких;
- резкое снижение или, наоборот, повышение давления;
- дыхание с участием вспомогательной мускулатуры — кожа между ребрами западает на вдохе, живот при дыхании движется вверх-вниз;
- стридор — свистящий шум на вдохе, возникающий при ощутимом сужении гортани или трахеи;
- частота дыхательных движений свыше 24 в минуту.
Дыхательным движением считается полный цикл — вдох и выдох. Норма для взрослого человека — 16 дыхательных движений в минуту. При нехватке кислорода частота дыхания растет. 24-25 дыхательных движений в минуту считаются критическим показателем, 30-32 говорят о катастрофической нехватке кислорода (гипоксии);
В любом из этих случаев следует сразу обратиться к врачу. Они указывают на развитие острых состояний — инфаркт, закупорка крупных сосудов, поражение клапанов сердца.

Виды одышки

При значительных физических нагрузках организму не хватает кислорода, поэтому обычно в таких случаях частота дыхания увеличивается. Это – так называемая физиологическая одышка. Однако, если одышка возникает при небольших нагрузках или в состоянии покоя (например, в положении лёжа), то её природа – патологическая.
Большое значение имеет, какой этап дыхания вызывает затруднения – вдох или выдох. Одышка, возникающая на вдохе, называется инспираторной одышкой, на выдохе – экспираторной одышкой. Часто встречается также смешанная одышка, при которой затруднён как вдох, так и выдох.
… и обратная сторона медали
Вместе с тем, в самые последние годы развитие медицинской науки и фармакологии в удачном сочетании с врачебным опытом позволяют достичь удивительных успехов в лечении даже наиболее тяжелых форм сердечной недостаточности. Больным удается не только сохранить жизнь, но и вернуть ее качество, активный образ жизни, восстановить вес (и это после потери 20-30 кг!). Причем все лечение проходит в амбулаторных условиях, без пребывания в стационаре.
Проработав десятки лет в кардиохирургическом центре, где было отделение трансплантации сердца, я вместе с другими врачами была бессильным свидетелем гибели больных после многих месяцев бесплодного ожидания донорских сердец. Скольких из них можно было бы спасти, благодаря сегодняшним знаниям, возможностям и опыту!
Сердечная одышка — лечение
Гарантированный способ справиться с одышкой — лечение основного заболевания. Чем раньше поставлен диагноз и выбрана тактика, тем быстрее пройдут одышка, боли и другие неприятные симптомы.
Когда сердечная недостаточность будет компенсирована и нарушенные функции сердца восстановятся, самочувствие постепенно придет в норму. У организма не будет необходимости учащать дыхание, чтобы насытить кровь кислородом.
Если лечение сердечной недостаточности уже начато, но одышка еще сохраняется, повышайте спортивные нагрузки постепенно, под контролем врача. Не стоит пытаться сразу одолеть марафонскую дистанцию.


