Ожоговый шок
Содержание:
- Инфекционно-токсический шок
- Также в разделе
- Прогноз выздоровления при ожоге
- Фазы ожогового шока
- Профилактика фотодерматозов
- Основные симптомы шока:
- Лечение ожогового шока
- Эффективные средства от ожогов
- Симптомы Ожоговой болезни:
- Как диагностировать шок от ожога
- Причины ожогов
- Варианты фотодерматозов
- Online-консультации врачей
- Что провоцирует / Причины Ожоговой болезни:
- Симптомы ожогов
Инфекционно-токсический шок
Инфекционно-токсический шок может возникнуть у больных с менингококковой инфекцией, особенно часто при молниеносной форме менингококцемии, стафилококковом и грибковом сепсисах, а также при других острых инфекционных заболеваниях с тяжелым течением (дифтерия, скарлатина и другие).
Стадии инфекционно-токсического шока:
I (компенсированная) — гипертермия, сознание сохранено, возможно возбуждение или беспокойство ребенка, тахипноэ, тахикардия, АД нормальное.
II (субкомпенсированная) — температура тела субфебрильная или нормальная, заторможенность, оглушенность, вялость, выраженные тахипноэ и тахикардия, систолическое артериальное давление снижается на 30-50% от исходного возрастного уровня, положительный симптом «белого пятна», снижение диуреза до 25-10 мл/час.
III (декомпенсированная) – гипотермия, заторможенность вплоть до прострации, резкая тахикардия, резкое тахипноэ, распространенный цианоз кожи и слизистых, олигурия менее 10 мл/час или анурия, падение АД до критического, пульс определяется только на крупных сосудах, положительный симптом «белого пятна». В дальнейшем развивается клиника агонального состояния.
На догоспитальном этапе объем неотложной помощи больным ИТШ зависит от причины и стадии шока и направлен на борьбу с жизнеугрожающими синдромами – гипертермическим, судорожным и т.д.
Неотложная помощь:
- при гипертермии — ввести 50% раствор метамизола (анальгина) в комбинации с 1% раствором дифенгидрамина (димедрола) в дозе 0,1-0,15 мл на год жизни в/мышечно;
- при выраженном психомоторном возбуждении и судорогах — ввести 0,5% раствор диазепама в разовой дозе 0,1 мл/кг массы тела (не более 2 мл на введение) в/венно или в/мышечно;
- при ИТШ, развившемся на фоне менингококкемии, ввести хлорамфеникол (левомицетина сукцинат) в дозе 30 мг/кг в/мышечно;
- при отеке головного мозга — ввести 1% раствор фуросемида (лазикса) из расчета 1-2 мг/кг в/ мышечно (только при систолическом АД не ниже 100 мм рт.ст.) или 25% р-р магния сульфата 1,0 мл на год жизни;
- при ИТШ I стадии — ввести преднизолон из расчета 3-5 мг/кг в/мышечно;
- при ИТШ II стадии:
- кислородотерапия;
- обеспечить доступ к вене;
- ввести преднизолон 5-10 мг/кг массы тела в/венно, при отсутствии эффекта и невозможности транспортировки больного в течение 30-40 мин. — повторное введение преднизолона в тех же дозах;
- в/венное введение кристаллоидных (0,9% р-р натрия хлорида) и коллоидных растворов (реополиглюкин, полиглюкин, 5% альбумин) до нормализации АД (до 15 мл/кг массы тела);
при ИТШ III стадии:
- кислородотерапия;
- обеспечить доступ к вене (желательно к двум);
- ввести преднизолон 10 мг/кг массы тела в/венно, при отсутствии эффекта — повторное введение в тех же дозах через 30-40 мин;
- ввести в/в струйно 0,9% раствор хлорида натрия в разовой дозе 20 мл/кг до появления отчетливого пульса на лучевой артерии, при отсутствии эффекта повторное болюсное введение в прежней дозе через15-20 мин.
Госпитализация — в ОИТР стационара.
Также в разделе
| Травмы: интенсивная терапия В последние годы смерти вследствие травм различного генеза прочно удерживает первое место среди лиц молодого и среднего возраста. Ниже речь пойдет, в основном,… | |
|
Кардиогенный шок; лечение шока Клиническая картина шока отличается в зависимости от тяжести воздействия внешних раздражителей.
Кардиогенный шок |
|
| Перелом таза: виды, симптомы, лечение Переломы костей таза составляют 4-7% всех переломов костей скелета. Возникают они преимущественно вследствие прямой травмы (при падении с высоты, в автомобильных… | |
| Врожденные деформации развития скелета Кривошея и синдактилия относятся к врожденным порокам развития скелета. Они, как правило, выявляются у детей сразу после их рождения. Данные деформации… | |
| Травматический шок; геморрагический шок Травматический шок и геморрагический шок — это виды гиповолемического шока, которые возникают при травматических повреждениях тканей организма и… | |
| Регенерация костной ткани (сращение переломов) Есть два вида регенерации – физиологическая и репаративная. Под физиологической регенерацией понимают восстановление тканевых структур здорового организма… | |
| Деформирующий артроз Деформирующие артрозы независимо от возраста больного и локализации имеют характерные клинические и рентгенологические признаки и прогрессирующее течение…. | |
| Электротравма, электроожоги При использовании электроэнергии во всех сферах жизнедеятельности человека могут возникать поражения электрическим током. Электротравма преимущественно… | |
| Заболевания опорно-двигательного аппарата (системные) В основе системных врожденных (генерализованных) заболеваний аппарата опоры и движения лежат генетически обусловленные хромосомные аберрации, имеющие… | |
| Остеохондроз позвоночника Остеохондроз позвоночника считают одним из тяжелых дегенеративно-дистрофических процессов, который заключается в возникновении дегенеративных изменений в… |
Прогноз выздоровления при ожоге
Для оценки тяжести поражения и прогнозирования дальнейшего развития заболевания используют различные прогностические индексы. Один из таких индексов — индекс тяжести поражения (индекс Франка).
При вычислении этого индекса каждый за каждый процент площади ожога даёт от одного до четырёх баллов — в зависимости от степени ожога, ожог дыхательных путей без нарушения дыхания — 15 баллов дополнительно, с нарушением — 30. Значения индекса интерпретируется следующим образом:
- < 30 баллов — прогноз благоприятный
- 30-60 — условно благоприятный
- 61-90 — сомнительный
- > 91 — неблагоприятный
Также для оценки прогноза ожоговой травмы у взрослых применяется «правило сотни»: если сумма цифр возраста больного (в годах) и общей площади поражения (в процентах) превышает 100, прогноз неблагоприятный. Ожоги дыхательных путей существенно ухудшает прогноз и для учета его влияния на показатель «правила сотни» условно принято считать, что он соответствует 15% глубокого ожога тела. Сочетание ожога с повреждениями костей и внутренних органов, с отравлением угарным газом, дымом, токсичными продуктами горения или воздействием ионизирующего излучения отягощает прогноз.
Ожоговая болезнь у детей, особенно младшего возраста, может развиться при поражении всего 3-5% поверхности тела, у более старших — 5-10 %, и протекает тем тяжелее, чем младше ребенок. Критическими у маленьких детей считаются глубокие ожоги 10% поверхности тела.
Фазы ожогового шока
Отсутствие характерных симптомов, указывающих на ожоговый шок, заставило специалистов разделить это состояние на фазы. Это облегчило постановку окончательного диагноза и назначение правильного лечения.
- Фаза эрекции — у травмированного активизируются все системы и органы, а силы тела сосредоточены на поддержании жизненных сил. Эта фаза наблюдается в течение двух часов после термической травмы.
- Торпидная фаза — длительное отсутствие врачебного вмешательства с момента получения травмы до 7 часов, приводит к резкому падению артериального давления, появляется сонливость и сонливость.
- Заключительный этап — отсутствие медицинской помощи при ожоговом шоке приводит к сильному обезвоживанию. Человек теряет сознание. Если не лечить в течение первых трех дней, ожоговый шок может быть смертельным.
В зависимости от индивидуальных особенностей организма фазы могут переходить от одной к другой довольно быстро, поэтому в целях сохранения здоровья и жизни человека, вовремя оказать медицинскую помощь.
Профилактика фотодерматозов
- избегать нахождения под открытыми солнечными лучами, носить головные уборы с полями или козырьком и максимально закрытую одежду из натуральных тканей (синтетическая ткань пропускает УФ лучи);
- пользоваться солнечными очками, солнцезащитными кремами с фактором защиты не менее 30-50;
- отказаться от использования косметики, духов, лекарственных средств, если причина в них;
- не проводить скрабирование кожи перед инсоляцией, т. к. роговой слой выполняет защитную функцию;
- в некоторых случаях помогает проведение в начале весны дозированного УФ-облучения с постепенным увеличением дозы для создания устойчивости к солнечному облучению.
Основные симптомы шока:
- Холодная, бледная, влажная кожа.
- Симптом “белого пятна” – замедленное наполнение капилляров кожи после их сдавления (более 2 секунд).
- Тахикардия.
- Вначале возбуждение, потом заторможенность.
- Снижение систолического артериального давления менее 100 мм рт.ст.
- Уменьшение пульсового давления менее 20 мм рт.ст.
- Снижение диуреза (олиго- или анурия).
Шок любой этиологии характеризуется фазностью развития расстройств периферического кровообращения, однако, последовательность развития фаз прослеживается не всегда. Проводимая терапия зависит от вида шока и основной причины.
В детском возрасте наиболее часто оказание неотложной помощи врачом-педиатром требуется при перераспределительном шоке (инфекционно-токсическом и анафилактическом).
Лечение ожогового шока
После получения ожоговой травмы больной поступает в ожоговое отделение клиники. По дороге в больницу начинаются лечебные мероприятия: накладываются антисептические повязки, больного согревают, вводят щелочные растворы. В связи с тем, что степень тяжести травм может быть разной, лечение ожогового шока должно быть комплексным. Его основная цель — стабилизировать психоэмоциональное состояние человека и купировать болевой синдром. Для этого внутривенно вводят наркотические анальгетики. Коррекцию ЦИК (объема циркулирующей крови) следует проводить как можно скорее. Для этого используются Гемодез, Реоглуман, Полиглюцин или раствор глюкозы. Их вводят внутривенно из расчета 20 мл на 1 кг массы тела пациента.
 Для коррекции объема крови пациенту внутривенно вводят полиглюцин.
Для коррекции объема крови пациенту внутривенно вводят полиглюцин.
Восстановление контроля над работой жизненно важных органов, таких как сердце, легкие, мозг, почки, достигается подключением пациента к специальным устройствам. Эуфиллин или раствор новокаина применяют для снятия спазма сосудов. Восстановление тонуса кровеносных сосудов поддерживается кортикостероидными гормонами преднизолоном и гидрокортизоном. Наиболее выраженным действием против ожогового шока обладают следующие препараты:
- Поливинол;
- Хемовинил;
- Дроперидол;
- Полиглюкан;
- Дексавен.
Эффективные средства от ожогов
В первую очередь вы должны помнить, что самое важное при ожоге кипятком – незамедлительно оказать первую помощь.
После первичной обработки ожога вы можете воспользоваться Пантенолом, Олазолем или другими специальными средствами против ожогов. Препараты этого типа предотвращают распространение ожогов глубоко в ткани, ускоряют восстановление и снимают болевые ощущения. Чем быстрее вы их нанесете, тем эффективнее они подействуют. Но использовать их можно при ожогах 1 и 2 степени до появления волдырей.
Дальнейшая терапия будет направлена на устранение последствий ожога кипятком
Важно не допустить попадания инфекции, снять отек, устранить красноту и чувство стянутости кожи.. После оказания первой помощи при ожогах первой степени можно воспользоваться косметическими средствами для ухода за пораженной кожей или кремами при ожогах
Косметические средства «Ла-Кри» содержат пантенол и другие вещества, уменьшающие неприятные симптомы ожогов и способствующие заживлению.
После оказания первой помощи при ожогах первой степени можно воспользоваться косметическими средствами для ухода за пораженной кожей или кремами при ожогах. Косметические средства «Ла-Кри» содержат пантенол и другие вещества, уменьшающие неприятные симптомы ожогов и способствующие заживлению.
Экстракты солодки, череды, грецкого ореха, бисаболола и другие натуральные компоненты делают крема, эмульсии и гели «Ла-Кри» не только эффективными, но и безопасными. Они не содержат гормонов, не вызывают аллергии и могут использоваться для дополнительного ухода за кожей после лечения ожогов от кипятка как у детей, так и у взрослых.
Симптомы Ожоговой болезни:
При ожоговой болезни в патологический процесс вовлекаются центральная и периферическая нервная система, претерпевающая значительные как функциональные, так и морфологические изменения. В первые часы ожогового шока примерно у 25 % пострадавших наблюдается возбуждение, сменяющееся по мере углубления шока заторможенностью. Глубокие рефлексы при этом повышены, может определяться рефлекс Бабинского. Болевая чувствительность необожженной кожи снижается, дермографизм угнетен.
На фоне ожоговой токсемии и инфекции возможен менингизм, иногда развивается менингит. Гнойный менингит обусловлен гематогенным или контактным распространением инфекции на мозговые оболочки. Ожоги с поражением костей свода черепа часто осложняются эпи– и субдуральными абсцессами. Среди психических нарушений, осложняющих течение ожоговой болезни, преобладают делириозные и делириозно-онейроидные состояния.
Как токсико-инфекционный период, так и период ожогового истощения могут осложняться органическими поражениями головного мозга невоспалительного характера (ожоговая энцефалопатия). Ведущие патогенетические механизмы ожоговой энцефалопатии – нарушения проницаемости сосудов, гипоксия и отек вещества мозга. Клинически наиболее важны такие синдромы ожоговой энцефалопатии, как амавротически-судорожный, гиперкинетический, делириозно-аментивный, рассеянных органических симптомов, астенический, вегетативно-трофических нарушений.
Поверхностно лежащие нервные стволы могут поражаться уже в момент ожога, захватывающего область их проекции на достаточную глубину. Чаще всего при этом поражаются малоберцовый, локтевой и срединный нервы. На 3–4-й неделе ожоговой болезни возможны различные по патогенезу одиночные и множественные невриты: инфекционно-аллергические, токсические, а также обусловленные распространением некроза на поверхностный участок нервного ствола. При ожоговом истощении часты полиневриты обожженных и необожженных конечностей.
Как диагностировать шок от ожога
Диагностика ожогового шока позволяет определить фазу и степень развития заболевания. Лабораторные исследования проводятся для определения уровня гемоглобина и гематокрита в крови. Их концентрация при ожогах средней и тяжелой степени тяжести выявляется через 4-6 часов после травмы и сохраняется, несмотря на своевременную медицинскую помощь. Снижение показателей гемоглобина и гематокрита может указывать на выздоровление пациента после шока.
Индекс Фрэнка (IF) используется для определения серьезности изменения. Как правило, послеожоговый шок возникает, когда травмой поражено более 10% поверхности тела. Его выраженность определяется величиной общей площади горения и ПЧ. Чем выше показатель, тем тяжелее состояние пациента.
Диагностика ожогового шока у пострадавшего происходит в следующем порядке:
- клинические испытания;
- мониторинг функционирования органов и организма;
- Рентгенограмма грудной клетки;
- Лабораторные тесты;
- эндоскопическая диагностика.
Чрезвычайно важно пройти всю диагностику и начать лечение в первые два дня. В противном случае легкая степень ожогового шока может быстро перерасти в тяжелый шок со всеми последствиями
 Место ожога обрабатывают антисептиком.
Место ожога обрабатывают антисептиком.
Причины ожогов
Ожоги могут развиться вследствие следующих причин:
- термическое воздействие;
- химическое воздействие;
- электрическое воздействие;
- лучевое воздействие.
Термическое воздействие
- Огонь. При воздействии огнем чаще всего поражаются лицо и верхние дыхательные пути. При ожогах других частей тела возникают трудности в удалении обгоревшей одежды, что может стать причиной развития инфекционного процесса.
- Кипяток. В данном случае площадь ожога может быть небольшой, но достаточно глубокой.
- Пар. При воздействии паром в большинстве случаев происходит неглубокое поражение тканей (часто поражаются верхние дыхательные пути).
- Горячие предметы. При поражении кожи с помощью раскаленных предметов на месте воздействия остаются четкие границы предмета. Данные ожоги достаточно глубокие и характеризуются второй – четвертой степенями поражения.
Степень поражения кожи при термическом воздействии зависит от следующих факторов:
- температура влияния (чем выше температура, тем сильнее поражение);
- длительность воздействия на кожу (чем дольше время контакта, тем тяжелее степень ожога);
- теплопроводность (чем она выше, тем сильнее степень поражения);
- состояние кожи и здоровья пострадавшего.
Химическое воздействие
например, кислоты, щелочиОжоги по причине химического воздействия могут возникать вследствие влияния на кожу следующих веществ:
- Кислоты. Влияние кислот на поверхность кожи вызывает неглубокие поражения. После воздействия на пораженном участке в короткий срок формируется ожоговая корочка, которая препятствует дальнейшему проникновению кислот вглубь кожи.
- Едкие щелочи. Вследствие влияния едкой щелочи на поверхность кожи происходит ее глубокое поражение.
- Соли некоторых тяжелых металлов (например, нитрат серебра, хлорид цинка). Поражение кожи данными веществами в большинстве случаев вызывают поверхностные ожоги.
амперЭлектрические травмы делятся на:
- низковольтовые;
- высоковольтовые;
- сверхвольтовые.
точка входа и выхода
Лучевое воздействие
Ожоги по причине лучевого воздействия могут быть вызваны:
- Ультрафиолетовым излучением. Ультрафиолетовые поражения кожи преимущественно возникают в летний период. Ожоги в данном случае неглубокие, но характеризуются большой площадью поражения. При воздействии ультрафиолета часто возникают поверхностные ожоги первой или второй степени.
- Ионизирующим излучением. Данное воздействие приводит к поражению не только кожи, но и близлежащих органов и тканей. Ожоги в подобном случае характеризуются неглубокой формой поражения.
- Инфракрасным излучением. Может вызывать поражение глаз, преимущественно сетчатки и роговицы, а также кожи. Степень поражения в данном случае будет зависеть от интенсивности излучения, а также от длительности воздействия.
Варианты фотодерматозов
1) изменения, вызванные чрезмерной по интенсивности или длительности инсоляцией (фототравматические реакции):
- солнечные ожоги, крапивница;
- фотостарение кожи, солнечный эластоз;
- актинический (солнечный ) кератоз;
- предопухолевые и опухолевые поражения кожи;
2) фотодерматозы, вызванные дефицитом естественных кожных протекторов (пигментная ксеродерма, альбинизм, светлый тип кожи);
3) дерматозы, обусловленные присутствием в коже веществ, способных усилить солнечные эффекты (фототоксические реакции), или заставляющие реагировать иммунную систему кожи после фотоактивации (фотоаллергические реакции).
4) дерматозы, усиливающиеся или проявляющиеся после инсоляции (красная волчанка, дерматомиозит, болезнь Дарье, хлоазма);
Остановимся на наиболее часто встречающихся фотодерматозах.
Солнечный ожог развивается в короткое время при гиперинсоляции у лиц с повышенной фоточувствительностью на участках кожи, подвергшихся облучению. Солнечный ожог проявляется эритемой, зудом, а в тяжелых случаях — отеком, везикулами, пузырями и болью; сопровождается повышением температуры тела, недомоганием, головной болью. Тяжелые солнечные ожоги могут быть фактором риска развития меланомы. Повторные солнечные ожоги приводят к преждевременному старению кожи (геродермии, актиническому старению).
Полиморфный фотодерматоз. Появляется весной с появлением первых интенсивных солнечных лучей. Между инсоляцией и клиническими проявлениями может пройти от 1 до 10 дней, если нет повторного пребывания на солнце. Поражаются открытые участки тела — голова, шея, кисти и предплечья. Кожные покровы краснеют, на них появляются небольшие пузырьки и узелки, которые имеют тенденцию к слиянию и образованию бляшек. Беспокоит зуд.
Солнечная крапивница. Спустя несколько часов после пребывания на солнце на открытых участках тела формируются разнообразные пятна, узелки, пузырьки и волдыри, сопровождающиеся сильным зудом. Они сливаются друг с другом, образуя крупные, но кратковременно существующие элементы.
Актинический (солнечный) кератоз. Заболевание, возникающее в результате многолетнего регулярного воздействия солнечного света. В основе лежит повреждение кератиноцитов. Клиническая картина характеризуется появлением жестких ороговевающих элементов, спаянных с подлежащей кожей, округлой или овальной формы, при насильственном удалении которых отмечается болезненность. Цвет чешуек варьирует от нормальной кожи до желто-коричневых, часто с красноватым оттенком, при пальпации жесткие, шероховатые. Размер, как правило, менее 1 см. По современной классификации ВОЗ это заболевание отнесено к предраковым.
Фототоксические реакции обусловлены наличием в организме веществ, обладающих фотосенсибилизирующим действием. Эти вещества могут иметь эндогенное или экзогенное происхождение.
- лекарственные препараты, которые снижают защиту кожи от солнечных лучей (фуросемид, тетрациклиновые антибиотики, нестероидные противовоспалительные средства и отдельные антидепрессанты);
- косметические средства, содержащие в составе некоторые эфирные масла, продукты нефти, и парфюмерия;
- сок растений, содержащий фуранокумарины (борщевик, дудник);
- наследственно обусловленное повышенное содержание пигментов порфиринов в организме — порфирии.
Существуют три варианта фототоксических реакций:
-
немедленная эритема и крапивница;
-
отсроченная реакция по типу ожога, развивающаяся через 16–24 часа и позже;
-
отсроченная гиперпигментация, через 72–96 часов. Высыпания локализуются на коже открытых участков тела. При этом характерна резкая граница между здоровой и пораженной кожей, соответствующая краю одежды, ремешку от часов, месту контакта с растением и др.
После отмены препарата\вещества, вызвавшего фотосенсибилизацию, повышенная чувствительность кожи к УФ-облучению может сохраняться в течение нескольких месяцев, что может быть важно для постановки диагноза заболевания.
Заболевания внутренних органов, особенно пищеварительной и эндокринной систем, могут сказываться на фотопротекторных свойствах кожи и провоцировать предрасположенность к развитию фотодерматоза.
Online-консультации врачей
| Консультация хирурга |
| Консультация ортопеда-травматолога |
| Консультация проктолога |
| Консультация пластического хирурга |
| Консультация гомеопата |
| Консультация доктора-УЗИ |
| Консультация гинеколога |
| Консультация сексолога |
| Консультация оториноларинголога |
| Консультация детского психолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация кардиолога |
| Консультация детского невролога |
| Консультация уролога |
| Консультация нарколога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Что провоцирует / Причины Ожоговой болезни:
Основным фактором, определяющим тяжесть ожоговой болезни, ее исход и прогноз, является площадь глубоких ожогов. Большое значение имеет возраст пострадавшего и локализация ожога. У людей старческого возраста и детей глубокое поражение даже 5% поверхности тела может привести к летальному исходу. Существовало много теорий патогенеза ожоговой болезни. Дюпюитрен объяснял развитие общих нарушений в организме и наступление смерти при ожогах развитием нервно-рефлекторного шока, связанного с сильным болевым раздражением и страхом во время получения повреждения. Барадок и Троянов связывали развитие общих симптомов с плазмопотерей, приводящей к сгущению крови и нарушению кровообращения. Высказывались мысли о нарушении при повышенной температуре функции красных кровяных телец и др.
Симптомы ожогов
Симптомы ожогов будут зависеть от их тяжести. Некоторые незначительные ожоги могут быть очень болезненными, в то время как серьезные ожоги могут не причинять никакой боли.
Симптомы ожога:
- покраснение кожи;
- шелушение кожи;
- пузыри;
- опухание;
- белая или обуглившаяся кожа.
Интенсивность боли, которую вы чувствуете, не всегда зависит от тяжести ожога.
Ваша кожа — это самый большой орган тела. Она имеет множество функций, в том числе она выступает в качестве барьера между внутренней средой организма и окружающей средой и регулирует температуру тела. Ваша кожа состоит из трех слоев:
- Эпидермис (внешний слой вашей кожи) толщиной 0,5-1,5 мм. Он 5 слоев клеток, которые постепенно движутся к поверхности по мере того, как мертвые клетки отшелушиваются примерно раз в 2 недели.
- Дерма (расположенный под эпидермисом слой волокнистой ткани) имеет толщину 0,3-3 мм. и состоит из 3 типов ткани. В дерме находятся волосяные луковицы и потовые железы, а также мелкие кровеносные сосуды и нервные окончания.
- Подкожно-жировая клетчатка (последний слой жира и ткани) у всех людей имеет различную толщину. В ней находятся крупные кровеносные сосуды и нервы. Этот слой регулирует температуру вашей кожи и тела.
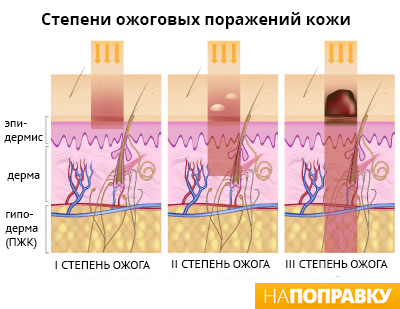
Типы ожогов
Ожоги классифицируются по степени повреждения. Есть 4 основных типа ожога.
Поверхностные ожоги эпидермиса (I степень). Ваша кожа краснеет, слегка опухает и болит, но пузырей не возникает.
Поверхностные ожоги дермы (II степень). Ваша кожа приобретет бледно-розовый оттенок, будет болеть, появятся небольшие пузыри.
Глубокие ожоги дермы или частично глубокие ожоги (III степень). При ожогах этого типа ваша кожа будет красной и одутловатой. Кожа также может быть сухой или влажной, опухшей и покрытой волдырями, она может сильно болеть или не болеть вовсе.


