Заболевания наружной оболочки глаза. диагностика и лечение
Содержание:
- Что вызывает пожелтение глаз?
- Этапы борьбы и профилактика ксантелазмы
- Симптомы заболевания
- Лечение желтых глаз
- Возможные причины покраснений глаз
- Причины
- Причины помутнения роговицы
- Опасность ретикулярного варикоза
- Жжение в глазах: причины появления и способы лечения
- Где получить соответствующую консультацию?
- Лечение ретикулярного варикоза вен
- Типичные симптомы заболевания
- Почему возникает покраснение глаз у пенсионеров?
- Что такое цирроз печени
- Меры профилактики
Что вызывает пожелтение глаз?
Склера (белочная оболочка глаза) всегда должна выглядеть белой. Если вдруг она краснеет или меняет свой цвет, необходимо обратиться к офтальмологу, чтобы выявить причину изменения цвета.
Иктеричность (желтушность) конъюнктивы
Одной из причин изменения цвета глаз может быть иктеричность конъюнктивы. Это медицинский термин, используемый для пожелтения глаз. (Иногда для описания пожелтения глаз также используется термин «иктеричность склер» ).
Желтуха
В большинстве случаев желтые глаза являются симптомом желтухи: из-за повышения уровня пигмента билирубина, кожа и глаза меняют свой цвет. Хотя сама по себе желтуха не является заболеванием, она свидетельствует о том, что печень, желчный пузырь и желчные протоки не функционируют должным образом.
Чаще всего желтуха встречается у новорожденных. По данным Центров по контролю и профилактики заболеваний в США (CDC), примерно 60% всех новорожденных подвержены желтухе. Недоношенные младенцы подвержены повышенному риску, поскольку их печень еще не развилась в достаточной степени, чтобы выводить билирубин.
Желтуха значительно реже встречается у детей более старшего возраста или у взрослых. Если это произошло, то, как правило, подозревается наличие более серьезного заболевания, требующего лечения
Как и в случае с новорожденными, в первую очередь внимание стоит обращать на печень
Легкие случаи желтухи новорожденных обычно проходят сами по себе. Только 1 ребенку из 20 может понадобиться специализированное лечение. В качестве стандартного лечения желтухи средней степени тяжести применяется свет (фототерапия), который снижает уровень билирубина, и ребенок обычно очень быстро выздоравливает.
Примечание. Изменение цвета глаз при желтухе не влияет на зрение.
Этапы борьбы и профилактика ксантелазмы
Единственный надёжный способ борьбы с ксантелазмой – это её ликвидация. Какой метод предпочтительней решит только врач исходя из конкретной ситуации. Лазерный луч – одно из последних достижений высокотехнологичной медицины. Наша клиника оснащена современным оборудованием, и процедуру удаления ксантелазмы век проводят опытные профессионалы. Лазерное удаление отличает минимальный риск рецидива, высокая стерильность, низкая вероятность травмирования прилежащей кожи и отсутствие последующих воспалений. Противопоказаниями для этой высокоэффективной процедуры может служить сахарный диабет, беременность, присутствие опасных опухолевых процессов.
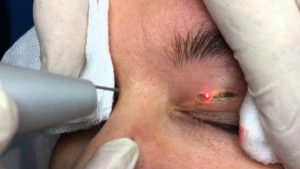
Этапы борьбы с ксантелазмой:
- подготовка – посещение офтальмолога, сдача анализов, выбор метода удаления с учётом показаний;
- уничтожение образования;
- восстановление с выполнением соответствующих назначений и контрольного осмотра.
В качестве предупредительных мер нужно выбирать те, которые направлены на нормальное функционирование организма в целом.
Симптомы заболевания
Реакция развивается стремительно, признаками ангионевротического отека у детей являются опухшие губы, шея, лицо. Нередко поражается верхняя часть торса, кисти, стопы, зона гениталий. Отек Квинке виден на глазах у ребенка – опухают веки с одной или двух сторон.
- При поражении миндалин картина схожа с ангиной.
- Об отеке гортани свидетельствует охрипший голос, затрудненное дыхание, порывистый кашель, посинение и затем постепенное побледнение кожи.
- Припухлость, проявившаяся в одной зоне, может возникнуть в другой. Это преимущественно относится к масштабной отечности.
- Когда отекает полость рта и язык, становится затрудненной речь.
- При локализации процесса в ЖКТ ребенок может пожаловаться на покалывание языка, после этого возможны понос и рвота, резкие боли в области кишечника.
- Редко возникает отек оболочек мозга. При нем ребенок не может до конца наклонить голову вперед, жалуется на головную боль, ведет себя заторможено. Могут появляться судороги, рвота.
- В случае поражения только кожи, может появиться суставная боль, лихорадка, ребенок может потерять сознание.
Патологическое состояние может сохраняться от часа до нескольких суток.
Лечение желтых глаз
Лечение желтых глаз зависит от первопричины пожелтения глаз.
Пожелтение глаз является видимым признаком определенных заболеваний
При этом важно определить и сопутствующие симптомы, чтобы узнать природу проблемы со здоровьем
Могут наблюдаться следующие сопутствующие симптомы: зуд кожи, вздутие живота, повышенная утомляемость, жар, светлый стул, моча темного цвета, потеря аппетита, тошнота и резкая потеря веса.
Чтобы назначить правильное и эффективное лечение, необходимо провести обследование, в том числе проверить уровень билирубина в крови, сделать развернутый клинический анализ крови и проверить печень.
Результаты обследования, анализ симптомов, анамнез, медицинский осмотр пациента и, возможно, исследования с использованием визуализационных методов диагностики помогут поставить правильный диагноз.
Если первопричиной пожелтения глаз является инфекционное заболевание, например, гепатит C или малярия, для лечения могут быть назначены антибиотики, а также противогрибковые и противовирусные препараты.
Если в анамнезе пациента фигурирует чрезмерное употребление алкоголя или наркотических средств, лечение следует начинать с прекращения употребления этих веществ.
Диета тоже может играть значительную роль. Печень перерабатывает и метаболизирует большинство поступающих в организм питательных веществ. Но трудноусваиваемые вещества затрудняют ее работу. Это рафинированный сахар, соль и жир с высоким содержанием насыщенных жирных кислот.
Пациентам с желтухой рекомендуется соблюдать режим питья и употреблять в пищу продукты, полезные для печени — фрукты и овощи, цельнозерновые, полезные белки, орехи и бобовые.
По мере выздоровления печени после курса лечения, желтуха и пожелтение глаз также проходят.
В некоторых случаях может понадобиться хирургическое вмешательство, чтобы скорректировать сопутствующие факторы, например, закупорку желчных протоков.
Возможные причины покраснений глаз
- Заболевания конъюнктивы:
- конъюнктивит (инфекционный конъюнктивит, вызванный бактериями, вирусами, хламидиями; неинфекционный конъюнктивит – аллергический конъюнктивит, синдром сухого глаза, токсическое действие препаратов на конъюнктиву, конъюнктивит при системных заболеваниях);
- опухоли конъюнктивы;
- субконъюнктивальное кровоизлияние.
2. Заболевания роговицы:
- инфекционный кератит (вызванный бактериями, вирусами, хламидиями, грибами, простейшими);
- неинфекционный кератит (паралитический, связанный с несмыканием глазной щели, при системных заболеваниях, при аллергических заболеваниях);
- кератопатия;
- синдром рецидивирующих дефектов эпителия.
3. Увеальные болезни:
- передний увеит (воспаление радужки и / или цилиарного тела);
- бактериальный эндофтальмит.
4. Приступ закрытоугольной глаукомы.
5. Травмы глазного яблока (век, глазницы, конъюнктивы, роговицы, склеры).
6. Заболевания век:
- аномальный рост ресниц;
- выворот век;
- воспаление краев век — блефарит;
- ячмень.
7. Заболевания склеры:
- эписклерит;
- склерит.
8. Орбитальные заболевания:
- тиреоидная орбитопатия;
- воспалительные заболевания;
- орбитальные опухоли;
9. Кластерные головные боли.
Внезапное появление покраснения свидетельствует о начале болезненного процесса. Срочного вмешательства требуют следующие симптомы, сопровождающие покраснение глаза:
- чувствительность к свету — светобоязнь;
- появление радужных кругов вокруг ламп;
- внезапное появление двоения;
- сопутствующая сильная головная боль.
Причины
Физиологические причины покраснения глаз
К физиологическим причинам покраснения глаз относят:
- усталость глаз в результате длительного зрительного напряжения, в том числе при неправильно подобранных очках;
- усталость глаз на фоне нервного напряжения;
- недостаток сна;
- сильные физические нагрузки;
- длительный плач;
- продолжительный кашель или чихание.
Покраснение глаз при физиологическом происхождении не приводит к развитию воспаления. Как только фактор, вызвавший покраснение, исчезает, покраснение проходит без каких-либо последствий для организма. Усталость глаз, как правило, проявляется покраснением склер к концу рабочего дня или вечером. При этом покраснение может сопровождаться ощущением жжения или рези в глазах.
Физическое или химическое воздействие
Причиной покраснения глаз может быть воздействие различных раздражителей. Наиболее типичны следующие ситуации:
- попадание в глаза воды;
- попадание в глаза средств бытовой химии (моющих и чистящих средств, дезодорантов, репеллентов и т.п.);
- попадание в глаза дыма (в том числе сигаретного);
- воздействие солнечного излучения (нахождение на ярком солнце без светозащитных очков);
- длительное пребывание на холоде или на сильном ветре;
- попадание в глаза инородных предметов (пыли, соринок и т.п.);
- раздражение глаз контактными линзами.
Если глаза будут довольно часто испытывать химическое или физическое
раздражение, это может привести к развитию различных заболеваний глаз, одним из
симптомов которых будет покраснение, проявляющееся в периоды
обострений.
Офтальмологические заболевания
Покраснение глаз может быть симптомом следующих заболеваний:
- конъюнктивит
(воспаление слизистой глаза); - кератит
(воспаление роговицы); - воспаление слёзной железы (дакриоаденит);
- воспаление слёзного мешка (дакриоцистит);
- каналикулит (воспаление слёзных канальцев);
-
блефарит
(воспаление век); - увеит (воспаление сосудистой оболочки глаза);
- ячмень на глазу;
- синдром сухого глаза;
- глаукома;
- неврит
зрительного нерва; - а также других, более редких глазных заболеваний.
Другие заболевания, проявляющиеся покраснением глаз
Различные заболевания могут проявляться покраснением глаз. Прежде всего, это:
- ветряная оспа. При активном протекании ветряной оспы, вирус может проникнуть в камеру глаза, вызвав воспаление роговицы и покраснение склеры;
- гипертоническая болезнь;
- аллергические заболевания;
- сахарный диабет,
- а также ряд других заболеваний.
Причины помутнения роговицы
Помутнение возникает после какого-либо сильного воздействия на прозрачную оболочку глаза. Это может быть травма, осложнившаяся грубыми рубцеванием при заживлении в результате особенностей тканей пациента или присоединением инфекции к травматическому повреждению, что увеличивает объем дефекта ткани.
Частая причина бельма — тяжелое инфекционное заболевание глаза, приводящее к обширным и долго заживающим язвенным дефектам. Обычно такие поражения вызывают бактериальные агенты и опоясывающий герпес.
Бельмо может образоваться после химического и реже термического ожога глаза и даже в результате офтальмологической операции, но и длительное ношение контактных линз вызывает повреждение роговичной ткани с образованием рубчиков.
Опасность ретикулярного варикоза
Во многих случаях больные не обращают внимания на сосудистые звездочки и не спешат к врачу. Симптоматики практически нет, поэтому женщины списывают видимость вен на косметический дефект.
Если не начать лечение на начальной стадии, разовьется клапанная недостаточность глубоких магистральных вен. Особенно опасен ретикулярный варикоз притоков БПВ. Большая подкожная вена проходит вдоль медиальной стороны ног и соединяется с бедренной веной. По мере деформации клапанов БПВ развивается варикозная болезнь.
При длительном игнорировании проблемы сосудистая сеточка углубляется и усиливается риск трофических язв.
Жжение в глазах: причины появления и способы лечения
Каждый хоть раз в жизни испытывал жжение в глазах. Довольно часто оно проходит в первые минуты — например, если возникло из-за необходимости нарезать лук или нахождения рядом с дымящимся объектом. Тогда волноваться о здоровье повода нет.
Совсем другое дело — если чувство жжения в глазах мучает вас на протяжении долгого времени. Тогда стоит в ближайшее время выявить причину и заняться лечением — и не самостоятельным, а под чутким руководством офтальмолога.
Почему жжёт глаза, что может помочь и о чём стоит помнить, чтобы дискомфорт никогда не возникал? Расскажем подробнее.

Боль и жжение в глазах: причины появления
Чаще всего на подобные ощущения жалуются те, кто подолгу работает за компьютером и далеко не всегда вспоминает о необходимости встать из-за стола, размяться и сделать гимнастику для глаз. Однако есть и другие причины жжения в глазах. Среди них следующие:
-
проявление аллергической реакции;
-
воздействие сильного ветра, пыли, ультрафиолетовых лучей;
-
химические раздражители — от случайно попавшего в глаз мыла до неподходящей косметики. Во втором случае может прибавиться и жжение век;
-
попадание инородного тела;
-
травма;
-
глазные заболевания от конъюнктивита до катаракты;
-
болезни, которые косвенно затрагивают органы зрения — к примеру, дерматологические. К примеру, если жжением всё не ограничилось и вокруг глаз появилась краснота, а кожа начала облезать, проблема может быть именно в её состоянии.
Сопутствующие симптомы
Далеко не всегда жжение слизистой глаз возникает само по себе — в большинстве случаев его сопровождают и другие симптомы, по которым становится легче понять, какая причина спровоцировала проблему.
Среди дополнительных симптомов особенно часто встречаются:
-
сухость;
-
покраснение;
-
слезотечение;
-
припухлость под глазом;
-
облезшая кожа.
Если симптом один, быть может, проблему и удастся решить, не выходя из дома, а вот если вы насчитали три-четыре, стоит срочно звонить специалисту, чтобы он принял вас в ближайшее время.
Как избавиться от жжения в глазах
Способ лечения жжения полностью зависит от причины, по которой проблема возникла. Если в глаз попали едкие химикаты или неподходящие косметические средства, достаточно срочно промыть его либо увлажняющими каплями, либо кипяченой или бутилированной водой.
После того, как промыли глаза, неплохо будет успокоить глаза с помощью холодных компрессов.
Если вы заметили в глазу инородное тело и уверены, что можете извлечь его сами, действуйте аккуратно и используйте только салфетки или ватные палочки. Потом не забудьте промыть и удостовериться, что не поцарапали веко.

Профилактика
Чтобы не допускать появления жжения, достаточно всего лишь следовать нескольким правилам:
-
не сидите за компьютером без перерыва, делайте паузы и не забывайте о гимнастике для глаз;
-
помните, что покупать первые попавшиеся линзы, чтобы улучшить зрение — плохая идея, не стоит вставлять в глаза продукт, который может вам не подойти;
-
внимательно изучайте составы всех косметических средств, способных попасть на веки или под них;
-
при работе с сильными химическими веществами носите защитные очки.
Кроме того, обязательно регулярно посещайте офтальмолога — только так можно быть уверенным, что с вами всё в порядке. Позаботьтесь о себе!
Где получить соответствующую консультацию?
Узнать характеристики различных медицинских центров в Москве и не только выбрать компетентного специалиста для его посещения, но и записать вызов офтальмолога на дом доступно, используя информационное содержимое нашей Справочной по частным клиникам «Ваш доктор», что дополнительно позволяет теоретически ознакомиться с интересующими патологическими нарушениями.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Лечение ретикулярного варикоза вен
При лечении ретикулярной формы варикозной болезни на ранней стадии исход благоприятный.
Сначала флеболог назначает медикаментозную терапию для улучшения кровотока вкупе с компрессионной терапией.
Медикаментозная терапия включает в себя прием венотоников на основе рутозида, гепарина, троксерутина, диосмина. Они корректируют отток лимфы, укрепляют стенки сосудов, нормализуют проницаемость сосудов, повышают тонус вен, предотвращают судороги и развитие трофических нарушений.
В зависимости от количества ретикуляров врач подбирает компрессионные чулки. При подкожных венах на голенях рекомендуется ношение колгот лечебного действия. Если появились паутинки на задней стороне колен, подойдет бинтование эластичным бинтом или ношение колгот компрессии класса А.
Если увеличивается число ретикуляров и сосудистая сетка заметна даже после отдыха, то приступают к лечению нижних конечностей аппаратным методом.
Лазеротерапия заключается в воздействии пучка света на сосудистое сплетение. Лазер нагревает вену, за счет чего внутренняя поверхность сосуда разрушается. Кровь перестает поступать по этой вене. Для достижения результата требуется пройти 2-3 процедуры с интервалом в 2-3 недели. После обработки 12 часов нельзя нагружать конечность, загорать на солнце, принимать душ и ходить в баню. Лазерная коагуляция имеет недостаток. Если доктор долго будет воздействовать на один и тот же участок, можно получить ожог. Метод эффективен при диаметре сосудов меньше 1 мм.
При расширении вен более чем на 3 мм назначается склеротерапия. Она заключается во введении специального склерозанта в просвет вены под контролем УЗИ. Вещество склеивает стенки, за счет чего кровоснабжение по патологическому участку прекращается. Для лечения внутрикожного варикоза используется вещество в виде пены. Процедура безболезненна, т. к. уколы делаются тончайшими иглами. Возможно жжение в момент введения препарата. После инъекций натягивается тугая повязка. Принять прохладный душ и снять компрессионное белье разрешается этот же день.
Микрофлебэктомия не проводится при ретикулярном типе болезни.
Лечение не будет эффективным, если не устранить первопричину. Людям с ожирением нужно корректировать вес для снижения нагрузки на ноги. Офисным работникам нужно делать паузы, вставать и прогуливаться каждый час. Любителям обуви на высоких каблуках следует носить удобную обувь с широкой колодкой и высотой каблука не более 5 см.
Лечение ретикулярного варикоза в клинике доктора Груздева:

Эндовазальная лазерная коагуляция (ЭВЛК)
Если у вас варикоз, то это еще не значит, что придется делать операцию! Новые медицинские технологии позволяют избавиться от этого недуга без хирургического вмешательства.
Подробнее

Склеротерапия
Склеротерапия – это методика лечения варикоза посредством введения в пораженные вены склерозанта (специального медицинского препарата).
Подробнее

ЭХО-склеротерапия
Методика применяется в случаях, когда нужно «запаять» крупные вены.
Подробнее

Foam-form склеротерапия
Технология Foam-form (пенная склеротерапия) используется для «склеивания» варикозно-расширенных вен диаметром до 6 мм.
Подробнее

FILM-склеротерапия
Новейший и уникальный метод борьбы с варикозными изменениями сосудов любого размера.
Подробнее

Клеевая облитерация вен VenaSeal
Безоперационное лечение хронической венозной недостаточности и варикозного расширения вен с помощью биоклея VenaSeal.
Подробнее
Типичные симптомы заболевания
При всех формах блефарита, а по превалирующим внешним признакам со стороны глаза выделено шесть вариантов заболевания, отмечаются практически одинаковые симптомы разной степени выраженности.
Болезнь начинается с локальной отечности и покраснения свободного краешка век, которые постепенно распространяются дальше. Больной ощущает сильный зуд, вовлечение слизистой оболочки глаза — роговицы приводит к светобоязни — повышенная и болезненная чувствительность к яркому свету. Глаза быстро утомляются от обычной нагрузки.
Воспаленная кожа и слизистая внутреннего века вырабатывают значительное количество секрета, вследствие изменения микроэлементного состава и наличия продуктов жизнедеятельности микрофлоры, густеет слеза. Густая жидкость вязкой пленкой стелется по роговице, ухудшая остроту зрения.
На зоркость влияет и воспалительный отек прилежащих тканей глаза, роговица тоже становится плотнее и толще, снижается её прозрачность, развивается конъюнктивит. Возможно формирование воспалительной язвы роговицы и синдрома «сухого глаза».
В уголках глаз скапливаются сероватого цвета плотные и липкие выделения, намечается тенденция к склеиванию век и ресниц.
Мейбомиевые железы изменяют сальную секрецию, больше или меньше, но не в нормальном количестве. Любая форма заболевания может сопровождаться развитием халязиона — гнойной полости в сальной железе.
Почему возникает покраснение глаз у пенсионеров?
С возрастом происходит трансформация многих процессов, которые протекают в организме и слезопродукция – не исключение. Снижение количества вырабатываемой слезы, изменение ее состава обусловлено нарушением работы слезного аппарата.
Когда слезные железы под воздействием возрастных факторов начинают «лениться», вырабатывают меньше слез, роговица перестает получать необходимое увлажнение. Если вдобавок к этому мейбомиевые железы перестают производить липиды – важнейший компонент слезы, жидкость не удерживается на поверхности роговицы.
Дефицит слез, изменение их состава приводят к развитию синдрома «сухого глаза» (ССГ). Он проявляется покраснением белка глаза у пожилого человека, сухостью, состоянием жжения.
Эта болезнь проявляется сухостью и покраснением глаз, светобоязнью, состоянием жжения и присутствия «песка». При легкой форме ССГ возможно компенсаторное слезотечение, с помощью которого организм пытается восполнить дефицит слез. Но из-за измененного состава они не удерживаются на поверхности, поэтому не могут обеспечить увлажнение роговицы.
Синдром «сухого глаза» по степени тяжести бывает легкий, средний, тяжелый. Для легкой формы характерно наличие микропризнаков сухости роговицы на фоне рефлекторного дефицита слез.
ССГ средней степени тяжести характеризуется наличием признаков сухости глазных тканей, вызванных умеренным снижением слезопродукции, нарушением стабильности слезной пленки. Тяжелые формы болезни у людей пожилого возраста проявляются наличием макропризнаков сухости роговицы («нитчатого» кератита, «сухого» кератоконъюнктивита и рецидивирующей эрозии роговицы) на фоне явно выраженного (чаще критического) снижения продукции слез.
От дефицита слез помогут избавиться капсулы Дельфанто. Это современное средство с высокой антиоксидантной активностью (за счет высокой концентрации полифенольных антоцианов). Оно помогает нормализовать деятельность слезных желез, улучшить состав секрета, то есть устранить симптомы и причины покраснения склеры.
Развитию патологии также могут способствовать гормональные изменения в организме (менопауза у женщин), прием некоторых лекарств (антидепрессанты, мочегонные таблетки, бета-блокаторы).
Что такое цирроз печени
Под циррозом печени подразумевают патологический и хронически протекающий процесс в печени, в результате которого ее паренхиматозная ткань замещается фиброзной соединительной (стромой). Также происходит структурная перестройка сосудистого русла и уменьшение количества нормально функционирующих гепатоцитов (клеток печени).
По статистике, мировая ежегодная смертность от цирроза составляет около 300 тыс. человек, с прогрессирующей тенденцией к увеличению. Наиболее чаще заболеванию подвержены мужчины старше 40 лет, склонные к алкоголизму, а также больные:
- хроническим гепатитом B, C и D;
- патологиями, осложненными жировым гепатозом;
- некоторыми наследственными болезнями (например, гемохроматозом);
- некоторыми аутоиммунными заболеваниями;
- токсическим поражением печени химическими веществами.
Меры профилактики
Предотвратить аллергию на коже под глазами можно только в том случае, если уже известно, что именно ее вызывает. В такой ситуации можно заранее выпить антигистаминный препарат для того, чтобы симптомы были слабее или не появились совсем4.
Чтобы наслаждаться полноценной жизнью, не рекомендуется игнорировать наличие аллергии. Справиться с проблемой поможет своевременный прием лекарственного препарата.
Список литературы:
- Егоров А. Е. Лечение аллергических заболеваний переднего отрезка глаза / А. Е. Егоров // Русский медицинский журнал. – 2000. – Т. 1. – Вып. 2. – С. 52–55.
- Курбачева О. М. Поллиноз. Современные аспекты диагностики и лечения аллергических заболеваний. Матер. конф. — М. — 2009. — С. 31 – 37.
- Майчук Ю. Ф. Сезонный поллинозный конъюнктивит — самая распространённая форма глазных аллергозов. Часть I. Эпидемиология, этиология, патофизиология, клиника, диагностика. Росc. офтальмол. журнал. — 2010. — № 1. — С. 37 – 41.
- Татаурщикова Н.С. Современные аспекты применения антигистаминных препаратов в практике врача-терапевта. // Фарматека. 2011. №11. С. 46–50.


