Тромбоциты в крови
Содержание:
- Когда сдают анализ крови Д-димер и что показывают отклонения результатов от нормы
- Как выполняется анализ
- При каких обстоятельствах врач рекомендует пероральные антикоагулянты?
- Подготовка к анализу
- Причины снижения
- Таблица причин изменения количества тромбоцитов
- Антиагрегантные препараты
- История
- Как сдавать анализы
- Причины повышенных тромбоцитов
- D-димеры – норма у здоровых людей, беременных женщин и пожилых людей
- Показания
- Тромбоцитопения при онкологических заболеваниях
- 1.Что такое холестерин и триглицериды?
- Снижение количества тромбоцитов
- Лечение тромбоцитопении
- Симптомы
Когда сдают анализ крови Д-димер и что показывают отклонения результатов от нормы
Иногда процессы свертывания крови приводят к образованию тромбов. Отследить их поможет Д-димер анализ крови. Это исследование выявит такие опасные для жизни состояния, как тромбоз глубоких вен и легочная эмболия.
Как правильно подготовить организм к анализу?
Для исследования на д-димер берется венозная кровь. Взятая кровь на обследование должна быть свежо взятой.
Для того чтобы получить максимально правильное значение данного маркера, необходимо правильно подготовить организм:
- Кровь рекомендовано сдавать утром натощак,
- Последний прием пищи должен быть минимум за 12 часов до забора крови,
- В течение 48 часов до забора крови соблюдать диету не кушать жареное, солёное, жирное,
- Не употреблять алкоголь в последние 48 часов до сдачи материала на анализ,
- Отказаться от курения,
- За 14 календарных дней до забора крови прекратить принимать медикаментозные препараты,
- Если прием препаратов невозможно отложить, необходимо проинформировать об этом доктора,
- Не нервничать за 60 минут до сдачи анализа.
Д-димер – норма
Каждая лаборатория имеет свои показатели для определения уровня. Для обозначения используются димер-эквивалентные единицы или фиброген-эквивалентные единицы. Норма Д-димера в крови равна 0,25 мг/л (для ФЭЕ – 0,5 мг/л). Эти нормы разработаны только для взрослых, поскольку считается, что у детей риск возникновения тромбообразования ничтожно мал.
На показатель влияет несколько факторов:
- размер тромба;
- возрастные характеристики;
- прием антикоагулянтов и тромболитиков;
- наличие заболеваний и травм.
- Диета при желчнокаменной болезни
- Суп рассольник: рецепты с фото
- Манник в мультиварке: рецепты
Как лабораторный тест: преимущества, показания
Лабораторный тест на Д-димер отражает процесс тромбообразования в организме. Он показывает, что есть формирование кровяного сгустка, так как одновременно запускаются две противоположные реакции – свертывание и разрушение нитей фибрина (фибринолиз). Достоинством этого анализа считается достоверность, приближающаяся к 98%. Если обнаружены нормальные показатели, то диагноз тромбоза можно исключить.
Состояния, при которых жизненно важно знать уровень Д-димера:
- риск закупорки легочных артерий, сосудов мозга и сердца;
- инфаркт миокарда (при высоких значениях есть угроза аритмии и шока);
- оценка состояния свертывания перед операцией.
Подготовка и проведение
В медицинской практике используют два вида анализа крови D-димер. Это качественное и количественное исследования.
Качественный анализ отвечает на вопрос, повышен ли уровень D-димера. Этого достаточно, чтобы выявить патологию системы кроветворения.
Количественный анализ позволяет узнать точное количество белка в крови. Он более информативен: если уже было назначено лечение, позволяет точнее определить его динамику.
Сдается кровь из вены утром натощак. Такие условия формируют оптимальные исходные данные для дальнейшего исследования.
Большинство современных лабораторий проводят количественный анализ д димера. Он занимает не более двух дней, считая день забора. Таким образом, оперативные результаты помогут не потерять время и не дать развиться состоянию, опасному для жизни.
Как подготовиться к сдаче крови
Фрагменты расщепления фибрина (Д-димеры) изучаются методом иммунотурбидиметрии. Материалом для исследования служит венозная кровь.
Особенной подготовки сдача анализа не требует. Все рекомендации являются стандартными и общими для любого забора крови. То есть:
- анализ сдаётся натощак;
- за день до забора материала исключается курение, приём жирной пищи, крепкого чая и кофе, также необходимо избегать физического и эмоционального перенапряжения;
- за два дня необходимо исключить приём спиртных напитков;
- лечащий врач и сотрудники лаборатории должны быть уведомлены о принимаемых медикаментах (особенно это касается антикоагулянтов).
Как выполняется анализ
Подсчет количества тромбоцитов в крови мужчины проводится во время выполнения клинического анализа. Для этого кровь берется из пальца, она в небольшом количестве наносится на специальное предметное стекло в виде мазка. Он затем окрашивается анилиновыми красителями (окрашивание по Романовскому-Гимзе) и под микроскопом в мазке проводится подсчет тромбоцитов. В современных лабораториях данное исследование выполняется при помощи специального гематологического анализатора, в котором подсчет тромбоцитов проводится в автоматическом режиме. Для получения достоверных результатов исследования кровь желательно сдавать натощак, поэтому оно обычно проводится утром. При этом пациент не завтракает (допускается прием минеральной воды без газа или несладкого чая). В случае приема медикаментов, которые могут повлиять на количество тромбоцитов в крови у мужчины, пациент об этом обязательно должен проинформировать лечащего врача, который определит необходимость временного прекращения применения лекарственных средств. Выполнение несложных подготовительных рекомендаций, а также проведение подсчета тромбоцитов на современном гематологическом анализаторе позволяют получить максимально достоверный результат исследования.
При каких обстоятельствах врач рекомендует пероральные антикоагулянты?
Чтобы предотвратить рост тромбов при венозном тромбозе, чаще всего используются пероральные антикоагулянты. Их также принимают после тромбоэмболии легочной артерии и в кардиологии – в качестве профилактической меры в кардиологии у пациентов с сердечной аритмией, определяемой как пароксизмальная и стойкая фибрилляция предсердий. В этих случаях цель лечения – избежать образования тромбов в полостях сердца. Эти препараты также используются у пациентов после кардиохирургических процедур имплантации искусственных клапанов сердца.
Пероральные антикоагулянты с большей вероятностью, чем препараты других классов, вызывают осложнения, требующие пребывания в больнице, особенно если они используются без назначения врача. В то же время антикоагулянты – это препараты, которые часто невозможно заменить, и они часто спасают жизнь пациента.
Чтобы применение таких лекарств было эффективным и безопасным, необходимо тесное сотрудничество с врачом и просвещение пациента и его родственников
Важно, чтобы каждый человек, проходящий лечение, понимал, как действуют эти препараты и как контролировать лечение в лаборатории
Наиболее частые показания к применению антикоагулянтов:
- лечение и профилактика венозной тромбоэмболии и тромбоэмболии легочной артерии;
- нарушения сердечного ритма (фибрилляция предсердий);
- состояние после операции по имплантации искусственных сердечных клапанов;
- наличие сгустков в одной из полостей сердца;
- состояние после имплантации некоторых сосудистых протезов;
- некоторые формы чрезмерного свертывания крови, известные как тромбофилия;
- тромбоз артерий (чаще всего нижних конечностей).
Подготовка к анализу
Измерение уровня тромбоцитов проводится в той же капиллярной крови, которая набирается для ОАК. Соответственно, подготовка к анализу основывается на общих правилах для клинического (общего) анализа крови. Это включает в себя такие требования и рекомендации:
- Отказ от приема пищи перед сдачей крови. Кровь для ОАК набирается натощак, как правило, в первой половине дня. Для получения достоверных результатов между последним приемом пищи и забором крови должно пройти не менее 8 часов. В экстренных случаях ОАК может проводиться спустя 4 часа после легкого перекуса яблоком, чаем или несладкой кашей без молока и сахара.
- Минимизация физических и эмоциональных нагрузок. При возможности непосредственно перед процедурой лучше 10-15 минут спокойно отдохнуть у кабинета или в холле медучреждения.
- Исключение употребления алкоголя за сутки до сдачи крови и табачных изделий – за 1-2 часа.
- По возможности забор крови должен проводиться спустя 10-14 дней с момента прекращения приема медикаментов. Если это невозможно, необходимо предупредить об этом лаборанта, который будет оценивать результаты анализа.
Какие препараты могут влиять на уровень тромбоцитов в крови?
Целый ряд медикаментов различных областей применения может влиять на показатели тромбоцитов крови. Чаще к ним относятся:
- Антибиотики.
- Противоаллергические средства (антигистаминные).
- Некоторые нестероидные противовоспалительные препараты (НПВП), которые используются для подавления воспаления и снятия боли: ацетилсалициловая кислота, ибупрофен.
- Лекарства, использующиеся в лечении артериальной гипертензии, в том числе блокаторы кальциевых каналов (верапамил).
- Средства для снижения уровня холестерина крови (статины).
- Медикаменты, предотвращающие внутрисосудистое свертывание крови и образование тромбов (антикоагулянты).
- Антидепрессанты и другие средства, используемые для лечения психических нарушений.
- Средства для улучшения потенции (силделафил).
Нормы тромбоцитов в крови
Точные показатели нормы тромбоцитов в крови для детей и взрослых колеблются в зависимости от аппаратуры и реактивов, которые используются в лаборатории. Как правило, рядом с полученными результатами указывается нормальное значение для пациента. В большинстве случаев нормой тромбоцитов в крови для взрослых мужчин и женщин принят интервал от 150 до 400×109/л¹.
| Возраст | Референсные значения |
| Меньше 10 дней | 99-421×109/л |
| 10 дней – 1 месяц | 150-400×109/л |
| 1-6 месяцев | 180-400×109/л |
| 6 месяцев – 1 год | 160-390×109/л |
| 1-5 лет | 150-400×109/л |
| 5-10 лет | 180-450×109/л |
| 10-15 лет | 150-450×109/л |
| Больше 15 лет | 150-400×109/л |
Причины снижения
Тромбоцитопения является достаточно распространенным патологическим состоянием, которое может развиваться у мужчин под воздействием различных этиологических (причинных факторов), к ним относятся:
- Анемия – малокровие, при котором уменьшается количество не только эритроцитов, но и тромбоцитов.
- Повышение активности иммунной системы с активизацией процесса продукции различных антител, которые могут повреждать тромбоциты, приводя к уменьшению их количества.
- Опухолевое поражение красного костного мозга (различные виды лейкозов).
- Выраженные кровотечения, приводящие к истощению красного костного мозга с уменьшением количества тромбоцитов.
- Систематическое употребление алкоголя, который является токсическим соединением для красного костного мозга.
- Отравления солями тяжелых металлов.
- Длительный прием некоторых лекарственных средств, угнетающих костномозговое кроветворение.
- Аутоиммунная патология, имеющая наследственный характер и приводящая к повреждению тромбоцитов.
- Длительное течение инфекционных процессов, истощающих организм мужчины.
Снижение количества тромбоцитов в крови у мужчины является основной причиной развития осложнений в виде кровотечений различной интенсивности и локализации.
Таблица причин изменения количества тромбоцитов
|
Изменение количества тромбоцитов |
Причины |
Осложнения |
|
Тромбоцитопения |
Поражение красного костного мозга, интоксикация, некоторые инфекции, аутоиммунная патология, длительные кровотечения |
Развитие кровотечений различной интенсивности и локализации в организме, которые могут быть не связаны с травмами |
|
Тромбоцитоз |
Некоторые опухоли системы крови и красного костного мозга, дефицит железа, стрессы, изменения гормонального фона, некоторые инфекции |
Развитие тромбоэмболии, которая характеризуется внутрисосудистым формированием тромбов с их последующей миграцией в кровеносном русле и закупоркой сосудов |
Антиагрегантные препараты
Антитромбоцитарные препараты останавливают активность или производство тромбоцитов. Такие лекарства используются для профилактики инфарктов и инсультов. Дополнительные показания к применению этой группы препаратов включают поддержание проходимости пересаженных сосудов и улучшение кровоснабжения конечностей при лечении атеросклеротических поражений.
В группу антиагрегантов, разрешенных в Европе, входят:
- Тиклопидин. Препарат, выпускаемый в форме таблеток. Препарат показан для снижения риска ишемического инсульта, для профилактики ишемических состояний, особенно коронарных сосудов, а также при нарушениях кровоснабжения конечностей, вызванных атеросклерозом. Максимальный эффект наступает через 3-7 дней после начала использования. Основные побочные эффекты – нарушения пищеварительной системы и изменение картины крови.
- Клопидогрель. Этот препарат оказывает аналогичное, но более сильное действие, чем тиклопидин. Клопидогрель более эффективный, более быстрый и с меньшим количеством побочных эффектов, чем тиклопидин. Это лекарство в таблетках, которое обычно принимают один раз в день.
- Прасугрел. Самый современный препарат этой группы. Фармакологическое действие проявляет активный метаболит этого вещества. Этот препарат действует лучше и быстрее, чем клопидогрель. Он используется у людей с острым коронарным синдромом для предотвращения сердечно-сосудистых заболеваний. Препарат может вызвать носовое и желудочно-кишечное кровотечение, что может привести к анемии.
- Тикагрелор. В отличие от тиклопидина и прасугреля, является активным веществом и не требует метаболических превращений для достижения желаемого эффекта. Он используется в сочетании с ацетилсалициловой кислотой для предотвращения сердечно-сосудистых заболеваний у людей с коронарным синдромом. Побочные эффекты помимо кровотечения: потенциальная одышка и повышение уровня креатина и мочевой кислоты в крови.
История
Родентициды из прошлого
До середины 40-х годов прошлого столетия для борьбы с грызунами применяли исключительно яды строго типа действия из самых различных классов химических соединений, и оценка их свойств проводилась главным образом по величине летальной дозы в желудке для серой крысы. Наиболее пригодными для использования в дератизации оказались фосфид цинка и Крысид (альфа-Нафтилтиокарбамид).
В результате их быстрого начала действия на организм численность грызунов резко сокращается. Однако яды высокотоксичны для теплокровных животных и птиц, у зверьков образуется защитно-рефлекторная реакция, проявляющаяся в отказе от повторного поедания приманки. Данные недостатки предопределили появление новых родентицидов антикоагулянтного действия.
Появление антикоагулянтов
История создания антикоагулянтных препаратов связана с тем, что в 1920-х годах в Северной Америке обнаружили новое заболевание крупного рогатого скота. Оно возникало при скармливании испорченного клеверного сена и заключалось в сильных внутренних кровозлияниях, которые часто приводили к гибели животных. Оказалось, что при порче подобного сена образуется токсическое вещество дикумарол, обладающий свойством разжижать кровь и резко снижать ее свертываемость, так что даже легкое ранение вызывает постоянное кровотечение и как следствие – большие потери крови.
Как сдавать анализы
Сдавать анализ надо спокойно, нервничать поздно — в организме уже всё случилось и осталось получить информацию. Правильнее поставить вопрос по-другому: где сдавать. Онкологическому больному целесообразно сдавать анализы в специализированном учреждении, где доступен не только анализ на аппарате, но и контроль полученных результатов «в ручном режиме». При специфическом лечении, особенно после применения лекарственных препаратов, условная граница нормальности показателей может на время сместиться. Нередко поспешность в трактовке результата выливается в избыточное обследование и ненужное лечение.

Если вы хотите оптимального и безусловно профессионального подхода, точности и объективности — приходите на консультацию в нашу клинику.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы
- Луговская С.А., Морозова В.Т., Почтарь М.Е., Долгов В.В. /Лабораторная гематология// М.: Изд. Юнимед—пресс; 2002.
- Первушин Ю.В., Луговская С.А., Марченко Л.А., Ковалевич Н.И. / Гематологические исследования в клинической лабораторной диагностике//Ставрополь; 2006 г.
- Назаренко Г.И., Кишкун А.А. / Клиническая оценка результатов лабораторных исследований // М., 2000.
- Оганесян А.А., Гарбацевич М.С., Костюкович Д.И. и др. /СОЭ: старый тест, новые возможности // Лаб. диагностика. Восточная Европа; 2012; № 4.
- Чижевский А. Л. /Биофизические механизмы реакции оседания эритроцитов// Новосибирск: Наука, 1986.
Причины повышенных тромбоцитов
Увеличенное количество тромбоцитов в крови (свыше 400×109/л) называется тромбоцитозом. Это состояние может быть нормальной реакцией организма на физические нагрузки (реактивный тромбоцитоз) или одним из признаков заболевания. Наиболее распространенными причинами тромбоцитоза являются:
- Злокачественные опухоли костного мозга и других органов.
- Истинная полицитемия.
- Железодефицитная анемия.
- Кровотечения и сильная кровопотеря.
- Травмы внутренних органов.
- Острые и хронические инфекционные заболевания, в том числе – туберкулез.
- Почечная недостаточность.
- Удаление селезенки.
- Аутоиммунные патологии, в том числе – ревматоидный артрит и системная красная волчанка.
- Воспалительные заболевания желудочно-кишечного тракта.
- Наследственная склонность к тромбоцитозу.
В некоторых случаях стабильно высокий уровень тромбоцитов является вариантом нормы. В таких случаях говорят о первичном или эссенциальном тромбоцитозе. Точная причина этого явления неизвестна².
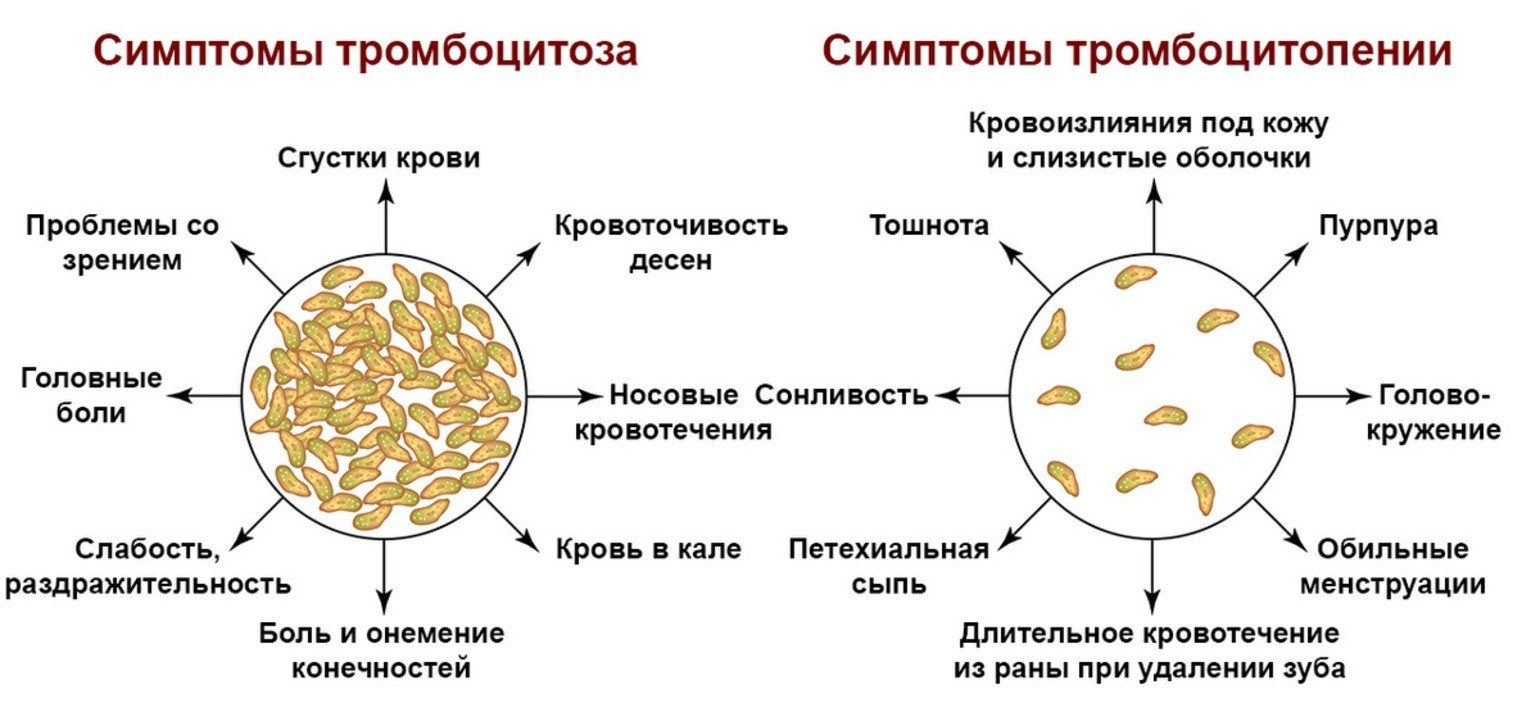 Рисунок 2. Симптомы тромбоцитоза и тромбоцитопении. Изображение: mikrostoker / Depositphotos
Рисунок 2. Симптомы тромбоцитоза и тромбоцитопении. Изображение: mikrostoker / Depositphotos
D-димеры – норма у здоровых людей, беременных женщин и пожилых людей
Существует множество различных качественных и количественных методов определения концентрации D-димера. Все они используют моноклональные антитела, направленные против D-димеров, но различаются биологическим материалом, чувствительностью, способом получения и считывания результата.
Для анализа используют плазму крови, цельную капиллярную, венозную или артериальную кровь.
По способу реализации методы делятся на:
- агглютинация цельной крови;
- иммуноферментный;
- анализ с использованием антител, меченных технецием (Tc99m).
Нормой (европейские показатели) считается концентрация D-димеров ниже 500 мкг/л (<0,5 мкг/мл) — это так называемый предел принятия решения. Однако значения выше 500 мкг/л не всегда связаны с болезненным процессом. Более высокие значения концентраций димера D наблюдаются у беременных, заядлых курильщиков и пожилых людей.
Концентрация D-димеров во время беременности прогрессивно увеличивается. Наибольшая концентрация наблюдается во время родов – она может увеличиться в три или четыре раза, чем до беременности. После родов показатель постепенно уменьшается. В среднем в течение 4-6 недель он возвращается в состояние до беременности.
У людей старше 50 лет предел принятия решения меняется. Для установления нормы концентрации D-димера используется следующая формула:
Показания
Назначение ОАК с исследованием концентрации тромбоцитов показано всем пациентам, обратившимся в поликлинику, проходящим плановый медицинский осмотр или получившим направление на стационарное лечение. Также определение тромбоцитов назначается всем пациентам, нуждающимся в операции (экстренной или плановой). К основным показаниям исследования тромбоцитов относятся:
- подозрение на нарушения в системе гемостаза (кровоточивость, образование подкожных гематом);
- подозрение на злокачественный процесс;
- расстройства иммунитета;
- бронхолегочная патология;
- заболевания пищеварительного тракта и мочевыделительной системы (язва желудка, гломерулонефрит);
- сердечно-сосудистая патология;
- эндокринные расстройства (ожирение, сахарный диабет).
Симптомы, которые должны насторожить
- красные, фиолетовые синяки на коже
- частые носовые кровотечения, кровоточивость десен
- длительная кровоточивость даже небольших ран или порезов
- обильные менструальные кровотечения у женщин
Тромбоцитопения при онкологических заболеваниях
Тромбоцитопения — распространенная проблема у онкологических больных. Чаще всего ее причиной становится химиотерапия. Вероятность развития тромбоцитопении зависит от типа химиопрепаратов, она наиболее высока при применении гемцитабина и препаратов платины (цисплатин, карбоплатин, оксалиплатин и др.).
Механизмы развития тромбоцитопении различаются у разных химиопрепаратов:
- Алкилирующие агенты (к которым также относят препараты платины) оказывают влияние на стволовые клетки, дающие начало не только тромбоцитам, но и эритроцитам, лейкоцитам.
- Циклофосфамид влияет на более поздние клетки-предшественники мегакариоцитов — гигантски клеток с большим ядром, от которых отшнуровываются тромбоциты.
- Бортезомиб нарушает отшнуровывание тромбоцитов от мегакариоцитов.
- Некоторые лекарственные препараты способствуют апоптозу (гибели) тромбоцитов.
Лучевая терапия также способна приводить к миелосупрессии — подавлению функции красного костного мозга и снижению уровня разных видов кровяных телец, в том числе тромбоцитов. Риск данного осложнения высок при облучении области таза.
При химиолучевой терапии — когда одновременно применяется лучевая терапия и химиотерапия — риск тромбоцитопении еще более высок.
Некоторые виды онкологических заболеваний могут сами стать причиной тромбоцитопении. Например, при лимфоме и лейкемии опухолевые клетки поражают красный костный мозг и вытесняют его нормальную ткань. Редкие причины — поражение костей при раке простаты и молочной железы, злокачественные опухоли селезенки.
Когда у онкологического пациента снижается количество тромбоцитов в крови и повышается кровоточивость, врач должен учесть все возможные причины, в том числе вышеперечисленные в этой статье патологии, не связанные с онкологическим заболеванием, лучевой терапией и химиотерапией.
Как тромбоцитопения мешает лечению онкологических больных?
При снижении уровня тромбоцитов ухудшается состояние пациента и возникают некоторые сложности с лечением:
При снижении менее 100*109 на литр приходится с осторожностью проводить химиотерапию и лучевую терапию, так как тромбоцитопения может стать более серьезной, усиливается риск кровотечений.
При снижении менее 50*109 на литр повышается риск серьезного кровотечения во время хирургического вмешательства.
При снижении менее 10*109 на литр сильно повышается риск спонтанных кровотечений.
Как лечить тромбоцитопению у онкологических больных?
Стандартные методы борьбы с тромбоцитопенией при онкологических заболеваниях:
- Изменение программы терапии. Врач может изменить дозы препаратов, заменить их на другие, увеличить продолжительность перерывов между циклами химиотерапии, назначить вместо комбинации препаратов только один препарат.
- Переливание тромбоцитарной массы показано при снижении уровня тромбоцитов менее чем до 20*109/л, а если есть угроза сильного кровотечения, или пациенту предстоит курс химиотерапии — до 30*109/л и ниже.
Переливание тромбоцитарной массы приравнивается к хирургическому вмешательству. До, во время и после процедуры больного должен осмотреть врач-гемотрансфузиолог. В ходе переливания состояние пациента контролирует медицинская сестра. Тромбоцитарную массу вводят через одноразовую стерильную систему, либо через центральный венозный катетер или инфузионную порт-систему. Обычно переливают 1–2 дозы тромбоцитарной массы по 50–60 мл в течение 0,5–1 часа.
- Пользуйтесь электрической бритвой, а не станком.
- Избегайте любых видов деятельности, во время которых вы можете получить травму.
- Используйте зубную щетку с мягкой щетиной.
- Если слизистая оболочка вашего рта кровоточит, прополощите рот несколько раз холодной водой.
- Нельзя сильно кашлять и сморкаться.
- Когда вы лежите, ваша голова должна находиться не ниже уровня сердца.
- Не используйте клизмы и ректальные свечи. Если вас беспокоят запоры, то перед применением слабительных нужно обязательно проконсультироваться с врачом.
- Нельзя принимать аспирин, ибупрофен, напроксен, препараты, снижающие свертываемость крови.
- Если началось носовое кровотечение, нужно сесть, наклонить голову вперед, поместить на нос кусочек льда или что-то холодное и зажать ноздри на 5 минут.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Managing Thrombocytopenia Associated With Cancer Chemotherapy
- Low platelet count
- Low Platelet Count or Thrombocytopenia
1.Что такое холестерин и триглицериды?
Триглицериды и холестерин – это жировые субстанции в крови. Холестерин в крови прикрепляется к белкам. Соединение белка и холестерина называется липопротеин. Анализ липопротеинов показывает уровень общего холестерина, липопротеинов низкой плотности (ЛПНП или бета-липопротеидов), липопротеинов высокой плотности (ЛПВП) и триглицеридов.
- Холестерин. Наш организм использует холестерин для строительства новых клеток и производства гормонов. Если уровень холестерина повышен, то он накапливается в артериях, формируя бляшки. Большое количество бляшек увеличивает шансы инфаркта и инсульта.
- Липопротеин высокой плотности (ЛПВП). Липопротеин высокой плотности помогает удалять лишний жир из организма, забирая его из крови и доставляя в печень. Иногда его называют «хороший» холестерин. Высокий уровень ЛПВП снижает риск болезней сердца и инсульта.
- Липопротеин низкой плотности (ЛПНП). Липопротеин низкой плотности переносит жир из печени в другие части тела. Невысокий уровень ЛПНП – норма, т.к. организму он нужен, чтобы некоторые части тела получали необходимый жир. Но если ЛПНП повышен, то он увеличивает риск развития болезней сердца. Поэтому его иногда называют «плохой» холестерин.
- Липопротеины очень низкой плотности (ЛПОНП). ЛПОНП содержат очень мало белка, и их основная задача – распределять триглицериды, которые производятся в вашей печени. Высокий уровень ЛПОНП также может привести к накоплению холестерина в артериях.
- Триглицериды. Триглицериды – это особый вид жира, который используется для хранения энергии и передачи её мыцам. Если у вас повышены триглицерид и ЛПНП, то это может привести к болезням сердца быстрее, чем просто повышенный холестерин.
Снижение количества тромбоцитов
Данное состояние называется тромбоцитопения (тромбоциты 100) и зачастую развивается после неконтролируемого приёмов лекарственных препаратов. Лейкоцитопения может сопровождать такие патологии, как цирроз, гепатит, поражении костного мозга, заболеваниях щитовидной железы, гематологических заболеваниях, алкоголизме и прочих патологиях. В результате этих заболеваний повышается ломкость сосудов. Также могут способствовать снижению тромбоцитов длительные менструации, порезы, удаление зубов, кровоточивость десен и частые носовые кровотечения.
 таблица норма тромбоцитоза
таблица норма тромбоцитоза
В первую очередь, для лечения снижения количества тромбоцитов используют лекарственные препараты. При необходимости врачи назначают переливание тромбоцитарной массы.
Лечение тромбоцитопении
Основная цель лечения тромбоцитопении — ликвидация и предупреждение кровотечений (геморрагического синдрома). При этом число тромбоцитов может не достигать нижнего предела нормы.
Безопасным уровнем по возникновению геморрагического синдрома считается уровень не менее 50 тыс. шт./мкл. При этом уровне внезапное кровотечение может быть вызвано только повышенной проходимостью стенок сосудов, функциональной неполноценностью тромбоцитов, нарушением свертываемости крови по разным причина и пр.
При количестве тромбоцитов от 30 тыс. шт./мкл до 50 тыс. шт./мкл только наличие геморрагического синдрома является показателем для проведения лечения.
Исходя из этого, применяется следующая тактика лечения:
- При легкой степени — проводятся исследования, чтобы выяснить причину снижения числа тромбоцитов. Медикаментозная терапия не применяется. Больной должен находиться под наблюдением врача.
- При средней степени — назначается медикаментозная терапия, направленная на предотвращение развития кровотечений. Больному рекомендован щадящий режим без больших физических нагрузок. Лечение проводится амбулаторно.
- При тяжелой степени — проводится медикаментозное лечение и при необходимости хирургическое вмешательство. Больной подлежит обязательной госпитализации. Критический уровень содержания тромбоцитов — 10 тыс. шт./мкл. В этом случае требуется экстренная помощь.
Симптомы
При реактивном тромбоцитозе могут присутствовать следующие жалобы, обусловленные хроническим воспалением и дефицитом железа:
-
Слабость
-
Повышенная температура тела
-
Быстрая утомляемость
-
Выпадение волос
-
Непроизвольное подергивание века
Симптомы при клональном тромбоцитозе обусловлены микрососудистым воспалением, агрегацией тромбоцитов и образованием микротромбов. Наиболее распространенным местом артериального тромбоза являются сосуды мозга, и проявляется это в форме инсульта. Поэтому, пациенты с клональным тромбоцитозом могут испытывать следующие симптомы:
-
Головная боль
-
Обморок
-
Боль в груди
-
Акроцианоз