Радикулит: причины, симптомы, профилактика
Содержание:
- Лечение радикулита поясничного отдела
- Классификация
- Факторы, которые могут вызвать радикулит
- Диагноз
- Диагностика
- Наши врачи
- Лечение
- Профилактика
- Стадии радикулита
- Причины
- Пояснично-крестцовый радикулит: симптомы
- Лечение радикулита
- Классификация
- Причины радикулита
- Медикаментозное лечение радикулита
- Как отличить симптомы пояснично-крестцового радикулита от болезни почек?
- Проблемы с пищеварением, возникающие при остеохондрозе и межпозвоночной грыже
Лечение радикулита поясничного отдела
Для лечения болей при поясничном радикулите применяются нестероидные противовоспалительные средства:
- Диклофенак;
- Нимесулид;
- Мовалис;
- Кетопрофен;
- Целекоксиб.
При отсутствии положительного эффекта от НПВС проводится паравертебральная блокада. Препарат вводится непосредственно в пораженный участок позвоночника. Используется сочетание глюкокортикостероидов (дипроспан, преднизолон) с анестезирующими препаратами (лидокаин, новокаин).
Дополнительно для лечения радикулита назначаются препараты:
- витамины группы В (В1, В6, В12);
- препараты для снижения тонуса мускулатуры (Баклофен, Толперизон, Тизанидин);
- местнораздражающие средства для улучшения трофики тканей и снижения болей (пластырь перцовый, настойка перца стручкового);
- препараты для улучшения кровообращения в пораженном участке (Эуффилин, Никотиновая кислота).
При выраженных болях пациенту рекомендуется постельный режим на жесткой кровати. После устранения острого периода применяются физиотерапевтические процедуры (действие магнитным током, иглорефлексотерапия, электрофорез), лечебный массаж, гимнастика.
Классификация
Принято выделять две формы заболевания:
- острую ― характеризуется ярко выраженным болевым ощущением и быстрым развитием;
- хроническую ― характеризуется периодическими обострениями и возникает из-за отсутствия лечения острой формы.
Помимо этого, с учётом поражённого отдела позвоночника выделяют следующие виды радикулита:
- шейный ― из-за компрессии нервных корешков, расположенных возле головы, возникают такие симптомы, как и шее, головокружения, ухудшение зрения и слуха, нарушения координации движения;
- шейно-плечевой ― помимо вышеперечисленных симптомов, характеризуется болевой симптоматикой и ощущением онемения верхних конечностей и лопаток и усилением болей при попытке повернуть голову;
- шейно-грудной ― к вышеперечисленным клиническим проявлениям добавляются болевые ощущения в верхней части груди;
- грудной ― явление редкое, сопровождающееся болевой симптоматикой в межреберье с иррадиацией в грудь;
- поясничный ― нередко сопровождается любмаго, а также болевыми ощущениями в районе поясницы, скованностью движений;
- пояснично-крестцовый ― сопровождается болевой симптоматикой в районе крестца, которая усиливается при совершении наклонов или ходьбе, иррадиацией в ягодицу, голень и пятку.
Факторы, которые могут вызвать радикулит

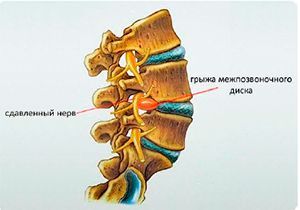
Среди факторов, которые могут вызвать радикулит поясничный и необходимость в лечении данной патологии, особое место занимает межпозвоночная грыжа. В свою очередь, воспалительный процесс в области нервных окончаний способен спровоцировать стеноз позвоночного канала и патологическое разрастание костной ткани. Также грыжа может привести к развитию недуга в шейном и грудном отделах. Кроме того, к числу причин, способных спровоцировать радикулит пояснично-крестцовый и потребность в его лечении, относят:
- Травмирование позвоночного столба;
- Неравномерная или повышенная нагрузка на позвоночник;
- Нарушение симметрии мышечного корсета;
- Дегенеративные изменения межпозвонковых дисков;
- Стеноз позвоночного канала;
- Процессы инфекционно-воспалительного характера;
- Резкое изменение положения тела или конечностей;
- Воздействие термических факторов.
Также радикулит, лечение которого является неотложной мерой, может проявляться, как осложнение, при наличии других недугов.
Запись на прием
- Клиника на Краснопресненской +7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской +7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Диагноз
Диагноз ставят на основании анамнеза, характерной клин, картины и данных лаб. исследования цереброспинальной жидкости. В диагностике Р. большую помощь оказывает рентгенол, исследование позвоночника, к-рое позволяет установить возможную причину радикулярных болей (наличие изменений в позвонках травматического характера, первичных опухолей позвоночника, метастазов, специфических или неспецифических воспалительных изменений, аномалий и вариантов развития позвоночника и др.).

Рис. 2. Миелограмма (а) и рентгенограммы пояснично-крестцового отдела позвоночника (б, в) при радикулите (боковая проекция): а— сужения субарахноидального пространства (указаны стрелками), обусловленные задними грыжами межпозвонковых дисков между позвонками LIII и LIV, LIV и LV; б — задние остеофиты (указаны стрелкой) в области позвонков LIII и LIV; в — передний спондилолистез позвонка LIV (указан стрелкой).
Объем рентгенологического исследования в каждом отдельном случае следует определять индивидуально с учетом клин. проявлений болезни. Рентгенографию позвоночника обязательно производят в прямой и боковой проекциях. Для уточнения статических напряжений в позвоночнике желательна и рентгенография в положении больного стоя. В ряде случаев необходимы рентгеновские снимки с поворотом больного под углом в 45°, а также прицельные рентгенограммы в различных проекциях и томограммы. Для выявления нарушений подвижности в позвоночнике производят функциональное рентгенол, исследование или рентгенокинематографию (см.). В диагностически трудных случаях, а также для уточнения показаний к оперативному вмешательству, выявления места, характера и его объема показано контрастное рентгенол, исследование — пневмомиелография (см.), миелография с рентгенопозитивными контрастными средствами, радиоизотопная миелография (см.), которые позволяют выявить изменения в позвоночном канале, не определяемые при спондилографии, напр. в случаях блокирования субарахноидального пространства грыжей межпозвоночных дисков (рис. 2, а).
Выявляемые рентгенологически признаки остеохондроза необходимо оценивать в совокупности с клин, проявлениями. Анализ рентгенол, симптомов — наличие заднебоковых остеофитов (рис. 2, б), сужение межпозвонковой щели или межпозвонкового отверстия, смещение позвонков — спондилолистез (рис. 2, в), вертебральный артроз на уровне шеи, спондилоартроз (см.), изменение общих физиол, искривлений позвоночника — позволяет полноценно оценить состояние больного.
Диагностика
Для того, чтобы правильно назначить лечение радикулита, необходимо выявить причины, которые его вызывают
Именно поэтому специалисты ЦЭЛТ уделяют особое внимание этому направлению. Одним из важных диагностических признаков радикулита является болезненность некоторых точек поясницы, подколенной впадины, пятки и центра стопы при проведении пальпации
Обследование у позволяет определить двигательные, рефлекторные и чувствительные нарушения функции нервов, корешков. Помимо этого, проводится рентгенография, компьютерная или , которые позволяют определить степень изменений в позвоночнике, а также чётко визуализировать наличие сдавливания корешков. Степень повреждения нервных волокон определяется при помощи ЭМГ.
Наши врачи

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием

Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием
Лечение
Специалисты многопрофильной клиники ЦЭЛТ успешно лечат радикулит консервативными методами. В подавляющем большинстве случаев его симптоматика исчезает за несколько дней. План лечения определяется с учётом результатов диагностических исследований и индивидуальных показаний пациента. Наиболее эффективными являются следующие методики:
| Методика | Описание |
|---|---|
|
Консервативное лечение |
|
|
Лечение медикаментами |
|
|
Физиотерапевтическое лечение |
|
|
Мануальная терапия |
|
|
Лечебная физкультура |
|
|
Хирургические методики |
|
Операции при заболеваниях позвоночника
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Стоит отметить, что применение хирургических методик практикуется только в крайних случаях:
- положительная динамика при консервативном лечении в течение четырёх месяцев отсутствует;
- пациент страдает от сильных болевых ощущений;
- имеются расстройства координации движения.
Профилактика
Для сведения к минимуму риска развития радикулита, необходимо следовать следующим правилам:
- регулярно заниматься спортом, фитнесом, плаваньем;
- спать на ортопедическом матрасе или на жёсткой ровной поверхности;
- разработать для себя сбалансированный рацион и правильно питаться;
- исключить необходимость поднятия больших тяжестей или, если этого не избежать, использовать поддерживающий корсет и правильно распределить нагрузку;
- своевременно обращаться за помощью при заболевания опорно-двигательного аппарата;
- исключить переохлаждения;
- правильно организовать рабочее место.
- Нестабильность позвонков
- Радикулопатия
Стадии радикулита
По мнению специалистов, существуют острая и хроническая стадии недуга. При затягивании визита к врачу или лечение в домашних условиях может спровоцировать переход патологии в хроническую форму. В результате, чтобы улучшить состояние позвоночника, человеку потребуются более внушительные затраты времени и сил.

Как правило, за помощью в медицинское учреждение пациент обращается при возникновении острых болевых ощущений и нарушении двигательной активности, вплоть до полной скованности. В свою очередь, при хронической стадии радикулита болевой синдром становится тупым, и люди прибегают к лечению в домашних условиях. Это также может спровоцировать опасные последствия в дальнейшем.
Специалисты не рекомендуют экспериментировать и советуют попасть в лечебное учреждение при начальных симптомах патологии.
В медицинском центре «Здоровье Плюс» Вам будет оказана квалифицированная помощь. У нас предусмотрена диагностика на современных УЗИ-аппаратах и высокоточном рентгеновском оборудовании. После прохождения исследования наши опытные врачи поставят Вам диагноз и дадут грамотную рекомендацию относительно дальнейшего выбора лечения.
Причины
Причины, вызывающие симптомы радикулита, включают в себя целый ряд патологий, при которых наблюдается компрессия нервных корешков:

- в запущенных стадиях, при которых появляются протрузии и грыжи межпозвоночных дисков;
- стеноз позвоночного канала, который характеризуется механической деструкцией межпозвонковых суставов и ростом костной и соединительной ткани в направлении позвоночного канала;
- спондилёз, при котором наблюдается чрезмерное разрастание костных остеофитов в направлении позвоночного канала;
- , который характеризуется мышечными спазмом одноимённой мышцы приводящим к сдавлению седалищного нерва.
Ещё одной из причин, приводящих к появлению радикулита, являются травмы позвоночника со смещением позвонка или его фрагментов.
Пояснично-крестцовый радикулит: симптомы
Ведущий симптом – боль разной интенсивности. Она бывает ноющей и хронической, а бывает жгучей и резкой. Иногда болевой приступ застает человека внезапно, при попытке разогнуть спину, но сделать это до конца не удается, и новые попытки только усиливают боль.
Приступ может начаться после переохлаждения, тяжелого физического труда или долгого пребывания в одной позе. Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Механизм развития
Позвоночник формируют позвонки, разделенные межпозвоночными дисками. Посередине находится позвоночный канал со спинным мозгом внутри: по разные стороны от него отходят спинномозговые нервы.

Одни из них отвечают за двигательные функции, другие – за чувствительность. Все они проходят через фораминальные отверстия и иннервируют разные участки тела и внутренние органы.
Если тот или иной нерв сдавливают патологические структуры, возникает целый набор двигательных и чувствительных нарушений, которые и являются типичными признаками радикулита.
Лечение радикулита
Лечение всех форм радикулита, начиная от шейного и заканчивая пояснично-крестцовым, требует комплексного подхода, зависящего от симптомов и степени их выраженности. Врачи используют сразу несколько методик:
- медикаментозная терапия (различные препараты в виде кремов, гелей, таблеток и в инъекционной форме);
- немедикаментозная терапия (физиотерапия, ЛФК, массаж, иглоукалывание и т.п.);
- хирургическое лечение (используется при запущенных формах исходного заболевания).
Медикаментозное лечение
Медикаментозное лечение радикулита направлено на максимальное обезболивание, снятие мышечного спазма и восстановление полноценной передачи импульсов по нервным волокнам.
Обезболивающий эффект оказывают следующие группы препаратов:
- НПВС (нестероидные противовоспалительные средства): нимесулид, диклофенак, мелоксикам, ибупрофен и их аналоги; назначаются в различных формах в зависимости от выраженности симптомов; помогают остановить воспалительный процесс и снять боль;
- анальгетики: анальгин, новокаин, лидокаин и другие; применяются аналогично НПВС, снимают болевой синдром;
- гормональные противовоспалительные средства (глюкокортикостероиды): гидрокордизон, дексаметазон; используются при неэффективности препаратов предыдущих групп; хорошее действие при хроническом радикулите оказывает дипроспан, препарат длительного действия для инъекционного введения;
- спазмолитики: мидокалм и аналоги; снимают мышечный спазм, облегчая состояние пациента;
- противоотечные средства (диуретики, магния сульфат); снимают отек с защемленного корешка, уменьшая болевой синдром.
Усилить действие обезболивающих помогают седативные препараты. Они стабилизируют работу нервной системы и позволяют человеку немного отдохнуть.
Дополнительно назначаются препараты для улучшения нервной проводимости: витамины группы В (мильгамма, нейромультивит и аналоги). При шейном радикулите, вызывающем головные боли, тошноту, головокружение, применяется соответствующая терапия плюс препараты для улучшения микроциркуляции в структурах головного мозга.
В обязательном порядке назначаются препараты местного действия, способствующие быстрому снятию болевого синдрома. Помимо анальгетиков или НПВС, они могут содержать раздражающие компоненты (ментол, скипидар и т.п.). За счет расширения капилляров всасывание основного действующего вещества происходит быстрее.
Немедикаментозное
Немедикаментозное лечение назначается вне острой стадии заболевания. Оно направлено на укрепление мышечного каркаса, улучшение микроциркуляции в проблемной области и активацию процессов регенерации тканей. В зависимости от ситуации назначается:
- физиотерапия (лазерная и УФ-терапия, грязелечение, электро- или фонофорез с введением анальгетиков или гормональных средств, магнитотерапия);
- массаж (проводится с использованием щадящих техник, чтобы не спровоцировать повторное ущемление нервного корешка);
- лечебная физкультура для укрепления мышечного корсета (используются специальные комплексы упражнений, призванные разгрузить позвоночный столб);
- иглорефлексотерапия;
- мануальная терапия;
- тракция позвоночника для снятия нагрузки с нервного корешка (подводное вытяжение).
Хирургическое
Помощь хирурга необходима, если ущемление нервного корешка невозможно устранить с использованием консервативных методик. Хирурги удаляют грыжу, межпозвоночный диск или искусственно расширяют отверстие, через которое проходят корешки. В некоторых случаях позвоночный столб стабилизируется специальными конструкциями. Конкретная методика операции подбирается индивидуально.
Классификация
Грудной радикулит бывает острым и хроническим. Для первой формы характерны интенсивные болевые ощущения и быстрое прогрессирование заболевания. Для второй ― периодические обострения, возникающие вследствие переохлаждения и других факторов. При отсутствии должного лечения острая форма радикулита перерастает в хроническую.
В зависимости от локализации в грудном отделе позвоночника, выделяют следующие виды радикулита:
- шейно-грудной ― характеризуется болевыми ощущениями и онемением лопаток и верхних конечностей, а также болевой симптоматикой в верхней части грудины;
- грудной ― возникает очень редко и сопровождается болевой симптоматикой в межреберье с иррадиацией в грудь.
Причины радикулита
Остеохондроз. Это заболевание позвоночника – самая частая причина радикулита (по некоторым данным, в 95% случаев радикулит является следствием остеохондроза1). При остеохондрозе хрящевые межпозвонковые диски становятся менее эластичными, из-за этого позвонки сближаются друг с другом и может произойти ущемление пучков нервных волокон, отходящих от спинного мозга. Со временем течение остеохондроза усугубляется появлением выростов на позвонках – остеофитов, которые при физической нагрузке и резких движениях могут сдавливать нервные корешки и вызывать боль.
Грыжа межпозвоночного диска. При этом заболевании ядро межпозвонкового диска выпячивается и способно сдавливать корешок нерва в месте его выхода из спинномозгового канала, что приводит к воспалению, сопровождающемуся отеком. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела, намного реже грыжи возникают в шейном отделе.
Травмы позвоночника. Если при травме происходит нарушение целостности и расположения позвонков, это может приводить к повреждению и ущемлению спинномозговых нервов, что требует своевременного обезболивания
Важно помнить, что к смещению позвонков может привести не только травма, но и поднятие тяжестей, особенно резким движением или наклонившись с согнутой спиной. В таком случае нагрузка значительно возрастает и неправильно распределяется на позвоночник и ноги
Воспалительные процессы. Некоторые инфекции (грипп, туберкулез, бруцеллез) и системные заболевания (ревматизм) также могут приводить к воспалению корешков спинного мозга. В таких случаях возникновение болевого синдрома может существенно осложнить течение основного заболевания.
Медикаментозное лечение радикулита
В первую очередь для лекарственного лечения радикулита используются нестероидные противовоспалительные средства (НПВС) и хондропротекторы. При неэффективности НПВС их заменяют на глюкокортикостероиды (ГК) — аналоги гормонов, которые вырабатываются корой надпочечников.
Также для снятия болевого синдрома могут использоваться обычные анальгетики; в тяжелых случаях лечащий врач может назначить лидокаиновую или другую блокаду (местноанестезирующее средство при этом вводится в пораженную область инъекционно, где обеспечивает пролонгированный эффект в течение 21 дня и более).
Нестероидные противовоспалительные средства
Лекарственные средства, которые обладают обезболивающим (анальгезирующим), жаропонижающим и противовоспалительным эффектами.
Глюкокортикоиды
ГК, как правило, назначают в виде инъекций для радикального снятия отечности, воспаления и болей.
Спазмолитики и миорелаксанты
Лекарственные средства, снижающие тонус скелетной мускулатуры с уменьшением двигательной активности вплоть до полного обездвиживания.
Хотя при радикулите могут быть назначены системные корректоры микроциркуляции крови, обычно применяются местные препараты в виде мазей и гелей.
Хондропротекторы
Хондропротекторы (препараты глюкозамин и хондроитин сульфата) способствуют регенерации хрящевой и костной ткани. Они замедляют дегенеративные процессы в позвоночнике, не давая прогрессировать остеохондрозу — основной причине радикулита. Регулярный прием хондропротекторов курсами по 2-6 месяцев позволяет улучшить гибкость позвоночника, уменьшить отек, воспаление и боль. В отличие от симптоматических средств, такие хондропротекторы, как, например, Артракам, влияют на структурную причину болезни. Ввиду практически полного отсутствия противопоказаний эти препараты можно применять еще до развития заболевания, тем самым заботясь обо всех суставах тела смолоду.
Как отличить симптомы пояснично-крестцового радикулита от болезни почек?
Симптомы поясничного радикулита могут напоминать заболевание почек, сопровождаемое болью в нижней части спины. Однако существуют некоторые отличия, позволяющие диагностировать поясничный радикулит. В отличие от почечной боли, его провоцирует резкий холодный ветер, физическая работа, поднятие тяжести или резкое, неловкое движение. Болезни почек обостряются при инфекционных заболеваниях и после них, при переохлаждении ног (например, если промочить ноги). Почечная боль имеет тянущий характер и обычно отдает в область паха, а поясничный радикулит отдает в заднюю поверхность бедра и ягодицу. Кроме того, почечная боль обычно сопровождается частым и/или болезненным мочеиспусканием, повышением давления, субфебрильной температурой, отечностью, ознобом, потерей аппетита, тошнотой. Эти симптомы отсутствуют при поясничном радикулите.
Проблемы с пищеварением, возникающие при остеохондрозе и межпозвоночной грыже
При поражении любого из отделов позвоночного столба происходит нарушение иннервации и кровоснабжения зависящих от него органов желудочно-кишечного тракта. При остеохондрозе развиваются воспалительные и деструктивные процессы в позвонках, ведущие к ущемлению и даже параличу нервных окончаний на соответствующем участке спинного мозга, спазму сосудов, снабжающих кровью тот или иной орган, связанный с данным отделом.
Влияние ущемления нервов в позвоночнике на сбои в работе ЖКТ достаточно хорошо изучено. Нервные волокна, соединяющие спинной мозг с органами пищеварения, выходят из позвонков грудного отдела. Более того, врачи знают, к каким последствиям ведёт ущемление нерва при деструкции каждого конкретного позвонка. Так, например:
- Если нерв защемляется на участке между 5 и 8 грудным позвонком, больной испытывает боль и общую тяжесть во всей брюшной полости. Симптомы могут быть похожи на острое отравление.
- На отрезке между 7 и 9 грудными позвонками защемление нервных окончаний будет отдаваться болью в правом подреберье – именно так может болеть печень.
- При поражении нервных окончаний в 8-9 грудных позвонках появляются боли в области двенадцатиперстной кишки.
- В случае правостороннего защемления нервов в области 9 грудного позвонка пациент будет жаловаться на сильную боль в желудке.
Поскольку деструкция межпозвоночных дисков и грыжа чаще всего возникают вследствие травм и таких заболеваний как остеохондроз и сколиоз, то здесь начинают работать аналогичные механизмы воздействия данной патологии на систему пищеварения – происходит ущемление нервных окончаний и нарушается снабжение кровью соответствующих участков, что приводит к болям, а затем и реальным сбоям в работе органов ЖКТ.
Сложность ситуации заключается в том, что симптомы при заболеваниях пищеварительной системы выглядят на первый взгляд очень похоже, и это может вести к постановке неправильного диагноза. Совершенно логично, что больной с острыми болями в желудке обращается за помощью к гастроэнтерологу, как правило, не подозревая, что виной всему проблемы с позвоночником, и ему нужна консультация невролога. К счастью, опытный врач достаточно быстро может определить источник проблем и назначить правильное лечение. Более того, запущенные заболевания позвоночника из-за паралича нервных окончаний и плохого кровоснабжения сопряженного с больным позвонком участка со временем действительно приводят к патологии органов брюшной полости, и лечить приходится и то, и другое.
Тем не менее отличить последствия остеохондроза от органических нарушений системы пищеварения можно, если знать некоторые правила:
- Боли и дискомфорт при поражении органов желудочно-кишечного тракта в подавляющем большинстве случаев связаны с приёмом пищи. Как правило, они возникают после еды либо на голодный желудок. Чаще всего они сопровождаются нарушением процесса пищеварения в целом – тошнотой, рвотой, диареей. Они могут сниматься после приёма средств от болезней ЖКТ.
- Если причина в позвоночнике, болевой синдром развивается независимо от приёма пищи, как правило, не сопровождается расстройством пищеварения и не снимается соответствующими препаратами. В то же время его возникновение очевидно связано с движением. Обычно болезненные ощущения появляются при поворотах, растяжках, резких движениях, при долгом пребывании в неудобном положении, например, при многочасовом сидении за компьютером.
Впрочем, если не принимать мер, то боли в животе и при остеохондрозе начнут сопровождаться тошнотой и расстройством пищеварения. Это будет свидетельствовать о развитии осложнения в виде синдрома раздраженного кишечника, колита или гастрита.


