Женское бесплодие
Содержание:
- Фолликулы при эко
- Обследования перед ЭКО
- Фолликулы в яичниках
- Что показывает исследование?
- Патологии
- Когда падает овариальный резерв
- Как определить резерв яичников
- Что такое фолликул?
- Многоплодная беременность на ранних сроках
- Изменение размеров
- Что это такое?
- Патологии развития
- Плохо растут фолликулы
- Когда обследовать фолликулогенез
- Особенности функционирования яичников в менопаузе
- Признаки мультифолликулярных яичников
- Ановуляторный цикл
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
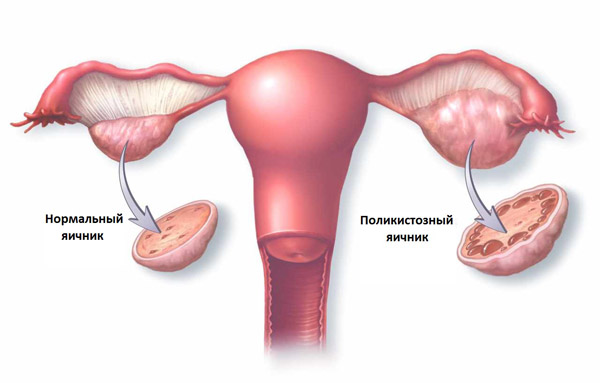
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
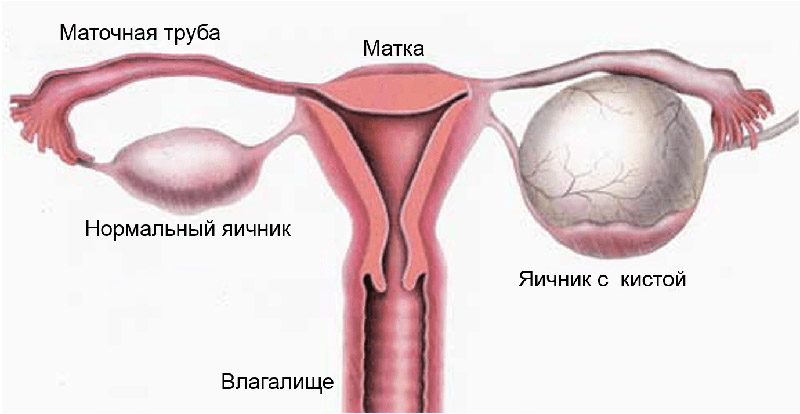
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Что показывает исследование?
В ходе фолликулометрии доктор оценивает:
- количество фолликулов;
- их форму и размер;
- наличие фолликула с яйцеклеткой;
- размер эндометрия;
- наличие фолликулярных кист.
Начинают наблюдение на 7-9 сутки от первого дня менструации. В норме уже через 7-10 дней происходит овуляция. В это время яйцеклетка разрывает стенки фолликула и выходит в брюшную полость. Обычно в течение стандартного цикла доктор проводит 4-5 исследований с промежутком 1-3 дня:
- Первый сеанс проводится сразу после месячных. В норме на экране определяется 2-3 фолликула размером 5-9 мм. Эндометрий имеет однородную структуру;
- Второе исследование проводят на 10-11 день цикла. На второй процедуре определяется доминантный фолликул, размер которого на 4-5 мм больше других. Если на этом этапе доминант не обнаружен, фолликулометрию в этом цикле можно не продолжать;
- На третьей процедуре на УЗИ уже видны признаки приближающейся овуляции. Размер фолликула достигает 2,1-2,3 см, а толщина эндометрия составляет 10-12 мм. В структуре эндометрия четко прослеживаются три слоя. При фиксации таких признаков следующую процедуру проводят через сутки;
- На четвертом УЗИ обычно диагностируют овуляцию. На УЗИ фолликул больше не визуализируется, а вместо него формируется желтое тело. В брюшной полости определяется свободная жидкость;
- Пятую процедуру проводят только, если была установлена овуляция на 15-17 день цикла. На УЗ-аппарате видно желтое тело и однородный эндометрий толщиной не менее 1,3 см;
- Шестую процедуру проводят, если фолликулометрия назначена для подготовки к беременности. Исследование выполняют на 21-23 день менструального цикла. В этот период оплодотворенная яйцеклетка проникает в матку. На УЗИ можно оценить структуру эндометрия и размер желтого тела.
Патологии
 Не у всех климакс проходит без потрясений. Только небольшая часть женщин отмечает легкое недомогание, не меняющее качество жизни. Большая часть представительниц прекрасного пола в полной мере чувствуют прелесть возрастных изменений. Среди симптомов чаще всего встречаются:
Не у всех климакс проходит без потрясений. Только небольшая часть женщин отмечает легкое недомогание, не меняющее качество жизни. Большая часть представительниц прекрасного пола в полной мере чувствуют прелесть возрастных изменений. Среди симптомов чаще всего встречаются:
- приливы,
- сбои в менструальном цикле и постепенное прекращение менструаций,
- нарушения работы сердечно-сосудистой системы и вестибулярного аппарата,
- снижение иммунитета,
- бессонница,
- вегето-сосудистая дистония,
- обострение хронических болезней.
Частым явлением становятся патологические процессы в придатках. К ним относятся киста, поликистоз, злокачественные образования.
Киста
Репродуктивная система с возрастом не только подвергается изменениям, но и становится уязвимой к разнообразным болезням. Гормональный хаос и сниженный иммунитет становятся предпосылками для появления патологий органа. Кисты бывают функциональные, когда в полости от уже вышедшего фолликула снова начинается накапливание жидкости. Они образуются из-за гормонального сбоя, больше характерны для женщин детородного возраста, при восстановлении баланса половых гормонов рассасываются самостоятельно.
Указывать на новообразование могут:
- резкие четко локализованные боли в нижней части живота,
- удлинение менструального цикла,
- кровотечения, не связанные с месячными.
В качестве лечения назначаются оральные контрацептивы, восстанавливающие гормональный фон. В большинстве случаев новообразование исчезает.
Фолликулярная киста более типична для климакса. Она может рассосаться самостоятельно, но для этого требуется целенаправленное лечение. Фолликул в этом случае совсем не покидает полость, но в ней начинает скапливаться дополнительная жидкость, приводящая к увеличению объема, болям, дискомфорту в нижней части живота. Симптомы похожи на функциональный вид, определить, почему болят яичники при климаксе и что делать в каждом конкретном случае, может только врач при проведении трансвагинального УЗИ. Диагностика затрудняется начавшимся перерождением тканей в соединительные.
Лечение необходимо, оно заключается в назначении гормональных препаратов, если в течение нескольких месяцев эффекта нет или киста продолжает разрастаться, то рекомендуют оперативное вмешательство.
Поликистоз
Заболевание характерно для периода менопаузы, заключается в образовании нормального фолликула, но с невозможностью выхода из полости. Нарушенный баланс соотношения половых гормонов провоцирует утолщение эпителия. Поскольку прогестерона не хватает, овуляция не происходит, сбивается месячный цикл, ощущаются боли. После значительного перерыва месячные проходят дольше, с большим количеством выделений. При задержке в развитии нескольких фолликулов образуется так называемая гроздь, заболевание называют поликистозом.
Симптомы:
- увеличение цикла до 35 и более дней,
- изменение количества и характера выделений,
- локализация боли справа или слева, в зависимости от места появления кисты,
- болезненность при половом акте,
- увеличение объема яичника при выраженном уменьшении размеров матки.
Заболевание опасно быстрым перерождением в злокачественное. Работа яичников при климаксе меняется, ощущается некоторый дискомфорт, но в норме объемы органа должны уменьшаться. Если наблюдается обратный процесс, появляется боль, резко меняется характер менструаций, то следует немедленно обратиться в поликлинику для обследования и назначения лечения. Оно может быть медикаментозным или оперативным в зависимости от показаний.
Злокачественные новообразования
Их появление тоже связано с недостатком гормонов, выражается в появлении характерных симптомов:
- боль в пояснице или внизу живота,
- вздутие живота,
- несварение желудка,
- увеличение частоты мочеиспускания,
- резкое увеличение или уменьшение массы тела,
- увеличивается объем талии.
Основным признаком является кровь в моче и кале. Заболевание имеет 4 стадии. Чем раньше оно обнаружено, тем успешнее проводимое лечение. Консервативный вариант малоэффективен, чаще назначают операцию по удалению органа.
Когда падает овариальный резерв
Это происходит с 20 лет, и особенно значительное снижение количества яйцеклеток наблюдается с 30 лет. Но не стоит забывать, что это индивидуальный вопрос. Тезис о том, что после 30 лет репродуктивная способность женщины резко падает, недавно был подорван американским психологом Жанной Твенге. Она утверждает, что эти данные взяты из устаревшей статистики, основанной на опросах совершенно другого, в плане психического развития, населения.
Сегодня женщины дольше физически активны, меньше курят и пользуются гораздо более современными медицинскими препаратами и технологиями. Они даже выглядят моложе! Твенге родила троих детей в возрасте старше 35 лет и поэтому считает, что между потенциалом рождаемости 20-летней и более зрелой женщины разница мала.
Это подтверждается исследованиями 2004 года, проведенными под руководством Дэвида Дансона. У 770 европейских женщин проанализировали шансы забеременеть. Из участников в возрасте 27–34 лет 86% забеременели в течение года, а в возрастной группе 35–39 лет — 82%. По словам Жанны, это является доказательством того, что фертильность не падает так резко после тридцати лет, как предполагалось ранее. По мнению ученых, гораздо большей проблемой при беременности являются эндометриоз и закупорка фаллопиевых труб.
Как определить резерв яичников
Женщины, планирующие ребенка, могут оценить вероятность зачатия, сделав несколько тестов:
- Анализ ФСГ;
- Анализ АМН;
- УЗИ яичников;
- Анализы на гормоны: эстрадиол, прогестерон, ингибин В.
Анализ ФСГ (фолликулярный стимулирующий гормон)
Тест, определяющий уровни фолликулостимулирующего гормона (также называемого фолликулостимулирующим гормоном), вырабатываемого гипофизом. Именно благодаря ФСГ созревают фолликулы.
 ФСГ тест
ФСГ тест
Этот гормон обнаружен не только в организме женщин, но и у мужчин, поэтому анализ ФСГ для диагностики бесплодия проводится у обоих полов. Тест ФСГ у женщин включает взятие крови на 3-й день цикла.
Результаты уровня ФСГ интерпретируют так:
- менее 3 мМЕ / мл – гипофизарная недостаточность;
- 3-9 мМЕ / мл – удовлетворительный резерв яичников;
- 9-12 мМЕ / мл – низкий запас яичников;
- 12-18 мМЕ / мл – запас значительно снижен – яичники практически истощены;
- выше 18 мМЕ / мл – истощенный запас яичников.
У женщин, в дополнение к диагностике бесплодия, ФСГ может также помочь диагностировать заболевания яичников, такие как синдром поликистозных яичников или другие гормональные нарушения, а также определить, вступила ли женщина в менопаузу.
Анализ АМН (концентрация антимюллеровских гормонов в сыворотке)
AMH — анализ концентрации антимюллеровских гормонов в сыворотке крови. Этот гормон вырабатывается фолликулами, окружающими яйцеклетку, и чем меньше яйцеклеток, тем ниже его концентрация. Тест проводится на любой стадии цикла.
Интерпретация результатов уровня AMH:
- выше 3,0 нг / мл – высокий уровень гормонов, что может свидетельствовать о синдроме поликистозных яичников;
- выше 1,0 нг / мл – нормальный уровень;
- менее 1,0 нг / мл – низкий уровень, который может указывать на низкий резерв яичников, включая менопаузу.
УЗИ яичников с подсчетом антральных фолликулов
Ультразвуковое исследование, определяющее количество антральных фолликулов, которые готовых расти под воздействием природных гонадотропинов, вырабатываемых гипофизом, или гормонов, вводимых во время лечения. Если таких пузырьков меньше 4, есть небольшая вероятность, что вы забеременеете.
 УЗИ яичников
УЗИ яичников
Анализы на гормоны: эстрадиол, прогестерон, ингибин В
- Эстрадиол. Если тест на концентрацию эстрадиола на 3-й день цикла показывает концентрацию E2 <75 пг / мл, это означает низкий запас яичников или наличие кист.
- Прогестерон. Если тест на концентрацию прогестерона во второй фазе цикла составляет ≤3 нг / мл, это означает отсутствие овуляции.
- Ингибин B. Это гормон, вырабатываемый зернистыми клетками, расположенными в фолликуле. Результат ниже 45 пг / м (нг / л) на 3-й день менструального цикла указывает на низкий резерв яичников или менопаузу. У женщин в постменопаузе результат будет уже <10 пг / мл (нг / л).
 Анализы на гормоны
Анализы на гормоны
Что такое фолликул?
Фолликул яичника – это наполненный жидкостью мешочек, в котором растет яйцеклетка. Когда яйцеклетка достигает зрелости, она высвобождается из фолликула. Это то, что мы называем овуляцией.
Распространенное заблуждение состоит в том, что каждый фолликул выпускает несколько яйцеклеток. Однако на вопрос, сколько яйцеклеток в фолликуле, ответ – один.
Овуляция обычно происходит у большинства женщин каждый месяц в период между половым созреванием и менопаузой. Несколько фолликулов начинают развиваться каждый цикл, но обычно только один из них высвобождает ооцит. Фолликулы, не выделяющие яйцеклетку, распадаются. Этот процесс известен как атрезия и может произойти на любой стадии развития фолликула.
Многоплодная беременность на ранних сроках
Многих женщин и их спутников интересует вопрос какого пола будет малыш, многоплодную беременность на ранней стадии можно обнаружить при пальпации. Визуально доказать наличие того или иного пола ребенка и понять имеется ли двойня, тройня можно при помощи УЗИ. К ранним признакам многоплодной беременности можно отнести: необъяснимую усталость, сильное давление внизу живота, сонливость, поздний токсикоз, одышка, варикозное расширение вен, а также внешне живот беременной значительно большего размера, чем у других среднестатистических женщин. В пятидесяти процентах случаях роды при многоплодной беременности бывают преждевременными. Также определить многоплодную беременность на ранней стадии может врач при подсчете сердечных ударов по системе Доплера, а также при помощи теста AFP (лабораторный анализ крови).

Рекомендации при многоплодной беременности:
- Необходимо систематично посещать вашего лечащего врача.
- Хорошее и правильное питание.
- Правильный рацион (300 ккал на малыша с обязательным употреблением полезных элементов).
- При ведении многоплодной беременности необходимо чтобы врач включил в рацион продукты содержащие в себе цинк, кальций, железо, магний, а также витамины B, C, D.
- Регулярный отдых и сон.
- Ежедневный контроль веса (прирост 0,7 кг до 12 недель)
После рождения первого ребенка при многоплодной беременности, рождение следующего происходит в промежутке от 15 минут до часа. Течение многоплодной беременности это постоянные нагрузки на организм женщины, поэтому к подобному виду беременности требуется особый подход.
Команда врачей Клиники Эстетической гинекологии имеет в своем штате высококвалифицированных врачей-гинекологов, имеющих большой опыт работы.
Хотите записаться на консультацию по вопросам ведения беременности, сдать анализы или сделать УЗИ?
Звоните по телефону в Екатеринбурге +7-343-385-72-88.
Изменение размеров
Сложно сказать, какие размеры должен иметь в норме фолликул на той или иной стадии своего развития. Данные, которые существуют в таблицах, лишь приблизительные, они не учитывают индивидуальности конкретной женщины. С каждым днем цикла размеры пузырьков меняются, поскольку процесс фолликулогенеза непрерывный и постоянный.
В самом начале цикла размеры фолликулов не превышают 2-4 мм. Но по мере роста диаметр антральных фолликулов становится больше, а количество самих фолликулов уменьшается. К 8 суткам с начала цикла обычно выделяется доминантный фолликул, а далее фиксируются только его размеры вплоть до овуляции.
Таблица размера фолликулов по дням.
|
День цикла |
Размер фолликулов |
Изменения |
|
2-5 |
2-5 мм |
Есть возможность определить количество антральных фолликулов. |
|
6 |
5-8 мм |
Количество антральных пузырьков начинает сокращаться. |
|
7 |
10 мм |
Выделяется доминантный фолликул. |
|
8 |
11-12 мм |
Идет рост доминантного фолликула |
|
9 |
13-14 мм |
Внутри доминантного фолликула есть возможность определить полость с ооцитом. |
|
10 |
15-16 мм |
Полость внутри фолликула расширяется. |
|
11 |
17-18 мм |
Образуется бугорок на поверхности фолликула, сам фолликул подходит к оболочке яичника максимально близко. |
|
12 |
19-20 мм |
Определяется стигма на поверхности фолликула. |
|
13 |
21-22 мм (допустимо 23-24 мм) |
Фолликул готов к овуляции. |
Совсем необязательно, что на 10-11 день цикла в конкретном случае рост доминантного пузырька составляет 11-18 мм, так как все довольно индивидуально, но размеры фолликула все-таки применяются для прогнозирования овуляционного периода. Например, женщине при размере фолликула в 16 мм предложат еще ждать овуляцию, поскольку размер пузырька не предполагает, что разрыв случится очень скоро.
А также важно и превышение норм размеров: если на 7-9 день цикла или в любой другой период до овуляции фолликул имеет размеры выше 25 мм (26-27, 30-34 мм и так далее), то врач, скорее всего, предположит кистозное образование, чем нормальный овуляторный цикл

Что это такое?
Репродуктивная система женщины имеет сложное строение. Основой будущей жизни является половая клетка, именуемая яйцеклеткой. Ежемесячно она созревает в яичнике, чтобы затем выйти из него и соединиться со сперматозоидом для зарождения новой жизни. Функции защиты незрелых яйцеклеток (ооцитов) выполняют окружающие их и расположенные в наружных слоях придатков функциональные фолликулярные клетки, которые позже трансформируются, чтобы выполнить основное предназначение.
На какой день делать УЗИ, чтобы узнать идет ли созревание фолликула?
В начале менструального цикла фолликулярные клетки начинают стремительно развиваться и формировать пузырьки. Один из них растёт быстрее остальных: он является доминантным, и именно в нём находится созревающая и готовящаяся к оплодотворению яйцеклетка. При этом остальные переходят в инволюцию, то есть возвращаются в прежнее исходное состояние.
Патологии развития
Выброс яйцеклетки у женщин невозможен при отсутствии доминантного фолликула. Это бывает при нарушении гормонального фона и различных заболеваниях:
- он не образуется при снижении фолликулостимулирующегогормона или повышении лютеинизирующего гормона в крови;
- регрессия или атрезия, возникает при гормональных нарушениях, в том числе при увеличении инсулина в крови;
- персистирующий фолликул наблюдается на УЗИ, если овуляция не происходит. Он не подвергается регрессии, имеет нормальные размеры или немного увеличен (перезрелый). Иногда у женщин обнаруживают доминантный и персистирующий фолликулы в разных яичниках;
- фолликулярная киста образуется из доминантного фолликула, который продолжает расти. Внутри накапливается жидкость, размеры кисты на УЗИ более 25 мм, если их много, то такое состояние называется поликистоз;
- лютеинизация. На месте доминирующего фолликула без овуляции, формируется желтое тело.
Все эти патологии требуют изучения и дополнительного обследования. Необходимо проверить гормональный уровень в крови женщины, найти причину его изменения. Это могут быть эндокринные заболевания, патология гипофиза, аномалии развития яичников.

Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Когда обследовать фолликулогенез
Проходить УЗИ-обследование нужно в специальные дни. Обычно недостаточно одного ультразвукового исследования фолликул (в норме количество сеансов должно быть около 3). Также нужно помнить, что менструальный цикл у разных женщин длится по-разному. Ультразвуковое исследование в зависимости от типа менструального цикла проводят так:
- Регулярный стандартный цикл. Обычно женская овуляция длится 28 дней (днем начала овуляции считается первый день последней менструации). В таком случае первое УЗИ-обследование нужно проводить на 10 день после окончания овуляции. Дополнительные сеансы можно провести на 15 и 20 дне после начала овуляции.
- Регулярный нестандартный цикл. У некоторых женщин овуляция по времени длится меньше или больше. В таких случаях ультразвуковое обследование нужно проводить за 5 дней до начала менструации. Все дополнительные сеансы назначает врач в индивидуальном порядке.
- Нерегулярный нестандартный цикл. У некоторых женщин менструация происходит нерегулярно, а ее длительность может составлять как 28, так и 23 или даже 35 дней. В таком случае исследовать фолликулогенез нужно спустя 5 дней после окончания менструации. Все дополнительные сеансы назначает врач в индивидуальном порядке.
Особенности функционирования яичников в менопаузе
Важный момент, как работают яичники при климаксе. Ведь этим определяются все происходящие в организме изменения.
Поскольку фолликулов в каждом из них изначально ограниченное количество, естественно, что в продолжение 35-40 лет они тратятся без возмещения. Менструации в начале климактерического периода еще приходят, но большинство из них без образования яйцеклетки. То есть их нельзя назвать в полной мере месячными, так как они проходят без овуляции.
Фолликулы, сохраняющиеся в яичниках при менопаузе на данном этапе, и качественно меняются. Иными делаются и менструации. Может измениться объем выделений, укоротиться либо удлиниться промежутки между ними. Критические дни приобретают нерегулярность, что прежде считалось нежелательным и требующим лечения, а теперь естественно.
Во всем этом «виновны» тоже фолликулы. Сокращение их численности ведет к снижению выработки органами эстрогенов. А поскольку нет яйцеклетки, отсутствует желтое тело. Это означает, что и прогестерона становится существенно меньше.
Можно ли подстегнуть работу?
Менопаузе свойственны особенные проявления, которые некоторыми воспринимаются очень тяжело. Или она сама настигает женщину слишком рано. Возникает проблема: как заставить яичники работать при климаксе.
Для ее решения есть несколько возможностей:
- Кому-то достаточно нормализации образа жизни, включения в диету продуктов, подталкивающих выработку эстрогенов. Это овощи и фрукты, бобовые, но к ним в придачу необходим отказ от острого, соленого, жирного. К тому же методу относятся разумная физическая нагрузка, качественный отдых;
- Гормональные препараты. Среди них есть содержащие только эстрогены (Прогинова, Эстрофем, гели Дивигель, Эстрожель) или комбинированные (Дивина, Фемостон, Климонорм). Выбирать их «методом тыка» опасно, так как можно не угадать с дозой и самим препаратом, спровоцировать появление опухоли, другие заболевания;
- Фитоэстрогены. Препараты Ременс, Климадинон, Климактоплан тоже способны заставить репродуктивную систему затормозить дегенеративные процессы и улучшить самочувствие;
- Народные средства. Отвары медуницы, корня солодки, аралии, аира, хвоща полевого нормализуют самочувствие, привнеся в организм долю недостающих эстрогенов. Для нужного эффекта заваривают 2 ст.л. одного из растений на 2,5 стакана кипятка. Пить необходимо по 100 мл средства трижды в сутки перед приемом пищи.
Признаки мультифолликулярных яичников
Проявления синдрома мультифолликулярных яичников:
- Ановуляторные циклы – могут присутствовать до 5 раз в году. Причинами их становятся либо невызревание доминантного фолликула, либо появление фолликулярной кисты. Отсутствие овуляции должно быть подтверждено результатом фолликулометрий, а не являться выводом женщины, основанном на ведении графика БТ и использовании тестов на овуляцию.
- Бесплодие – является следствием частых ановуляторных циклов. Однако в случае с МФЯ супругам достаточно с помощью УЗИ подловить момент, когда произойдет овуляция и предпринять попытки к зачатию. Тогда как при СПКЯ такая тактика не помогла бы – поликистоз обусловливает постоянное отсутствие овуляций.
- Нерегулярные менструации – являются следствием неправильной работы яичников, в результате которой первая фаза цикла становится долгой, и вместо положенных 12-14 дней растягивается на 30-40 дней. Затем начинается вторая фаза, которая при мультифолликулярных яичниках длится, в среднем, 8 – 10 дней. Таким образом выходит, что менструальный цикл женщины при МФЯ нередко растягивается на 40 – 50 дней.
Ановуляторный цикл
Фолликулометрия может установить ановуляцию. Исследование также может определить причины этого состояния:
- Статические фолликулы – полостные образования не развиваются. На изображении УЗИ нет доминантного фолликула. На последующих процедурах не визуализируется желтое тело. Лабораторные анализы подтверждают низкий прогестерон, что соответствует начальной фазе менструального цикла. В гинекологии такие признаки часто фиксируют при поликистозе яичников;
- Атрезия – уменьшение доминантного фолликула перед овуляцией. Изначально фолликул нормально развивается, но за несколько дней до предполагаемой овуляции резко уменьшается. В результате яйцеклетка так и не выходит наружу. На УЗИ врач отмечает регрессию фолликула и отсутствие признаков желтого тела. Результаты подтверждает низкий прогестерон в крови. Атрезия связана с нарушением выработки лютеинизирующего гормона. Его низкий уровень не дает яйцеклетке созреть;
- Персистенция – неовулировавший фолликул остается в состоянии зрелости до конца цикла. Доминантный фолликул увеличивается и достигает зрелости, но выход яйцеклетки так и не происходит. На УЗИ в течение нескольких исследований нет признаков образования желтого тела. Дальнейшие физиологические процессы не происходят с яйцеклеткой из-за эндокринных нарушений;
- Киста – созревший фолликул вместе с яйцеклеткой уплотняется и увеличивается. На очередном сеансе фолликулометрии врач видит фолликул, размер которого превышает 2,5 см. Желтое тело не визуализируется. Фолликулярные кисты увеличиваются до 8 см, а затем самостоятельно регрессируют. Обычно медикаментозное лечение не требуется. Уже через 2-3 месяца киста не определяется на УЗИ;
- ЛНФ – преждевременное повышение выработки лютеина. Врач наблюдает естественное созревание фолликула, однако выхода яйцеклетки так и не происходит. Преждевременная лютеинизация приводит к быстрому угасанию фолликула. Это четко просматривается в динамике с помощью фолликулометрии. На УЗИ также отсутствует жидкость в пространстве за маткой. В такой ситуации оплодотворение невозможно. Поскольку без овуляторной жидкости яйцеклетка не может попасть в брюшную полость. Синдром ЛНФ часто наблюдают при болезнях нервной системы, половых инфекциях, гормональной дисфункции.


