Овуляция и беременность
Содержание:
- Диагностика при ановуляции
- Фазы менструального цикла
- Как определить резерв яичников
- Когда происходит оплодотворение после овуляции?
- Что же делать, если по результатам обследования констатировано снижение фолликулярного резерва яичников?
- Какие анализы надо сдать и что они расскажут?
- Таблица: норма ХГЧ по неделям при беременности
- Что представляет собой процесс зачатия
- На какой день происходит овуляция?
- В каких случаях проводится ЭКО?
- Протоколы ЭКО
- Имеет ли значение особенность проведения программы ЭКО?
- Фолликулы в яичниках
Диагностика при ановуляции

Проблемы с овуляцией – явление, которое необходимо лечить, если женщина рассчитывает стать матерью. Но для этого необходимо точно установить, действительно ли есть такое состояние, а также что стало ему причиной.
О самом наличии патологии свидетельствуют следующие симптомы отсутствия овуляции:
- изменение продолжительности, интенсивности и характера менструальных кровотечений, а также интервала между менструациями;
- дисфункциональные маточные кровотечения;
- редкие или полностью отсутствующие менструации;
- оволосение тела по мужскому типу (гирсутизм);
- выпадение волос, появление угревой сыпи (акне);
- болезненные ощущения в молочных железах;
- патологическое разрастание эндометрия и некоторые другие гинекологические патологии.
Само наличие этих признаков (или некоторых из них) является косвенными уликами, подтверждающими ановуляцию. Для точной постановки диагноза и определения причины патологии женщина проходит ряд диагностических процедур;
- осмотр и консультация у гинеколога, сбор анамнеза;
- измерение базальной температуры — в норме она повышается на 0,2-0,4 градуса (выше 37 градусов) во 2 (овуляторной) фазе менструального цикла, а при ановуляции температурный график ровный.
- анализы крови на уровень гормонов (ЛГ, ФСГ, 17-ОП, пролактина, тестостерона, кортизола, гормонов щитовидной железы);
- рентгенография черепа, в частности области расположения гипофиза (турецкого седла);
- УЗИ органов малого таза, молочных и щитовидной желез.
Диагностика при отсутствии овуляции носит комплексный характер, так как часто эта патология обусловлена сразу несколькими причинами, которые коренятся в различных органах и системах женского организма.
Фазы менструального цикла
Существует деление менструального цикла на фазы, в зависимости от того, каков размер и где находится фолликул. Фаза от начала менструального цикла называется фолликулярная. Период, в который яйцеклетка покидает фолликул, называется фаза овуляции.
Лютеиновая фаза начинается с момента овуляции. Клетки граафова пузырька после выхода яйцеклетки образуют жёлтое тело, которое начинает продуцировать особый гормон — прогестерон. Задача прогестерона — подготовить эндометрий к имплантации оплодотворённой яйцеклетки. Если этого не происходит, к началу менструации жёлтое тело рассасывается.
Таковы циклические изменения в яичниках. Теперь мы можем ответить на частый вопрос, интересующий многих женщин: сколько должно быть фолликулов?
Фолликулы хорошо видны на экране ультразвукового сканнера. УЗИ фолликула и яичников часто проводится в ходе диагностики нарушений овуляции, при подготовке к извлечению яйцеклеток в ходе ЭКО. В среднем обнаруживается несколько фолликулов, от 1-2 до 4-5. В норме иногда возможно созревание 2-3 доминантных фолликулов одновременно.
Во время подготовки к ЭКО проводится стимуляция фолликула, что приводит к одновременному созреванию 4-6 яйцеклеток. Стимуляция фолликула проводится с помощью уколов, содержащих хорионический гонадотропин, или ХГЧ.
Процедура ЭКО была бы слишком ненадёжной, если бы извлекался только один фолликул. Укол ХГЧ оказывает мощнейшее стимулирующее действие на яичники. Это необходимая мера, так как при ЭКО для надёжности нужно иметь несколько яйцеклеток.
Как определить резерв яичников
Женщины, планирующие ребенка, могут оценить вероятность зачатия, сделав несколько тестов:
- Анализ ФСГ;
- Анализ АМН;
- УЗИ яичников;
- Анализы на гормоны: эстрадиол, прогестерон, ингибин В.
Анализ ФСГ (фолликулярный стимулирующий гормон)
Тест, определяющий уровни фолликулостимулирующего гормона (также называемого фолликулостимулирующим гормоном), вырабатываемого гипофизом. Именно благодаря ФСГ созревают фолликулы.
 ФСГ тест
ФСГ тест
Этот гормон обнаружен не только в организме женщин, но и у мужчин, поэтому анализ ФСГ для диагностики бесплодия проводится у обоих полов. Тест ФСГ у женщин включает взятие крови на 3-й день цикла.
Результаты уровня ФСГ интерпретируют так:
- менее 3 мМЕ / мл – гипофизарная недостаточность;
- 3-9 мМЕ / мл – удовлетворительный резерв яичников;
- 9-12 мМЕ / мл – низкий запас яичников;
- 12-18 мМЕ / мл – запас значительно снижен – яичники практически истощены;
- выше 18 мМЕ / мл – истощенный запас яичников.
У женщин, в дополнение к диагностике бесплодия, ФСГ может также помочь диагностировать заболевания яичников, такие как синдром поликистозных яичников или другие гормональные нарушения, а также определить, вступила ли женщина в менопаузу.
Анализ АМН (концентрация антимюллеровских гормонов в сыворотке)
AMH — анализ концентрации антимюллеровских гормонов в сыворотке крови. Этот гормон вырабатывается фолликулами, окружающими яйцеклетку, и чем меньше яйцеклеток, тем ниже его концентрация. Тест проводится на любой стадии цикла.
Интерпретация результатов уровня AMH:
- выше 3,0 нг / мл – высокий уровень гормонов, что может свидетельствовать о синдроме поликистозных яичников;
- выше 1,0 нг / мл – нормальный уровень;
- менее 1,0 нг / мл – низкий уровень, который может указывать на низкий резерв яичников, включая менопаузу.
УЗИ яичников с подсчетом антральных фолликулов
Ультразвуковое исследование, определяющее количество антральных фолликулов, которые готовых расти под воздействием природных гонадотропинов, вырабатываемых гипофизом, или гормонов, вводимых во время лечения. Если таких пузырьков меньше 4, есть небольшая вероятность, что вы забеременеете.
 УЗИ яичников
УЗИ яичников
Анализы на гормоны: эстрадиол, прогестерон, ингибин В
- Эстрадиол. Если тест на концентрацию эстрадиола на 3-й день цикла показывает концентрацию E2 <75 пг / мл, это означает низкий запас яичников или наличие кист.
- Прогестерон. Если тест на концентрацию прогестерона во второй фазе цикла составляет ≤3 нг / мл, это означает отсутствие овуляции.
- Ингибин B. Это гормон, вырабатываемый зернистыми клетками, расположенными в фолликуле. Результат ниже 45 пг / м (нг / л) на 3-й день менструального цикла указывает на низкий резерв яичников или менопаузу. У женщин в постменопаузе результат будет уже <10 пг / мл (нг / л).
 Анализы на гормоны
Анализы на гормоны
Когда происходит оплодотворение после овуляции?
После овуляции у сперматозоида есть примерно сутки, чтобы встретиться с яйцеклеткой и оплодотворить ее.
Если зачатия не произошло, яйцеклетка разрушается в маточной трубе в течение суток, а примерно через 14 дней у женщины снова начинается менструация — это и есть выход неоплодотворенной яйцеклетки.
Если встреча сперматозоида и яйцеклетки была успешной, оплодотворенная зигота спускается в матку в течение 6–12 дней, после чего закрепляется там и наступает беременность. С наступлением беременности яичники перестают вырабатывать новые яйцеклетки, поэтому можно не опасаться, что происходит овуляция при беременности, — повторное оплодотворение невозможно.
Что же делать, если по результатам обследования констатировано снижение фолликулярного резерва яичников?
В этом случае для достижеия беременности необходимо обратиться к врачу репродуктологу. Получить беременность у женщин позднего репродуктивного возраста или со сниженным фолликулярным резервом можно с помощью лечения методом ЭКО.
При выборе клиники ЭКО при этом факторе бесплодия очень важно обратить внимание на качество эмбриологической службы, ведь от ее работы зависит львиная доля успеха
Также важным является такой, казалось бы, на первый взгляд не слишком существенный момент, как режим работы клиники. Если у Вас снижен фолликулярный запас, оптимально выбрать для лечения клинику, работающую без выходных. Именно такой режим позволяет производить своевременный забор клеток, даже если их мало, всего 1-2, без риска допустить их овуляцию.
Также сейчас широко применяются новые эффективные методики получения большего количества ооцитов в циклах ЭКО у пациенток с низким фолликулярным резервом. Например, так называемая «двойная стимуляция» яичников, суть которой заключается в том, что в течение одного цикла ЭКО собирается двойной «урожай» клеток. Повышение количества клеток увеличивает шансы на наступление беременности, ведь так получается большее количество эмбрионов, из которых можно с большей вероятностью выбрать перспективные эмбрионы на перенос.
Какие анализы надо сдать и что они расскажут?
— Для начала — это консультация уролога и сдача спермограммы. Спермограмма — это отражение ситуации по функциональности мужской репродуктивной системы в конкретный момент времени. Анализы спермы весьма изменчивые, многое зависит от самочувствия мужчины, его питания, сна, психологического статуса, последнего полового контакта. Поэтому спермограмму всегда сдают два раза, и выводы делают по лучшему результату. Учитываются все параметры: количество сперматозоидов, подвижность, жизнеспособность, морфология.
Становится понятно, на каком этапе происходят нарушения и какие дополнительные методы исследования понадобятся. Многие проблемы можно устранить приемом курса витаминов. Гормональные нарушения выявляются при сдаче анализов на тестостерон, пролактин, гормон щитовидной железы и тоже корректируются препаратами. Мужчины, это не страшно! Есть проблемы, которые решаются оперативным путем, например, варикоцеле.
Таблица: норма ХГЧ по неделям при беременности
Для того, чтобы сделать тест на беременность, обычно используют аптечный тест, при этом присутствие ХГЧ обнаруживается в моче. Но он не покажет точное значение уровня ХГЧ. Кроме того, чтобы исключить ошибки из-за несоблюдения инструкций и более точно узнать не только о наличии, но и об уровне гормона в организме, лучше всего выбрать лабораторный анализ крови.
Если женщина сдает анализ несколько раз, это позволяет проследить динамику повышения ХГЧ в организме, что дает более точный результат.
Что можно определить по анализу ХГЧ?
- Наличие беременности.
- Примерный срок беременности (это обязательно должен делать специалист, потому что уровни гормона для большинства женщин индивидуальны и только примерно соответствуют таблице).
- Количество плодов – если женщина беременна не одним ребенком, концентрация ХГЧ будет гораздо выше.
- Проблемы в развитии плода: синдром Дауна при повышенном хорионическом гонадотропине, синдром Эдвартса при пониженном (анализ крови проводится вместе с УЗИ).
- Плацентарную недостаточность.
- Замершую беременность, внематочную беременность, риск выкидыша.
- У беременной женщины: сахарный диабет, опухоли или токсикоз, требующий контроля со стороны врачей, – при высоком уровне,
Единицы измерения ХГЧ – мМЕ/мл (милли международные единицы на миллилитр) или мЕд/мл (милли единицы на миллилитр). Разницы между ними фактически нет, только в названии, потому что они считаются один к одному – значения будут одинаковыми.
У небеременной женщины уровень гормона обычно не превышает 5 мМЕ/мл; если же уровень ХГЧ измеряется трехзначным числом – диагностируется беременность.
Как правило, после положительного анализа на ХГЧ женщина обычно осознает, что она беременна, начинает более внимательно относиться к себе и своему здоровью, посещает женскую консультацию и т.д. Именно в этот момент стоит начать принимать и специализированные витаминно-минеральные комплексы для беременных с фолиевой кислотой, йодом, омега-3 и железом, например, Прегнотон Мама.
Подсчитать точный день зачатия по анализу ХГЧ невозможно. Показатели настолько индивидуальны, что время от времени случаются врачебные ошибки, при которых срок беременности по анализу подсчитывается неверно. Из-за неточного расчета беременной женщине назначается терапия и дополнительные анализы, хотя беременность на самом деле протекает без осложнений. Для точного расчета срока беременность принято считать от последней менструации.
Расти уровень ХГЧ начинает фактически сразу же после наступления беременности, но самые точные результаты можно получить только на 3-4 неделе беременности, при задержке в менструации.
При благополучном течении беременности самые высокие показатели хорионического гонадотропина наблюдаются в конце первого триместра. Затем показатели снижаются и к двадцатой неделе стабилизируются вплоть до родов.
Таблица ХГЧ при беременности (норма по неделям)
|
Беременность (отсчитывается с момента последней менструации) |
Примерный уровень ХГЧ в мМЕ/мл |
|---|---|
| 3-4 недели | 16-156 |
| 4-5 недель | 101-4870 |
| 5-6 недель | 1110-31500 |
| 6-7 недель | 2560-82300 |
| 7-8 недель | 23100-151000 |
| 8-9 недель | 27300-233000 |
| 9-13 недель | 20900-291000 |
| 13-18 недели | 6140-103000 |
| 18-23 недели | 4720-80100 |
| 23-41 неделя | 2700-78100 |
С первого дня до десятинедельного срока уровень ХГЧ ежедневно возрастает вдвое, поэтому на первые 42 дня есть специальная детализированная таблица с примерными значениями уровней гормона, где можно проследить, как растет ХГЧ при беременности по дням.
Но следует помнить, что делать выводы по результату анализа (лучше не одного, а нескольких, чтобы проследить изменения) должен только специалист, наблюдающий беременность.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Что представляет собой процесс зачатия
Прежде, чем в материнском организме произойдет зачатие ребенка, в яичниках женщины должна созреть полноценная яйцеклетка. Это процесс занимает около двух недель и заканчивается овуляцией. После разрыва фолликула зрелая половая женская клетка, имеющая круглую форму и напоминающая внешне желток яйца, захватывается фаллопиевой трубой.
Сама яйцеклетка не умеет двигаться – ей помогают перемещаться ворсинки маточной трубы. Одновременно навстречу передвигаются сперматозоиды, путь которых пролегает от половых путей женщины через матку в маточные трубы. Если «встреча» происходит при благоприятных обстоятельствах, происходит зачатие ребенка. Это становится возможным при совпадении таких факторов:
- К моменту попадания сперматозоидов в фаллопиеву трубу яйцеклетка сохранила жизнеспособность. Продолжительность жизни женской половой клетки – 12–24 часа (именно по этой причине наиболее благоприятные дни для зачатия ребенка – период овуляции).
- Сперматозоиды должны «добраться» до яйцеклетки. Учитывая их крохотные размеры, им предстоит пройти огромное расстояние за очень короткое время. А среди сперматозоидов далеко не все двигаются правильным образом (вперед), имеют достаточную продолжительность жизни и способны проникнуть внутрь яйцеклетки (осуществить зачатие ребенка).
- Сперматозоид, достигнув яйцеклетки, связывается с ее оболочкой при помощи специальных рецепторов. После этого лопается специальный пузырек в головке сперматозоида (акросома), которые растворяет оболочку яйцеклетки и проникает внутрь. Однако многие сперматозоиды не распознают яйцеклетку, и эта реакция не протекает. А у части сперматозоидов, наоборот, эта реакция протекает спонтанно, до встречи с яйцеклеткой.
- После слияния сперматозоида и яйцеклетки образуется зигота и происходит первое деление клетки, занимающее от 6 до 12 часов. Дальнейшее деление приводит к росту зиготы и увеличению ее в размерах.
- Плод медленно передвигается по фаллопиевой трубе к матке и при отсутствии препятствий добирается до цели и внедряется в разрыхленную и подготовленную стенку матки.
Однако даже при произошедшем зачатии беременность наступает не всегда. В случае спаек может произойти внематочная беременность (зигота не сможет достигнуть матки), в случае поздней овуляции будущий плод не сможет прикрепиться к слизистой, которая уже успела претерпеть изменения и подготовиться к менструации или же из-за нарушенного гормонального баланса эндометрий не приспособлен к прикреплению яйцеклетки
Как видим, для зачатия ребенка и наступления беременности важно не только успешное оплодотворение
На какой день происходит овуляция?
Менструальный цикл длится в среднем 28–32 дня. Без специальных исследований нельзя точно ответить на вопрос, когда у девушки происходит овуляция. Обычно овуляция приходится на середину менструального цикла (12–15-й день). Для более точного вычисления необходимо составлять график базальной температуры на протяжении нескольких месяцев.
Еще один способ попробовать узнать, когда происходит овуляция, — календарь. Чтобы узнать, когда происходит овуляция после месячных, необходимо по календарю отсчитать 14 дней с начала последней менструации. При идеальном 28-дневном цикле до следующих месячных останется также 14 дней, то есть овуляция придется ровно на середину цикла. Но всегда ли овуляция происходит именно на 14-й день?
Врачи утверждают, что идеальный классический вариант встречается не так часто. У большинства женщин овуляция происходит в период с 11-го до 21-го дня цикла, если считать от первого дня последней менструации. До следующей менструации при этом остается от 12 до 16 дней.Через какое время происходит овуляция— зависит и от гормонального фона, и эмоционального и физического состояния женщины, причем в разные циклы овуляция может приходиться на разные дни. Врачам также известны случаи, когда во время одного менструального цикла у женщины было сразу две овуляции.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
- Естественный (ЭКО в естественном цикле) – не включает прием гормональных стимуляторов яичников, яйцеклетка образуется в результате обычной овуляции;
- Короткий – в этом протоколе стимуляция яичников осуществляется с началом менструации, что сокращает время процедуры, но не позволяет управлять ростом фолликулов;
- Суперкороткий (Токийский) – заключается в минимальной стимуляции яичников для предотвращения осложнений, вызываемых гормональным дисбалансом, используется также при криоконсервации эмбрионов;
- Длинный – назначается до менструации и включает этапы управления работой гипофиза и яичников, стимуляции роста фолликулов и овуляции;
- Длинный с мягкой стимуляцией – включает несколько этапов стимуляции-торможения яичников для максимального созревания небольших яйцеклеток;
- Криопротокол – в нем для экстракорпорального оплодотворения используются замороженные половые клетки или эмбрионы.
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Имеет ли значение особенность проведения программы ЭКО?
Безусловно. Схема стимуляции яичников подбирается врачом индивидуально в каждом конкретном случае, с учетом возраста женщины, ее веса, гормонального фона, результатов УЗИ, предыдущих протоколов ЭКО. Если за плечами у пациентки со сниженным фолликулярным резервом уже были неэффективные протоколы ЭКО, например такие, при которых не было получено яйцеклеток при пункции яичников, врач использует альтернативные подходы, чтобы изменить ситуацию.
Например, есть теория, что у пациенток со сниженным фолликулярным резервом в программе ЭКО можно использовать специальную технику пункции фолликулов, с промыванием содержимого фолликулов специальным раствором, что якобы повышает вероятность получения ооцитов. Правда исследования, которые проводились у таких пациенток, не подтвердили, что пункция, проведенная таким образом, способствует увеличению общего числа полученных яйцеклеток и повышению частоты наступления беременности, а методика при этом существенно удлиняет время процедуры и требует большей дозы анестетиков во время операции, поэтому целесообразность ее спорна (данные исследования 2010 г.).
Истощение фолликулярного резерва у женщин до 40 лет называется преждевременной недостаточностью яичников или, в прежней классификации болезней — синдром истощения яичников.

Яичники перестают продуцировать женские гормоны — эстрогены, что сопровождается нарушениями работы всего организма — повышение артериального давления, учащенное сердцебиение, появлении симптомов «приливов», жара, повышенной потливости, сухости кожи, ломкости волос, плаксивости и раздражительности, снижения либидо, сухости влагалища и как следствие — болезненности при половых контактах, нарушении мочеиспускания (учащенное мочеиспускание, недержание мочи при напряжении) и проч. Конечно же при этом страдает и репродуктивная функция — при синдроме преждевременного истощения яичников яйцеклеток, пригодных для оплодотворения практически не остается.
Преждевременное истощение яичников часто носит наследственный характер (у 25 % матерей женщин с такими проблемами менопауза также наступила до 40 лет)
Другие причины истощения яичников — воздействие на яичники повреждающих факторов, от аутоиммунных до внешних, например, интоксикации, радиации или воспалительного процесса. Также такая проблема может возникнуть у женщин с резким снижением массы тела из-за неправильного питания (анорексии).
Диагностировать преждевременную недостаточность яичников у женщин младше 40 лет кроме указанных выше жалоб помогает УЗИ, на котором определяется уменьшение размеров матки, истончение слизистой оболочки матки (эндометрия), уменьшение яичников, а также отсутствие в них фолликулов.
При исследовании гормонального профиля выявляется существенное повышение фолликулостимулирующего гормона, уменьшения эстрадиола, выраженное снижение АМГ и ингибина В.
Восстановление репродуктивной функции у женщин с преждевременной недостаточностью яичников перспективно только в случаях, когда она вызвана интоксикаций или нарушением веса вследствие анорексии — устранение повреждающего фактора в этой ситуации может помочь яичникам вновь заработать.
В большинстве же случаев единственный способ забеременеть при такой проблеме — это ЭКО с использованием донорских ооцитов.
Если у молодых девушек (20-25 лет) поздно начинается и долго устанавливается менструальный цикл, можно предположить риск возникновения преждевременной недостаточности яичников в будущем, особенно, если у мамы девушки отмечалась ранняя менопауза. В этом случае нужно обратиться к врачу репродуктологу — его своевременное вмешательство может помочь решить проблему бесплодия до ее возникновения.
Например, на сегодняшний день существует возможность сохранить яйцеклетки при повышенном риске их преждевременной утраты с помощью программы криоконсервации (заморозки) ооцитов, которая позволяет хранить их в течение десятков лет без повреждения их структуры, а при планировании беременности — безопасно разморозить, оплодотворить спермой партнера и получить эмбрионы, которые после переноса в подготовленную полость матки помогут обрести паре долгожданного здорового малыша.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
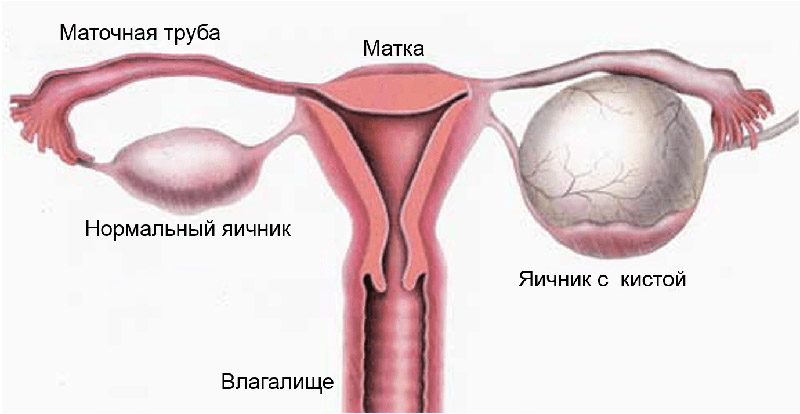
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.


