26 неделя беременности фото малыша и твои изменения
Содержание:
- Твои изменения и ощущения
- На какой день цикла происходит зачатие?
- Лечение
- Ощущения на 7 неделе беременности
- Как правильно питаться?
- Дата родов
- Общие правила
- Определение болезни по цвету выделений
- В каких случаях нужно обратиться к врачу?
- Как понять, что боль связана с овуляцией
- Основные причины тянущих болей внизу живота на 26 неделе
- Особенности болей внизу спины у женщин
- Дискомфорт в теле на поздних этапах вынашивания
- Физическая активность
- Когда ребенок начинает свои первые движения и все о том, как скоро вы их почувствуете
Твои изменения и ощущения
Матка твоя поднялась еще на 1 см за неделю и сейчас находится в 6 см над пупком и в 26 см над лобковой костью. Надеемся, ты правильно питаешься на протяжении всех этих долгих недель и твоя прибавка в весе составляет 7,5 – 10 кг. Давление твое начинает постепенно повышаться и возвращаться к показателям, которые были до беременности. Преэклампсия, или поздний токсикоз, который характеризуется повышенным давлением, подстерегает 3-7% беременных в третьем триместре, но уже сейчас запомни его основные симптомы и не пропусти его приближение.
Итак, если у тебя отекают руки и лицо, жидкость активно накапливается в организме, вызывая большую прибавку веса, в глазах темнеет, накатывают приступообразные головные боли и/или боли в животе – немедленно обратись к врачу. Чем раньше будет выявлен поздний токсикоз, тем больше вероятность сохранения твоего здоровья и здоровья малыша. Наверняка, сейчас тебя беспокоят боли в спине. Это все еще шалят гормоны, размягчая твои суставы и связки. Кроме того, центр тяжести у тебя значительно сместился, неплохую помощь окажет в этой ситуации бандаж, который поможет распределить вес. Некоторые беременные чувствуют боль внизу живота или под ребрами, когда малыш активно двигается. Связано это с тем, что малыш шевелится достаточно активно, а сила его толчков усилилась. Матка тоже не стоит на месте, а постоянно увеличивается и давит на все внутренние органы. Из-за этого женщины и чувствуют боль. Если это происходит у тебя, постарайся отдыхать в моменты активного шевеления малыша. Ощущаешь боль в правом боку? Приляг на левый. В этом случае давление на твои органы ослабевает и боль должна уйти. Если же боль достаточно сильная или не проходит долгое время, обращайся к врачу. Обследование поможет выявить причину боли и придаст уверенность в том, что все у тебя в порядке.
На какой день цикла происходит зачатие?
Какие дни лучше подойдут для зачатия и в какие дни цикла можно забеременеть? Только в период овуляции, т.е. приблизительно в середине цикла.
Рассчитать ее с точностью до 1 дня можно при помощи УЗИ-фоликулогенеза, либо при помощи тестов на овуляцию или при помощи введения дневника базальной температуры;
Подробнее об этом методе можно узнать из в статьи Базальная температура при беременности на ранних сроках>>>
Можно попробовать рассчитать благоприятные для зачатия дни по календарю.
Для этого необходимо отсчитать 14 суток от времени начала предыдущего цикла менструации.
При стандартном цикле в 28 суток, после вычета 14 суток остаются еще 14, т.е, даты как раз выадают на среднюю часть цикла.
Помните! Стандартный цикл (на 14 день) встречается не у всех женщин. У некоторых овуляция приходится на отрезок дней от 11 до 21. До следующего цикла останется 12-16 дней.
Кроме того, на наступление овуляции может влиять ряд факторов:
- гормональные сбои;
- психологическое настроение;
- физиологические особенности.
Известны случаи двойной овуляции.
Далее происходит самое важное
- Яйцеклетка способна существовать не долго, при самых хороших условиях, период ее жизнедеятельности приблизительно 12 часов, но чаще немного меньше;
- Сперматозоиды же способны жить около недели. Следовательно, половой контакт должен произойти незадолго до овуляции;
- Самым лучшим моментом является время за сутки до её наступления.
Высчитывая период овуляции, некоторые пытаются зачать ребенка желанного пола.
В какие дни можно забеременеть девочкой?
Мужская сперма содержит два вида сперматозоидов: «Y» и «X».
«Х», т.е женского типа, выносливее, способные долго жить в женском организме, медлительнее мужских. На них не влияет уровень кислотности влагалища;
Но стоит учесть, что они плохо реагируют на щелочную среду. При сильном оргазме, среда во влагалище меняется, становится более щелочной.
Знайте! Соответственно, чтобы попытаться зачать девочку, заниматься сексом необходимо без оргазма или без особого желания.
Некоторые специалисты советуют проводить половой акт как можно дальше от овуляции, ожидается, что мужские сперматозоиды не доживут до неё, а у женских больше шансов дожить по соединения с яйцеклеткой.
Поэтому с 5-го по 10-й день цикла желательно регулярно иметь половую близость, после прекратить и возобновить через 4-5 дней.
В какие дни можно забеременеть мальчиком?
Учитывая, что мужские сперматозоиды имеют меньшую способность к выживанию, но более активные, лучше пытаться зачать малыша за день до выхода яйцеклетки или в день выхода.
Важно! Чтобы спермы было много, необходимо за несколько дней до овуляции исключить половые контакты. При половой близости, необходимо обеспечить максимальное соприкосновение спермы с шейкой матки
При половой близости, необходимо обеспечить максимальное соприкосновение спермы с шейкой матки.
Обеспечивается это соответствующими позами: мужчина расположен сзади или женщина располагается сверху.
Лечение
От болевых ощущений в спине можно избавиться только устранив первопричину данного симптома. Комплексное лечение зависит от характера заболевания. При язвенной болезни желудка и 12-перстной кишки назначается комплексная медикаментозная терапия, включающая перечень таких групп лекарственных медикаментов:
- ингибиторы протонной помпы;
- блокаторы н2 гистаминовых рецепторов;
- обволакивающие средства;
- антациды;
- препараты висмута.
При запущенном течении язвенной болезни выполняется оперативное вмешательство. Если болит желудок и присутствует боль в пояснице, то это также может указывать на развитие язвы.
Если причиной боли является хронический панкреатит, то пациентам назначается диетотерапия, полный отказ от употребления алкоголя, обезболивающие препараты, кишечные сорбенты.
В том случае, если боль в спине связана с воспалением желчного пузыря, пациентам назначается диетотерапия, физиотерапевтические мероприятия, а также медикаментозная терапия, включающая анальгетики, спазмолитики, антибиотики желчегонные препараты, препараты желчных кислот.
При хеликобактер ассоциированной язве желудка выполняется так называемая эрадикация. Таким пациентам назначается антибиотикотерапия и другие группы лекарственных средств. Доказанной эффективностью в лечении и профилактике язвенной болезни желудка, гастрита и других заболеваний ЖКТ, обладает метапребиотик Стимбифид Плюс.
Это натуральное средство имеет трехкомпонентный состав, стимулирует рост и размножение естественной микрофлоры желудочно-кишечного тракта, ускоряет процесс регенерации слизистой оболочки желудка, оказывает губительное воздействие на бактерию Хеликобактер Пилори и повышает общую сопротивляемость организма. Стимбифид Плюс на 100% безопасен для организма, поэтому может использоваться для лечения и профилактики у детей и пациентов пожилого возраста.
03.06.2021
20662
14
/ Доктор Стимбифид
Ощущения на 7 неделе беременности
Многие женщины чувствуют себя на этой неделе не очень комфортно. Они чувствуют слабость, постоянно хотят спать, происходит снижение работоспособности.
Продолжает набирать силу токсикоз. По утрам женщину тошнит, может начаться рвота (особенно после приема пищи или во время проведения гигиенических процедур в ротовой полости). Если рвота наблюдается более пяти раз в день, необходимо обратиться за консультацией к доктору.
Такой сильный токсикоз негативно влияет на общее состояние беременной женщины, мешает ей полноценно питаться, что приводит к снижению веса. В организме происходит скопление ацетона, который негативно влияет как на состояние будущей матери, так и на ее ребенка. К 14 неделе токсикоз обычно проходит самостоятельно.
Из-за появления высыпаний на коже и токсикоза женщину может беспокоить сильный зуд. Он может появиться на любом участке тела, но чаще всего локализуется у наружных половых органов. Это усугубляет и без того не самый лучший психоэмоциональный фон и приводит к развитию повышенной раздражительности у беременной женщины.
Как правильно питаться?
Во время беременности организм женщины особенно сильно нуждается в железе. У вас увеличивается объем крови, ваш организм активно синтезирует красные кровяные тельца – эритроциты. Без железа они не смогут переносить кислород. Полным ходом идет кроветворение и в организме будущего ребенка.
Если организм будущей мамы не получает достаточного количества железа, развивается анемия. Характерные симптомы этого состояния: бледность, постоянное чувство усталости, слабость, сонливость, головные боли, головокружение, обмороки. Только представьте: с вашим будущим ребенком происходит примерно то же самое! Его организму тоже приходится испытывать кислородное голодание из-за недостаточного поступления железа. А ведь ему еще нужно расти и развиваться.
Четыре шага по профилактике анемии во время беременности
1. Принимайте биологически активные добавки, витаминно-минеральные комплексы, в которых содержится железо. Если придерживаться здорового питания, нужное количество железа можно получить и из пищи. Но будущей маме лучше иметь дополнительную подстраховку в виде БАДов, витаминно-минеральных комплексов. Во второй половине беременности рекомендуется принимать 30–50 мг железа. При необходимости врач в женской консультации порекомендует более высокие дозы.
2. В вашем рационе должны присутствовать продукты, богатые железом. Их достаточно много: постная говядина, утка, соевые продукты, бобовые, овсяные отруби, сухофрукты, ячмень, сардины, моллюски, устрицы, мидии, креветки. Только не стоит забывать, что сырое мясо, рыба и морепродукты могут содержать опасные во время беременности инфекции. Убедитесь, что они хорошо термически обработаны.
3. Кофеин – ваш враг. Вообще-то в небольших количествах кофе во время беременности не вреден. Но он ухудшает усвоение железа, как и чай.
4. Обеспечьте ваш организм витамином C. В противоположность кофе, витамин C обладает замечательным свойством улучшать всасывание железа. Поэтому будущей маме полезно есть свежие овощи и фрукты. Во время термической обработки витамин C разрушается. Но сырые продукты нужно тщательно мыть – в противном случае с их поверхности в ваш организм могут проникнуть паразиты или болезнетворные бактерии.
Дата родов
Для любой роженицы врач непременно установит предполагаемую дату родов. Но, несмотря на это, реальный день рождения вашего малыша может существенно отличаться от запланированной даты. Дело в том, что каждая беременность – индивидуальна. Нормальным считается срок и в 37, и в 42 недели. Причем, замечена такая закономерность. Если ваш менструальный цикл был коротким – 21 день, то, скорее всего, беременность закончится в 38-39 недель. А у женщин с длинным циклом (до 36 дней) беременность продолжается до 41-42 недели.
Имейте в виду, что если ваш срок подходит к 40 неделям, а малыш не спешит появиться на свет, вам нужно регулярно посещать врача, который с помощью кардиотокографии, ультразвука и допплера будет наблюдать за состоянием ребенка.
Общие правила
Артериальной гипотензией (гипотонией) принято считать состояние с пониженным артериальным давлением, при котором устойчивые показатели систолического артериального давления находятся ниже 90, а диастолического — ниже 60 мм рт. ст. Такое состояние может быть, как физиологически нормальным явлением (при наследственной предрасположенности), так и патологическим (первичная и вторичная гипотония).
Первичная гипотония, которая чаще всего проявляется в форме нейроциркуляторной астении, относится к самостоятельному заболеванию, обусловлена воздействием негативных психоэмоциональных факторов, приводящих к стрессу и синдрому хронической усталости.
Вторичная артериальная гипотония развивается на фоне других заболеваний (язвы желудка, остеохондроза шейного отдела позвоночника, панкреатита, анемии, туберкулеза, сахарного диабета, травм головного мозга, гепатита, заболеваний эндокринной системы, цистита, нарушений кровообращения, интоксикации, ревматизма, как побочное действие лекарственных препаратов, алкоголизма, психической травмы, сердечной недостаточности) и лечение этой формы гипотонии направлено в первую очередь на лечение основного заболевания.
Лечение первичной гипотонии требует комплексного подхода и включает коррекцию образа жизни пациента с приемом лекарственных препаратов, способствующих повышению артериального тонуса. Коррекция образа жизни направлена на правильное питание, здоровый сон, чередование психологической нагрузки и отдыха, умеренные физические нагрузки.
Диета при пониженном давлении
Диета при пониженном давлении, как таковая, в классическом понимании этого термина отсутствует. Тем не менее, правильное питание при пониженном давлении способствует нормализации артериального давления и улучшению общего состояния больного. За основу должно браться физиологически полноценное питание, содержащее все необходимы макронутриенты с повышенным содержанием поваренной соли, калия, магния, витаминов. При этом, в рацион рекомендуется включать продукты питания повышающие артериальное давление.
В рацион должны включаться:
- Продукты (квашеная капуста, солёные огурцы и другие соленья) и блюда с умеренно повышенным содержанием соли (при отсутствии противопоказаний) до 15-20 г в сутки. Натрий связывает в организме воду, что приводит к увеличению объема циркулирующей крови и повышению артериального давления.
- Жирные продукты (сливочное масло, сыры, жирные сорта мяса, птицы, рыбы, субпродукты, жирные сливки). Жир в определенной степени способствует повышению артериального давления, поскольку циркуляция холестерина в кровяном русле несколько затрудняет кровоток, вызывая тем самым повышение давления.
- Блюда, обильно сдобренные пряностям/специями (душистый перец, лавровый лист, тмин, корица, базилик), поскольку специи повышают активность желез внутренней секреции, что способствует сужению сосудов и повышению давления. В рацион рекомендуется включать различные соусы (горчицу, хрен, кетчупы) и копченные продукты, а также острые супы на овощных отварах.
- Выпечка, в состав которой входят высококалорийные продукты и углеводы — сливочное масло, яйца, пряности, мука высшего сорта, которые способствуют нормализации АД.
- Продукты с большим содержанием крахмала (рис, картофель, манная крупа, овес) и аминокислот (орехи всех сортов).
- Тонизирующие продукты и напитки, содержащие кофеин (шоколад, какао, натуральный кофе, зеленый чай, кола, энергетические напитки). При этом, кофе и чай должны быть сладкими, поскольку артериальная гипотензия зачастую сочетается с гипогликемией (снижением концентрации глюкозы в крови).
- Продукты, богатые витамином С и витаминами группы В (особенно В3) — молоко, морковь, яичный желток, дрожжи, печень, пророщенные зерна пшеницы, щавель, шпинат, гранат).
- Выраженными тонизирующими свойствами обладают такие овощи и фрукты как сельдерей, кислые яблоки, салат, капуста. Чрезвычайно полезен мед и продукты пчеловодства.
- Питьевой режим — объем свободной жидкости должен быть не менее 2 л/сутки.
Питание должно быть дробным, небольшими порциями. Особенно режим питания актуален для больных с постпрандиальной гипотензией (снижение артериального давления, вызванного приемом пищи). Для предотвращения постпрандиальных реакций рекомендуется включать в рацион прием адаптогенов, к которым относятся растительные вещества, оказывающие стимулирующее действие на центральную/вегетативную нервную системы (родиола розовая, левзея, элеутерококк, аралия, лимонник, корень женьшеня, корень солодки), которые можно добавлять в чай или другие напитки.
Определение болезни по цвету выделений
Цвет и консистенция выделений у женщины могут меняться в зависимости от более чем 100 факторов. Потому даже опытный гинеколог без проведения лабораторных исследований по одному только осмотру не сможет дать вам точного диагноза.
Предположительно, лишь значительные белые выделения творожной консистенции говорят о том, что у женщины (любого возраста) развивается кандидоз. Но молочница сама по себе приходит редко. В основном она бывает при ЗППП, то есть заболеваниях, передающихся половым путем, часть из которых была перечислена выше. Потому нужно обязательно сдать мазок на бакпосев, а также определенные анализы на венерические болезни (которые назначит гинеколог).
Если вы решите сами поставить себе свечи от молочницы или сделать спринцевание без предварительной сдачи анализов, можно только перевести болезнь в хроническую или скрытую форму. И тогда в будущем снова появятся симптомы, а лечение займет больше сил, времени и денег. И последствия для организма уже будут более серьезными
Это нужно учесть особенно тем, кто планирует иметь детей в будущем: через год, 5 или 10 лет, не важно
Цвет выделений может лишь подсказать врачу, какие именно исследования рекомендованы. То есть гинеколог может сказать, что есть подозрение на те или иные болезни. Пенящиеся прозрачные выделения могут говорить о том, что патологический процесс спровоцирован хламидиями.
Если выделения белые, имеют запах рыбы, то предполагается в основном или бактериальный вагиноз или гарднереллез. Бели зеленоватого цвета говорят о том, что происходит гнойный процесс, потому что поскольку большое количество лейкоцитов окрашивают выделения женщины в зеленый в той или иной мере. Чем сильнее воспаление, тем более насыщенный зеленый цвет выделений будет.
Выделения желтого оттенка говорят во многих случаях о трихомониазе, потому что воспалительный процесс при этой патологии чаще базируется во влагалище, а там количество лейкоцитов поменьше. Белые выделения у женщин и девушек, как уже было отмечено, иногда — вариант нормы, а иногда — признак молочницы. Если молочница протекает в легкой форме, то тревожащей симптоматики по типу жжения и зуда может не наблюдаться. Или же зуд появляется время от времени и он не сильный. Срочно идите к гинекологу, если ваши белые выделения стали густыми или количество их увеличилось. Нужно сдать анализ, чтобы узнать, молочница это или нет.
Но не стоит по цвету выделений без сдачи анализов самостоятельно диагностировать себе что-либо. Врачи предупреждают, что самостоятельная диагностика и самостоятельное лечение, если вы не имеете квалификации доктора, может только навредить!
В каких случаях нужно обратиться к врачу?
В любых, когда симптомы беременности усиливаются, вызывают у вас беспокойство, если появились необычные симптомы. Не бойтесь показаться глупой и лишний раз «потревожить доктора». Ведь речь идет о здоровье вашего будущего ребенка. В любом непонятном случае лучше лишний раз перестраховаться, чем пропустить серьезное заболевание.
Что такое PUPPP?
Если к сухости и кожному зуду присоединилась сыпь, это может быть проявлением состояния, которое среди англоязычных врачей обозначается аббревиатурой PUPPP, что дословно расшифровывается в переводе на русский язык как зудящая крапивница, папулы и бляшки во время беременности. Данное состояние встречается примерно у одной из 150 беременных женщин. Причины его неизвестны.
PUPPP можно считать разновидностью аллергических реакций во время беременности. Чаще всего это состояние встречается в третьем триместре, иногда – ближе к концу второго. Проблема более распространена среди женщин, которые беременны впервые.
У кого повышены риски?
Точные причины PUPPP неизвестны, но существуют некоторые факторы риска, которые повышают вероятность возникновения этого состояния:
· Беременность мальчиком.
· Первая беременность.
· Повышенное кровяное давление у будущей мамы.
· Много беременностей в анамнезе.
· Более быстрое или более медленное по сравнению с нормой увеличение массы тела во время беременности.
Наличие всех факторов риска еще не гарантирует того, что у женщины возникнет PUPPP. В то же время, это состояние иногда развивается у будущих мам, у которых нет ни одного из этих факторов.
Если PUPPP был во время первой беременности, во время второй беременности, скорее всего, сыпи не будет вообще, либо она будет менее выраженной.
Симптомы PUPPP
Обычно первые признаки PUPPP появляются на коже живота, затем они распространяются. Сначала, как правило, появляются маленькие розовые прыщики или пятнышки. Внешний вид их сильно напоминает крапивницу. Со временем элементы могут объединяться и превращаться в большие бляшки красного цвета.
У некоторых женщин появляются волдыри. Первоначально локализуясь на животе, впоследствии бляшки могут распространяться на ягодицы, бедра, руки. Но обычно они не поднимаются выше груди.
Высыпания сопровождаются сильным зудом, особенно по ночам. Из-за этого будущая мама не может нормально выспаться, становится раздражительной, постоянно чувствует усталость. Не удается ни на чем сосредоточиться, становится сложно справляться с повседневными делами. Такое состояние женщины негативно отражается на течении беременности и здоровье плода.
Диагностика PUPPP
Данное состояние легко диагностировать после внешнего осмотра. Но врач должен убедиться, что это не грибковая инфекция, не чесотка или другое заболевание. Для того чтобы уточнить диагноз, назначают общий и биохимический анализ крови, исследование уровней печеночных маркеров, кортизола сыворотки, человеческого хориогонадотропина.
Как лечить PUPPP?
Самый эффективный метод лечения – роды. После рождения ребенка сыпь обычно проходит в течение одной-двух недель. PUPPP – состояние неприятное, но и не опасное, оно не приводит к серьезным осложнениям. Иногда ребенок рождается с легкой формой сыпи, это тоже не опасно.
Врач может дать рекомендации, которые помогут уменьшить сыпь и зуд:
· Увлажняющие кремы, лосьоны, масла. Они не должны содержать витамин A, ретинол, салициловую кислоту, ретинилпальмитат.
· Кремы со стероидами, например, гидрокортизоном, считаются безопасными во время беременности. Но перед их применением нужно обязательно проконсультироваться с врачом. При выраженных симптомах доктор может назначить более мощные препараты гормонов коры надпочечников.
· Антигистаминные (противоаллергические) препараты. Во время беременности разрешено применять дифенгидрамин (Бенадрил) и цетиризин (Зиртек). Но не в порядке самолечения, а только после консультации с врачом.
· Облегчить зуд помогают ванны с овсянкой и содой, прохладные компрессы.
Зуд при PUPPP может быть очень сильным, но расчесывать кожу нельзя, это только усилит симптомы. Через расчесы в кожу может проникнуть инфекция.
Как понять, что боль связана с овуляцией
Важно понимать, что боль внизу живота может быть связана с гораздо менее приятными причинами, нежели овуляция. Как понять, что это именно «оно»
Как понять, что это именно «оно».
- Боль длится 1-3 дня и проходит самостоятельно.
- Боль повторяется в нескольких циклах.
- Примерно через 14 дней после такой боли приходит очередная менструация.
Боль во время овуляции умеренная и не требует приема обезболивающих лекарств. Сильная боль указывает на проблему со здоровьем. Если боль в дни предполагаемой овуляции сильная, нужно обратиться к гинекологу. Другие тревожные симптомы, сопровождающие боль внизу живота и которые могут указывать на проблему со стороны матки и придатков: повышение температуры тела, усилением выделений (белей) из половых путей, изменение цвета белей с прозрачных или белых на желто-зеленые, кровянистые выделения. Кстати, прием обезболивающих и НПВС (нестероидные противовоспалительные средства) в дни предполагаемой овуляции или незадолго до овуляции может снижать шансы на зачатие.
Основные причины тянущих болей внизу живота на 26 неделе
Болеть внизу живота может из-за значительно увеличенной матки. Ноющие и слегка колющие ощущения появляются в результате сдавливания окружающих органов и тканей. Облегчить боль на 26 неделе и уменьшить нагрузку на тело можно при помощи бандажа. Он поддерживает живот в оптимальном положении. Однако бандаж может назначать только врач при наличии соответствующих показаний.
Низ живота часто тянет из-за тренировочных схваток. Данное состояние считается физиологическим и не представляет опасности для здоровья будущей матери и ее ребенка. Таким образом организм подготавливается к предстоящим родам.
Проблемы с функционированием внутренних органов
Пиелонефрит – еще одна причина болей внизу живота. Воспаление тканей почек преимущественно имеет бактериальную природу происхождения. Пиелонефрит сопровождается рядом характерных признаков:
- повышение температуры тела до 38-40°С;
- ухудшение самочувствия;
- озноб;
- снижение аппетита;
- тошнота и рвота.
Акушерские причины болей

Боли внизу живота на 26-й неделе способны появиться на фоне отслоения плаценты. Данное состояние напрямую угрожает жизни плода на любом сроке беременности. Отслойка сопровождается кровотечением из влагалища, что объясняется разрывом маточно-плацентарных сосудов. К другим симптомам данной патологии относят нарушение сердечного ритма плода, изменение характера его движений (становятся более или менее выраженными).
Особенности болей внизу спины у женщин
Боль в спине практически никогда не является единственной жалобой – во многих случаях пациент отмечает наличие и иных беспокоящих его симптомов. У женщин она может сочетаться с болью в нижней части живота, нарушениями мочеиспускания. В такой ситуации думающий врач направит пациентку, прежде всего, на осмотр к гинекологу для исключения патологии «по женской части» либо беременности.
При женских болезнях
Если болит низ спины у женщины, распространенные причины этого состояния следующие:
- эндометриоз (сопровождается ноющей болью в пояснице и тянущей – в животе, одно- или двусторонней, обильными и длительными, со сгустками, менструациями, нерегулярным циклом);
- миома матки (при данном заболевании матка, как при беременности, постепенно увеличивается в размерах, сдавливая внутренние органы и окружающие матку ткани, в связи с чем и возникает боль в пояснице);
- полипоз матки (протекает с обильными менструациями, мажущими выделениями из влагалища после полового акта; женщины также отмечают боли внизу живота или сзади, в области крестцового отдела позвоночника, копчика);
- опущение, выпадение матки, влагалища (при резких движениях, наклонах туловища у больных возникает ноющая боль в нижней части живота, часто отдающая в низ поясницы, ноги; также отмечаются нарушения мочеиспускания (частые позывы, болезненность) и учащение стула);
- поликистоз яичников (наиболее характерный симптом – боль в подвздошной области со стороны пораженного придатка; в ряде случаев она иррадиирует в нижнюю часть спины, усиливается при физических нагрузках, наклонах корпуса, а также в вечернее время).
При беременности
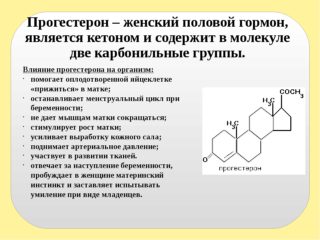
Чувство дискомфорта, тяжести, тянущая неинтенсивная боль внизу живота и в пояснице при отсутствии иных настораживающих женщину и врача проявлений – вариант нормы, не требующий беспокойства и лечения. Возникают эти симптомы в связи с давлением растущей матки на окружающие ее ткани, смещением центра тяжести из-за увеличивающегося в размерах живота, а также по причине активной выработки организмом будущей мамы прогестерона, который приводит к некой слабости мышц и связок. Часто они сопровождаются тошнотой и рвотой.
Если же боли в нижней части спины интенсивные, сопровождаются выраженной схваткообразной болью в животе – это признак угрозы прерывания беременности, требующей неотложной консультации врача.
После родов
Любая женщина знает, что поясница может заболеть после родов. Обусловлена эта боль ослаблением мышц передней брюшной стенки за период беременности, реже – травмами элементов опорно-двигательного аппарата матери в процессе родоразрешения.
Дискомфорт в теле на поздних этапах вынашивания
В течение последующих месяцев организм подготавливается к родовому процессу, от этого сильно болит спина при беременности в третьем триместре или раньше. Причин для дискомфортно достаточно:
1. Растяжение связок, которые поддерживают матку. В связи с увеличением размеров органа усиливается давление на связки. При этом дискомфорт ощущается во время чихания или даже при смене положения тела;
2. Перенапряжение мышц в районе пресса при физической нагрузке. Чтобы чувства прошли, женщина должна расслабиться и отдохнуть;
3. Обострение кишечных проблем, аппендицита, болезней печени. При этом боль в спине у беременной как признак данных заболеваний достаточно специфическая. Чувства последовательно усиливаются, повышается температура, вызывается тошнота и головокружение;
4. Опасность прерывания вынашивания. При этом возможны очень неприятные ощущения, которые отдаются в пояснице. Некоторым дамам такой процесс напоминает дискомфорт во время схваток. Без медикаментозных препаратов стихнуть такая боль не сможет. Перечисленные симптомы – страшные, их необходимо решать вместе с врачом, скорее всего стационарно;
5. Отслойка плаценты — явление, которое может возникнуть как следствие травмы, заболеваний. В это время при беременности сильно болит спина из-за разрыва кровеносных сосудов
Начинается кровотечение в матке, отслойка вызывает осложнения, поэтому важно вызывать скорую помощь незамедлительно
Кроме перечисленных гинекологических проблем причинами может быть неврологические заболевания. Болезненное чувство в спине может развиться из-за грыжи межпозвонкового диска, радикулита. В этом случае рекомендуется оставаться в постели некоторое время, выписывают бандаж или нежесткий корсет. Также нелишней является лечебная гимнастика.
Физическая активность
Несмотря на то, что начинают нарастать симптомы, связанные с увеличением матки, будущей маме необходимо сохранять физическую активность. Она поможет предотвратить некоторые осложнения во время беременности, облегчить роды. Однако, если вы страдаете каким-либо заболеванием, или беременность протекает с осложнениями, предварительно нужно проконсультироваться с врачом.
Некоторые виды спорта противопоказаны во второй половине беременности:
· Нельзя заниматься видами спорта, во время которых можно упасть, получить удар в живот. В первую очередь это игры с мячом, разные виды единоборств.
· Во время езды на велосипеде есть риск потерять равновесие и упасть, особенно если раньше вы не очень часто катались на велосипеде. Лучше купить в квартиру велотренажер – занятия на нем более безопасны.
· Нельзя нырять и заниматься подводным плаванием из-за риска кессонной болезни у плода.
· Нельзя подниматься высоко в горы. На большой высоте в воздухе падает парциальное давление кислорода, организм испытывает кислородное голодание. Это плохо сказывается на состоянии плода.
· Нельзя выполнять упражнения, во время которых нужно лежать на спине, долго стоять, приседать (риск сдавления сосудов увеличенной маткой).
Лучше всего для будущих мам подходят: прогулки на свежем воздухе, йога, пилатес, плавание, обычные комплексы упражнений для беременных, которые можно выполнять дома или на свежем воздухе. Если вы не занимались спортом до беременности, не нужно сразу пытаться побить все мировые рекорды. Начните с 15 минут в день, постепенно доведите продолжительность занятий до 30 минут ежедневно.
Когда ребенок начинает свои первые движения и все о том, как скоро вы их почувствуете
Чтобы лучше понимать, что происходит внутри вас во время такого состояния, как беременность, рассмотрим основные вехи в развитии двигательной системы эмбриона, а позже и плода.
- Начиная примерно с десятой недели, у ребенка формируются нервные окончания, те самые, которые отвечают за движения. Даже при всем желании почувствовать эти шевеления невозможно, по причине того, что ваш ребенок попросту не достает до стенок матки, а большую ее часть занимает околоплодная жидкость. Читайте все о первом триместре беременности>>>
- Не в пример плодотворен период с одиннадцатой по пятнадцатую неделю беременности. Тут ваш ребенок уже обладает сформированными полушариями мозга и мозжечком, которые позволяют ему координировать свои действия и активно осуществлять шевеления.
Все эти милые пируэты ребенка вы сможете разглядеть на УЗИ, которое обычно назначается с двенадцатой недели.
В этом периоде беременности некоторые барышни могут клятвенно уверять, что почувствовали первые шевеления. Но это крайне маловероятно, а за те самые долгожданные «бабочки в животе» впечатлительные особы, скорее всего, принимают движения собственного кишечника. Да вы и сами вспомните, сколько раз до беременности чувствовали, определенные шевеления, как будто внутри вас что-то происходит, особенно после приема пищи.
Хорошие вести с собой несет следующий триместр беременности. Точнее, его вторая половина. Важная информация о втором триместре беременности>>>
- С шестнадцатой по двадцать четвертую неделю беременности абсолютное большинство будущих мамочек начинают ощущать долгожданные прикосновения и шевеления ребенка. И тут стоит оговориться, что конкретного общепринятого срока нет, все очень индивидуально и зависит от самых разных факторов.
Что влияет на сроки первых шевелений
К основным факторам можно отнести образ жизни будущей мамочки. Интересная статья о питании и опыте здорового образа жизни при беременности>>>
То есть если вы активная женщина, которая, несмотря на такое особое состояние, как беременность, продолжаете помногу работать, то, скорее всего, вы можете попросту этого шевеления ребенка и не заметить;
В таком случае надо просто почаще отвлекаться от всех дел, вспоминать про беременность и хотя бы немного прислушиваться к себе и своему малышу вдруг он уже хочет вам что-то сказать.
- Также для того, на каком сроке начинает шевелиться ребенок, немаловажен и вес мамы, а точнее, жировая прослойка на животике. Она выступает в роли своеобразного буфера и просто гасит еще такие слабые шевеления. Вы все обязательно почувствуете, просто немного позже, когда ребеночек чуть-чуть окрепнет;
- Выделяют еще способ закрепления плаценты при беременности. Если она расположена на передней стенке матки, это может служить причиной долгой нечувствительности к тому, когда начинает шевелиться ребенок;
- Ну и, конечно же, количество выношенных вами деток имеет значение. Когда начинает шевелиться ребенок при 1 беременности уже более-менее понятно. Опытные мамочки, зная чего конкретно ожидать, с большой вероятностью почувствуют шевеления своего крохи немного раньше чем в первый раз. Актуально: Маленькая разница между детьми>>>
Хотя дело не только в этом. Матка, перенесшая беременность уже немного растянута и, конечно, не так эластична, как в первый раз, потому то, заметить когда начинает шевелиться ребенок, бывает гораздо проще.


