Тромбофлебит нижних конечностей
Содержание:
- Диагностика тромбофлебита. Введение
- Посттромбофлебитический синдром – это тяжёлая хроническая патология
- Этиология. Факторы риска тромбофлебита
- Что такое острый тромбоз наружного геморроидального узла (перианальный венозный тромбоз, острый наружный геморрой)?
- Чем опасен варикоз
- Причины тромбофлебита поверхностных вен
- Стадии болезни
- Что такое тромбофлебит? (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен)?
- Тромбофлебит: лечение лазером (ЭВЛК, ЭВЛО)
- Тромбофилия при беременности
- Диагностика заболевания
- Отличие тромбофлебита от варикоза
- Лечение поверхностного тромбофлебита
- Посттромбофлебитический синдром — лечение в Москве
- Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
- Причины тромбоза глубоких вен ног
- Симптоматика заболевания
- Методы лечения тромбофлебита
- Симптомы тромбофлебита
- Диагностика тромбофилии
- Наши врачи
- Лечение
- Наши услуги в флебологии
Диагностика тромбофлебита. Введение
Ключевые вопросами диагнсотики тромбофлебита касаются локализация и протяженность тромбоза, а также близости к глубокой венозной системе, то есть к сафено-феморальному или сафено-полититеальному соустьям.
Все пациенты, у которых тромбофлебит развился без очевидных предрасполагающих факторов, например таких как варикозная болезнь или установленный венозный катетер, должны дополнительно обследоваться на предмет выявления протромботических состояний.
Мигрирующий тромбофлебит является показанием для более углубленного обследования и, в первую очередь, исключения онкологических заболеваний. Это обследование должно включать колоноскопию, компьютерную томографию брюшной полости и малого таза (КТ), рентген легких и маммографию.
Посттромбофлебитический синдром – это тяжёлая хроническая патология
Посттромбофлебитический синдром возникает спустя определённое время после перенесённого венозного тромбоза. Симптомы болезни могут возникнуть через полгода или более от момента тромботического события. Течение заболевания всегда тяжёлое. Прогрессивно нарастают признаки хронической венозной недостаточности, появляются и увеличиваются трофические расстройства.
Посттромбофлебитический синдром значимо снижает качество жизни человека после перенесённого тромбоза глубоких вен, особенно в отношении физических нагрузок, вызывает изменение психо-эмоциональной сферы пациента и приводит к ограничениям в повседневной деятельности.
Этиология. Факторы риска тромбофлебита
Наиболее строгим фактором риска венозного тромбоза является перенесенный ранее подкожный тромбофлебит или другие проявления венозных тромботических осложнений, таких как тромбоз глубоких вен и тромбоэмболия легочных артерий. Другими провоцирующими тромбоз факторами являются перенесенные хирургические вмешательства, варикозная болезнь, длительная иммобилизация, онкологические заболевания, ваксулит (болезнь Бюргера).
БЕРЕМЕННОСТЬ Повышенная вероятность возникновения тромбофлебита наблюдается на протяжении большей части беременности, и также примерно 6 недель после родов. Это отчасти связано с повышенной адгезивностью тромбоцитов и частично из-за снижения фибринолитической активности. Вероятность тромбофлебита во время беременности потенцируется при наличии других факторов риска, например такими как наследственная тромбофилия.
ЭСТРОГЕННАЯ ТЕРАПИЯ Еще одним потенциальным фактором риска тромбофлебита является применение эстрогенов в терапевтических целях или прием гормональных контрацептивов. Исследования показывают, что при использовании пероральных контрацептивов с высоким эстрогеном риск тромбофлебита увеличивается в 3-12 раз.
Что такое острый тромбоз наружного геморроидального узла (перианальный венозный тромбоз, острый наружный геморрой)?
Острый тромбоз — это внезапно возникающее заболевание, обусловленное возникновением тромбов в венозных сплетениях наружных геморроидальных узлов, которые располагаются у выхода из анального канала (рис.1 и 2). Тромбоз сопровождается отеком окружающей ткани, раздражением кожи и анального сфинктера, что часто приводит к возникновению острой боли в области анального канала. Осложненный тромбоз, как правило, сопровождается локальным некрозом кожи над тромбированным геморроидальным узлом и сопровождается в начале своего развития более яркими симптомами, однако, после возникновения некроза болезненные ощущения быстро стихают, если не возникает тромбоза рядом расположенных сплетений или не развивается отек или воспаление окружающих тканей . Иногда, через образовавшийся дефект кожи выделяется незначительное количество крови.

Рис.1. Неосложненный тромбоз наружного узла


Рис. 2. Острый тромбоз наружного геморроидального узла с некрозом участка кожи над ним.
Чем опасен варикоз
Если человек страдает варикозным расширением вен, то это отражается на всех органах и системах. Давление в венах может сравняться с давлением в капиллярах, что приведет к замедлению притока крови к органам и гипоксии.

Если кровь надолго застаивается в венах, то в тканях накапливаются токсичные продукты обмена, образуются микроязвы. Какие еще осложнения могут быть при варикозе:
- Трофические язвы. На ногах появляются незаживающие раны из-за кислородного голодания, вызванного сбоем в циркуляции крови к тканям.
- Тромбофлебит и тромбоз. Такие осложнения встречаются в 20% случаях заболевания варикозным расширением вен. Если не заниматься лечением патологии, то вероятность образования тромбов в венозном просвете возрастает.
- Флебит нижних конечностей. Венозная стенка воспаляется, больной чувствует озноб, слабость, отмечается повышение температуры тела. Если вовремя не отреагировать на осложнение адекватной терапией, то оно со временем может перерасти в тромбофлебит.
- Варикоз матки. Такому заболеванию наиболее подвержены беременные женщины с варикозом ног. Эта патология представляет для малыша реальную угрозу, так как кровоток от матери к плоду нарушается, что может спровоцировать преждевременные роды или гибель неродившегося человека.
Причины тромбофлебита поверхностных вен
Причиной любого тромбоза является сочетание трех факторов:
- изменение конфигурации вены (к примеру, варикозная трансформация) и, как следствие, «завихрения» крови в просвете сосуда;
- «сгущение» крови – склонность (наследственная или приобретенная) к тромбозам;
- повреждение стенки вены (инъекция, травма и т.д.).
Основной и самой частой причиной возникновения поверхностного тромбофлебита считается варикозная болезнь. Также наиболее распространенными факторами риска являются:
- генетическая предрасположенность;
- беременность и роды;
- ожирение, гиподинамия;
- эндокринные и онкологические заболевания.
Стадии болезни
Разделяют несколько стадий поражения сетчатки глаза:
- Претромбоз. Вены органов зрения патологически расширены. Заметны изменения сосудов, отек макулы. На этой стадии симптомы не беспокоят пациента. В редких случаях снижается острота зрения или предметы кажутся размытыми.
- Тромбоз. Сетчатка покрывается множественными кровоизлияниями. Патологический очаг может затрагивать только одну вену. Границы зрительного нерва нечеткие, вокруг макулы заметен отек. Возможна потеря части полей зрения, снижение остроты.
- Ретинопатия. После тромбоза начинается медленное восстановление зрения. На дне глаза заметны кровяные сгустки.
В ряде случаев возможны рецидивы тромбоза сосудов сетчатки.
Что такое тромбофлебит? (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен)?
Тромбофлебит вен нижних конечностей (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен) — все это названия одного из самых серьезных осложнений варикозной болезни нижних конечностей.
Острые патологические состояния, связанные с кровеносными сосудами, могут принести массу неприятностей. Одним из таких заболеваний является тромбофлебит (острый варикотромбофлебит, тромбоз поверхностных вен), который обычно наблюдается на нижних конечностях, а игнорирование лечения может принести человеку опасные осложнения, вплоть до летального исхода.
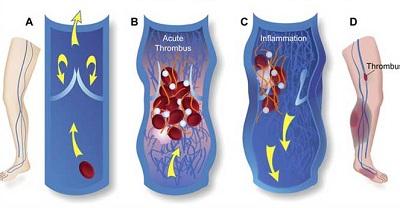
Как возникает тромбофлебит на ногах
Тромбофлебит (варикотромбофлебит, тромбоз поверхностных вен) является серьезным заболеванием, во время которого наблюдается воспалительный процесс стенок кровеносных сосудов с образованием тромба, вследствие чего конечность становится опухшей (отекает).
Тромбофлебит: лечение лазером (ЭВЛК, ЭВЛО)
Внутривенная лазерная обработка является минимально инвазивной техникой под ультразвуковым контролем, быстро убирает тромбофлебит. Лечение лазером (отзывы очень воодушевляющие) Этот метод обычно выполняет флеболог, интервенционный радиолог или сосудистый хирург, специализация которого – тромбофлебит. Лечение лазером, цена которого индивидуальная, проходит после обезболивания начинается процедура, и длится около 50 мин. Минимальное вмешательство гарантировано, исчезает тромбофлебит. Лечение лазером (стоимость вам скажут в клинике) действительно эффективно!
Тромбофилия при беременности
Генетический полиморфизм не обязательно ведет к состоянию болезни, чаще всего нужны провоцирующие факторы: беременность, послеродовой период, иммобилизация, хирургическое вмешательство, травма, опухоли и тд.
Учитывая особенности физиологической адаптации системы гемостаза к беременности, абсолютное большинство генетических форм тромбофилии клинически проявляется именно в течение гестационного процесса и, как оказалось, не только в форме тромбозов, но и в форме типичных акушерских осложнений. В этот период в организме матери происходит перестройка свертывающей, противосвертывающей и фибринолитической системе, что приводит к увеличению факторов свертывания крови на 200%.
Также в III триместре наполовину уменьшается скорость кровотока в венах нижних конечностей из-за частичной механической обструкцией беременной маткой венозного оттока. Тенденция к стазу крови в сочетании с гиперкоагуляцией при физиологической беременности предрасполагает к развитию тромбозов и тромбоэмболий. И при предсуществующей (генетической) ТФ риск тромботических и акушерских осложнений повышается в десятки и сотни раз!
Профилактика
Профилактику акушерских осложнений при тромбофилии следует начинать до наступления беременности. Причем профилактика важна не только для пробанда (носителя «плохих» вариантов гена), но и для их родственников.
Лечение
Антикоагулянтная терапия независимо от механизма тромбофилии: низкомолекулярный гепарин (не проникает через плаценту, создает низкий риск кровотечений, отсутствие тератогенного и эмбриотоксического эффекта). У женщин с наибольшим риском (генетическая ТФ, тромбозы в анамнезе, рецидивирующие тромбозы) антикоагулянтная терапия показана на протяжении всей беременности. Накануне родов терапию низкомолекулярным гепарином рекомендуется отменять. Профилактика тромбоэмболических осложнений в послеродовом периоде возобновляют спустя 6-8часов и проводят в течение 10-14дней.
Поливитамины для беременных
Полиненасыщенные жирные кислоты (омега-3 – полиненасыщенные жирные кислоты) и антиоксиданты (микрогидрин, витамин Е)
Специфическое лечение при конкретной мутации (полиморфизме).
Критерии эффективности терапии:
Лабораторные критерии: нормализация уровня маркеров тромбофилии (комплекса тромбин-антитромбин III, Р1+2 фрагмента протромбина, продукты деградации фибрина и фибриногена), числа тромбоцитов, агрегации тромбоцитов
Генетические критерии
Клинические критерии: отсутствие тромботических эпизодов, гестоза, плацентарной недостаточности, преждевременной отслойки плаценты
Группы риска:
1. Беременные с отягощенным акушерским анамнезом (тяжелые формы гестоза, эклампсия, привычное невынашивание беременности и прочие акушерские патологии)
2. Пациентки с рецидивирующими тромбозами или эпизодом тромбоза в анамнезе или в данную беременность
3.Пациентки с отягощенным семейным анамнезом (наличие родственников с тромботическими осложнениями в возрасте до 50 лет – тромбозы глубоких вен, тромбоэмболия легочной артерии, инсульт, инфаркт миокарда, внезапная смерть)
4.Также этот тест рекомендуется всем гражданам, особенно тем, кто проводит много времени в сидячем положении и ведет малоподвижный образ жизни (офисные работники, бизнесмены, люди, осуществляющие дальние переезды и перелеты и др.).
Примечание:
Данный Генетический Тест актуален не только для женщин, но и для мужчин!!!Справки по телефону: +7 (921) 947-65-38
Диагностика заболевания
Чтобы понять, как проявляется тромбофлебит, необходимо учитывать определенные факторы:
- где локализовался тромб;
- насколько распространился процесс патологии;
- сколько длится болезнь;
- насколько воспалились мягкие ткани, которые окружают вену.
Специалист проводит осмотр внешне, чтобы определить, насколько протянулся тромб. Заканчивается он там, где вена перестает болеть.
Также проводят исследования, используя специальные инструменты – УЗДГ вен, находящиеся в нижних конечностях, ангиосканирование с помощью ультразвука, реовазографию. С помощью подобных исследований врач видит, какой просвет сохранился в вене, в каком состоянии находятся стенки вены, протяженность тромба, его локализация, характер.
Тромбофлебит: єффективное его лечение
Когда специалисты хотят лечить пациента консервативно, то проводят флебологию. Но это, если сосуды поражены не полностью. Речь идет о венах на поверхности голени, стопы. Также флебология проводится, когда процесс патологии появился в венах, которые раньше были здоровыми. В подобных случаях используют гепариновую мазь либо делают повязки на УВЧ. Пациенты применяют средства, которые уменьшают застой внутри вен, препараты против воспаления. Если воспалительный процесс обладает выраженным местным характером, тогда назначают антибиотики. Те конечности, которые были поражены, забинтовывают с помощью эластичного бинта.
Восходящий тромбофлебит, проходящий на поверхности, указывает на необходимость госпитализации. Это делают, если поражены вены, расположенные под кожей. Если человека не положить в больницу, тогда может быть распространение процесса. Также патология может расшириться на вены, находящиеся в глубоких слоях. Пациенту рекомендуют постельный режим (хотя бы 5 дней)
Конечности важно держать возвышенными. Если процесс только начался, тогда применяют средства, обладающие фибринолитическим действием
Именно с их помощью пытаются растворить тромб. Кроме того, специалисты назначают мази, гели, которые содержат гепарин, флеботоники, антикоагулянты, препараты, которые останавливают воспаление.
Если антикоагулянты нельзя применять пациенту, тогда их в качестве замены стоит использовать гирудотерапию (лечение пиявками). Чтобы улучшить коллатеральное кровообращение, снизить ощущения боли, проводят блокаду поясницы по Вишневскому. Данная процедура проводиться с использованием новокаина. Антибиотики назначают лишь, когда диагностировано гнойное заболевание либо наблюдается гипертермия.
Многие считают, что пациенты с тромбофлебитом, обязаны длительное время лежать. Но это ошибочное мнение. Когда мышцы сокращаются, внутри вен поток крови усиливается. Это провоцирует снижение вероятности появления тромба. При активном движении пациенту понадобится бинт (эластичный). Используя такой материал, нужно зафиксировать тромб.
Что касается флебологии, то здесь используют хирургическое лечение, но с малотравматичными техниками. Многие пациенты сегодня стремятся лечить поверхностный тромбофлебит с помощью оперативных методик. Если вмешаются хирурги довольно рано, то можно полностью исключить распространение процесса, уменьшить период лечения, предупредить возникновение хронической формы болезни.
Лечить тромбофлебит можно очень быстро, когда в области вен бедра, находящихся на поверхности, локализовался тромб впервые либо в венах голени восходит тромбофлебит острый. Тогда пациент рискует приобрести болезни, которые зацепят уже глубокие вены. Септический тромбофлебит предполагает проведение операции, которая называется Троянова-Тренделенбурга.
Позже пациентам, преодолевшим острое заболевание, приписывают лечение на курорте. Там пациент будет принимать специальные ванны. Когда тромбофлебит хронический обострился, его лечат тем же способом, что и острую патологию. Однако лечение в санатории рекомендуют, если у человека нет признаков обострения, трофических расстройств.
Профилактика и предотвращение развития тромбофелита
Болезни, связанные с венами важно вовремя лечить. Особенно это касается хронической формы
Люди, когда-то болеющие тромбофлебитом, должны применять аскорбиновую кислоту, продукты, содержащие много рутина, меньше употреблять жиры, которые получены от животных. Кроме того, важно пользоваться препаратами, относящимися к эластической компрессии. Чтобы избежать рецидивов, необходимо в обязательном порядке пройти курс лечения. Такой курс за год должен проходиться несколько раз. Он будет состоять из физиотерапии и флебопротекторов.
Отличие тромбофлебита от варикоза
ТФ и варикоз имеют похожие симптомы. Однако их природа различна. В случае варикозного поражения сосуды находятся в расширенном состоянии, а их стенки истончены. В результате имеет место нарушенный кровоток и образование узлов. В случае тромбофлебита происходит воспаление венозной стенок и тромбообразование. Тромб закупоривает просвет сосуда, что приводит к нарушению кровотока и набуханию поражённого сосуда.
Ключевое отличие между заболеваниями заключается в патологических механизмах, лежащих в основе каждого из них. Нарушение функций клапанного венозного аппарата и чрезмерное расширение их просвета наступает как следствие деструктивных изменений в сосудах, формирующихся под воздействием вредных факторов. Но патология протекает только с нарушением кровообращения в венозной магистрали и трофикой мягких тканей, находящихся вокруг поражённого сосуда. Осложнением варикозного расширения, которое не подлежит лечению, является тромбофлебит.
Лечение поверхностного тромбофлебита
Для лечения тромбофлебита поверхностных вен используются разные методики и их сочетания.
Чаще это может быть консервативное лечение :
- компрессионная терапия – ношение компрессионных чулок, специальное эластичное бинтование;
- прием нестероидных противовоспалительных и обезболивающих препаратов;
- местно, в зоне воспаления – холод;
- по показаниям – прием препаратов, «разжижающих» кровь.
Экстренное хирургическое лечение острого тромбофлебита подкожных вен назначается, как правило, в случаях, когда тромбоз поражает не притоки, а непосредственно большую или малую подкожные вены. Так, при восходящем тромбофлебите большой или малой подкожной вены тромбируется непосредственно ствол магистральной подкожной вены. При распространении тромбоза большой подкожной вены на бедро тромбофлебит считается восходящим. Для малой подкожной вены – это средняя и верхняя треть голени.
В этом случае (при технической возможности) применяется либо эндовенозная лазерная облитерация, либо кроссэктомия – перевязка большой (малой) подкожной вены вместе с ее притоками.
Если восходящий тромбофлебит уже привел к проникновению тромба в глубокие вены – это чревато возникновением легочной эмболии – отрывом тромба и закупоркой легочной артерии. Такая ситуация возникает в случае распространения тромбоза из подкожных вен в глубокие («мышечные») вены.
В этой ситуации (при технической возможности) выполняется удаление тромба из глубоких вен и кроссэктомия – перевязка подкожной вены у устья.
Посттромбофлебитический синдром — лечение в Москве
Лечением посттромботического синдрома в Москве занимаются сосудистые хирурги и флебологи, как государственных, так и частных городских медицинских центрах. Лечение включает консервативные мероприятия и оперативные вмешательства.
К первым относятся:
- Ношение компрессионного трикотажа.
- Применение переменной пневматической компрессии и электромиостимуляции.
- Медикаментозная терапия (препараты для улучшения микроциркуляции, ангиопротекторы, флеботоники).
Основные виды современных оперативных вмешательств при посттромбофлебитическом синдроме:
- Вмешательства, направленные на коррекцию патологического сброса крови из глубоких вен в поверхностные (лазерное или эндоскопическое удаление перфорантных вен).
- Операции по снижению патологического венозного объёма (при варикозной форме ПТФС) – лазерная и радиочастотная термооблитерация, минифлебэктомия.
- Вмешательства, направленные на улучшение оттока крови по поражённым венам –шунтирующие вмешательства. Наиболее часто выполняемое – илеофеморальное шунтирование под рентген контролем.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
Обычно для диагностики острого тромбоза достаточно осмотреть пациента и узнать, как развивалось заболевание и какие жалобы беспокоят. При осмотре можно увидеть увеличенный в размерах (иногда до нескольких сантиметров) чаще темно-красного цвета узел расположенный к наружи от ануса, возможно с очагом некроза в центре. При пальпации (ощупывании) в первые несколько дней можно четко определить тромб в узле, при осмотре в более поздние сроки тромб уже не так просто определить, он начинается постепенно «растворяться» и частично замещаться рубцовой тканью. Тромбоз наружного геморроидального узла нужно отличать от
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно
Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение
Рис. 4. Ущемленный выпавший внутренний геморроидальный узел с явлениями некроза ткани узла.
Рис.5. Схематичное изображение ущемления внутреннего выпавшего геморроидального узла.
Острая (обострение хронической) анальная трещина – сопровождается таким же как при тромбозе болевым синдромом, но значительно более выраженным в момент опорожнения кишечника. При этом заболевании возникает разрыв слизистой анального канала. Появление острой трещины часто сопряжено с рефлекторным «защитным» спазмом сфинктерного аппарата, который затрудняет заживление раны. Консервативное и оперативное лечение заболеваний различно.
Острый парапроктит – сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит – это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Причины тромбоза глубоких вен ног
Основная причина тромбоза — повышенная свертываемость крови. Наряду с этим выявляют повреждение сосудистой стенки и замедление кровотока. Эти три показателя известны под названием «Триада Вирхова». Кроме того, существует ряд факторов, наличие которых может привести к развитию тромбоза:
- врождённая склонность к повышенному тромбообразованию — тромбофилия;
- преклонный возраст;
- беременность и роды (особенно после кесарева сечения);
- сложные переломы, полостные операции и операции на суставах;
- избыточный вес;
- курение;
- длительные перелеты и поездки;
- приём лекарств, которые влияют на свертываемость крови.
При длительном вынужденном постельном режиме у тяжёлых больных также создаются благоприятные условия для развития тромбоза глубоких вен нижних конечностей, так как замедляется кровоток, отсутствует адекватное мышечное сокращение, в результате чего нарушается обратное движение крови к сердцу.
Тромбозу глубоких вен подвержены и здоровые молодые люди, которые вынуждены в течение длительного времени стоять или сидеть, например, при работе за компьютером, частых длительных авиаперелетах или поездках на автомобиле.
Симптоматика заболевания
Признаки посттромботического синдрома специфичны, хотя их все же можно спутать с проявлениями иных сосудистых патологий.
Основным проявлением считается отек. Он может быть плотным или мягким, стойким или преходящим, выраженным или нейтральным. Но отек тканей присутствует во всех случаях и склонен нарастать при определенных обстоятельствах.
Помимо отека, для посттромботической болезни характерны следующие проявления:
- Ощущение тяжести, жжения, распирания в пораженной конечности;
- Постоянный болевой синдром в одной или двух ногах;
- Боль, возрастающая при физической нагрузке любой интенсивности (медленная ходьба, стояние);
- Сильные судороги в ночное время;
- Истончение и видоизменение кожного покрова на пораженной конечности;
- Стойкая кольцевидная пигментация на ноге (кожа быстро меняет свой оттенок до синюшного, лилового или коричневатого);
- Варикозное расширение вен (вторичный симптом наблюдается в 30% случаев);
- Формирование трофических язв;
- Фиброзные изменения в коже и мягких тканях конечности (кожа становится особенно плотной, шероховатой, теряет подвижность);
- Наличие дерматитов и мокнущих экзем на поверхности покрова.
Отличительной чертой болевого синдрома при посттромботической болезни является его быстрое купирование простыми манипуляциями – приданием телу горизонтального положения, помещением ноги на возвышенный объект.
Течение болезни разнообразно для каждого индивидуального случая. У некоторых пациентов патология развивается медленно, плавно, проявляется умеренными симптомами. У другой категории больных синдром прогрессирует очень быстро, отличается стремительным формированием трофических язв, лимфостаза, стойкой утратой дееспособности.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
- оказывающие противовоспалительное действие (нестероидные противовоспалительные средства например: Нимесил, Ибупрофен, Диклофенак, Найз и пр.);
- местные средства (компрессы и мази);
- методы компрессионного воздействия (эластичные бинты или компрессионный трикотаж и пр.);
- флеботонические средства (Детралекс, Флебодия, Антистакс, Вазокет и пр.).
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени (3-4 недели) или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Симптомы тромбофлебита
- болезненность,
- появление местного отека конечности,
- подъем температуры,
- уплотнение и покраснение по ходу пораженной вены.
В случае тромбофлебита поверхностных вен пациент может отмечать постепенное нарастание интенсивности описанных выше изменений в течение нескольких дней.
При наличии этих симптомов необходимо обязательно проконсультироваться со специалистом.
Однако при тромбозе глубоких вен (флеботромбозе) основным симптомом чаще всего является отек пораженной конечности, хотя следует помнить, что многие пациенты при этой форме заболевания, могут в течение длительного времени не иметь никаких симптомов.
Если отек и болевой синдром носят выраженный характер, а такжке сопровождаются высокой лихорадкой или одышкой с приступами кашля или болями в груди, необходимо осуществить вызов бригады скорой медицинской помощи.
Эти симптомы могут означать развитие тромбоза глубоких вен, что значимо увеличивает вероятность отрыва тромба и его миграцию в сосуды легких.
Диагностика тромбофилии
Диагностика данного заболевания требует проведения лабораторных исследований. Как правило, обследование на наличие тромбофилии проводят в следующих случаях:
- наличие данного заболевания у родственников;
- эпизод тромбоза глубоких вен (ТГВ) или в молодом возрасте при отсутствии состояний, которые провоцируют развитие осложнений;
- рецидивы (ТГВ);
- здоровых поверхностных вен;
- 2 или 3 непоследовательных аборта на любом сроке беременности, потеря плода на сроке беременности более 20-ти недель.
Наши врачи

Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 47 лет
Записаться на прием

Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Лечение
Лечение тромбофилии назначается индивидуально при обязательном участии гематолога и напрямую зависит от факторов, которые привели к появлению этого заболевания. Оно направлено на борьбу с тромбозами и терапию основного заболевания.
Консервативные методы лечения предусматривают комплексный подход, при котором особое внимание уделяется устранению причины возникновения патологии. Помимо этого применяется общая схема лечения и профилактики тромбоза
Это обусловлено тем, что специфической терапии для лечения тромбофилии не существует. Лечение заключается в следующем:
- Назначение диеты, при которой ограничивают потребление жирной и жареной пищи и полностью исключают продукты с высоким содержанием холестерина;
- Приём лекарственных препаратов, угнетающих агрегацию тромбоцитов («Аспирин», «Курантил»), антикоагулянтов («Варфарин»), средств, оказывающих укрепляющее действие на сосудистые стенки («Папаверин», «Трентал»);
- Применение средств народной медицины: свежевыжатого сока винограда, клюквенного чая, настойки семян японской софоры.
Лечение тромбофилии, возникшей вследствие дефицита факторов свёртывания и антитромбина III, предусматривает переливание больших объёмов плазмы, которые сочетают со введением в кровь «Гепарина».
Врождённая тромбофилия, возникающая из-за нехватки антитромбина III требует применения заместительной терапии: введение в кровь препаратов с антитромбином III через три часа после введения «Гепарина». Лечение лёгких форм тромбофилии осуществляется путём подкожного введения лиофилизированной плазмы и «Гепарина» по 4 раза в сутки. Неплохих результатов позволяет добиться внутривенное введение антитромбина ІІІ.
Наши услуги в флебологии
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3 000 |
| Прием врача-сердечно-сосудистого хирурга (флеболога), д.м.н. Малахова Ю.С. с ультразвуковым исследованием (первичный) | 4 500 |
| Дуплексное сканирование вен обеих нижних конечностей | 6 000 |
| Дуплексное сканирование вен одной нижней конечности | 3 500 |
- Тромбоз глубоких вен
- Венозные трофические язвы


