Аортальный стеноз
Содержание:
- Введение
- Эхокардиография при аортальном стенозе
- Аневризма синусов Вальсальвы
- Эндоваскулярные вмешательства
- Аортальная недостаточность
- Тяжесть аортального стеноза
- Общие сведения об аортальном стенозе
- Факторы риска атеросклероза
- Стоимость услуг
- Процесс образования атеросклеротических бляшек
- Методы диагностики сердечных пороков
- 4. Распространенность породы и естественная история
- Генетические аспекты аортального стеноза
- Виды оперативных вмешательств
- Причины аортального стеноза
- 2.Причины
- Что такое аортальный стеноз
Введение
Аортальный стеноз может быть определен как сужение левого желудочкового тракта (LVOT) и / или аорты на уровне ниже аортального клапана, на аортальном клапане или над ним. Это сужение вызывает турбулентность кровотока, которая аускулируется как систолический шум в основании сердца, а также повышенную скорость кровотока, которую можно обнаружить и измерить с помощью допплерэхокардиографии.
Стеноз аорты в основном считается врожденным дефектом, обнаруженным у многих видов, включая человека. У собак аортальный стеноз имеет аутосомное наследование; однако способ наследования представляется более сложным по моногенным признакам.
Различные формы аортального стеноза, а также его возможный генетический фон были зарегистрированы у домашних животных с конца 1960-х и 1970-х годов .]. В те времена окончательный диагноз был в основном подтвержден при вскрытии. В настоящее время диагностика основана на эхокардиографической оценке морфологии левого желудочка и аорты, а также скорости крови, измеренной методом постоянно-волнового (CW) допплера после обнаружения шума. Прогноз зависит от степени выраженности стеноза: отсутствие влияния на качество жизни и продолжительность жизни при легких формах заболевания, а также снижение качества жизни и ожидаемой продолжительности жизни при умеренных и тяжелых формах из-за возможных осложнений. К ним относятся синкопальные эпизоды, которые могут привести к внезапной смерти, усталости при физической нагрузке или, в редких случаях, застойной сердечной недостаточности или инфекционного эндокардита .
Целью этой главы является обзор существующей литературы и нашего опыта с клиническими аспектами АС у собак и кошек. Генетические доказательства аортального стеноза были показаны у золотистых ретриверов, ньюфаундлендов и бордоских догов; однако генетический фон аортального стеноза на молекулярном уровне остается неясным.
Эхокардиография при аортальном стенозе
Если при аускультации были выявлены грубый систолический шум и нерасщепленный второй тон, а также при опросе пациента были выявлены симптомы, указывающие на аортальный стеноз, то назначается эхокардиография.
Цели эхокардиографии при аортальном стенозе
- Диагностика и определение степени тяжести аортального стеноза
- Определение толщины стенок левого желудочка
- Определение объема и фракции выброса левого желудочка
- При изменении клинической картины – повторная оценка аортального стеноза
- В период беременности – определение гемодинамики и функции левого желудочка
Динамическое наблюдение с помощью эхокардиографии назначается пациентам с периодичностью:
- При тяжелом аортальном стенозе – 1 раз в год
- При умеренном аортальном стенозе – 1 раз в 1-2 года
- легком аортальном стенозе – 1 раз в 3-5 лет.
Задачи эхокардиографии при аортальном стенозе
- Измерение трансаортального потока
- Определение среднего градиента давления
- Вычисление эффективного регургитационного отверстия
- Определение размеров и фракции выброса левого желудочка
- Определение гипертрофии левого желудочка
- При наличии, выявление другого сочетанного клапанного порока сердца.

Рис. 3. Высокие градиенты давления при тяжелом аортальном стенозе при эхокардиографии.
Аневризма синусов Вальсальвы
Причины:
- Болезнь Марфана.
- Аортоартериит.
- Надклапанный стеноз аорты.
Правый коронарный синус повреждается в 69 % и обычно прорывается в
правое предсердие или правый желудочек. Некоронарный синус повреждается
в 26 % и обычно прорывается в правое предсердие. Левый коронарный
синус повреждается в 5 % случаев.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты на уровне синусов Вальсальвы (более
40 мм). - Признаки сдавления левого предсердия.
- Увеличение дистанции от аортальных створок к подлежащей
стенке во время систолы. - Систолическое выбухание аортальной стенки.
- Гемодинамические проявления в зависимости от того
какой синус Вальсальвы поврежден и имеет ли он прорыв. Наличие объемной
перегрузки правого предсердия и желудочка, преждевременное открытие
клапана легочной артерии характерно для прорыва синуса Вальсальвы
в правое предсердие, объемная перегрузка левых отделов наблюдается
при прорыве синуса в левый желудочек или предсердие.
Двухмерная ЭхоКГ:
- Выбухание одного или нескольких синусов в парастернальной
проекции короткой оси на уровне аортального клапана. - Непосредственная визуализация аневризмы синуса и
места его прорыва.
- Позволяет установить наличие прорыва синуса Вальсальвы
в соответствующую камеру сердца и величину регургитантного сброса. - Оценка систолической функции левого желудочка.
Эндоваскулярные вмешательства
Позволяют резко уменьшить объем операционной травмы, сократить сроки госпитализации и уменьшить неизбежные страдания пациента, связанные с хирургическими доступами. Одним из основных недостатков метода, является необходимость повторных вмешательств.
Виды эндоваскулярных операций при аневризме аорты:
- имплантация стент-графта в брюшной отдел аорты,
- имплантация стент-графта в восходящий (грудной) отдел аорты.
Наиболее современным методом лечения аневризмы аорты является гибридный метод, позволяющий достичь оптимальных результатов лечения при наименьшей операционной травме.
Гибридные операции сочетают в себе преимущества открытых и эндоваскулярных вмешательств.
Для профилактики развития аневризм аорты наиболее важным является необходимость контроля факторов риска, а именно — артериальной гипертензии. Кроме артериальной гипертензии,наиболее значимыми факторами риска являются возраст (старше 55 лет), мужской пол, курение, наличие аневризм у прямых родственников, повышенный уровень холестерина.
Аортальная недостаточность
Причины:
- Ревматизм (часто сочетается с недостаточностью митрального
клапана. - Инфекционный эндокардит.
- Врожденная недостаточность клапана (может сочетаться со
стенозом клапана).
Относительная аортальная недостаточность (сифилитический аортит, расслаивающая
аневризма аорты, анкилозирующий спондилит, болезнь Марфана, аорто-артериит
и др.).
Одномерная ЭхоКГ:
- Диастолическая вибрация передней створки митрального
клапана (рис.130).
Рис.130
Аортальная
недостаточность
ревматической
этиологии:
диастолическая
вибрация передней
створки митрального
клапана.
- Диастолическая вибрация межжелудочковой
перегородки. - Диастолическая вибрация аортальных створок (это
специфичный, но мало чувствительный признак аортальной недостаточности,
обычно наблюдается при инфекционном эндокардите или перфорации аортальной
створки). - Утолщение створок (обычно характерно для ревматической
аортальной недостаточности. - Отсутствие полного смыкания створок в диастолу (это
неспецифичный признак, чаще всего наблюдается при синдроме Марфана). - Преждевременное открытие аортального клапана.
- Преждевременное закрытие аортального клапана (преждевременное
закрытие и открытие аортального клапана связано с перегрузкой левого
желудочка объемом и давлением). - Визуализация эхосигнала от аортального клапана в
выходном тракте левого желудочка в диастолу. - Уменьшение величины открытия митрального клапана
(уменьшение амплитуды ДЕ, при этом пик Е может не визуализироваться). - Преждевременное закрытие митрального клапана (С
точка митрального клапана появляется раньше зубца Q ЭКГ). - Задержка открытия митрального клапана.
- Изменение кинетики межжелудочковой перегородки
(раннедиастолическое выгибание перегородки в сторону правого желудочка. - Дилатация корня аорты.
- Объемная перегрузка левого желудочка (увеличение
КДД, КСД, экскурсии межжелудочковой перегородки и задней стенки левого
желудочка).
Двухмерная ЭхоКГ:
- Отсутствие полного смыкания створок в парастернальной
поперечной проекции на уровне магистральных сосудов. - Пролапс аортального клапана.
Допплер-ЭхоКГ:
- Появление диастолического регургитантного потока
в выходном тракте левого желудочка 1-4 степени градации. - При регистрации диастолического регургитантного
потока можно определить конечно-диастолическое давление в левом желудочке
(Рд ЛЖ). - Расчет фракции регургитации (ФР) в процентах.
Критерии оценки тяжести аортальной недостаточности:
- Величина объемной перегрузки левого желудочка :
- Если конечно-систолический диаметр левого желудочка превышает
55 мм показана замена аортального клапана протезом; - Больные с КСД от 50 до 54 мм нуждаются в постоянном наблюдении
в течении 4-6 мес; - У больных с КСО менее 50 мм возможно консервативное лечение.
- Фракция выброса. Если фракция выброса левого желудочка
меньше 25%, имеет место тяжелая аортальная недостаточность, застойная
сердечная недостаточность и высокий риск летального исхода. - Преждевременное закрытие митрального клапана — ассоциируется
с плохим прогнозом. - Регургитантный поток 4 градации ассоциируется с
плохим прогнозом.
Дифференциальный диагноз:
- Диастолическое трепетание митрального клапана может
наблюдаться при:
- отрыве хорд от митральных створок,
- фибрилляции предсердий,
- тромбозе левого желудочка,
- у здоровых лиц с дисфункцией хорд митрального клапана или
поперечными трабекулами в левом желудочке.
- Диастолическое трепетание аортального клапана при
аортальной недостаточности может отсутствовать при:
- митральном стенозе,
- тяжелой аортальной недостаточности из-за короткой диастолы.
Тяжесть аортального стеноза
| Показатель | Iстепень | IIстепень | IIIстепень |
|---|---|---|---|
| Максимальная скорость через АК, м/с | 2,5-3,0 | 3-4 | Более 4 |
| Средний градиент давления, мм рт ст | До 20 | 20-40 | Более 40 |
| Площадь отверстия АК, см2 | Более 1,5 | 1,0-1,5 | Менее 1,0 |
Лечение аортального стеноза
I. Медикаментозная терапия — не существует адекватной терапии тяжелого стеноза при наличии клинических проявлений. Проводится с целью:
- контроля симптомов и уменьшения степени трансклапанного градиента давления (бета-адреноблокаторы);
- снижения прогрессирования сердечной недостаточности (ингибиторы АПФ);
- терапия статинами — снижает скорость прогрессирования дегенеративного АС и атеросклероза в целом;
- последующая антикоагулянтная (кроворазжижающая) терапия после оперативного вмешательства.
II. Оперативное лечение — оказывает положительное влияние на выживаемость и прогноз при наличии показаний.
Общие сведения об аортальном стенозе
Аортальные пороки представляют собой состояния, при которых клапан между основной насосной камерой сердца (левым желудочком) и основной артерией человеческого организма (аорта) не функционирует должным образом. Пороки аортального клапана иногда могут присутствовать уже при рождении ребенка (врожденные пороки сердца), или они могут развиваться впоследствии по различным другим причинам.
На картинке представлено сердце в норме
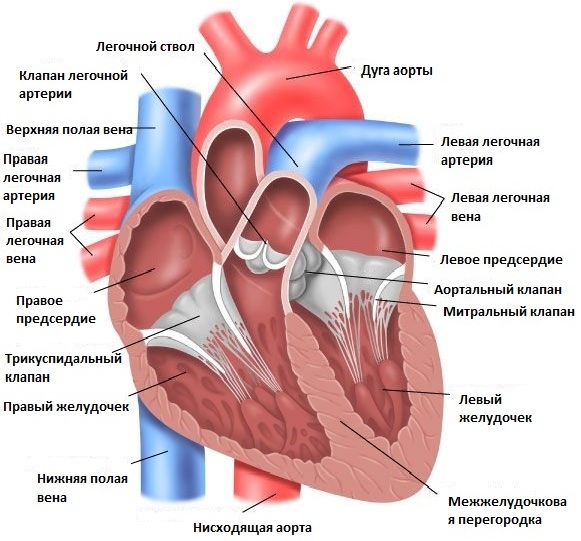
Существуют следующие типы пороков аортального клапана:
- Стеноз устья аорты. При этом состоянии отверстие аортального клапана сужается. Это сужение не дает клапану полностью раскрываться, что создает препятствие на пути тока крови от сердца в аорту и к остальным частям тела.
- Недостаточность аортального клапана. При этом состоянии аортальный клапан не закрывается полностью, в результате чего кровь затекает обратно в левый желудочек.
Как уже говорилось выше, стеноз устья аорты – или аортальный стеноз – развивается при сужении аортального клапана сердца. Суженный клапан не раскрывается полностью и создает препятствие (обструкцию) на пути кровотока. Когда на уровне аортального клапана имеется обструкция, вашему сердцу необходимо выполнять большую работу по перекачиванию крови к органам и тканям. В конечном итоге эта лишняя работа служит тем фактором, который ограничивает количество крови, которую может перекачивать сердце, и может приводить к тому, что сердечная мышца станет слабее.
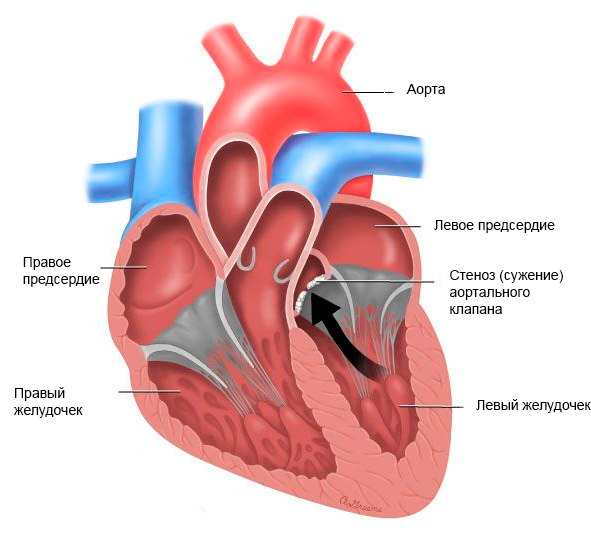
Если у человека имеется тяжелая степень стеноза устья аорты, обычно ему бывает необходима операция по замене клапана. При отсутствии лечения аортальный стеноз может приводить к серьезным проблемам с сердцем.
https://youtube.com/watch?v=iUI_jOdtZ-A
Факторы риска атеросклероза
Основными факторами, способствующими развитию бляшек, считают курение, артериальную гипертонию и нарушение липидного обмена. Дополнительные факторы, помогающие и усугубляющие: возраст, сахарный диабет, ожирение, малоподвижный образ жизни, нездоровое питание, наследственная предрасположенность, а у женщин ещё и возраст постменопаузы. Факторы, влияние которых на развитие заболевания у конкретного человека можно исключить, называются модифицируемые, при атеросклерозе их большинство. А вот исключить влияние возраста, наследственности и пола невозможно, это немодифицируемые факторы.
Ведущая и основополагающая причина заболевания — курение. В табаке содержится несколько сотен вредных веществ и соединений, а не только наркотик никотин. Доказано, что отказ от этой не просто вредной, а губительной привычки достоверно снижает риск развития атеросклероза, а с ним и всех сердечно-сосудистых заболеваний.
Повышение уровня холестерина и «плохого холестерина» ЛПНП, что величают, как гиперлипидемия, способствует отложению их в сосудистой оболочке. В исследованиях уменьшение уровня «плохого холестерина» на 1,0 ммоль/л на 22% снижало смертность от ССЗ. Холестерин частично можно корригировать диетой, помните, только 20% поступает с пищей. Остальные 80% холестерина по генетической программе синтезируются организмом, этот объём холестерина надо уменьшать специальными препаратами – статинами. Уровень холестерина зависим от питания, физической активности и даже сезона, зимой он выше, но и «хороший» в это время года тоже выше.
Артериальная гипертензия настолько тесно связана с атеросклерозом, что оба заболевания могут считаться близнецами
Некоторые учёные считают оба заболевания разными сторонами единого процесса, где одно патологическое состояние обязательно переходит в другое, и не суть важно, какое легализовалось первым, главное – оба вместе и тянут друг друга. При длительном повышении давления спастическое сужение сосуда способствует образованию в нём атеросклеротической бляшки, атеросклероз сужает сосуды, способствуя повышению давления
Бляшки «любят» формироваться в развилках сосуда на веточки, куда ударяются турбулентные волны крови, подаваемой под большим давлением.
Ожирение по своей сути объёмное проявление избытка холестерина и нарушений обмена. Необходимо усвоить, что объём мужской талии должен быть не более 94 см, а женской — менее 80 см, и это не стремление к красоте, а жизненная необходимость. Потеря 10 кг веса снижает уровень «плохого холестерина» на 0,2 ммоль/л, при этом повышается чувствительность к инсулину и уменьшается уровень триглицеридов.
Не стоит забывать, что избыточная масса тела приводит к гиподинамии – снижению двигательной активности, которая в свою очередь прямой дорогой приводит к атеросклерозу. Физическая нагрузка снижает концентрацию ЛПНП.
Избыток жиров в питании напрямую влияет на атерогенез, способствует ожирению, а тот ведёт к развитию сахарного диабета. При недостатке поступления с пищевыми жирами витамина E и эссенциальных фосфолипидов нарушается синтез «хорошего холестерина». Поэтому во всём важна мера.
При сахарном диабете второго типа, как правило, развивающегося у взрослых, риск смерти от сердечного заболевания вырастает трёхкратно у мужчин, и пятикратно у женщин. А сердечно-сосудистые болезни – клиническое проявление атеросклероза. При сахарном диабете в обязательном порядке повреждаются мелкие сосуды, что называется «микроангиопатия», а в дальнейшем вовлекаются и более крупные артерии – полная благодать для создания бляшек на негладкой оболочке уже суженных сосудов.
С наследственной предрасположенностью запросто не поборешься, но ныне генетическое тестирование позволяет диагностировать семейную гиперлипидемию и прочие отклонения от нормального липидного обмена, чтобы своевременно начать пожизненную коррекцию с помощью лекарственных препаратов.
Стоимость услуг
| Услуги специалистов | |||
|---|---|---|---|
| Первичный прием и консультация врача — кардиолога | 2400 р. | ||
| Повторный прием врача -кардиолога | 2300 р. | ||
| Консультация врача-специалиста по результатам обследования, выдача письменного заключения и рекомендаций | — | ||
| Первичный прием и консультация врача-кардиолога, кмн | 3000 р. | ||
| Повторный прием и консультация врача-кардиолога, кмн | 2800 р. | ||
| Инструментальные обследования | |||
| ЭКГ | 1000 р. | ||
| Эхокардиография | 3900 р. | ||
| УЗИ органов брюшной полости, почек, надпочечников | 3200 р. | ||
| Rg-графия органов грудной клетки | 2650 р. | ||
| Компьютерная томография сердца, оценка коронарного кальциноза с мультиснимком или DVD | 8000 р. | ||
| Лаборатория | |||
| Общий анализ крови (Complete Blood Count, CBC) | 300 р. | ||
| Лейкоцитарная формула (дифференцированный подсчет лейкоцитов, лейкоцитограмма, Differential White Blood Cell Count) | 300 р. | ||
| СОЭ (Cкорость Оседания Эритроцитов, ESR) | 230 р. | ||
| АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время, кефалин-каолиновое время, Activated Partial thromboplastin time, APTT) | 380 р. | ||
| Протромбин, МНО, (протромбиновое время, PT, Prothrombin, INR) | 380 р. | ||
| Фибриноген (Fibrinogen) | 380 р. | ||
| Тромбиновое время | 380 р. | ||
| Триглицериды (Triglycerides) | 380 р. | ||
| Холестерол общий (холестерин, Cholesterol total) | 380 р. | ||
| Холестерол-ЛПВП (Холестерин липопротеинов высокой плотности, HDL Cholesterol) | 380 р. | ||
| Холестерол-ЛПНП (Холестерин липопротеинов низкой плотности, ЛПНП, Cholesterol LDL) | 380 р. | ||
| Кальций общий (Ca, Calcium total) | 380 р. | ||
| Калий (К+, Potassium), Натрий (Na+, Sodium), Хлор (Сl-, Chloride) | 380 р. | ||
| Магний (Мg, Magnesium) | 380 р. | ||
| Гомоцистеин (Homocysteine) | 1590 р. | ||
| С-реактивный белок (СРБ, CRP) | 880 р. | ||
| Глюкоза (Glucose) | 380 р. | ||
| Креатинин (Creatinine) | 380 р. | ||
| Мочевина (Urea) | 380 р. | ||
| Мочевая кислота (Uric acid) | 380 р. | ||
| АлАТ (АЛТ, Аланинаминотрансфераза, аланинтрансаминаза, SGPT, Alanine aminotransferase) | 380 р. | ||
| АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase) | 380 р. | ||
| Гамма-глутамилтранспептидаза (ГГТ, глутамилтранспептидаза, GGT, Gamma-glutamyl transferase | 380 р. | ||
| Гамма-глутамилтранспептидаза (ГГТ, глутамилтранспептидаза, GGT, Gamma-glutamyl transferase | 380 р. | ||
| Тироксин свободный (Т4 свободный, Free Thyroxine, FT4) | 690 р. | ||
| Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH) | 690 р. | ||
| Натриуретического гормона (В-типа) N-концевойпропептид (NT-proBNP, N-terminal pro-brain natriuretic peptide, pro-B-type natriuretic peptide) | 3200 р. | ||
| Общий анализ мочи (с микроскопией осадка) | 380 р. | ||
| Взятие крови из вены | 200 р. |
Процесс образования атеросклеротических бляшек
На первом этапе в интиме сосуда возникает липидное пятно – отложение циркулирующего в крови холестерина, прицепленного к белкам. Комплекс холестерина с белковым транспортёром называется липопротеид. Вопреки опасениям, очень небольшая часть холестерина поступает с вредной пищей, а 80% создаётся в организме «из подручных веществ». Откладываются в интиме не все фракции холестерина, а только липопротеиды низкой (ЛПНП) – это «плохие холестерины». «Хорошим холестерином» называют липопротеиды высокой плотности (ЛПВП). Они не задерживаются в сосудистой интиме, да ещё и прихватывают с собой избытки холестерина. На этапе липидного пятна нет необходимости в повреждении эпителия, практически оно формируется на чистом месте.
На втором этапе в пятно приходят собственные иммунные клетки, которые стараются вытащить «плохой холестерин» из внутренней оболочки. Это макрофаги, заглатывающие всякий «мусор» и выносящие его наружу. Непосредственный представитель семейства макрофагов – ксантомные клетки заточены на пожирание липопротеидов. Если выводится меньше липидов, чем поступает, тогда пятно превращается в бляшку. А рыхлые массы внутри отложения создаются ксантомными клетками, погибающими от обжорства жирами. Поэтому атеросклероз по-гречески и назвали «твёрдой кашей».
Поглощая липопротеиды, иммунные клетки выделяют биологически активные вещества, помогая формированию рубцовой – соединительной ткани, способствующей укреплению дефекта. Иммунные защитники — Т-лимфоциты, наоборот, выбросами своих биологически активных веществ, стараются подавить рост клеток. Внутри сосудистой оболочки происходит постоянная борьба, поэтому не из всех липидных пятен вырастают бляшки.
Но уж если бляшка вырастает, то со временем в неё начинают прорастать собственные сосуды – сосуды сосудов.
Сосуды сосудов лопаются, образуя микрокровоизлияния, привлекают в бляшку лейкоциты, которые создают почву для воспаления. На фоне этой активной жизни бляшка обрастает кальцием, на неровностях образуются и скапливаются тромбы, которые уплотняются и срастаются с бляшкой, постепенно перекрывая просвет сосуда.
Ежегодно от ССЗ гибнет около миллиона двухсот тысяч российских граждан, преимущественно мужчины. В последнее пятилетие наметилась тенденция к снижению сердечно-сосудистой смертности, тем не менее, мы по-прежнему опережаем европейские страны: 753 умерших россиянин против 200 европейцев из 100 тысяч населения. Сколько же в реальности болеет атеросклерозом, совершенно неизвестно. Атеросклеротические бляшки находят в сосудах младенцев и молодых мужчин. Так почти треть американских солдат, погибших в Корее, имели распространённое атеросклеротическое поражение сосудов без каких-либо клинических проявлений.
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
-
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
-
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
-
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
-
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
-
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
4. Распространенность породы и естественная история
В большинстве европейских исследований SAS оценивается как самая распространенная врожденная болезнь сердца (ИБС) у собак, составляя 35% всех ИБС. В Соединенных Штатах и в широком итальянском исследовании SAS был на втором месте (наиболее распространенным из них был PS)
Тем не менее, к этим результатам следует относиться с осторожностью, поскольку в них включена группа рефералов, поскольку многие случаи были направлены на раздувание. Из 4480 собак, включенных в это исследование, 976 собак были диагностированы с врожденным пороком сердца (ИБС), из которых 21,3% имели субаортальный стеноз (SAS), в то время как стеноз клапанной аорты (AS) был на пятом месте с 5,7% диагностированных собак
Это же исследование показало много множественных пороков сердца; наиболее частой комбинацией были SAS и PS (26,4%).
Мы провели исследование на 9236 собаках, где сердечно-сосудистые заболевания были диагностированы у 6% собак, из них 12% представляли врожденные пороки сердца, из которых 45% были случаями аортального стеноза .
Согласно многим эпидемиологическим исследованиям , пораженными породами являются: боксеры, немецкая овчарка, ньюфаундленд, ротвейлер, золотистый ретривер, мопс и бувье де Фландр. В итальянском исследовании и датском исследовании также было показано, что Дог де Бордо был значительно затронут. Немецкие боксеры зарекомендовали себя как самая чувствительная порода в последние годы . Почти половина всех собак в итальянском исследовании с диагнозом SAS были боксерами. Боксеры также находятся на вершине списка собак со стенозом легочной артерии (PS) и стенозом клапанной аорты (AS). В породе боксеров САС поражают больше самцов, чем самок . Исследования на кошках не показали каких-либо породных пристрастий; аортальный стеноз может быть всех типов, описанных у собак, с субвенкулярным стенозом, являющимся наиболее распространенным . В нашей клинике иногда обнаруживается кошка с фиксированным SAS, обычно из-за аускультативного шумы. Динамический стеноз оттока из левого желудочка гораздо чаще встречается у кошек из-за частого возникновения гипертрофической кардиомиопатии и систолического переднего движения митрального клапана (личные неопубликованные данные).
Собаки с легким SAS живут дольше и в основном остаются бессимптомными. Прогноз для нелеченного состояния в этой группе хороший. Собаки с умеренными и тяжелыми градиентами имеют более короткую продолжительность жизни. У них повышенный риск инфекционного эндокардита. Большинство собак с тяжелыми градиентами (> 80 мм рт. Ст.) Умирают до 3 лет. Медиана выживаемости составила 18,9 мес .
Субаортальный стеноз может быть прогрессирующим заболеванием, которое достигает максимальной степени тяжести в течение первых 12–15 месяцев . У собак, которые уже имеют высокую скорость аорты, дальнейшее развитие маловероятно; однако собаки с легким стенозом могут прогрессировать до умеренной стадии . Исследования селекции также показывают, что АС может отсутствовать при рождении, но развивается в течение первых 4–8 недель жизни, что говорит о том, что АС не является истинным врожденным признаком, а развивается постнатально .
Этиология SAS, вероятно, является многофакторной . В литературе есть две гипотезы о том, как формируется фиброкартилагиновое кольцо вокруг LVOT. Он может быть получен из эмбриональной ткани эндокарда, которая сохраняет свою пролиферативную способность и обладает хондрогенным потенциалом в течение некоторого времени после рождения . Более поздняя гипотеза предполагает, что определенные анатомические характеристики LVOT, включая увеличенное разделение митрально-аортального, уменьшенный угол аортосептальной области (AoSA) и небольшое кольцевое пространство в аорте, могут вызывать пролиферацию клеток в LVOT из-за напряжения сдвига, вызванного патологическими паттернами потока .
Клинические признаки, такие как слабость, обморок и внезапная смерть, чаще наблюдаются у собак с тяжелой или умеренной АС, чем у собак с легкой САС . Собаки с легкой формой АС редко показывают какие-либо признаки . Тщательное физическое обследование выявляет crescendo-decrescendo систолический шум с 1 по 6 класс. Окончательный диагноз должен быть подтвержден с помощью двумерной и допплеровской эхокардиографии, с помощью которой можно оценить морфологические характеристики, тип стеноза и градиент давления на стенозе. оценивается .
Кошки чаще выявляются при развитии таких клинических признаков, как сердечная недостаточность .
Генетические аспекты аортального стеноза
Сравнение популяций собак смешанных и чистопородных пород показало тенденцию к более высокой частоте возникновения АС в популяциях собак чистопородных собак . Среди чистопородных собак заболеваемость АС увеличивается в племенных, рабочих, спортивных, догоподобных и ретриверных породах. Тот факт, что более высокая частота АС связана с увеличением коэффициента инбридинга в популяции, подтверждает предположение, что АС имеет генетический компонент. Онлайновая база данных Mendelian Inheritance in Animals (OMIA) также сообщает о AS у собак как о наследственном заболевании с неясным типом наследования .
Виды оперативных вмешательств
1. Баллонная валвулопластика — является малоинвазивной операцией, которая заключается в том, что внутрисосудистым доступом проводится проводник до сердца с последующим раздуванием баллона в проекции аортального клапана.
Показана при:
- у пожилых гемодинамически нестабильных пациентов как промежуточный этап перед протезированием АК, при наличии тяжелой сопутствующей патологии или необходимой экстренной некардиальной операции;
- у молодых пациентов при градиенте давления более 60 мм рт ст, даже при отсутствии симптомов или при градиенте давления более 50 мм рт ст при желающих выполнять большие физические нагрузки, в том числе женщины, планирующие рожать.
2. Протезирование АК — операция проводится на открытом сердце и заключается в установке механического или биологического протеза клапана.
Показана при:
- наличие симптомов при тяжелом аортальном стенозе;
- появление симптомов или снижение АД во время нагрузочного теста;
- отсутствие симптомов при снижении фракции выброса ЛЖ менее 50% по ЭХО-КГ
- прогрессирование стеноза у бессимптомных пациентов более 0,3 м/с в год при скорости кровотока через клапан более 4 м/с;
- запланированное вмешательство на аорте (аорто-коронарное шунтирование) или других клапанах сердца.
Таким образом, аортальный стеноз, являясь одним из наиболее распространенных пороков сердца, клинически проявляется лишь на поздних этапах своего развития, когда помощь человеку становится не всегда возможной. Поэтому регулярное проведение ЭХО-КГ (УЗИ-сердца) является важным этапом в ранней диагностике этого недуга.
Причины аортального стеноза
Аортальный стеноз по причине возникновения подразделяется на врожденный или приобретенный. Генетическая предрасположенность — основная причина развития этого сердечного порока. Врожденный стеноз аортального клапана чаще диагностируется еще при ультразвуковом исследовании плода во внутриутробном периоде или же у новорожденных. Приобретенный порок часто развивается из-за перенесенных заболеваний.
Врожденный порок
Врожденный аортальный стеноз встречается в 10% случаев и связан с аномалиями развития (двустворчатый клапан или сужение устья). Возникает из-за генетических отклонений во внутриутробном развитии плода и заболеваний, перенесенных беременной женщиной. Изменения структуры аортального клапана при врожденном стенозе следующие:
- Двустворчатый аортальный клапан. Створок две вместо трех, неравного размера. Отверстие между ними напоминает «рыбий рот». Это распространенный вид врожденного порока.
- Одностворчатый аортальный клапан. Створки не разделены, представляют собой перегородку в устье аорты.
- Узкое фиброзное кольцо.
Симптомы такого порока сердца проявляются у новорожденных детей уже сразу после родов. При неоказании помощи этим новорожденным в ближайшее время после родов исход чаще плачевный.
Приобретенный порок
Причины развития аортального стеноза делят на группы.
Инфекционные заболевания
- пневмония;
- сепсис;
- гнойная ангина.
При этих заболеваниях, иногда, возникает инфекционный эндокардит — воспаление внутренней оболочки сердца, которое распространяется и на створки клапанов. Происходит сращение створок, появление «наростов» на них: в результате возникает стеноз.
Системные заболевания
- ревматизм;
- почечная недостаточность;
- системная красная волчанка;
- склеродермия.
В механизме формирования аортального стеноза при таких болезнях лежит иммунное поражение соединительной ткани аортального клапана. При этом также возникает сращение створок, возникают наросты. Пороки при этих заболеваниях, как правило, сочетанные – например, аортально-митральный.
Возрастные изменения
После пятидесяти лет происходят нарушения обмена веществ, в том числе отложение на стенках сосудов и створках клапанов бляшек, холестериновых при атеросклерозе или состоящих из солей кальция при дегенеративном стенозе устья аорты. Это создает помехи в движении потока крови.
Факторы риска
- высокий уровень холестерина в крови;
- курение;
- гипертоническая болезнь.
2.Причины
К наиболее распространенным причинам обструкции аортального устья относятся ревматическое воспаление и кальциноз (обызвествление) клапанных заслонок. В свою очередь, отложения солей кальция связывают с атеросклерозом, артериальной гипертензией и всеми рисками, приводящими к развитию этих двух заболеваний. Однако обызвествленные створки иногда обнаруживаются и у лиц, не страдающих атеросклерозом, поэтому неправомерно считать эту причину облигатной и абсолютной. В редких случаях первопричиной аортального стеноза оказывается хроническая почечная недостаточность в далеко зашедших стадиях, сахарный диабет, системная красная волчанка и др. Иногда причину установить не удается; диагноз в таких случаях звучит как идиопатический стеноз аортального клапана.
Что такое аортальный стеноз
Аортальный стеноз – сужение отверстия аорты в области клапана, препятствующее нормальному току крови из левого желудочка в аорту. Эта патология считается наиболее распространенным пороком сердца, встречается как у взрослых, так и у детей и определяется у каждого десятого человека 60–65 лет. Мужчины страдают стенозом аортального клапана в четыре раза чаще, чем женщины.
Аортальный стеноз проявляется в ухудшении дыхания даже при небольших физических нагрузках, эмоциональном стрессе, а также в виде одышки, головокружений и тошноты. Пациентам с аортальным стенозом противопоказаны большие нагрузки. Нарушение кровотока, проявляющееся в левом желудочке, увеличивает нагрузку на него и проявляется как затруднение систолического опорожнения левой половины сердца. Это заболевание составляет 25% случаев сердечных пороков.
Распространенность аортального стеноза составляет 3-7%. С возрастом частота порока увеличивается, составляя 15-20% у лиц старше 80 лет. К сожалению, порок этот склонен к прогрессированию, и без лечения человек, как правило, долго не живет. Поэтому важна ранняя диагностика стеноза аортального клапана. Код по МКБ-10: Q25.3, стеноз аорты.


